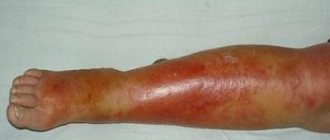
06.05.2021 Врачи нашей клиники успешно лечат многие кожные болезни, в том числе – ксероз (шелушение) кожи. Если Вы столкнулись с этой проблемой – обращайтесь, постараемся вам помочь.
Шелушение кожи, или ксероз – это заболевание, возникающее при повышенной скорости ороговения клеток поверхностного слоя кожи (эпидермиса). Клетки кожи, кератиноциты, постоянно обновляются и слущиваются в физиологических условиях. Это происходит незаметно для человека, так как в норме скорость их деления низкая. При определенных сбоях в организме (инфекции, нарушение обмена веществ и т.д.) нарушается регуляция размножения клеток, и они начинают интенсивно слущиваться, склеиваясь в чешуйки. Их длительное нахождение на коже может вызывать зуд, боль, стянутость или жжение.
Возможные причины ксероза
Дерматологи делят состояния, провоцирующие образование чешуек, на две группы: физиологические и патологические. Физиологические факторы:
- ультрафиолетовое излучение: дачные работы, пляжный сезон;
- у людей старше 50-60 лет возрастное снижение функции сальных желез;
- холодная температура;
- раздражение химическими веществами: средства для мытья посуды, частое использование мыла или других бытовых химикатов.
Заболевания, приводящие к избыточной кератинизации кожи:
- аллергические: контактный и атопический дерматиты, экзема;
- грибковые и бактериальные инфекции: отрубевидный лишай, стафиллококковый дерматит;
- аутоиммунные заболевания: псориаз, синдром Лайелла-Стивена-Джонсона;
- нарушения обмена веществ: себорейный дерматит, ксероз при сахарном диабете;
- другие состояния: рак кожи и т.п.
Большинство людей не сразу замечает признаки усиленной работы кожи, особенно возникшие под действием внешних факторов. При появлении неприятных ощущений, сухости кожи в ход идут всевозможные крема и мази, которые в лучшем случае не принесут облегчения. Самолечение опасно тем, что, не зная причины, можно запустить болезнь или ухудшить ее течение. Поэтому при первых признаках поражения кожи нужно незамедлительно обратиться к специалисту.
Утолщение кожи, или гиперкератоз
Cахарный диабет
Вирус папилломы человека (ВПЧ)
Грибок
Менопауза
Климакс
15731 16 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов — клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
В норме корнеоциты постепенно слущиваются, за счет чего кожа обновляется.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз — аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
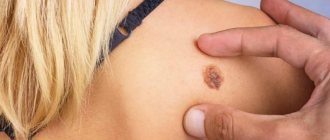
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз — редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Возможные причины утолщения кожи
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
К каким врачам обращаться при гиперкератозе
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация , , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
- Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Как проходит лечение ксероза кожи
На приеме врач-дерматолог проведет тщательный сбор анамнеза,для установления возможной причины заболевания.
Далее следует осмотр поврежденной области. Если вместе с чешуйками обнаруживаются язвы, врач может взять мазок для определения бактерий или грибков.
На основе клинических и лабораторных признаков устанавливается диагноз, по которому назначается лечение. Если при внешних воздействиях достаточно устранить раздражающий фактор, то при заболеваниях лечение подбирается индивидуально с учетом исходной причины тяжести поражения кожи.
Навигация
- Симптоматика заболевания
По определенным причинам вырабатывается недостаточно жира в верхнем роговом слое, вследствие чего теряется влага и появляется сильная восприимчивость к любому внешнему раздражителю. Как правило, чрезмерную сухость кожи сопровождает ощутимый зуд, который заставляет человека расчесывать и тем самым травмировать кожные покровы, делая их открытыми для возбудителей инфекций.
Ксероз бывает врожденным (или атопическим) и приобретенным. Основными факторами, провоцирующими приобретенныйксероз кожи, считаются:
- определенные климатические и погодные условия (например, сухой мороз, жара, низкая влажность в сочетании с сильным ветром и т.д.);
- повышенная сухость воздуха при отоплении зимой;
- постоянные длительные водные процедуры (постоянное принятие ванн,плавание в бассейне с хлорированной водой, могут приводить к нарушению липидного обмена кожных клеток);
- ультрафиолет, который проникает в кожу, иссушивает ее, делает ее дряблой и морщинистой;
- бытовая химия с агрессивными компонентами, уничтожающими жировой слой;
- различные дерматологические заболевания (атопический дерматит, себорея, ихтиоз, экзема, псориаз);
- возрастные изменения кожи, связанные с замедлением клеточных обменных процессов.
Ксероз кожи может образоваться у любого человека. Поэтому любые проявления симптоматики стоит рассматривать как тревожный сигнал и сразу принимать соответствующие меры. Ведь многие считают сильную сухость кожи временным явлением и не обращают на него должное внимание.
Ксероз у детей
Причины ксероза кожи у детей различны, и лечение зависит именно от их характера.
Итак, причины ксероза кожи у детей могут быть следующими:
- аллергия;
- эндокринологические нарушения;
- слабый иммунитет.
В большинстве случаев все это передается с генами. Для выявления причины стоит посетить соответствующих специалистов.
Допустимо использовать специальную детскую косметику. Например, увлажняющие и успокаивающие кремы. Иногда доктор может прописать медикаменты.
Для борьбы с напастью самостоятельно, родителям можно порекомендовать «подручные» меры. Это улучшит состояние кожного рельефа ребенка (примеры ксероза кожи у детей фото).
- начать закаливание (если нет противопоказаний);
- привить любовь к гигиене;
- улучшить питание (свежие натуральные продукты, больше овощей, прием пищи в одинаковое время);
- наладить режим (каждый день просыпаться и отходить кл сну в одно время);
- обеспечить здоровый сон (8-9 часов в сутки, в абсолютной темноте, в предварительно проветренном помещении);
- увлечь спортом (например, отдать в какую-либо спортивную секцию).
Также растущему организму принесут пользу регулярное проведение время на свежем воздухе. Однако активного солнца лучше избегать.
В целом же, ксероз кожи у детей аналогичен взрослому, независимо от причины, поэтому подход к терапии аналогичен.
Что это и как выглядят признаки болезни?
ксероз кожи на фото
Ксероз кожного покрова — это критическое пересыхание эпителиального слоя с разрушением большого количества его клеток. Некоторые ученые дерматологи, занимающиеся проблемой возникновения данного заболевания, считают, что ксеродерма относится к начальной стадии ихтиоза кожи. Также ксероз присутствует при наличии у больного некоторых видов инфекционных заболеваний.
Сухость кожного покрова возникает после того, как сальные железы перестают продуцировать кожное сало или делают это в сниженном тонусе. Первые симптомы заболевания выглядят следующим образом:
- аномально сухая кожа, которая не имеет никаких внешних признаков увлажнения;
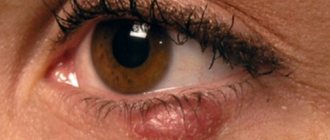
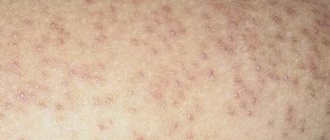
- по мере ухудшения состояния кожного покрова, его поверхностный слой начинает браться чешуйками, которые сильно шелушатся;
- пораженные участки эпителия становятся грубыми на ощупь и создается впечатление, что кожа стала одним сплошным мозолистым новообразованием;
- слегка выраженный зуд, который постепенно становится просто невыносимым, присутствует днем и ночью, существенно снижая качество жизни больного;
- отечность эпидермальных тканей, воспаление и покраснение, на которых развивается ксеродерма;
- потеря эластичности больной кожи, а также исчезновение пор, которые невозможно рассмотреть при визуальном осмотре;
- очень сильное пересыхание отдельных частей тела с образованием трещин, из которых выделяется лимфатическая жидкость.
Кроме кожного покрова ксероз способен переходить на слизистую оболочку ротовой полости, носовых каналов и органов зрения. В группе риска находятся люди, возраст которых составляет от 45 до 80 лет. Опасность заболевания заключается в том, что его первые признаки часто путают с аллергической реакцией на внешние факторы окружающей среды или же банальным обезвоживанием поверхностного эпителиального слоя.
Клинические проявления сухости во влагалище
Первым признаком развития ксероза кожи является ее повышенное шелушение на определенном участке. По мере прогрессирования процесса у пациентов появляются жалобы на покраснение кожи, ощущение стянутости, зуд. В некоторых случаях возможно образование мелких кровоточащих трещин, сопровождающихся болевыми ощущениями. Кожа тускнеет, становится шершавой на ощупь.
Выраженность проявлений ксероза зависит от многих причин: возраста, времени воздействия провоцирующего фактора, образа жизни, питания, общего состояния организма.
Клиническая картина
У новорожденных детей симптомов заболевания нет. Первые признаки пигментной ксеродермы начинают замечать в возрасте от 3 месяцев до 4 лет. В казуистических случаях дебют заболевания возможен в зрелом возрасте. В литературе имеются данные о появлении симптоматики у пациентов 25-30 лет.
Пигментная ксеродерма характеризуется сезонностью и стадийностью течения. Обострение заболевания происходит в солнечное время года (весна — ранняя осень). Первая стадия называется воспалительной и проявляется специфической триадой симптомов:
- фоточувствительность — непереносимость прямых лучей солнечного света;
- эритема — покраснение кожных покровов открытых участков тела после пребывания на солнце;
- очаги гиперпигментации — появление участков избыточной окраски.
Эритема кожных покровов носит стойкий характер. Она нередко сопровождается выраженной отечностью, шелушением и образованием небольших пузырьков с прозрачным содержимым. После стихания воспалительных процессов на месте эритемы появляются очаги гиперпигментации в виде светло- или темно-коричневых пятен разных размеров. В большинстве случаев они напоминают россыпь веснушек, но могут иметь большие размеры (лентиго).
Вторая стадия — пойкилодермическая. Она начинается в возрасте 3-7 лет и характеризуется выраженными изменениями кожных покровов в виде телеангиоэктазий (сосудистых «звездочек»), участков гиперкератоза с обильным шелушением, очагов атрофии и истончения кожи. Типичным проявлением второй стадии также является образование небольших гладких рубчиков белесоватого цвета с блестящей поверхностью. При внимательном осмотре участки атрофии кожи имеют неровный шероховатый вид и похожи на ожоговую поверхность.
Выраженные изменения кожных покровов приводят к ряду серьезных последствий:
- деформация наружного носа и носовых ходов, как следствие — затруднение дыхания;
- искривление рта;
- деформация ушей за счет атрофии хрящей;
- выпадение ресниц;
- выворот или заворот век.
У пациентов с пигментной ксеродермой сохраняются очаги гиперпигментации, а с прогрессированием заболевания появляются гипопигментированные пятна. Как правило, они локализуются на спинке и крыльях носа, на подбородке.
У 75-80% пациентов на второй стадии также определяются признаки поражения органа зрения: слезотечение и светобоязнь, блефарит, изъязвление конъюнктивы и ее воспаление, помутнение роговицы и появление на ней пятен. У 20% больных выявляются симптомы нарушения работы центральной нервной системы в виде снижения чувствительности, умственной отсталости, изменения согласованной работы мышц (атаксия) и снижения или отсутствия безусловных рефлексов (например, сухожильных).
В третью (опухолевидную) стадию заболевание переходит в подростковом возрасте. Для нее характерно появление на пораженных очагах доброкачественных или злокачественных новообразований различной формы и величины. Доброкачественные опухоли могут быть представлены папилломами, невусами, фибромами, ангиомами и имеют высокий риск онкологической трансформации. Нередко новообразования также выявляют на слизистой оболочке полости рта и носа.
Тяжелое клиническое течение имеет синдром Де Санктиса-Каккьоне. Его основные симптомы — нарушение умственного развития (идиотия) из-за уменьшения размеров головного мозга и черепа, карликовость и типичные кожные проявления пигментной ксеродермы. Дополнительными признаками синдрома является задержка полового развития и тяжелые нарушения работы нервной системы (парезы, параличи, атаксия). Кожные проявления у пациентов с синдромом Де Санктиса-Каккьоне появляются рано. Они ярко выражены, быстро прогрессируют и переходят в онкологические новообразования уже в детском возрасте.
Зудящие и «горячие» ощущения при неврозах
Невроз – психогенное нервное расстройство, связанное с эмоциональными, поведенческими и соматовегетативными нарушениями. От других психических заболеваний его отличает то, что больной полностью отдает себе отчет в тяжести своего состояния и стремится от него избавиться.
Различают невроз психический и физический. Физический невроз, наряду с нарушениями психогенного характера, имеет и телесные симптомы. Различают несколько его разновидностей.
Кожный невроз проявляется жжением и зудом кожи на фоне ее синюшного, мраморного оттенка. Кожные покровы суставов и ног грубеют и стягиваются.
Это состояние характеризуется изменением чувствительности. Она может быть сниженной или, наоборот, завышенной, когда неприятные ощущения появляются при малейшем прикосновении. Кожа при физическом неврозе зудит и «пылает» на отдельных участках или же по всему телу, становится влажной или сухой. Характерны тактильные галлюцинации.
Больного настолько беспокоят эти проявления, что он расчесывает тело в кровь, оставляя раны и ссадины.
Причинами такого состояния становятся:
- умственное и физическое перенапряжение;
- стрессы;
- конфликтные ситуации;
- травмы головного мозга;
- гормональные нарушения;
- инфекции.
Мышечный невроз. Предшествует данному состоянию физическое перенапряжение, а также длительная монотонная деятельность.
Болезнь сопровождается чувством жжения во всем теле или на определенных участках на фоне напряжения и спазмирования мышц. Другим характерным симптомом является боль в груди, шее и лице.
Невроз половых органов. Главные проявления этого синдрома – зуд и жжение в области половых органов, которые возникают после полового акта, в менструальный период и по ряду других причин.
Виновниками болезни становятся:
- психическая инфантильность;
- хроническое утомление;
- конфликты в семье.
Симптоматика заболевания
Первый этап.Нарушается защитная функция кожи, что выражается такими симптомами, как стянутость, сухость, которые особенно чувствуются при сокращении мимических мышц. Эти симптомы легко и быстро устраняются увлажняющими средствами (лосьонами, кремами).
Второй этап. Наблюдается гиперкератоз, то есть кожа покрывается чешуйками отмершего эпителия, начинается ее шелушение. Увлажняющие средства уже не помогают, кожа остается стянутой, часто возникает зуд, иногда к нему добавляется чувствительность к внешнему раздражению.
Третий этап. Дерма претерпевает заметные изменения: истончается,атрофируется верхний слой, при этом шелушение становится пластинчатым (отшелушиваются крупные структуры), становятся выраженными мимические морщины. Кожа становится неэластичной, загрубевает, лопается, реагирует на внешние раздражители покраснением, зудом, эритематозной сыпью. Негативные процессы затрагивают сосочковый слой дермы.
Четвертый этап. Сильно (что даже визуально заметно) истончаются слои кожи —эпидермальный и дермальный, появляются различные выраженные трофические изменения (до эрозий).
Ксероз заметить не так уж и сложно.И здесь важно начать борьбу с аномальной сухостью на самом начальном этапе, при появлении самых ранних симптомов, что позволит избежать развития заболевания и его негативных последствий.
Виды
В зависимости от повреждённой хромосомы, выделяют 8 подвидов заболевания: A, B, C, D, E, F G и пигментный ксеродермоид Юнга. Первые 7 типов пигментной ксеродермы имеют схожее клиническое течение и определяются лишь после молекулярно-генетического анализа. Пигментный ксеродермоид Юнга имеет более благоприятный прогноз — симптоматика заболевания появляется позже, а сам патологический процесс имеет легкое течение.
Самостоятельной клинической формой заболевания является синдром Де Санктиса-Каккьоне. Он считается самой агрессивной разновидностью пигментной ксеродермы и характеризуется выраженными изменениями со стороны центральной нервной системы. Синдром может развиться при любом хромосомном варианте заболевания, но чаще всего встречается при подтипе A.
Психогенная природа жжения и зуда
Термин «психосоматика» в наше время довольно распространен. Он определяется как появление телесных проявлений на основе психологических факторов.
Если в процессе обследования больного не удается найти объективных причин, вызывающих подобные впечатления, дело, наверняка, в психической сфере человека. А точнее, в ее негативных проявлениях.
Например, зудящие и жгучие ощущения в теле развиваются на фоне перенесенной стрессовой ситуации. Если она была однократной, то после ее устранения проходят и неприятные проявления.
Что касается хронического стресса, то данные симптомы могут сохраняться либо даже усиливаться. Это, в свою очередь, увеличивает нервное напряжение и усугубляет ситуацию. Получается замкнутый круг.
Появлению кожных парестезий при психологических расстройствах есть вполне доступное к пониманию объяснение. При негативных эмоциях в организме повышается выработка серотонина и дофамина. Именно эти нейромедиаторы и провоцируют возникновение зуда и жжения, как правило, без видимых кожных элементов. Но иногда возможно появление и сыпи, сухости и шелушения.
Ксероз. Диета
Чтобы сухая кожа чувствовала себя лучше, стоит включить в меню эти продукты:
- морепродукты (содержат много полиненасыщенных жирных кислот);
- овощи и фрукты с богатым содержанием витамина С (антиоксидант, отвечающий за обновление кожи);
- овощи и фрукты красного и зеленого цветов (содержат бета-каротин, преобразующийся в витамин А. Это серьезный антиоксидант, не позволяющий клеткам разрушаться);
- чистая свежая вода (суточная норма женщин — от 30 мл на кг веса, мужчин — от 40 мл на кг веса в сутки).
Народные рецепты:
- Глицериновая ванна. Восстанавливает эпидермальный покров. В ванну с теплой водой добавляют 0,5 стакана натурального глицерина (не технического). Принимать 10-15 минут.
- Медово-масляная ванна. Литр молока подогревают без закипания. Добавляют туда 200 г натурального меда (не магазинного, лучше приобретать у пасечников). Смешивают и плавно вводят 1 столовую ложку миндального масла. Смесь выливают в ванну с теплой водой. Принимать — 10-15 минут. Смягчает кожу.
- Оливковая маска. Смешать по 2 столовые ложки масло оливок и меда. Нанести на влажную кожу после душа или ванной. Держать 20 минут. Смыть теплой водой. Смягчает и увлажняет кожу.
Лечение
Методики увлажнить кожу различны и во многом определяются устранением источника — катализатора проблемы. Если причиной является конкретное заболевание, то лечение сухости кожи тела включают в себя все необходимые мероприятия, которые способны купировать патологию, а отсюда убрать и сопутствующую ее симптоматику.
Если же причина в другом, то необходимо предпринять меры по защите кожного покрова от негативного влияния внешних раздражителей, которые можно устранить и самостоятельно. Необходимо поддерживать кожный покров в чистоте, при этом не следует перебарщивать с количеством умываний и принятий ванны и душа. Косметические средства для умывания должны быть качественные и соответствовать типу кожи. Следует использовать только качественную, непросроченную косметику. В зимнее время необходимо пользоваться защитными кремами. В быту предпочитать одежду и обувь из натуральных материалов. Это убережет от появления аллергических реакций на искусственный материал и защитит от возникновения термического перегрева кожи. Вместе с увлажняющими средствами требуется использовать противовоспалительные средства. Внутрь рекомендуется применять препараты против аллергии, общеукрепляющие медикаменты, которые назначит ваш дерматолог.