КОЖА. СТРОЕНИЕ КОЖИ. ФУНКЦИОНИРОВАНИЕ КОЖИ
КОЖА — это один из самых сложных, подвергаемый сильнейшим физическим и физиологическим нагрузкам орган нашего тела. Кожа самый крупный орган нашего тела. Сложное строение кожи с ее многочисленными сосудами, нервами, сальными и потовыми железами необходимо для выполнения определенных функций.
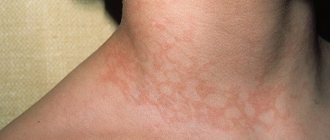
Кожа — это: -Предотвращение потери жидкости организмом; -Защита внутренних органов от негативного влияния внешних воздействий; -Способность оценивать давление, прикосновение и вибрацию. Нервные окончания и рецепторы информируют организм о температурном и болевом воздействии; -Барьерные функции. Это защита от бактерий и микроорганизмов; -Защита от воздействия ультрафиолетового излучения; -Поддержка оптимальной температуры тела.
Кожа состоит из двух слоев: ЭПИДЕРМИСА и ДЕРМЫ
. Под этими слоями находится подкожная жировая клетчатка.
ЭПИДЕРМИС
— бессосудистый верхний тонкий слой кожи (не имеет собственного кровоснабжения). Эпидермис получает питание из капиллярного русла дермы за счет диффузии питательных веществ. Эпидермис состоит из многочисленных слоев живых клеток, поверх которых находятся отмершие клетки.
Слои Эпидермиса можно представить так:
- Базальный (зародышевый слой).
Нижний слой Эпидермиса. Состоит из клеток, способных к регенерации (клеточному делению) — цилиндрических кератиноцитов. Базальный слой обеспечивает постоянную регенерацию Эпидермиса, однако клеточное деление регулируется некоторыми факторами: гормонами, витаминами, кейлонами. Кейлоны — простые вещества, подавляющие разрастание и регулирующие работу Базального слоя. Благодаря кейлонам базальные клетки имеют ограниченное разрастание (пролиферацию). Под Базальным слоем находится базальная мембрана, отделяющая Базальный слой от Дермы. - Шиповидный.
Содержит до 6 слоев клеток неправильной формы. Обладают небольшой активностью к клеточному делению (ограниченной митотической активностью). - Зернистый.
В этом слое начинается отмирание клеток Эпидермиса. Содержит до 3-х слоев клеток. - Блестящий.
Блестящий слой состоит из безъядерных клеток, в которых наблюдается интенсивная ферментативная активность. В Блестящем слое образуется элеидин. Элеидин — богатая жирами и белками субстанция с высоким коэффициентом преломления света, выглядит как однородный плотный блестящий слой, который и дал название этому слою клеток. Блестящий слой защищает организм от воздействия различных водных растворов. - Роговой.
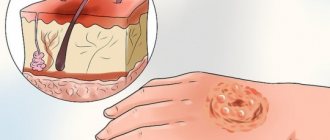
Роговой слой состоит из безъядерных кератинизированных клеток (кератин — белок, имеющий высокую механическую прочность и выполняющий защитные функции), которые называются корнеоцитами. Клетки Рогового слоя лежат с некоторым перекрытием подобно кирпичной кладке и прочно связаны друг с другом тончайшими волокнами (тонофибриллами). Роговой клеточный слой имеет от 15 до 20 слоев клеток, причем внешний слой постоянно теряется в виде отделяющихся чешуек кожи.
Итак, в общем виде Эпидермис работает так: в нижнем, Базальном слое постоянно делятся клетки. После деления одна из вновь образованных клеток переходит в следующие слои Эпидермиса. От слоя к слою клетки теряют связь с питательными веществами, поступающими из Дермы, и теряют способность делиться. Чем ближе клетка приближается к поверхности кожи, тем на нее сильнее начинают действовать внешние факторы окружающей среды, происходит кератинизация клетки, клетка теряет ядро и превращается в чешуйку рогового слоя.
Роговой, верхний слой эпидермиса, легко пропускает низкомолекулярные вещества как, например, кислород из окружающей среды. Бактерии, которые имеют значительно большие размеры, не способны преодолеть верхний слой Эпидермиса, поэтому Эпидермис и является той защитой кожи, которая оптимальна для организма. В Эпидермисе сбалансировано протекают процессы деления клеток нижнего Базального слоя, регулируемое кейлонами, постепенный переход клеток в верхние слои, преобразование в кератиновые чешуйки и, наконец, отшелушивание наружных чешуек в роговом слое. Полное обновление Эпидермиса длится от 10 до 30 дней.
Высокая прочность Эпидермиса служит хорошим барьером для различных веществ и не позволяет им проникать в организм. Это касается и большинства косметических средств.
ДЕРМА
— каркас, собственно кожа, который обеспечивает ее механические свойства: упругость, прочность и растяжимость. Эти свойства обеспечиваются соединительной тканью, имеющей эластичные волокна Эластин, позволяющей растягиваться Дерме, и коллагеновые волокна, упрочняющие Дерму.
В Дерме расположены следующие структуры: кровеносные сосуды, потовые железы, нервные окончания, корни волос с сальными железами. Глубже следует подкожная жировая клетчатка — гиподерма. Она амортизирует действие механических факторов на кожу, участвует в теплорегуляции кожи. В этой части кожи имеются скопления жировых клеток, разделенных пучками коллагеновых волокон.
КЕЙЛОНЫ. НЕМНОГО О МЕХАНИЗМЕ РЕГУЛЯЦИИ КЛЕТОЧНОГО ЦИКЛА
Исследования в области регенерации кожи и общих механизмов работы клеточного цикла ведутся еще с середины прошлого века. R.Weiss и J.Kavanau, W.S.Bullough и Т. Rytomaa, В.И.Прилуцкий и Ю.А.Романов — основоположники теории деления клеток. P. Nurse, Leland H. Harwell и R. Timothy Hunt — современные исследователи принципов регуляции работы отдельных клеток и организма в целом.
Нарушение процесса деления клеток (нарушение митоза клеток) — источник не только онкологических заболеваний. Ограниченная регенерация приводит к старению клеток и старению организма в целом. При травмах и патологиях низкая регенерация тканей значительно растягивает процесс выздоровления.
Выдающиеся примеры саморемонта известны всем: оторванные хвосты, поврежденное сердце, спинной мозг у земноводных восстанавливаются (репарируют) в очень короткие сроки. Какие сигналы организм дает тканям, чтобы они начали расти, что является фактором роста? Но сначала о жизненном пути клеток. Клетка — это элементарная единица всех живых организмов. Все живое состоит из клеток. Регенерация, размножение клетки методом митоза происходит следующим образом: внутри клетки воспроизводится генетический материал (это обеспечивает генетическую идентичность дочерних клеток), после чего клетка делится.
Процесс деления клетки от начала запуска механизма до непосредственного деления называется пролиферацией. Пролиферация регулируется как самой клеткой, так и ее окружением. Главный сигнал для запуска механизма деления клетки дает плазматическая мембрана клетки. Мембрана имеет на своей поверхности специальные рецепторы, которые оценивают “окружающую обстановку” вокруг клетки и запускают процесс пролиферации. Эти сигналы могут исходить от соседних клеток, а также от взаимодействия клеток с различными соединениями, стимулирующими вступление в клеточный цикл. Эти соединения называются факторами роста.
Но в тканях существуют и ограничивающие деление клеток вещества. Это Кейлоны.
Кейлоны
— содержащиеся в ткани вещества (простые белки или гликопротеиды), специфически подавляющие деление клеток и синтез ДНК в этой ткани. Кейлоны не обладают видовой специфичностью. Действие кейлонов заключается в подавлении или замедлении скорости деления клеток в тех тканях, которые их вырабатывают. К примеру, кейлоны Базального слоя Эпидермиса действуют только на Эпидермис.
Регенерация клеток описывается моделью регуляции роста. Эта модель поясняет как ткани организма осуществляют саморегуляцию. Любые ткани, способные к регенерации состоят из двух видов клеток: клеток способных делиться и клеток, не умеющих делиться: пролиферирующие и дифференцированные клетки. Поведение пролиферирующих клеток управляется дифференцированными клетками: кейлоны вырабатываются в дифференцированных клетках и действуют на клетки, способные делиться — на пролиферирующие клетки. Если в силу каких-либо причин количество дифференцированных функционирующих клеток уменьшается (например, после травмы), тормозящее действие кейлонов ослабевает и численность популяции восстанавливается. Это и обеспечивает баланс между приростом и убылью тканей, объясняет процесс регенерации.
РАНЫ. ОЖОГИ (ОЖОГОВЫЕ РАНЫ). ВИДЫ ОЖОГОВ
Рана — всякое открытое повреждение, связанное с нарушением целости покровов кожи или слизистых оболочек, с возможным разрушением глубжележащих тканей.
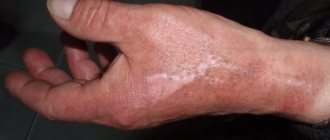
Заживление раны — раневой процесс восстановления поврежденной ткани: восстановление ее целостности и прочности.
В зависимости от характера повреждающего фактора, раны можно поделить на следующие типы: Механические, Ожоговые, Хронические (трофические язвы кожи). При наличии нескольких видов повреждающих факторов рану принято называть комбинированной.
Раны опасны
в первую очередь кровотечением, и, как результат развитием анемии. В результате шока, полученного при ранении, может произойти дисфункция жизненно важных органов. В зависимости от причин ранения (этиологии раны) и размера раны возможно инфицирование организма.
Проблема интоксикации организма особенно остро стоит при больших площадях ожоговых ран.
ОЖОГ — поражение тканей (кожных покровов или слизистых оболочек) под действием различных факторов: высокой температуры (термические ожоги), химических веществ (химические ожоги), ультрафиолетового или ионизирующего излучения (лучевой ожог), электрического тока (электрический ожог).
ОЖОГ. СТЕПЕНИ ОЖОГОВЫХ РАН
Тяжесть травмы при термическом ожоге определяют в первую очередь глубина и площадь термического поражения:
Ожог I степени (эпидермальный ожог): покраснение (гиперемия) и небольшая отечность. Поражается только Эпидермис. Лечение под повязками или открытым способом. Госпитализация показана при ожоге более 15% поверхности тела.
Ожог II степени (поверхностный дермальный ожог): появление “пузырей”, наполненных серозным содержимым. Отслаивание эпидермиса. Поражается эпидермис и верхний слой дермы. Допускается амбулаторное лечение, если площадь ожога менее 10% и не поражены анатомически значимые места (лицо, шея, промежность). Но возможна госпитализация в зависимости от площади ожога, его расположения, а также возраста больного.
Ожог IIIА степени: Кожа после ожога диагностируются по тонкому подвижному струпу и крупным пузырям, заполненным серозным содержимым с интенсивным желтым закрашиванием. Поражается Эпидермис и Дерма до сетчатого слоя. Но неповрежденными ожогом остаются фолликулы, потовые железы, сальниковые сумки, которые будут инициировать эпителизацию раны. Ожоги IIIА степени называются пограничными, т.к. поражение не носит равномерный характер по всей поверхности. Ожог может углубляться в нижележащие ткани, в том числе и за счет инфицирования. Пострадавшие с диагностированным ожогом IIIА степени могут лечиться амбулаторно, если поверхность ожога не превышает 5% площади тела и не поражены анатомические значимые места.
Ожог IIIБ степени: Поражается кожа на всю толщину: до подкожно-жировой клетчатки. На поверхности образуется струп коричневого цвета. Требует оперативного лечения.
Ожог IV степени: Поражается кожа на всю глубину и уничтожаются подлежащих тканей. Обугливается подкожно-жировая клетчатка, мышцы и кости. Диагностируется по плотному темно-коричневому или черному струпу, спаянному с нижележащими тканями. Требует оперативного лечения.
Ожоги. Патогенез классификация.
ОЖОГ (combustio) — специфическое повреждение тканей и органов, вызванное воздействием термической, химической, электрической или лучевой энергии.
Этиология. По физической природе термические агенты можно разделить на твердые, жидкие и газообразные. По виду взаимодействия с тканями пострадавшего выделяют контактные поражения (при непосредственном взаимодействии с тканями пострадавшего: пламя, горячие жидкости и т. д. ) и дистантные (без непосредственного контакта: ультрафиолетовое, инфракрасное, тепловое излучение) поражения.
Патогенез местных изменений при ожогах кожи.
Температурный оптимум для активности многих биологически важных ферментов соответствует 36-37˚С, интервал температур от 37 до 41˚С для кожи является приемлемым, дальнейшее нагревание приводит к повреждению клеток. Продолжительность существования тканевой гипертермии многократно превосходит время действия самого термического агента.
При воздействии высоких температур на поверхности тела образуются ожоги различных степеней. При перегревании тканей свыше 520С коагуляционное свертывание белков невосстановимо. Последствия ожогов зависят от размеров и глубины повреждения тканей.
Различают 3 концентрические зоны поражения при глубоких ожогах в зависимости от степени нарушения кровообращения. Центральная область раны, наиболее тесно соприкасающаяся с источником тепла, носит название зоны коагуляции. Вокруг нее располагается зона паранекроза, названная Jackson D (1953) зоной стаза (ишемическая средняя зона) и эритемная периферическая зона. При микроскопии визуализируется сосудистый тромбоз в средней и периферической зонах.
Интенсивность нагревания тканей (глубина поражения) зависит от физических характеристик термического агента (низкотемпературные, высокотемпературные), способа теплопередачи (проведение, конвекция, испарение), теплозащитных свойств одежды. Объем поражения кожи зависит не только от фактической температуры, но и от времени ее воздействия, которое удлиняется за счет того, что кожа обладает достаточно высокой теплоемкостью и теплопроводностью. Степень тканевой гипертермии прямо пропорциональна продолжительности нагревания. Краткосрочное воздействие даже очень высоких температур может не приводить к развитию ожогов. Чем выше степень перегрева тканей, тем быстрее происходит гибель клеток.
Классификация. В настоящее время в нашей стране используется классификация, принятая на XXVII Всесоюзном съезде хирургов. Выделяют следующие степени поражения (рис. 20. 1):
1 степень — поверхностный эпидермальный ожог
2 степень — ожог верхнего слоя кожи
3 степень — коагуляция и некроз всего сосочкового слоя или более глубоких слоев кожи.
3А степень — некроз эпителия распространяется на глубину эпителиального слоя до герминативного, но захватывает последний не полностью, а лишь на верхушках сосочков, сохраняются придатки кожи.
3Б степень — некроз распространяется на глубину всего эпителиального слоя и дермы.
4 степень — поражение глубжележащих тканей (подкожной клетчатки, фасций, мышц, сухожилий и костей).
За рубежом широко распространена классификация, выделяющая четыре степени поражения:
— первая степень – соответствует первой степени отечественной классификации;
— вторая поверхностная степень – соответствует II степени отечественной классификации;
— вторая глубокая степень – соответствует IIIа степени;
— третья степень – соответствует IIIб степени;
— четвертая степень – соответствует IV степени.
Клиническая картина.
Для ожоговых повреждений в зависимости от глубины (степени поражения) характерна различные местные клинические проявления (табл. 20. 1).
Ожог 1 степени характеризуются разлитой краснотой, отечностью и выраженной болезненностью кожи, местным повышением ее температуры. Термический агент за счет раздражения сосудистых нервов вызывает интенсивное расширение сосудов. Через несколько дней все проявления проходят, оставляя коричневую пигментацию кожи. Типичным примером ожога 1 степени является ожог солнечными лучами.
При ожоге 2 степени на различной глубине в толще эпидермального слоя образуются пузыри, наполненные прозрачной серозной жидкостью. Содержимым таких пузырей является бесклеточная серозная жидкость с высоким содержанием в ней белков. Заживление происходит за счет регенерации эпителия.
При ожоге 3а степени кожа местами покрыта пузырями, пятнистая, пятна бледного или темного оттенка, иногда даже черные. Нежизнеспособные ткани образуют струп, который отторгается от живых тканей с образованием демаркационной линии. Если в зоне ожога явно выражен отек, то можно рассчитывать на островковую эпителизацию и заживление без пересадки кожи. На месте ожога остаются нежные рубцы.
При ожогах 3б степени кожа поражается на всю толщину с вовлечением поверхностных слоев подкожной клетчатки. Кожа бледно-серого цвета, пятниста, чувствительность ее снижена или отсутствует. При заживлении на месте поражения образуются грубые рубцы.
Для ожогов 4 степени характерно глубокое поражение тканей, нередко их обугливание. Ткани превращаются в почерневшие ломкие массы. Самостоятельное заживление этих ожогов невозможно.
Тяжесть общего состояния больных главным образом зависит от площади обожженной поверхности и степени ожога, выраженность которых в конечном итоге и определяют прогноз заболевания. В первые дни тяжесть течения зависит в основном от площади обожженной поверхности. Глубина поражения сказывается главным образом на дальнейшем течении болезни.
Диагностика
При диагностике глубины поражения необходимо учитывать комплекс данных полученных при сборе анамнеза, осмотре пострадавшего и при проведении диагностических проб.
Анамнез позволяет установить вид и продолжительность воздействия повреждающего агента, факторы изменяющие интенсивность теплового воздействия, наличие сопутствующей патологии.
При осмотре оценивается изменение цвета эпидермиса и дермы, наличие и распространенность отека, наличие пузырей и характер их содержимого, наличие признаков нарушения кровообращения, наличие некроза тканей и его вид.
При физикальном обследование определяется состояние болевой чувствительности: уколы иглой, эпиляционный тест (выдергивание волосков), тесты с красителями.
Определение площади ожога.
Одной из важных составляющих диагноза при термической травме является определение площади поражения. Наиболее удобным является определение площади пораженной поверхности по Уоллесу (A. Wallace 1951г. ) – «правило девяток»: голова и шея — 9%, рука — 9%, нога — 18%, туловище сзади и спереди по 18%, промежность, гениталии — 1% (рис 20. 2).
Другим распространенным способом является «правило ладони». Согласно исследованиям J. Grazer (1997г. ) площадь ладони взрослого человека составляет 0, 78% от общей площади поверхности тела.
Местное лечение ожогов.
В качестве первой помощи при ожогах необходимо немедленно прекратить воздействие поражающего фактора, обеспечить доступ свежего воздуха охладить обожженные участки тела (холодная проточная вода, криопакеты «Comprigel» «Articare» и т. д. ), при обширных повреждениях ввести обезболивающие препараты (анальгин, морфин, омнопон, промедол, морадол), наложить на пораженные поверхности стерильные повязки. Следует отметить, что ключевым моментом оказания первой помощи является быстрое проведение охлаждения обожженной поверхности, правильное проведение которой снижает глубину (степень) ожога на единицу. Адекватно проведенная первая помощь на месте происшествия позволяет снизить риск ожоговой болезни и уменьшить количество осложнений.
Поверхностные ожоги не большой площади адекватно лечатся амбулаторно, поскольку в большинстве случаев, не требуют хирургического лечения. Местно применяются различные мазевые повязки, которые обладают местно охлаждающим действием, защищают раневую поверхность, стимулируют заживление, препятствуют присоединению вторичной инфекции. Наиболее часто используются мази-спреи «Олазоль», «Пантенол».
В последние годы при лечении пограничных ожогов IIIA степени и глубоких ожогов IIIБ-IV степени широко используются различные раневые покрытия, в течение многих лет успешно используется перфорированная свиная кожа — ксенокожа. Последняя помещается на ожоговые раны, обеспечивая их покой и защиту от инфекции, не препятствуя очищению ран и одновременному применению для местного лечения других препаратов.
В настоящее время существует два основных пути подготовки глубоких ожоговых ран к аутодермопластике (табл. 20. 3. ): химическая некрэктомия с отсроченной аутодермопластикой и хирургическая некрэктомия с одномоментной или отсроченной аутодермопластикой. Тактика местного лечения с использованием химической некрэктомии вполне оправдана при обширных глубоких ожогах более 40 % поверхности тела при условии крайне тяжелого общего состояния больных. Особенно при лечении больных пожилого и старческого возраста, у которых тяжелая сопутствующая патология делает оперативные вмешательства в ранние сроки невозможными.
В этих случаях с первых суток после травмы местное лечение должно быть направлено на быстрое формирование сухого ожогового струпа, профилактику инфицирования и углубления ожоговых ран. С этой целью применяют ватно-марлевые повязки с мазями на водорастворимой основе. Это способствует уменьшению потери жидкости с ожоговой поверхности, согреванию больного, формированию сухого струпа, не требует ежедневных перевязок.
В последующие дни формирование сухого ожогового струпа достигается применением влажно-высыхающих повязок. Оптимальными препаратами в этот период также являются 1 % растворы йодопирона или йодовидона, обеспечивающие высушивание струпа и обладающие широким спектром антимикробного и противогрибкового действия. Возможно также использование ватно-марлевых повязок с мазями на водорастворимой основе. Применение мази на жировой основе противопоказано.
Значительно ускоряет формирование сухого струпа лечение больного в условиях абактериальной среды. В этом случае используется открытый метод лечения с обработкой ожоговых ран два-три раза в день 1 % раствором йодопирона, йодовидона или препаратом «Наксол» и применением абактериальных изоляторов или кровати «Клинитрон». Способствует высушиванию струпа инфракрасное облучение ран. Образование сухого струпа уменьшает потери белка с ожоговой поверхности, способствует уменьшению интоксикации, улучшению общего состояния больного.
При глубоких циркулярных ожогах конечностей, когда высок риск сдавления и ишемии глубжележащих тканей формирующимся ожоговым струпом при циркулярных ожогах грудной клетки, ограничивающих еe экскурсию, в ближайшие дни после травмы показано выполнение некротомии.
После образования сухого «мумифицированного» струпа производится химическая некрэктомия с использованием 40 % салициловой мази. Толщина слоя мази должна составлять 1-2 мм. Одновременно применяется не более 200 граммов мази в связи с опасностью отравления салицилатами, уровень которых в крови может превысить допустимую норму. Через 48 часов ожоговый струп бескровно отделяется от подлежащих тканей. С учетом указанного обстоятельства химическую некрэктомию одномоментно можно осуществить на площади до 10-15% поверхности тела.
После очищения ожоговой поверхности от некроза для подготовки раны к аутодермопластике целесообразно применение мазей на водорастворимой основе, содержащих антибактериальные препараты, возможно и чередование с антисептическими растворами. Положительное влияние на раневой процесс оказывают ультрафиолетовое облучение, монохроматический красный свет лазера, низкочастотный ультразвук.
Если площадь глубоких ожогов пострадавших превышает 10-15 % поверхности тела целесообразно в это же время выполнить следующую, этапную химическую некрэктомию и подготовить гранулирующие раны к одномоментной аутодермопластике на площади до 20 % поверхности тела. Выполнение такой операции возможно только с использованием расщепленного перфорированного сетчатого кожного аутолоскута, позволяющего увеличить площадь трансплантата в соотношении 1: 2, 1: 4, 1: 6 и более.
В последние годы все большее число сторонников находит метод хирургического иссечения некротических тканей. Ведущим методом лечения является ранняя хирургическая некрэктомия ожоговых ран — радикальное иссечение всех пораженных тканей до развития воспаления и инфицирования с последующей одномоментной аутодерматопластикой кожных дефектов. Операция выполняется до 5-7 суток с момента травмы непосредственно по выведению больного из шока.
В структуре хирургических методов лечения так же применяются: раннее хирургическое очищение ожоговых ран — заведомо нерадикальное иссечение основного массива некроза с целью уменьшения интоксикации, отсроченная хирургическая некрэктомия — радикальное иссечение всех пораженных тканей при развившемся воспалении и инфицировании (выполняется на 5-14 сутки с момента травмы), поздняя хирургическая обработка раны (в т. ч. хирургическая обработка гранулирующей раны), ампутации и дезартикуляции конечностей и их сегментов.
При ожогах III степени хирургическая некрэктомия производится тангенциально (послойно) специальным инструментом (дерматом, нож Гамби) до появления мелкоточечного кровотечения из непораженного ожогом слоя кожи. При ожогах IV степени хирургическаяи некрэктомия выполняется чаще до фасции скальпелем или электроножом с последующим тщательным гемостазом. Ранняя хирургическая некрэктомия (тангенциальная или фасциальная) с одномоментной аутодермопластикой позволяет при глубоких ожогах IIIБ-IV степени восстановить целостность кожных покровов уже через 3-4 недели после травмы на площади до 20 % поверхности тела.
Следует отметить, что использование современных принципов и методов лечения тяжелой ожоговой травмы, включающих раннюю хирургическую некрэктомию с одновременной последующей аутодерматопластикой (непосредственно после выведения больного из состояния шока), позволяет у большинства пациентов избежать развития всех дальнейших периодов ожоговой болезни, либо уменьшить тяжесть ее проявлений и последствий.
В настоящее время разработан и применяется новый метод активного хирургического лечения обожженных с использованием культивированных аллофибробластов. Суть метода заключается в применении для пластического закрытия ожоговых ран искусственно выращенных в лабораторных условиях аллофибробластов — клеток соединительной ткани, определяющих активность процессов регенерации, в т. ч. эпителизации. Они могут быть получены из кожи донора или трупного материала, при культивировании неприхотливы и полностью утрачивают антигенспецифичность.
Метод предусматривает трансплантацию культивированных фибробластов на обширные ожоговые раны IIIA степени, донорские раны в т. ч. длительно не заживающие, или комбинированную аутодермопластику с использованием культуры фибробластов и сетчатых кожных аутолоскутов, перфорированных в соотношении 1: 6 и 1: 8 при глубоких ожогах IIIБ-IV степени. Операции предшествует выполнение химической или хирургической некрэктомии.
Опыт хирургического лечения больных с обширными ожогами показал, что при пограничных ожогах IIIA степени заживление ран происходит в среднем на 8-е сутки после трансплантации культивированных фибробластов.
ОЖОГОВАЯ БОЛЕЗНЬ. КЛИНИЧЕСКИЕ СИНДРОМЫ
В ожоговой болезни можно выделить четыре клинических синдрома: Ожоговый шок, Интоксикация, Инфицирование, Реконвалесценция. Между этими синдромами не существует резких границ.
ОЖОГОВЫЙ ШОК. Возникает в результате нервно-рефлекторной и нервно-эндокринной реакции организма. В результате сильного воспалительного процесса у получившего ожог нарушается центральное и периферическое кровоснабжение, повышается проницаемость сосудистых и клеточных мембран, уменьшается объём циркулирующей крови с нарушением соотношения ее форменных элементов и плазмы (гиповолемия), происходит выход плазмы из сосудистого русла и плазмопотеря через ожоговые раны. Плазмопотеря при ожоговом шоке зависит от глубины и площади ожога.
Так при поверхностных ожогах наблюдается преимущественно наружняя потеря плазмы, а при глубоких ожогах плазма выходит в окружающие ткани и возникает отек.
При ожоге значительно увеличивается испарение жидкости через поврежденную кожу, приводящее к большой потере жидкости из организма пострадавшего. Потеря жидкости уменьшает массу циркулирующей крови, в результате чего резко ухудшается клубочковая фильтрация мочи. Ожоговый шок наблюдается, как правило, в течение 2-3 дней. К признакам ожогового шока можно отнести: возбужденное или заторможенное состояние, в тяжелых случаях сознание спутанное или отсутствует; снижение пульсового артериального давления, уменьшение количества отделяемой почками мочи (олигурия), рвота, жажда, озноб, мышечная дрожь.
ИНТОКСИКАЦИЯ. В результате появления в организме пострадавшего токсических продуктов, недоокисленных соединений, тканей бактерий наступает период острой ожоговой токсемии. Повышается температура тела, возникает потеря аппетита с развитием признаков токсического поражения внутренних органов (токсический миокардит, гепатит). В этот период необходимо проводить мероприятия по активной дезинтоксикации (форсированный диурез, плазмофорез, гемосорбция).
ИНФИЦИРОВАНИЕ. На третьем этапе ожоговой болезни начинает прогрессировать инфицирование. Нарушение метаболизма и ослабление иммунитета порождает инфицирование организма. Инфекция значительно осложняет течение раневого процесса – поддерживает интоксикацию, подавляет восстановительные процессы в тканях, может поражать различные органы.
РЕКОНВАЛЕСЦЕНЦИЯ (выздоровление). Наступает с момента полного закрытия гранулирующих ран. Важным фактором выздоровления является оперативное закрытие ожоговых ран.
ЗАДАЧИ ЛЕЧЕНИЯ ОЖОГОВ
ПЕРВАЯ ПОМОЩЬ ПРИ ОЖОГАХ
Задачей лечения ожогов является сохранение жизни пострадавшего и восстановление кожного покрова. В этой связи важным становится оказание доврачебной помощи:
- Прекратить контакт пострадавшего с поражающим фактором.
- Предотвратить микробное загрязнение.
СОБСТВЕННО ЛЕЧЕНИЕ ОЖОГА
При дальнейшем лечении врачом назначаются следующие мероприятия:
- Восстановление микроциркуляции для сохранения паранекротической зоны.
- Защита от инфицирования и подавление роста бактерий в зоне поражения.
- Иссечение некротических тканей.
- Стимуляция процессов регенерации (грануляции и эпитилизации).
- При дермальных ожогах — оперативное восстановление кожного покрова.
ЭПЛАН: ЗАЩИТА, ПЕРВАЯ ПОМОЩЬ, ЛЕЧЕНИЕ ОЖОГОВ
ЭПЛАН — СРЕДСТВО ДЛЯ ЗАЩИТЫ КОЖИ
Эплан способен проникать в верхние слои Эпидермиса, полностью заполнять свободное межклеточное пространство Эпидермиса и создавать дополнительный барьерный слой, который и обеспечивает защиту кожи на длительное время. Защита кожи после обработки Эпланом сохраняется до 8 часов.
ЭПЛАН не нарушает межклеточные связи Рогового слоя кожи, поэтому кожа не теряет свою прочность и естественные защитные функции.
При нанесении ЭПЛАН на неповрежденную кожу: ЭПЛАН не проникает в глубинные слои эпидермиса (Базальный слой) и не воздействует на естественную пролиферацию клеток Эпидермиса, не изменяет водно-липидный баланс кожи.
ПРЕПАРАТ ЭПЛАН ЭФФЕКТИВЕН НА ВСЕХ СТАДИЯХ ОЖОГОВОЙ БОЛЕЗНИ.
ЭПЛАН снижает боль в очаге ожога блокируя раздражение поврежденных нервных окончаний в зоне поражения, закрывает кожу после ожога от воздействия окружающей среды и инфицирования, не позволяет организму терять жидкость через ожоговую рану.
ЭПЛАН снижает поступление в кровь пострадавшего продуктов распада омертвевших тканей, предотвращает интоксикацию. При лечении больших площадей ожога, как лечение ожогов кипятком, паром, солнечного ожога, применение препарата не приводит к токсическому поражению самой рецептурой — ЭПЛАН не токсичен, не имеет в составе гормональных составляющих.
При обработке кожи, получившей ожог, ЭПЛАН действует как антисептик, предотвращая инфицирование ожоговой раны (как при первой помощи при ожоге, так и при защите от вторичного инфицирования), устраняет зуд кожи.
ПЕРВАЯ ПОМОЩЬ И ЛЕЧЕНИЕ ОЖОГОВЫХ РАН: ЗАДАЧИ ЭПЛАНА ПО ПРЕДОТВРАЩЕНИЮ ИНФИЦИРОВАНИЯ
ЭПЛАН обладает высокой антимикробной активностью. Причиной этому являются лантаноиды, входящие в состав Эплана.
Фагоцитоз — процесс, при котором специальные клетки крови и тканей организма (фагоциты) захватывают и переваривают возбудителей инфекционных заболеваний и отмершие клетки.
Фагоцитарная активность лейкоцитов крови приводит к быстрому очищению раны от патогенных микроорганизмов: лейкоциты начинают более активно уничтожать бактерии, а ЭПЛАН не препятствует доступу кислорода в зону ранения. Таким образом, применение ЭПЛАН при лечении ожоговых ран, можно рассматривать как препарат для локального повышения иммунного статуса больного.
ЭПЛАН не токсичен, изготовлен без применения антибиотических, гормональных средств. Особенно важным применение препарата ЭПЛАН становится при первой помощи при ожогах кипятком и обработках инфицированных ран со значительной зоной поражения. ЭПЛАН эффективен при лечении следующих травм: лечения ожогов кипятком, паром, лечения солнечного ожога, термического ожога.
ЭПЛАН ЯВЛЯЕТСЯ КАТАЛИЗАТОРОМ РЕГЕНЕРАЦИИ КОЖИ.
Действие ЭПЛАН как препарата для регенерации кожи, восстановления кожи, быстрого заживления ран и ожогов, обусловлено наличием лантаноидов в его составе. Лантаноиды оказывают влияние на процесс пролиферации клеток. Нанесение препарата ЭПЛАН на поврежденную кожу, получившую ожог или рану запускает процесс воздействия лантаноидов на мембраны пролиферирующих клеток кожи, что приводит к стимуляции их клеточного деления. ЭПЛАН нельзя рассматривать как ингибитор кейлоновой активности ткани, поэтому действие его локально, не имеет последействия после применения.
ЭПЛАН С ПОВЯЗКОЙ
Эплан-крем и Эплан-раствор для лечения ран и ожогов ЭПЛАН С ПОВЯЗКОЙ: поддерживает влажную среду и температуру раны, предотвращает образование струпа, обеспечивает доступ кислорода в рану, не создает препятствий для удаления экссудата из раны в повязку, предотвращает инфицирование раны. ЭПЛАН не содержит токсичных компонентов, антибиотических, гормональных и анальгезирующих средств, а перевязки ран с Эпланом позволяют легко отходить повязке от раны, не повреждая травмированные заживающие ткани.
Методы лечения
К лечению ожогов 3 степени применяют два подхода — консервативный, или закрытый, и хирургический.
Как лечить ожог 3 степени, определяет врач. Выбор методики зависит от масштаба поражения. Ожоги степени IIIA требуют продолжительной консервативной терапии в сочетании с оперативным лечением. Глубокие ожоги лечат только хирургическими методами в стационаре.
Консервативное лечение
В первую очередь врач оценит тяжесть вреда и выполнит мероприятия по предотвращению инфицирования раны. Для этого применяют повязки с антисептическими и йодсодержащими препаратами. Ежедневные перевязки с препаратами, способствующими осушению гнойного отделяемого и отторжению струпов, препятствуют интоксикации организма.
На этапе регенерации применяются бальзамические повязки, стимулирующие рост грануляционной ткани. В послеоперационный период используют губчатые повязки с препаратами противовоспалительного действия.
Хирургическое лечение
Существует несколько методик, каждая из которых требует выполнения определенной последовательности действий:
- хирургическое удаление из раны некротизированной ткани;
- некротомия — рассечение струпа до жизнеспособных тканей для улучшения кровоснабжения;
- некрэктомия — иссечение некротизированных тканей с целью создания условий для эпителизация или при подготовке к пересадке кожи;
- ампутация конечности или ее части на руке или ноге;
- иссечение грануляций;
- пластика кожи в местах повышенной функциональности и эстетически важных зонах.
Физиотерапия
На начальном этапе лечения физиотерапия применяется для обезболивания и предотвращения инфицирования. На стадии грануляции — для ускорения отторжения некротизированных тканей и стимуляции эпителизации. В послеоперационный период — с целью ускорения приживаемости имплантатов и предотвращения образования рубцов и контрактур.
По мере того как заживает место ожога, используют следующие методы: УФО, ультразвук, лазерное облучение, фототерапия, криотерапия, озонотерапия, магнитотерапия в соответствии с алгоритмом, предписанным врачом.
ЛУЧШАЯ РАНОЗАЖИВЛЯЮЩАЯ МАЗЬ ОТ ОЖОГОВ ЭПЛАН КРЕМ: МЕТОДИКА ЛЕЧЕНИЯ
При местном воздействии на кожу температуры выше 55-60 градусов Цельсия, агрессивных химических веществ, электрического тока или ионизирующего излучения возникает ОЖОГ. В оценке тяжести ожога большое значение имеет площадь пораженной ожогом поверхности тела, различают 4 степени ожогов.
I степень характеризуется повреждением самого поверхностного слоя кожи (эпидермиса), состоящего из эпителиальных клеток. При этом появляется покраснение кожи, небольшая припухлость, сопровождающаяся болезненностью. Через два — три дня эти явления самостоятельно проходят, и после ожога не остается никаких следов, исключая незначительный зуд и шелушение кожи.
II степень отличается образованием пузырей с желтоватой жидкостью на фоне покраснения кожи. Пузыри могут образовываться сразу после ожога или спустя некоторое время. Если пузыри лопаются, то обнажается ярко-красная эрозия. Заживление при этой степени происходит обычно к 10-12 дню без образования рубцов.
III степень ожогов характеризуется большей глубиной поражения с омертвением тканей (некроз) и образованием ожогового струпа. Струп представляет собой сухую корку от светло-коричневого до почти черного цвета; при ошпаривании струп бывает мягким, влажным, белесовато-серого цвета. Выделяют IIIА степень, при которой сохраняются эпителиальные элементы кожи, являющиеся исходным материалом для самостоятельного заживления раны, и IIIБ степень, при которой все слои кожи полностью погибают и образовавшаяся ожоговая рана заживает посредством рубцевания.
IV степень ожогов сопровождается обугливанием кожи и поражением глубжележащих тканей — подкожной жировой клетчатки, мышц и костей.
Ожоги I-IIIА степени считаются поверхностными, а ожоги IIIБ-IV степени — глубокими. Точно определить степень ожога (особенно отличить IIIA от IIIБ степени) можно только в медицинском учреждении при использовании специальных диагностических проб. В бытовых условиях термический ожог, чаще всего, это: ожог кипятком, паром, утюгом , солнечный ожог и др. На ожоги и обваривание кипятком приходится почти 40% всех смертей детей до 15 лет. В более легкой форме — это самый распространенный вид травм людей всех возрастов.
Как лечить ожоги средством от ожогов – препаратом ЭПЛАН?
При ожогах I и II степени предлагаем использовать препарат ЭПЛАН мазевой и жидкой формы. Пораженный участок смазывают Эпланом и, по мере впитывания и высыхания, обработку периодически повторяют до полного заживления. При возникновении ожоговых пузырей следует удалить отслоившуюся кожу, но не нужно вскрывать пузыри самостоятельно до обращения в медицинское учреждение, т.к. это может привести к инфицированию раны. Обработать края раны антисептиком (перекись водорода, мирамистин, хлоргексидин) наложить стерильные салфетки, пропитанные препаратом и зафиксировать марлевым бинтом. Смену повязок проводить через день. Эпитализация начинается на 7-9 день, с момента появления грануляций. Процесс лечения под повязками продолжают жидкостью ЭПЛАН (12-14 дней). На стадии заживления края раны обрабатывают сухими стерильными салфетками (без антисептиков).
Если ЭПЛАН сразу нанести на поврежденные участки, исчезает покраснение и воспаление, пузырьки с серознофиброзным содержимым не появляются.
Осложнения и последствия
У пострадавшего нередко наблюдаются нервно-психические расстройства, нарушения в работе почек и печени, образование рубцов и контрактур, потеря конечностей или их частей.
Прогноз того, сколько заживает место ожога, зависит от площади и глубины поражения, а также возраста больного. Высокий уровень смертности наблюдается среди пожилых людей старше 60 лет и детей.
Опасность для жизни представляют ожоги 10% поверхности лица или промежности и 15% поверхности прочих частей тела.
СОЛНЕЧНЫЙ ОЖОГ. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ
СОВЕТЫ ПО ЛЕЧЕНИЮ СОЛНЕЧНОГО ОЖОГА
Отправляясь в путешествие, не забывайте, что кожа является беззащитной перед активными солнечными лучами, и желание быстрее получить коричневый загар — понятное, но не совсем правильное. Результатом длительного и безконтрольного пребывания на солнце является получение солнечного ожога. При этом характерны плохой аппетит, иногда рвота, бессонница, лихорадка, тахикардия. На этом фоне может возникать сонливость. Особенно тяжело солнечные ожоги переносят дети.
Что нужно сделать для того, чтобы уберечь себя и своих родных от солнечного ожога?
Во-первых, нужно активно увлажнять кожу и пить как можно больше воды, т.к самый первый негативный эффект, который оказывает солнечный ультрафиолет — это обезвоживание. Во-вторых, в первые часы после получения солнечного ожога можно принять антигистаминные препараты (супрастин, тавегил и др.) — это уменьшит воспаление кожи и простейшие обезболивающие средства (ибупрофен, парацетамол)- это уменьшит болезненные ощущения. В-третьих, воспользуйтесь для лечения пораженного участка мазью от ожогов ЭПЛАН (или раствором). Повторите процедуру 3-4 раза в день. Рекомендуем сначала смазать пораженный участок раствором для того, чтобы мгновенно снять покраснение, припухлость. Раствор ЭПЛАН обладает также охлаждающим и болеутоляющим действием. Для закрепления эффекта и смягчения кожи рекомендуем продолжение лечения солнечного ожога вечером, пользуясь ЭПЛАН-кремом. В четвертых, для защиты кожи от солнечных ожогов рекомендуем наносить раствор Эплан на кожу за 10-15 минут до выхода на солнце. Эплан образует на коже защитную пленку, что предохранит кожу в дальнейшем от ожогов.
Необходимо помнить! Изменения в структуре кожи необратимы после любого ожога (в том числе солнечного ожога и ожога кипятком), в дальнейшем кожа может постоянно реагировать в более тяжелой форме на новые порции солнечных ванн.
Подробная информация по применению препарата ЭПЛАН для лечения ожогов, ран и повреждений кожи в разделе ЭПЛАН: ОБЛАСТИ ПРИМЕНЕНИЯ
Современные повязки
Существует огромное количество новых повязок, которые можно применять в домашних условиях, способствующих быстрому заживлению. Основное отличие от обычного бинта в том, что они создают благоприятный микроклимат в ране. Ведь если пораженный участок кожи полностью высохнет это не ускорит заживление.
Бранолинд Н с перуанским бальзамом
Пластырь обладает специфическим запахом, его используют при ране 1-2 степени, нельзя использовать при некротическом повреждении. Менять можно повязку 1 раз в два дня. Противопоказанием является аллергическая реакция на пластырь, проявляющаяся покраснение и отеком.
Гидроколл
Гелевая повязка, которую используют при ожоге 1-2 степени. В упаковке находится 15×15 cм повязка, которую можно скорректировать с размером раны. Повязка должна перекрывать на 1-2 см участок повреждения.
Silkoplast Comfort IT-Burn
Используют при ране 1-2 степени, снимает болевые ощущения, способствует быстрому заживлению.
ПЕРВАЯ ПОМОЩЬ ПРИ ОЖОГАХ КИПЯТКОМ И ПАРОМ
Ожоговое поражение — это открытое повреждение или деструкция кожи, слизистых оболочек. Для ожогов имеет значение не только вид фактора поражения, но и длительность (экспозиция) его действия.
Кожа это внешний покров, который осуществляет защиту организма и его связь с окружающей средой, ее масса составляет 4-6%, а вместе с подкожным слоем — 16-17% от общей массы тела, площадь ее у среднестатистических взрослых приблизительно равняется 1,7 м2. Кожа выполняет ряд важных функций: защита от внешней среды, терморегуляция, участие в обмене веществ, осуществление водо- и теплоотдачи, распределение крови в организме, рецепторная, секреторная, пигментообразующая, дыхательная, энергосохраняющая (депо жира), иммунная.
Поражение тканей при ожоге кипятком или паром происходит быстро, нужно немедленно удалить источник ожога. Охлаждение существенно уменьшает серьезность ожога и облегчает сильную боль.
Ожоги кипятком и паром — очень важная проблема взрослого и детского травматизма: особенно опасными ожоги становятся для маленьких детей и пожилых людей вследствие несовершенства защитных функций организма. Большая часть случаев ожоговой травмы происходят в быту по неосторожности.
Поверхностный ожог кипятком и паром, как и солнечный ожог следует сразу обработать средством от ожогов — раствором ЭПЛАН. Это позволит заживить травмированную кожу в самые короткие сроки. Препарат можно применять в разных возрастных категориях. В серьезных случаях, когда ожогом поражены анатомически значимые места (лицо, шея, промежность) необходимо сразу обратиться к врачу.
Подробная информация по применению препарата ЭПЛАН для лечения ожогов, ран и повреждений кожи в разделе ЭПЛАН: ОБЛАСТИ ПРИМЕНЕНИЯ
Насколько опасны ожоги?
Ожоги первой и второй степени, как правило, не несут значительной опасности для здоровья человека — особенно если являются необширными.
Травмы же третьей и особенно четвёртой степеней без принятия соответствующих мер способны вызвать тяжёлую интоксикацию организма, причиной которой является перегрузка печени и почек вследствие выведения продуктов распада повреждённых тканей.
Нарушается иммунная защита организма, что делает его легко доступным для инфекций.
Оба этих фактора приводят к истощению организма, а затем — и к летальному исходу.
КАК ПОЛЬЗОВАТЬСЯ МАЗЬЮ ОТ ОЖОГОВ ПРИ ПЕРВОЙ ПОМОЩИ
В оказании медицинской помощи при ожогах выделяют несколько этапов.
Первый этап (догоспитальный)
включает первую помощь при ожогах, оказываемую в порядке само- и взаимопомощи на месте происшествия. Ожоговая поверхность при поверхностных ожогах болезненна, поэтому механическая очистка ее допускается лишь в случае сильного загрязнения землей путем орошения растворами антисептиков. Необходимо выбрать оптимальное средство от ожогов в конкретном случае. На ожоговые раны накладывают противоожоговые не прилипающие к ранам повязки или стерильные повязки с мазями на водорастворимой основе (левомеколь, левосин, диоксиколь, дермазин).
Вместо традиционных средств, используемых в этих случаях, мы рекомендуем универсальный, готовый к применению препарат ЭПЛАН ( мазь и раствор). ЭПЛАН обладает уникальными свойствами для оказания первой помощи особенно при солнечном ожоге.
ЭПЛАН имеет следующие полезные свойства: -выраженную абсорбирующую активность ( дегидратирующая активность в 13,5 раз выше, чем у гипертонического раствора NaCl); -низкую токсичность; -хорошую проницаемость в ткани; -отсутствие раздражающего действия; -легкость нанесения на поверхности.
Если мазь (крем) сразу нанести на поврежденные участки, исчезает покраснение и воспаление, пузырьки с серознофиброзным содержимым не появляются.
При местном лечении ожогов препаратом ЭПЛАН могут быть использованы два метода: открытый (без повязок) и закрытый (с наложением повязок), последующие перевязки проводят ежедневно или через день вплоть до полного заживления ран.
Первая помощь при термической ране
В первую очередь при получении раны не стоит предаваться панике. Если вы находитесь дома, для облегчения состояние достаточно пораженный участков окунуть в холодную воду до прекращения чувства боли. В вашей домашней аптечке должны быть на случай ожога следующие средства:
- Пантенол 5% в форме крема или аэрозоли. Среди средств, способных улучшить микроциркуляторные нарушения и охлаждение раны используют также 5 % водорастворимую мазь анилокаина «Аникол». Применение антиоксидантов, к примеру мазь «Содерм», витамин Е способствует более быстрому восстановлению пораженного участка кожи.
- Стерильный бинт для закрытия раны.
- Перекись водорода 3% или другой антисептик в случае, если при ожоге вы получили также загрязнение раны. Важно! При контакте раны с землей необходима вакцинация против столбняка.