При проведении диагностики и лечения необходимо установить локализацию повреждения, степень стеноза и его причины. Поэтому пациентам назначается широкая диагностическая программа, а также и методы лечения — на сегодня они разнообразны и эффективно устраняют проблему.
Чаще всего заболевание задевает внечерепные сосуды, однако патология интракраниальных артерий также встречается. Это состояние является причиной половины клинических случаев ишемии мозгового вещества и около 30% инсультов. Различают полную и неполную обтурацию (закупорку) сосудистого просвета, которые приводят к нарушению кровоснабжения.
В норме общие сонные артерии отходят: левая от дуги аорты, а правая — от плечеголовного ствола. Они направляются вертикально и располагаются по обе стороны от шейного отдела позвоночника. Далее происходит деление на наружную и внутреннюю сонную артерию. Ветви артерий кровоснабжают внутричерепные отделы, части лица, органы головы и шеи.
Что такое
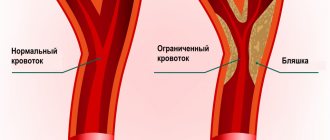
В начале стоит разобраться, что такое сонная артерия: в организме человека две сонных артерии, проходящих от грудной клетки через боковые стороны шеи в голову. Основная их задача — питать мозг. Как любая артерия они подтверждены атеросклерозу — серьезному заболеванию, природа которого до конца не изучена, как и причины. Это заболевание проявляется в деформации стенок сосудов, когда ткани, выстилающие сосуд, разрастаются, между ними появляются отложения холестерина, и просвет сосуда становится всё меньше вплоть до полной закупорки (обтурации). По сонным артериям течет обогащенная кислородом кровь для клеток мозга, поэтому сужение просвета сосуда очень опасно – это может стать причиной инсульта.
использованная литература
- «Медихалер Эрготамин». наркотики.com
. Получено 2016-05-20. - Майкл П. Уолш; et all (август 2005 г.). «Вызванное тромбоксаном А2 сокращение гладких мышц каудальной артерии крысы включает активацию входа Ca2 + и сенсибилизацию Ca2 +: Rho-ассоциированное киназо-опосредованное фосфорилирование MYPT1 по Thr-855, но не Thr-697». Biochem. J
.
389
(Pt 3): 763–74. Дои:10.1042 / BJ20050237. ЧВК 1180727. PMID 15823093. - Ягиэла Я.А. (1995). «Сосудосуживающие средства для местной анестезии». Anesth Prog
.
42
(3–4): 116–20. ЧВК 2148913. PMID 8934977. - Мудли, Д.С. (2017). «Местные анестетики в стоматологии. Часть 3: Сосудосуживающие средства в местных анестетиках» (PDF). Южноафриканский стоматологический журнал
.
72
: 176–178. - ^ абc
Если иное не указано в поле, ref: Уолтер Ф. Борон (2005).
Медицинская физиология: клеточный и молекулярный подход
. Elsevier / Saunders. ISBN 1-4160-2328-3 . Стр. Решебника 479 - ^ абcdежгчасяj
Жезл Цветок; Хамфри П. Рэнг; Морин М. Дейл; Риттер, Джеймс М. (2007).
Фармакология Рэнга и Дейла
. Эдинбург: Черчилль Ливингстон. ISBN 978-0-443-06911-6 . - Уолтер Ф. Борон (2005). Медицинская физиология: клеточный и молекулярный подход
. Elsevier / Saunders. ISBN 1-4160-2328-3 . Стр. Решебника 771 - Ричард Милстен и Джулиан Словински, Сексуальный мужской
, bc, основной момент W.W. Компания Нортон, Нью-Йорк, Лондон (1999) ISBN 0-393-04740-7
Причины и профилактика
Причины сужения сосудов активно изучаются, но четкого понимания нет до сих пор. Выделяют наследственную причину, а всё остальное можно отнести к факторам риска. Среди них:
- травмы артерий,
- ожирение,
- курение,
- сахарный диабет,
- малоподвижные образ жизни,
- старший возраст,
- высокий уровень «плохого холестерина» в крови (липопротеины низкой плотности – связка холестерина и белка, которые не забирают излишки холестерина из сосудов, а напротив, прикрепляют их к стенкам, образовывая холестериновые бляшки).
Профилактика стеноза сонных артерий, как и любых других артерий заключается в поддержании здорового подвижного образа жизни и сбалансированной диеты, чтобы не допустить дисбаланса в соотношении липопротеинов низкой и высокой плотности, а значит, и развития атеросклероза.
Скринінг безсимптомного стенозу сонних артерій
Профілактична ендартеректомія показана в пацієнтів, які мають низький ризик хірургічних ускладнень і атеросклеротичний стеноз сонної артерії високого ступеня. Однак не було досягнуто консенсусу стосовно того, як найліпше проводити скринінг цих пацієнтів. Наявність шуму над сонною артерією є поганим предиктором вираженого стенозу сонної артерії. Наприклад, третина із 330 послідовних пацієнтів, яких скерували в цереброваскулярну клініку, мали шум над сонною артерією, але його позитивна предиктивна цінність становила лише 37% для наявності стенозу сонної артерії середнього чи важкого ступеня. Пацієнти з множинними судинними факторами ризику, такими як куріння, гіпертензія та ІХС, мають високу ймовірність наявності атеросклеротичного ураження сонних артерій ще до того, як вони пройдуть тест щодо цього ураження. Тому доцільно проводити скринінг сонних артерій у пацієнтів, які мають поєднання судинних факторів ризику і шуму над сонними артеріями.
Симптомы стеноза сонной артерии
Заболевание опасно тем, что симптомы практически не заметны, и только когда стеноз становится причиной других патологических состояний, человек обращается к врачу. Среди таких состояний выделяют в первую очередь ишемические атаки (мини-инсульт, малый инсульт), когда на короткий период времени нарушается кровоснабжение головного мозга. Это состояние проявляются следующим образом:
- онемение рук/руки,
- искажение речи,
- временная потеря зрения, остроты зрения,
- временная дезориентация,
- онемение лица.
И более общие симптомы
- головная боль,
- тошнота,
- слабость.
Стеноз сонных артерий развивается медленно, зачастую бессимптомно, а общую усталость, повышенную утомляемость человек списывает на чрезмерные нагрузки или погоду. Поэтому врачи рекомендуют внимательно отслеживать свое состояние, и, при проявлении затянувшейся общей слабости без явных причин, обращаться к специалисту. Некоторые заболевания настолько опасны при несвоевременной диагностике, что риск их наличия оправдывает незапланированный поход к врачу, который успокоит вас, если причин для беспокойства нет, или проведет необходимую диагностику при появлении подозрений.
Вплив досвіду і практичних навиків на клінічні наслідки
У багатьох, але не всіх публікаціях було засвідчено, що досвід і практичні навики хірургів суттєво впливають на ризик ускладнень після ендартеректомії сонних артерій. При огляді канадської адміністративної бази даних було виявлено, що якщо ендартеректомію пацієнту виконував хірург, який виконує мало таких операцій і працює у шпиталі, де виконується мало таких втручань, то ризик виникнення внутрішньогоспітального інсульту чи смерті зростав у 3,5 разу, порівняно з хірургом, який виконує багато таких втручань і працює у шпиталі, де проводиться багато таких операцій. Ці знахідки дають підставу зробити припущення, що існує зв’язок між досвідом хірурга і нижчою захворюваністю при виконанні цієї операції, але інтерпретувати їх треба обережно, тому що селекція пацієнтів може впливати на висновки. Результати на 30-й день, отримані в дослідженні NASCET (the Asymptomatic Carotid Atherosclerosis Study) та інших рандомізованих клінічних дослідженнях, свідчать про нижчу частоту ускладнень на 30-й день у безсимптомних молодших пацієнтів, які мають мало коморбідних станів, порівняно з симптоматичними старшими пацієнтами, які мають кілька коморбідних станів.
Диагностика
Для диагностики сужения сосудов может потребоваться один или несколько видов обследований, поскольку место сужения не всегда легко найти. Для этого в нашем центре используется:
- узи — как основной метод — поскольку современное оборудование дает максимальную информацию не только о наличии стеноза, но и степени деформации сосуда, являясь при этом неинвазивным безопасным методом диагностики;
- МРТ или КТ;
- ангиография — благодаря введению контрастирующего вещества сложный диагностический аппарат отслеживает кровоток во всем организме, отмечая даже незначительные отклонения от нормы).
Для диагностики атеросклероза (являющимся причиной сужения) также используется лабораторный метод – анализ крови.
Діагностика важкого стенозу сонних артерій
Традиційна ангіографія використовується все рідше для ідентифікації стенозу сонних артерій у пацієнтів із шумами над артерією чи симптоматичним ішемічним цереброваскулярним захворюванням, вона поступається місцем неінвазивним методам, до яких належать комп’ютерна томографічна ангіографія, магнітна резонансна ангіографія і дуплексна ультрасонографія сонних артерій.
При виконанні ангіографії сонних артерій лікарі можуть використовувати різні методики оцінки відсотка стенозу діаметра артерії. Тому при інтерпретації цифрового показника треба знати, як він визначався.
Стосовно дуплексної ультрасонографії сонних артерій Товариство радіологів Північної Америки пропонує при оцінці важкості стенозу сонних артерій використовувати критерій пікової систолічної швидкості (ПСШ) кровоплину через внутрішню сонну артерію більше ніж 230 см/с і звуження бляшкою діаметра просвіту артерії принаймні 50%. Вторинні критерії важкості стенозу включають співвідношення ПСШ внутрішня сонна артерія / загальна сонна артерія більше 4,0 і кінцево-діастолічну швидкість (КДШ) кровоплину через внутрішню сонну артерію більше 100 см/с. Інші автори отримали 95% позитивне предиктивне значення для виявлення стенозу діаметра артерії 60% і більше, якщо комбінувати критерій ПСШ понад 290 см/с і КДШ понад 80 см/с.
Якщо неінвазивні дослідження виконуються правильно, вони дають точні результати. Систематичний огляд 63 публікацій стосовно МРА, ультрасонографії сонних артерій чи обох методів засвідчив, що МРА має сукупну чутливість 95% і сукупну специфічність 90% для діагностики стенозу 70–99% порівняно зі стенозом менше 70%. Для дуплексної ультрасонографії сонних артерій отримано відповідні показники чутливості 86% і специфічності 87%. В обох ситуаціях як золотий стандарт використовувалась ангіографія з цифровою обробкою інформації. Магнітна резонансна ангіографія має суттєво ліпшу дискримінаторну потужність при діагностиці стенозу 70–99%, ніж ультрасонографія, але при діагностиці оклюзії сонної артерії МРА не мала суттєвих переваг.
На нинішній день оптимальними методами оцінки стенозу сонних артерій вважаються допплерівська ультрасонографія і підсилена контрастом МРА.
Лечение стеноза сонной артерии
Наиболее распространенным методом лечения стеноза является стентирование артерии. Стентирование относится к хирургическим методам лечения, поэтому, как и любое другое хирургическое вмешательство, требует высокой квалификации врача в диагностике, принятии решения о необходимости/возможности операции и непосредственно введении стента. Стент – это металлический каркас, вводимый напрямую в артерию. В месте сужения он разворачивается и расширяет стенки сосуда, насколько это необходимо. Стент остается в артерии. Только первые дни его наличие может доставлять неудобство ввиду изменения кровотока, но со временем пациент перестает его ощущать и возвращается к нормальной жизни без риска возникновения инсульта. Но конечно же врач выдаст определенные рекомендации по дальнейшему образу жизни, чтобы не допустить повторного стеноза.
Наши врачи понимают всю важность качественного ведения пациента и послеоперационного наблюдения, поэтому обращаясь к нам, вы можете рассчитывать на комплексный подход в диагностике, лечении и послеоперационном периоде. Для реализации такого подхода отделение неврологии ФНКЦ располагает мощной диагностической базой и сильным составом специалистов с богатым опытом лечения стенозов, дополнительно проходящих курсы повышения квалификации на регулярной основе. Отделение плотно сотрудничает с кардиохирургической службой и выделенным в отдельное подразделение отделением сосудистой хирургии.
Преимуществом нашего центра является предоставление всего комплекса услуг нашим пациентам в одном месте, начиная с первичной консультации, записаться на которую вы можете по телефону или через специальную форму на сайте.
Ангіопластика і стентування сонних артерій
Опубліковано лише обмежену кількість завершених рандомізованих досліджень, в яких безпосередньо порівнювали ЕСА з ангіопластикою чи стентуванням сонних артерій. У наступні кілька років з’явиться значно більше доказів на користь стентування чи проти цього методу. У багатоцентрове дослідження SAPPHIRE рандомізували 334 пацієнтів, в яких був безсимптомний стеноз сонної артерії або більше 50%, або більше 80%, на процедуру стентування чи ЕСА. Первинною кінцевою точкою дослідження була смерть, інсульт чи інфаркт міокарда в межах 30 днів від процедури та іпсилатеральний інсульт чи смерть у проміжок від 31 дня до 1 року після процедури. Первинну кінцеву точку було зареєстровано у 20 пацієнтів у групі стентування (кумулятивна частота 12,2%) і 32 пацієнтів у групі ендартеректомії (кумулятивна частота 20,1%). Між двома процедурами не було виявлено статистично значущої різниці (р = 0,053), однак для стентування було доведено неінферіорність порівняно з ендартеректомією. Важливо відзначити, що спостерігалась висока частота періоперативних ускладнень як для ендартеректомії, так і для стентування у цій когорті високого ризику. Частота інсульту і смерті на 30-й день для безсимптомних пацієнтів становила 10,2% для ендартеректомії і 5,4% для стентування (р = 0,20). Ці результати ставлять питання про те, що медикаментозна терапія може мати переваги у цій групі пацієнтів.
Дослідження SPACE стало першим великим рандомізованим контрольованим дослідженням, в якому порівнювали ендартеректомію і стентування у симптоматичних пацієнтів. Частота іпсилатерального інсульту чи смерті на 30-й день була подібною — 6,3% для ендартеректомії і 6,8% для стентування.
Опубліковані результати дослідження EVA-3S на 30-й день. У це дослідження включали пацієнтів, які перенесли недавно (у межах 120 днів) гемісферичну чи ретинальну транзиторну ішемічну атаку (ТІА) або неінвалідизуючий інсульт і мали стеноз симптоматичної сонної артерії від 60% до 99%. Пацієнтів рандомізували на проведення ендартеректомії (n = 262) чи стентування (n = 265). Частота інсульту і смерті на 30-й день була вищою у групі стентування (9,6%), ніж у групі ендартеректомії (3,9%). Однак дослідження могло бути скомпрометованим через недосвідченість деяких центрів, в яких виконувалось стентування. Крім того, у 8,1% когорти стентування процедура виконувалась без дистального емболічного захисту. Кінцеві точки рідше виникали в пацієнтів, яким стентування проводилось з емболічним захистом, порівняно з тими, яким стентування проводилось без захисту.
У людей з атеросклеротичним ураженням сонних артерій було протестовано багато різних пристроїв емболічного захисту. У типових випадках ці пристрої захоплюють від 50 до 70% макроскопічного емболічного матеріалу. Мікроскопічний матеріал, який просочується через ці пристрої, включає еритроцити, лейкоцити, тромбоцити і фіброзні гіперклітинні фрагменти тканин. Клінічне значення цього матеріалу не було встановлено.
У США рекомендують клінічне застосування стентування сонних артерій лише у пацієнтів, які мають симптоматичний стеноз сонної артерії 70% чи більший, і лише в тому випадку, якщо клініка має адекватний досвід діагностики і лікування цього захворювання. Стенти і пристрої емболічного захисту суттєво відрізняються, тому необхідні клінічні дослідження, в яких би проводили безпосереднє їх порівняння.