Стационар одного дня 3-е КО
Малыхин
Сергей Александрович
Стаж 11 лет
Первая квалификационная категория
Записаться на прием
Под полиартритом подразумевают множественное воспаление суставов. Он может одновременно развиваться в разных частях тела. Болезнь нарушает работу хрящей, сухожилий и связок, а также провоцирует нестерпимые боли и воспалительные процессы в мышцах.
Болезнь может существовать в хронической или в острой форме. При остром варианте заболевание быстро прогрессирует, характеризуется яркими симптомами. Во втором случае картина более смазанная, но пациент сильно рискует остаться инвалидом. Как не упустить первые симптомы этого заболевания и что делать, в случае их обнаружения?
Симптомы полиартрита
Признаки полиартрита суставов проявляет себя через:
- зажатия, внутренней скованности;
- множественные припухлости (в области трех или больше суставов);
- утолщение конечностей;
- появление болезненности при попытках сдавливания или сжатии пораженного участка тела;
- одышку, развитие бронхита, сложности с проглатыванием пищи (при пораженных гортанных суставах);
- гипертермию;
- недомогание;
- покраснения;
- отеки;
- небольшие вывихи шейных позвонков, пережимающих сосуды, нервные корешки, спинной мозг.
Симптомы полиартрита характерны не только для взрослых, но и для детей. При этом у ребенка начинают страдать не только суставы, но и еще плохо сформированные внутренние органы.
У вас появились симптомы полиартрита?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Симптомы и признаки ювенильного артрита
Ювенильный артрит у детей опасен тем, что особенности течения патологических процессов могут негативно отразиться на зонах роста и нарушить процесс естественного роста ребенка
.
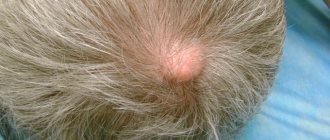
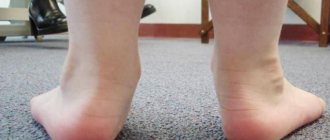
Главными клиническими признаками ювенильного артрита являются скованность, отечность, болезненность и локальное покраснение кожи сустава.
К начальным признакам
ювенильного артрита можно отнести:
- слабость, общее недомогание, относительно небольшое повышение температуры тела, снижение аппетита, холодный пот;
- высыпания различного рода в области пораженного сустава, не сопровождающиеся зудом;
- ограничение подвижности суставов в утренние часы;
- локальная отечность, болезненность одного или нескольких крупных суставов;
- периодические сердечные боли, одышка.
К признакам системных проявлений
на этапе острой формы развития ювенильной патологии относят:
- сердечные боли, синюшность кожных покровов;
- кашель, затруднение дыхания;
- нарушения работы желудочно-кишечного тракта;
- увеличение печени, селезенки;
- нарушение функций почек;
- воспаление зрительных органов;
- замедление роста.
При наличии одного или нескольких симптомов необходимо срочно обратиться за квалифицированной медицинской помощью.
Факторы риска
Частой причиной полиартрита рук или других частей тела является генетический фактор. То есть болезнь передается по наследству. В определенный момент иммунная система начинает атаку хряща, разрушая его и прилегающие ткани. В результате возникает воспаление и дальнейшие необратимые процессы.
Нужно уточнить, что даже при наличии генетической предрасположенности, далеко не все люди становятся жертвами такой неприятной болезни. Чтобы произошел ее «запуск», нужно стечение определенных обстоятельств. Ими могут быть:
- травмы;
- недостаток жизненно важных витаминов;
- ожирение;
- заболевания эндокринной системы;
- стрессы;
- воздействие токсинов и аллергенов;
- инфекции дыхательных путей.
Меры профилактики
Зная, что такое полиартрит и как его лечить, нетрудно догадаться о мерах по его предотвращению. Соблюдение этих мер важно для всех, но особенно они актуальны для людей, чьи близкие родственники страдали этим заболеванием, поскольку склонность к нему передается по наследству. Врачи ортопеды рекомендуют:
- Поддерживать нормальный вес (норма ИМТ — 18,5–25).
- Избегать травмирующих факторов: интенсивных тренировок, работы, связанной с вибрацией, подъемом тяжестей, переохлаждением.
- Применять средства защиты суставов и коррекции их биомеханики: наколенники, налокотники, супинаторы, ортезы и т. п.
- Рационально питаться. Употреблять достаточно продуктов с высоким содержанием кальция и фосфора, не злоупотреблять мясом, протеиновыми добавками, провоцирующими развитие подагры.
- Отказаться от курения и алкоголя.
- Вести ЗОЖ, повышать иммунитет и соблюдать правила гигиены для снижения риска респираторных, кишечных и венерических заболеваний.
Важной мерой профилактики осложнений полиартрита и потери функциональности суставов является своевременное обращение к врачу. При малейших признаках неблагополучия лучше всего записаться на прием к ортопеду нашей клиники, это позволит своевременно начать лечение и сохранить здоровье суставов.
Классификация
Различают несколько видов полиартрита:
- ревматоидный;
- инфекционный;
- кристаллический;
- псориатический;
- реактивный;
- деструктивный.
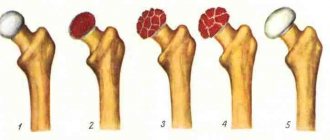
Ревматический полиартрит встречается среди прочих видов заболевания чаще всего. Оно крайне опасное, способное привести к инвалидности. Ему больше подвержены женщины. Недуг возникает на фоне сильного ослабления иммунитета. Он атакует кисти, стопы, разрушает сосуды, сердце, почки. Синовиальная полость со скоплением жидкости становится все больше. Пациент чувствует боль, повышение температуры и скованность движений.
Инфекционный полиартрит возникает на фоне патогенного микроорганизма, который попадает в суставы через кровь. При таком заболевании часто образуется гной. Если вовремя не предпринять меры, то пациент полностью лишится подвижности пораженных суставов.
Псориатический полиартрит появляется на фоне первопричины – псориаза – не ранее чем через полгода. Чаще всего такой тип болезни поражает стопы пациентов в возрасте старше 45 лет. Пик боли приходится на утро. Все движения становятся скованными, особенно после продолжительного сна или отдыха.
Также часто встречается полиартрит плечевого сустава, пальцев, рук. Спровоцировать его может сильное переохлаждение, травмы бытового или производственного типа, а также тесная неудобная обувь или одежда. Кости на ногах и на руках буквально начинают торчать, приобретая неестественный внешний вид.
Стадии развития ювенильного артрита
Ювенильный ревматоидный артрит протекает в 4 стадии:
- Начальная – длится до 6 месяцев
. Поражение тканей суставных костей. - Ранняя – длится от 6 до 12 месяцев
. Разрушение хрящевой ткани, разрастание оболочки сустава, сокращение суставного просвета. - Развернутая – может длиться до двух лет
. Появление эрозий на хрящевой и костной ткани, образование подвывихов. - Поздняя – длится более 2 лет и приводит к инвалидности
. Сращение костной ткани, потеря подвижности конечности.
Диагностика
Чтобы убедиться в том, что у пациента действительно полиартрит суставов, а не схожее по симптоматике заболевание, врач назначает дифференциальную диагностику. В ходе нее постепенно исключаются те заболевания, которые можно спутать с полиартритом.
Диагностика заключается во врачебном осмотре, а также в:
- рентгене;
- МРТ или КТ;
- общем анализе крови;
- общем анализе мочи;
- гистологическом исследовании образцов суставной ткани;
- артрографии.
На основании полученных данных назначается лечение полиартрита.
Выявление и лечение полиартрита в нашем медицинском центре
Для назначения эффективной схемы лечения полиартрита следует отталкиваться прежде всего от причин, спровоцировавших развитие данного заболевания. С целью их определения применяются следующие разновидности инструментальных исследований:
- УЗИ суставов и близлежащих мягких тканей;
- исследования крови, мочи, синовиальной жидкости;
- рентген суставов;
- МРТ и т.д.
Если сочтет нужным лечащий врач, то также могут быть назначены такие исследования, как УЗИ брюшной полости, бактериоскопия, ПЦР и т.д. Это коварное заболевание бывает не так-то просто выявить. Это связано с тем, что симптомы полиартрита могут быть размытыми и характерными также и для других заболеваний т повреждений опорно-двигательного аппарата, например, разрыв мениска и т.д. Если пациенту был поставлен некорректный диагноз, то и лечение будет назначено неправильное. Это приводит к дальнейшему прогрессированию полиартрита и возникновению его осложнений. Но в нашей клинике работают исключительно квалифицированные специалисты, в достоверности поставленных которыми диагнозов можно быть уверенными.
Доктора, ведущие прием в «ОН КЛИНИК Рязань», прежде всего стремятся избавить пациента с выявленным полиартритом пальцев рук и других суставов от болевого синдрома и прочего дискомфорта, сопутствующего данному заболеванию. Кроме того, по-настоящему результативное лечение направлено также на регенерацию ткани суставов и возвращение их нормальной функции, а также предотвращение дальнейшего прогрессирования заболевания. Терапевтическая схема может включать в себя:
- применение фармпрепаратов – орально или местно, а также в виде инъекций;
- ЛФК;
- массаж;
- физиотерапию;
- санаторно-курортное лечение;
- специально разработанные диеты для восстановления суставной ткани т.д.
Чаще всего лечение полиартрита проводится курсами для купирования периодических обострений течения заболевания.
Лечение
Как лечить полиартрит? Для начала нужно понять и устранить то заболевание, которое спровоцировало недуг. Им может быть псориаз, вирусная инфекция или подагра, например. Лечение полиартрита суставов также обязательно включает в себя противовоспалительную терапию, на фоне которой должны исчезнуть сильные боли. Помимо этого, пациенту необходимо укреплять свой иммунитет и сопротивляемость организма инфекциям и вирусам.
Хорошее воздействие на пораженные очаги оказывает физиотерапия:
- иглоукалывания;
- точечный массаж;
- мануальные сеансы;
- фармакопунктура.
Причины артрита
Артрит – следствие повреждения суставного хряща либо попадания микроорганизмов в синовиальную жидкость. В первом случае патология возникает из-за дегенеративных процессов в тканях при травме или остеоартрозе.
Причинами воспалительного артрита служат инфекция и продукты жизнедеятельности микроорганизмов при:
- миграции возбудителя через кровеносные и лимфатические сосуды из рядом расположенных тканей;
- инфекционных заболеваниях, поражающих весь организм – туберкулезе или гонорее;
- токсико-аллергическом воздействии побочных продуктов жизнедеятельности микроорганизмов;
- аллергической реакции на собственные ткани организма после перенесенной инфекции или при наличии постоянного очага воспаления, сопровождаемых нарушением в работе иммунной системы;
- травмировании сустава и проникновении инфекции через рану либо асептическом воспалении.
Способствуют возникновению заболевания следующие факторы:
- наследственная предрасположенность;
- повышенная нагрузка на опорно-двигательный аппарат;
- инфекционные болезни;
- употребление большого количества кофеина;
- табакокурение;
- лишний вес;
- аллергическая реакция;
- метаболические нарушения;
- травматическое повреждение;
- гиповитаминоз и недостаток питательных веществ;
- патология нервной системы;
- сбои в работе иммунной системы;
- неправильный рацион, употребление алкогольных напитков;
- гормональные нарушения;
- укусы жалящих насекомых;
- переохлаждение организма.
Способы домашнего лечения
При лечении полиартрита назначается диета. Каждый лишний килограмм веса увеличивает нагрузку на суставы, от чего болезнь активно прогрессирует. Для устранения болезни необходимо:
- принимать препараты;
- выполнять лечебную гимнастику;
- проходить курсы массажа;
- использовать рецепты народной медицины.
В качестве медикаментов применяют нестероидные противовоспалительные таблетки. Они устраняют температуру, боль, отек и покраснение. Противовоспалительные средства также можно колоть и применять в форме мазей.
В случае распространения инфекции, образования гноя, дополнительно подключают курс антибиотиков. Их можно вводить внутривенно внутримышечно или напрямую в полость сустава.
В лечении используют хондропротекторы, иммуномодуляторы, препараты с кальцием Д3.
Возможные осложнения
Несмотря на то, что у большинства пациентов ювенильный артрит протекает без осложнений, с наступлением длительной ремиссии, всегда существует риск возникновения осложнений
.
Несвоевременное обращение за медицинской помощью, а также отказ или отклонение от назначенного лечения могут привести к развитию ряда серьезных осложнений, среди которых:
- стойкое нарушение подвижности сустава, являющееся причиной инвалидности;
- развитие сердечно-легочной недостаточности;
- тяжелые нарушения работы зрительной системы;
- инфекционные осложнения.
Клинические рекомендации
В связи с тем, что точные причины возникновения заболевания не могут быть установлены, клинические рекомендации носят исключительно общий характер и прежде всего направлены на исключение вероятности повтора обострения болезни.
В целях сохранения достигнутых результатов лечения, важно совмещать терапию с наблюдением у специалиста-реабилитолога
, который поможет разработать план действий по сохранению функциональных возможностей сустава.
Среди основных рекомендаций стоит выделить:
- повышение бдительности и усиление мер по обеспечению достаточно уровня тепла организму;
- исключение вероятности стрессовых ситуаций;
- систематическое посещение лечащего врача, даже при условии благоприятного лечения.
Соблюдение рекомендаций позволяет замедлить или вовсе остановить процессы рецидива патологических процессов.
Ревматоидный артрит: обратимость изменений
Ревматоидный артрит представляет собой системное иммуновоспалительное заболевание соединительной ткани, проявляющееся хроническим эрозивно-деструктивным полиартритом с преимущественно симметричным поражением суставов кистей и стоп и сопровождающееся у большинства больных образованием особого вида аутоантител (ревматоидный фактор). Женщины болеют в 3–4 раза чаще мужчин, причем заболевание у них начинается обычно в возрасте 35–45 лет.
Болезненные, тугоподвижные суставы не только мешают выполнять самые простые повседневные движения, но и значительно нарушают ритм нормальной жизни.
Ревматоидный полиартрит — тяжелое системное заболевание, которое проявляется прогрессирующим воспалительным синовитом, симметрично поражающим периферические суставы конечностей.
В соответствии с рекомендациями Американской ревматологической ассоциации (1987) при диагностике ревматоидного артрита целесообразно придерживаться следующих критериев:
- утренняя скованность суставов или вблизи суставов длительностью не менее 1 ч до ее полного исчезновения;
- опухание мягких тканей (артрит) трех суставов или более, наблюдаемое врачом (т. е. в период осмотра или в анамнезе под наблюдением врача);
- опухание (артрит) проксимальных межфаланговых, пястно-фаланговых или запястных суставов;
- симметричное опухание (артрит) как минимум в одной паре суставов;
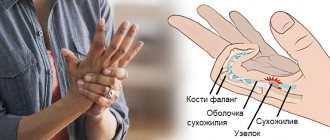
- ревматоидные узелки;
- наличие ревматоидного фактора;
- обнаружение при рентгенологическом исследовании эрозий и (или) периартикулярного остеопороза в суставах кистей и стоп.
При длительно текущем заболевании деформируются пораженные суставы. Помимо суставов, при ревматоидном полиартрите нарушаются околосуставные структуры (связки, сухожилия и др.), развиваются ревматоидный васкулит (поражение мелких сосудов), остеопороз, происходит поражение внутренних органов.
В пользу иммунопатологического/аутоиммунного характера воспалительного процесса при ревматоидном артрите свидетельствует обнаружение у большинства больных в сыворотке крови и синовиальном выпоте из пораженных суставов аутоантител — ревматоидного фактора.
Большое значение в развитии ревматоидного артрита имеет генетическая предрасположенность. Это подтверждается выраженной семейной агрегацией заболевания, наличием у части больных ревматоидным артритом антигенов II класса главного комплекса гистосовместимости HLA DR4 и Dw4 (с носительством которых связывают тяжелое течение артрита и быстрое прогрессирование эрозивных изменений суставов). Рассматривается роль наследственных или приобретенных нарушений Т-супрессорной регуляции иммунных реакций, недостаточной функции моноцитарно-макрофагальной системы. Пусковую роль в развитии ревматоидного артрита могут играть: хронические очаги инфекции, гормональная перестройка организма, пищевая аллергия, предшествующие травмы суставов, длительное воздействие влажного холода и физическое перенапряжение.
При хроническом воспалении у края суставного хряща в месте прикрепления к эпифизам суставной капсулы происходит разрушение и замещение паннусом участков субхондральной костной ткани с образованием эрозий. Иногда разрастающиеся грануляции проникают через субхондральную замыкательную пластинку в костную ткань. Продукты костно-хрящевой деструкции, в свою очередь, оказывают раздражающее воздействие на синовиальную оболочку, что способствует поддержанию в ней воспалительного процесса. Одновременно возникают воспалительные изменения в капсуле сустава, связках, синовиальной выстилке сухожилий и синовиальных сумках с последующим их склерозированием, приводящему к стойкому ограничению подвижности пораженных суставов, подвывихам и контрактурам. Иногда наблюдается некроз и разрыв сухожилий, синовиальных сумок. Нередко отмечается развитие вторичного остеоартроза.
Воспалительный процесс при ревматоидном артрите характеризуется неуклонным прогрессированием, темпы которого зависят от активности воспалительного процесса. Даже в периоды клинической ремиссии в синовиальной оболочке сохраняются признаки воспаления. Постепенно паннус разрушает хрящ на значительной поверхности эпифиза, а замещающая его грануляционная ткань соединяет между собой противоположные суставные поверхности и в последующем трансформируется вначале в фиброзную, а затем в костную ткань, что приводит к образованию соответственно фиброзного и костного анкилоза, обусловливающего полную неподвижность пораженных суставов.
При рентгенологическом исследовании суставов отмечается асимметричность эрозивных изменений с частым и ранним анкилозированием суставов запястий.
Течение серонегативного ревматоидного артрита менее тяжелое, в прогностическом плане более благоприятное, чем при серопозитивной форме заболевания: слабее выражены деструктивные (эрозивные) изменения и функциональные нарушения суставов, реже наблюдаются ульнарная девиация пальцев кистей, контрактуры и анкилоз (за исключением анкилоза суставов запястья). Вместе с тем серонегативный ревматоидный артрит хуже, чем серопозитивный, поддается терапии базисными и иммуносупрессивными препаратами. Чаще развивается вторичный амилоидоз.
При лечении ревматоидного артрита используются НПВП, в тяжелых случаях применяются глюкокортикостероиды, иммуносупрессоры, с целью профилактики остеопороза обычно назначают комбинацию препаратов кальция и витамина D.
Несмотря на все успехи фармакологии, ревматоидный артрит до настоящего времени остается тяжелым заболеванием с неблагоприятным прогнозом.
Приведем пример из личного опыта ведения больной с ревматоидным артритом, представляющим, по мнению автора, научный интерес.
Больная В., возраст — 71 год, обратилась к неврологу в августе 2006 г. с жалобами на боли в суставах кистей, коленных суставах, в пояснице. Боль в суставах беспокоила днем и ночью, обычно была выраженной, нередко мигрирующей, обусловливала ограничение всех активных и пассивных движений в пораженных суставах. Артралгия зачастую сочеталась с выраженной миалгией, оссалгией, болями в сухожилиях. Из анамнеза: проявления полиостеоартроза в течение 15 лет, дебют суставного синдрома воспалительного характера в июне 2002 г. (отек и воспаление в области суставов, фебрильная лихорадка, подтвержденная лабораторно активность воспалительного процесса). Амбулаторно (сначала периодически, в последние 3 года постоянно) получала НПВП (ибупрофен, индометацин, диклофенак, ацеклофенак). С 2004 г. регулярно принимала кальций D3 (1 г кальция в сутки).
| Рис. 1. Рентгенограмма кистей больной В. 2003 г.: проявления полиостеоартроза, явных эрозий нет. Рис. 2. Рентгенограмма кистей больной В. 2006 г.: множественные кисты и эрозии, отрицательная динамика с 2003 г. |
Стационарно проходила лечение в городском ревматологическом центре г. Санкт-Петербурга (апрель 2003 г., июнь–июль 2006 г.) с диагнозом: ревматоидный артрит, серопозитивный, с системными проявлениями (субфебрилитет, амиотрофия, миалгии), активность 2-й степени, функциональная недостаточность суставов 1–2-й степени. Сопутствующая патология: ишемическая болезнь сердца, стенокардия II ФК. Гипертоническая болезнь 3-й степени, ОНМК (декабрь 2002 г.). Хронический бронхит вне обострения. Диффузный зоб второй стадии. Эутиреоз. Полиостеоартроз. Желчно-каменная болезнь.
С 2003 г. постоянно получает метотрексат в дозировке 2,5 мг 2 раза в неделю. Несмотря на проводимое лечение, суставной болевой синдром нарастал, учащались обострения, ухудшалось состояние костей (остеопороз, эрозии). Показательна рентгенография кистей (рис. 1–2).
| Рис. 3. Рентгенограмма кистей больной В. 2007 г.: проявления полиостеоартроза, положительная динамика с 2006 г. |
С августа 2006 г. на фоне лечения метотрексатом неврологом был дополнительно назначен Структум в дозировке 500 мг 2 раза в день. Больная ориентирована врачом на длительный, до полугода, прием препарата. Некоторое уменьшение интенсивности (непрекращающегося в течение 2 последних месяцев) болевого синдрома наступило через 3 нед. Эпизоды обострений ревматоидного артрита были в течение 4 мес. К концу 5-го месяца комбинированной терапии (метотрексат + Структум) болевой синдром значительно снизился, уменьшилась утренняя скованность, спала отечность лучезапястных и коленных суставов.
В феврале 2007 г. была сделана рентгенография кистей (рис. 3). Результат сравнения с предыдущими рентгенографиями оказался более чем положительным (уменьшились эрозии костей). Прием структума продлен на 3 мес. По состоянию на май 2007 г. обострений суставного синдрома не наблюдалось в течение 4 мес, сохранялась небольшая отечность на лучезапястных (больше слева) и коленных суставах. С целью коррекции противоревматической терапии (снижение дозы метотрексата) больной рекомендована консультация в городском ревмоцентре.
И. Н. Бабурин СПбНИПНИ им. В. М. Бехтерева, Санкт-Петербург