Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют «седалищный нерв». Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги — ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины болей в ногах
Как уже упоминалось, причины, по которым болят ноги, могут быть самыми разными. Они могут быть вызваны целым рядом заболеваний, первое место из которых занимают сосудистые. За ними следуют болезни позвоночника и воспаления тканей мышц.
В ЦЭЛТ вы можете получить консультацию специалиста-алголога.
Записаться на прием
Заболевания сосудов ног
Заболевания сосудов ног, для которых характерны болевые симптомы, локализующиеся в ногах, включают в себя:
- варикоз — характеризуется болью тупого, ноющего характера, которая сопровождается тяжестью в ногах и судорогах в икроножных мышцах;
- тромбофлебит — характеризуется постоянными болями, которые имеют пульсирующий характер; нередко они переходят в ощущение жжения под кожей, особенно при этом заболевании болят икры ног;
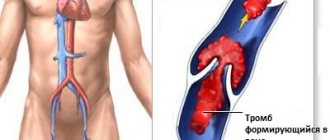
- тромбоз — характеризуется неожиданной резкой болью и сопровождается тяжестью, ощущением распирания и отёчностью;
- облитерирующий атеросклероз нижних конечностей — характеризуется тем, что болят икроножные мышцы ног и мышцы бёдер (особенно это проявляется при ходьбе и стихает при движении);
- синдром Лериша — характеризуется перемежающейся хромотой и болью в левой или правой ноге.
Заболевания позвоночника
Заболевания позвоночника, при которых болят ноги, включают в себя:
- остеохондроз поясничного отдела — дегенеративные процессы, происходящие в позвоночнике являются причиной иррадиирующей боли;
- грыжа межпозвоночного диска в поясничном отделе — характеризуется болями, отдающими в ягодицу и всю ногу вплоть до стопы, сопровождающимися жжением, онемением конечности и покалыванием;
- ишиас — болевой симптом вызван ущемлением нервных окончаний, седалищного нерва.
Заболевания мышечных тканей
Заболевания мышечных тканей, при которых наблюдаются боли в мышцах ног, включают в себя:
- миозит, который может иметь инфекционную этиологию, а также развиться вследствие перегрузок;
- миоэнтезит, который вызван чрезмерными профессиональными физическими нагрузками;
- фибромиалгия, которая в большинстве случаев проявляется у женщин и характеризуется распространёнными болями мышц в одной или в обеих ногах.
Боли при вышеперечисленных заболеваниях начинаются от бёдер и «спускаются» вниз; иногда присоединяется судорожный синдром.
Заболевания суставов
Говоря о заболеваниях, которые являются причинами болей в ногах, нельзя не упомянуть следующие:
- разные виды артрита коленного сустава;
- дегенеративные заболевания тазобедренного сустава (коксит, коксартроз);
- подагра ног — грызущая боль, обостряется в ночное время; пульсирующая боль в большом пальце ноги;
- рожистое воспаление.
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 — 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Наши врачи
Диагностика боли включает в себя:
- сбор анамнеза о локализации и характере боли, её проявлении в другой ноге, зависимости от времени суток, положения тела, состояния покоя и нагрузки, а также о симптомах, которые её сопровождают;
- проведение визуального осмотра с тестами, пальпацией и проверкой рефлексов;
- проведение ультразвукового обследования сосудов больной ноги;
- проведение рентгенографии;
- МРТ, позволяющая определить состояние сосудов, хрящей и костной ткани;
- радионуклидное сканирование, позволяющее обследовать костную систему;
- целый ряд лабораторных исследований.
При необходимости проводится УЗИ органов брюшной полости, позволяющее выявить нарушения в работе почек и печени.
Симптомы жжения
Ощущение жжения может сопровождаться другими симптомами, которые различаются в зависимости от основного заболевания, расстройства или состояния. Они часто влияют на конечности, а также связаны с различными системами организма.
Признаки, которые могут возникать вместе с ощущением жжения конечностей:
- кровотечение;
- образование пузырей от ожога;
- онемение;
- боль;
- покраснение, ощущение тепла или припухлость;
- покалывание;
- чувствительность к касанию.
Серьезные признаки, которые указывают на опасное для жизни состояние здоровья – это внезапное ощущение жжения конечностей, сопровождающиеся онемением или слабостью на одной стороне тела. Такой симптом может быть признаком инсульта. В таком случае срочно обратитесь за медицинской помощью, если вы испытываете данное ощущение вместе с другими серьезными симптомами.
Еще несколько признаков, которые могут следовать за онемением или ощущениями “жара” конечностей: изменение психического состояния известное как путаница; бред; летаргия; галлюцинации и заблуждения; невнятная речь; внезапное изменение зрения; потеря зрения или боль в глазах; сильная головная боль. Жжение в таком случае свидетельствует об инсульте. Если же вы ощутили похожее чувство в теле – это может быть вызвано повреждением нерва или кожи в окружающих тканях. Ожоги от химикатов или экстремально высокой температуры, а также воздействия ядовитых веществ способны повредить нервы в коже, что приводит к ощущению жжения.
Что нужно знать о диагностике
Визит к врачу — наиболее разумное решение, когда горят колени, и непонятно, что делать. Характерная симптоматика и визуальное обследование нередко позволяют поставить предварительный диагноз и принять необходимые меры по облегчению ситуации пациента. Но в большинстве случаев врач назначает комплексное обследование, чтобы определить, почему появились неприятные ощущения. Помимо анализов, могут быть назначены дополнительные виды диагностики — рентген, УЗИ, компьютерная томография. В некоторых случаях для обследования привлекаются специалисты смежных областей — онколог, дерматолог, хирург.
Важно помнить, что за обычным жжением в колене может скрываться серьезное заболевание. Если упустить время и не обратиться к медикам за помощью при появлении первых неприятных симптомов, последствия могут быть необратимыми. Если трудно определить, что это значит, когда щиплет колено, нельзя рисковать своим здоровьем, нужно как можно скорее пройти полное медицинское обследование. Ведь проблемы с коленями — обычно всего лишь один из симптомов различных заболеваний. Чем раньше они будут диагностированы, тем выше вероятность полностью избавиться от недуга.
Как проявляется заболевание?
Алкогольная полинейропатия имеет набор характерных симптомов, которые постепенно становятся все более выраженными:
- мышцы рук и ног становятся слабыми. Сначала легкая слабость ощущается в ладонях, стопах, а затем распространяется и становится более заметной;
- уменьшение чувствительности, ее постепенное снижение вплоть до исчезновения;
- снижение выраженности рефлексов вплоть до их отсутствия;
- болевой синдром. Болезненность может нарастать постепенно или сразу быть сильной. Обычно боли не связаны с какими-то «внешними» причинами (травмами, нагрузками);
- отеки ног, рук;
- появление мурашек, жжения, других ощущений в конечностях;
- тремор, тики, подергивания мышц, дрожание пальцев;
- проблемы с сердечно-сосудистой, дыхательной системой (одышка, нарушения дыхания, частый пульс, аритмия);
- потливость (появляется неожиданно, не связана с нагрузками, температурой тела или жарой);
- нарушения координации движений, головокружение, проблемы с равновесием.
Симптомы могут резко нарастать после сильной алкогольной интоксикации, запоя, часто они остро проявляются после переохлаждения. В других случаях они усиливаются постепенно, на фоне общего ухудшения состояния здоровья на фоне хронической алкогольной зависимости. Чаще заболевание развивается подостро за несколько недель или месяцев: нарушается чувствительность рук или ног, икроножные мышцы становятся болезненными. При сдавливании болезненность усиливается. Без лечения появляется слабость мускулатуры — вплоть до паралича, атрофии.
Заказать лечение алкоголизма
Работаем круглосуточно, опытные врачи, 100% анонимно.
Какие меры следует принять при онемении
Если причины онемения внешние, с ними можно справиться собственными силами. Например, сменить обувь на более просторную, не сжимающую пальцы и стопу. Если причина в неудобной позе, возможно передавливание крупных сосудов, из-за чего пальцы немеют. Смена позы решит и эту проблему.
Восстановить кровообращение и возвратить пальцам чувствительность помогут легкие массажные движения, а также ванночки, в которых теплая вода будет чередоваться с холодной. Зарядка и утренняя пробежка также будут способствовать улучшению кровообращения.
Следует обратить внимание и на свой рацион. В нем должно быть достаточное количество продуктов, содержащих витамины В6 и В12. Это яйца, куриные и перепелиные, мясо, молоко, каши, бобовые, пророщенная пшеница. Кофе и крепким черным чаем лучше не злоупотреблять. А вот от вредных привычек желательно избавиться вовсе.
Чем и как лечат колени
Купирование жжения и боли — лишь первый шаг на пути к восстановлению здоровья. Точнее, помощь организму в избавлении от неприятных ощущений. Однако часто к лечению самого заболевания это не имеет никакого отношения. Когда врач знает, что жар в коленях — это следствие той или иной патологии, назначается полноценный курс лечения, который может включать:
- массаж;
- физиотерапевтические процедуры;
- лечебную гимнастику;
- использование медикаментозных препаратов.
Если речь идет о серьезных повреждениях коленного сустава, вызванных травмами либо заболеваниями опорно-двигательного аппарата, показано хирургическое вмешательство. Чаще всего это эндопротезирование — операция, при которой сустав частично либо полностью заменяется протезом. Современные технологии позволяют при помощи такой операции полностью восстанавливать подвижность нижних конечностей и возвращать пациентов к полноценной жизни.
Хирургическое вмешательство с протезированием показано и в случае онкологических заболеваний, когда в результате метастазов повреждаются кости и суставы. Еще несколько десятков лет назад при таком диагнозе единственным выходом из ситуации была ампутация конечностей.
Сегодня замена суставов — простой, эффективный и малоинвазивный способ решения проблем для людей, которые столкнулись с онкологией.
Первичная диагностика и помощь до обращения к врачу
Травмы, кожные заболевания, воспалительные процессы, обморожения довольно просто диагностировать самостоятельно, так как признаки патологии будут очевидны. В каждом конкретном случае первая медицинская помощь будет различной. При ушибах необходимо обеспечить неподвижность сустава за счет тугой повязки и приложить лед, чтобы избежать отека. Если причины жжения и локального повышения температуры связаны с легким обморожением, необходимо как можно скорее попасть в теплое помещение, а затем наложить термоизоляционную повязку на проблемную зону.
Если неизвестно, почему пекут колени, но при этом больной страдает любыми дерматологическими заболеваниями либо аллергией, первая помощь будет заключаться в принятии антигистаминных препаратов либо обработке кожи в области суставов кремами против псориаза, дерматита. При воспалительных процессах, когда горят колени, и точно известно, что это следствие инфекционного заболевания, необходимо срочно принять антибиотики.
Что делать, если колено болит и горит из-за повышенных физических нагрузок? Прежде всего, зафиксировать сустав и минимизировать активность. Однако неподвижность — лишь временная мера, а не панацея. Более того, полное отсутствие физической нагрузки в течение длительного периода может усугубить ситуацию.
Если непонятно, почему краснеют колени, но есть боль и дискомфорт в коленных суставах, можно прибегнуть к универсальным средствам — мазям и таблетками, которые помогут купировать неприятные ощущения. Но нужно помнить, что это — не лечение, а лишь вспомогательная мера. Определить, от чего горят колени, и назначить курс лечения может лишь профильный специалист.