Катаральная ангина — с этим заболеванием знаком практически каждый. Это инфекционное заболевание в медицине носит название острый тонзиллит. Катаральная ангина у взрослых — это ангина в привычном нам понимании. Эта болезнь протекает по классической схеме, достаточно легко поддаётся лечению, но только в том случае, если её не запускать и вовремя обратиться к врачу, а не пытаться самостоятельно назначить себе терапию. В противном случае, даже самая лёгкая форма ангины может привести к серьёзным последствиям.
Болезнь относится к заболеваниям с высокой степенью контагиозности, то есть заразиться ей очень легко: достаточно попить из чашки больного или воспользоваться его полотенцем. Причём первые симптомы катаральной ангины могут возникнуть через несколько часов после контакта с больным. В среднем инкубационный период болезни длится от одного до четырёх дней.
Пик вспышек заболевания приходится на осень и зиму. Именно в это время защитные силы организма снижаются, иммунитет ослабевает, и порой достаточно незначительного переохлаждения или стрессовой ситуации в сочетании с попаданием в организм возбудителя, чтобы запустился механизм воспаления.
Описание заболевания
Катаральная ангина – клинически наиболее легкая форма воспалительного процесса, который может протекать в небных миндалинах. В педиатрии встречается у детей в возрасте от 6 месяцев до 18 лет. Болезнь при своевременном обращении к врачу хорошо поддается медикаментозному лечению. Патология относится к группе тонзиллитов. Небные миндалины являются первым барьером на пути проникновения инфекции вглубь по дыхательным путям, поэтому достаточно часто поражаются воспалительным процессом.
В зависимости от характера течения заболевания ангина бывает острой и хронической. Выраженность воспалительного процесса бывает различной.
- Катаральная ангина. Это самая легкая форма, при которой общее самочувствие ребенка ухудшается незначительно.
- Фолликулярная. Патологический процесс сопровождается выраженным нарушением самочувствия.
- Лакунарная. Это тяжелый вариант течения фолликулярной ангины с высокой лихорадкой и массивным поражением миндалин.
- Пленчато-некротическая. Критическое состояние, которое может стать причиной острой обструкции дыхательных путей.
Катаральная ангина у детей может протекать без осложнений (94-95% случаев) или с развитием нежелательных последствий – тонзиллярные абсцессы, обострение хронических заболеваний, присоединение вторичной инфекции.
Частые катаральные ангины в раннем возрасте свидетельствуют о сниженной барьерной функции миндалин. Это грозит переходом процесса в хронический с образованием стойкого очага инфекции в области глотки. Возможным результатом такого развития событий является острая ревматическая лихорадка с поражением сердца. В частности, страдают сердечные клапаны, возникают внутрисердечные нарушения гемодинамики (стенозы, регургитация).
Лучшим способом не допустить появления осложнений является своевременное обращение к ЛОР-врачу при наличии любых подозрительных симптомов.
Формы
При попадании и внедрении патогенного микроорганизма в слизистую там начинают размножаться бактерии. При достижении высокой концентрации вредоносных микроорганизмов возникает интоксикация, что характеризуется отеком и воспалением. Стенки клеток теряют свойство проницаемости, растет давление в сосудах.
При развитии недуга начинает выходить экссудат в виде серозной жидкости либо слизи. При наличии отеков эта жидкость собирается в носовых ходах, что препятствует нормальному дыханию. Такое состояние способствует проникновению вторичной инфекции, что провоцирует образование и выделение гноя из носа.
Существуют различные формы заболевания, которые зависят от того, в какой носовой пазухе начинается воспаление:
- Гайморит. Возникает при воспалении в верхнечелюстной пазухе, характеризуется заложенностью носа, но не полной, а частичной, что объясняется соединением с гайморовыми каналами. Процесс распространяется на две пазухи, затрудняет дыхание, что способствует развитию инфекций гортани.
- Катаральный фронтит поражает лобные синусы. Развивается вследствие проникновения инфекции в кровеносную систему. Помимо отечной слизистой на протяжении дня присутствуют боли, в частности, в районе лба. В вечернее время больной чувствует себя лучше. Главными симптомами такой формы заболевания является выделение слез и светобоязнь.
- Катаральный этмоидит возникает при воспалении в полости, которая находится между костью лобной и верхнечелюстной. Пациент жалуется на сильную головную боль, которая не устраняется ненаркотическими анальгетиками. Главная опасность заключается в возможности возникновения процесса воспаления в головном мозге, артериях и глазницах. Эта форма заболевания считается самой тяжелой и плохо поддается терапии.
- Острый сфеноидит – редкая форма недуга, при котором воспаляется клиновидная пазуха. Больной жалуется на болезненные ощущения в области затылка, височной области и глазницах. Опасность заболевания — вероятность распространения воспаления на лицевые кости и головной мозг.
Редко пациент может иметь сразу несколько форм этой патологии. Например, одновременно протекает воспаление клиновидной пазухи и этмоидит.
Симптомы катаральной ангины у детей
Катаральная ангина – заболевание, которое в 85-90% случаев развивается остро. После переохлаждения или на фоне другой респираторной болезни ребенок может отметить появление болезненности в области горла. Характер этого дискомфорта может варьировать от слабого ощущения першения до выраженной боли, которая мешает глотать пищу. Другие клинические симптомы катаральной ангины у детей:
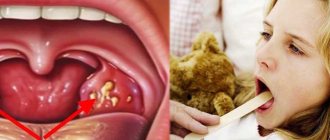
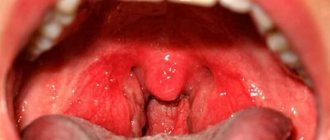
- покраснение горла и увеличение небных миндалин;
- появление пленок бледно-серого цвета на поверхности миндалин, которые легко смываются слюной или при касании;
- повышение температуры тела, но не выше 38оС;
- боль при глотании;
- сухость языка и появление белого налета на нем;
- незначительное увеличение регионарных лимфоузлов;
- ухудшение настроения ребенка, капризность.
Несмотря на указанные симптомы, общее состояние пациента меняется незначительно. Ребенок продолжает активно играться, аппетит сохранен.
Кто лечит?
Лечением катаральной формы фарингита чаще всего занимается отоларинголог. При невозможности посетить его необходимо обратиться к терапевту или педиатру. Они также смогут назначить пациенту нужную терапию. Чаще всего специалистом общего профиля лечение фарингита проводится, когда он является симптомом вирусной инфекции.
В тех случаях когда болезнь спровоцирована аллергической реакцией, для ее устранения потребуется привлечь аллерголога. Он определить раздражитель, который вызывает проблему, и подберет способ корректировки состояния. Если невозможно полностью исключить воздействие раздражителя на слизистую, то подбирается лечение, направленное на поддержание удовлетворительного состояния пациента.
Причины катаральной ангины у детей
Катаральная ангина у детей – это инфекционное заболевание. Возбудителем болезни в 80% случаев выступает бактерия – гемолитический стрептококк группы А. Другими причинными агентами являются стафилококки, реже кишечная палочка или вирусы острых респираторных заболеваний. Грибковое поражение миндалин может возникать только как вторичная болезнь на фоне выраженного иммунодефицита. Патогенетической основой катаральной ангины является образование локального очага воспаления в зоне глотки. Поскольку миндалины выполняют функцию первичного фильтра патогенных микроорганизмов, проникающих в дыхательные пути с воздухом, именно они первыми страдают от негативного воздействия бактерий и вирусов. Возбудители проникают внутрь клеток, начинают активно размножаться и запускать каскад реакций, провоцирующих расширение сосудов, локальное повышение температуры и появление других симптомов.
Внутри миндалин регулярно присутствует большое количество иммунных клеток, которые успешно уничтожают вредные бактерии и вирусы. Однако эффективность такой защиты может снижаться на фоне влияния следующих провоцирующих факторов:
- переохлаждение;
- обострение хронических заболеваний;
- врожденный или приобретенный иммунодефицит;
- метаболические заболевания (сахарный диабет, ожирение);
- большое количество кариозных зубов;
- сопутствующие заболевания (синуситы, риниты).
Ангина развивается, когда агрессивность патогенных микроорганизмов превосходит защитные способности лимфатической ткани небных миндалин. При катаральной форме тонзиллита этот дисбаланс выражен минимально, что и обуславливает сравнительно легкую клиническую картину.
Причины
Основная причина развития тонзиллита – проникновение возбудителя в слизистую оболочку миндалин. Для этого есть два способа — экзогенный и эндогенный.
- Первый обычно предполагает заражение воздушно-капельным или фекально-оральным (алиментарным) путем.
- Во втором случае болезнь развивается на фоне ослабленного иммунитета, когда повышается численность условно-патогенной микрофлоры. Чаще всего это происходит при хроническом тонзиллите.
Определенную роль играют резкие колебания температурного режима (переохлаждение, повышенная влажность воздуха и пр.). Одной из причин также является механическое или химическое повреждение миндалин. Благоприятствуют воспалению болезни полости рта, носа и прилегающих пазух.
Мнение эксперта
Как ЛОР, хочу сказать, что катаральная ангина – это очень распространенное заболевание с возрастанием заболеваемости в осенне-зимний период. Из-за снижения температуры воздуха и распространения респираторных инфекций количество больных детей увеличивается. Тем не менее, патология хорошо поддается консервативному лечению. Главное – не игнорировать признаки заболевания, и обращаться за помощью к специалисту как можно раньше. Самостоятельное лечение грозит прогрессированием болезни и развитием опасных осложнений.
Народные способы лечения
Применение народных средств в борьбе с заболеванием является дополнительной, но никак не основной мерой. Сюда относятся ингаляции, проводить которые можно только при нормальной температуре.
Один из распространенных рецептов: в 0,5 литра кипятка добавить 15 капель масла чайного дерева и такого же количества масла пихты, либо вместо масел добавляется соцветие календулы 1 ст. л., листья малины 3 ст. л., пару капель эвкалипта.
Выполнять ингаляции нужно наклонившись вниз над емкостью и накрыв голову полотенцем. Вдыхать пар нужно ртом, а носом выдыхать. Продолжать ингаляцию следует не более 10 минут. Продолжительность лечения – 1 неделя, по 4 раза в день.
Диагностика катаральной ангины у детей
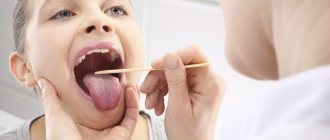
Предварительный диагноз катаральной ангины устанавливается еще на первичной консультации. Сначала отоларинголог оценивает характерные клинические симптомы болезни. Особое внимание обращает на боль в горле при глотании и субфебрильную температуру тела или ее отсутствие.
Дальше ЛОР-врач проводит фарингоскопию – осмотр ротоглотки. При выявлении увеличенных и покрасневших миндалин без белых островков и обширных налетов устанавливается окончательный диагноз.
Для идентификации причинного возбудителя и подбора максимально эффективной терапии могут проводиться следующие тесты:
- посев смывов или мазков с миндалин на питательную среду;
- быстрые антигенные тесты, позволяющие выявить наличие антител к ряду патогенных микроорганизмов;
- ПЦР – современное исследование, позволяющие определять в биологическом материале пациента ДНК или РНК конкретных бактерий, вирусов.
Параллельно назначается общий и биохимический анализ крови для оценки выраженности воспалительного процесса.
Если катаральная ангина носит хронический характер, ребенка направляют на консультацию к смежным специалистам (педиатр, кардиолог). Это необходимо для оценки функции сердечно-сосудистой системы и исключения ее вторичного повреждения.
Диагностика
Квалифицированный специалист быстро выявит катаральный синусит. Определить заболевание можно по перечисленным пациентом симптомам, рентгенографии, осмотре носовой полости. При помощи рентгенографического исследования можно определить не только область воспаления, но и перенасыщение экссудатом околоносового синуса.
Изучить характер инфекции, провоцирующей развитие катарального синусита, можно при помощи исследований:
- анализа экссудата и крови;
- КТ;
- МРТ;
- УЗИ придаточных пазух.
Результаты этих исследований информативны и позволяют распознать тип патогенных бактерий, вызвавших заболевание. Это помогает выбрать оптимальный метод лечения, который избавит пациента от недуга, даже с тяжелой симптоматикой.
Лечение катаральной ангины у детей
Катаральная ангина у детей – болезнь, которая в 99% случаев поддается консервативному лечению. Хирургическое вмешательство может назначаться только при развитии осложнений по типу тонзиллярного абсцесса, когда нужно удалить гнойный очаг.
Консервативное лечение
В основе медикаментозного лечения детей с катаральной ангиной лежит уничтожение патогенных микроорганизмов, провоцирующих болезнь. На фоне такого воздействия устраняется очаг локального воспаления, нормализуется микроциркуляция, купируются клинические симптомы заболевания. С этой целью используются следующие группы медикаментов:
- Антибиотики. В 75-80% случаев назначаются препараты широкого спектра действия. Прием антибактериальных средств показан только каждому второму пациенту с катаральной ангиной. Дело в том, что при отсутствии высокой температуры тела и удовлетворительных результатах анализа крови, купировать воспаление удается даже без антибиотиков.
- Локальные антисептики в виде спреев, полосканий для горла. Они очищают миндалины от микроорганизмов и продуктов их жизнедеятельности.
- Местные анестетики. Практически всегда входят в состав противомикробных комбинированных спреев и применяются для устранения боли в горле и улучшения глотания.
- Жаропонижающие. Ибупрофен, парацетамол и другие нестероидные противовоспалительные препараты (НПВП) применяются при повышении температуры выше 38,5оС. У грудничков допускается прием этих лекарств при более низких значениях (38оС).
Кроме препаратов, рекомендуется увеличить объем выпиваемой жидкости. Это ускорит выведение продуктов жизнедеятельности возбудителей из организма ребенка.
Хирургическое лечение
Хирургическое вмешательство не показано при катаральных ангинах. Исключением может служить ситуация с образованием абсцесса в области небных миндалин. Однако статистически шанс такого развития событий не превышает 1-2%.
Медикаментозное лечение
Катаральный синусит лечится препаратами различных групп:
- Противовирусные. Применяются перорально, эффективно устраняют инфекцию и улучшают сопротивляемость организма.
- Сосудосуживающие. Спрей от насморка сосудосуживающего действия убирает отек в пазухах.
- Жаропонижающие. Если температура превысила 38,5 градусов Цельсия, используются препараты данной группы. При более низкой температуре пить жаропонижающие препараты не рекомендуется.
- Муколитики. Помогают вывести слизь из носовых ходов.
- Антигистаминные. Применяются для ликвидации отечности и аллергической реакции.
- Антибиотики не применяют при легкой стадии, а при наличии гноя или при распространении воспаления на соседние ткани. Препараты данной группы назначает врач.
Вопросы
- Какой врач занимается лечением катаральной ангины у детей?
Выявлением и лечением катаральной ангины у детей занимается ЛОР. - Можно ли пользоваться методами народной медициной при катаральной ангине?
Средства народной медицины не имеют официального подтверждения эффективности при лечении тонзиллитов. Однако нельзя отрицать тот факт, что при легких формах заболевания локальное тепло, горячий чай и полоскания горла раствором ромашки благоприятно влияют на исход болезни. Поэтому иногда допускается такой нетрадиционный подход к лечению. Главное – проконсультироваться со специалистом для предупреждения развития осложнений. . - Можно ли есть ребенку мороженое после ангины?
Употребление мороженого не является прямой причиной развития катаральной ангины. Поэтому не нужно строго запрещать употреблять этот продукт детям. Однако, если малыш только-только выздоровел, целесообразно ограничить локальные переохлаждения. Мороженое можно предложить ему в более жидком и не таком холодном виде. Вреда оно не принесет, а, наоборот, поднимет настроение ребенку. К тому же, холод может выступать местным анестетиком.. - Чем опасна катаральная ангина?
Само по себе заболевание протекает относительно легко. В запущенных случаях может присоединяться вторичная инфекция, процесс переходит в хроническую форму. В перспективе это может стать причиной поражения сердечно-сосудистой системы..
А-СТРЕПТОКОККОВЫЙ ТОНЗИЛЛИТ: клиническое значение, вопросы антибактериальной терапии
Что подразумевают под острым тонзиллитом? Почему при БГСА-тонзиллите необходима антибактериальная терапия? Какие антибактериальные средства выбрать?
Острый тонзиллит (ангина)1 — заболевание, которое характеризуется острым воспалением одного или нескольких лимфоидных образований глоточного кольца (чаще небных миндалин) и принадлежит к числу широко распространенных инфекций верхних дыхательных путей.
Наиболее значимым бактериальным возбудителем острого тонзиллита является β-гемолитический стрептококк группы А (Streptococcus pyogenes, БГСА). Реже острый тонзиллит вызывают вирусы, стрептококки групп C и G, Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheria (дифтерия), анаэробы и спирохеты (ангина Симановского — Плаута — Венсана), крайне редко — микоплазмы и хламидии.
БГСА передается воздушно-капельным путем. Источниками инфекции являются больные и реже бессимптомные носители. Вероятность заражения увеличивается при высокой степени обсемененности и тесном контакте с больным. Вспышки острого БГСА-тонзиллита чаще всего встречаются в организованных коллективах (в детских дошкольных учреждениях, школах, воинских частях и т. д.). Поражаются преимущественно дети в возрасте 5-15 лет, а также лица молодого трудоспособного возраста. Наибольшая заболеваемость отмечается в зимне-весенний период.
Высокая частота заболевания, контагиозность инфекции, большие трудопотери, влекущие за собой экономический ущерб, возможность развития серьезных осложнений — все это свидетельствует о том, что проблема БГСА-тонзиллита по-прежнему стоит достаточно остро как в научном, так и в практическом аспекте.
Клиническая картина. Инкубационный период при остром БГСА- тонзиллите составляет от нескольких часов до 2-4 дней. Для этого заболевания характерны острое начало с повышением температуры до 37,5–39°С, познабливание или озноб, головная боль, общее недомогание, боль в горле, усиливающаяся при глотании; нередки артралгии и миалгии. У детей могут быть тошнота, рвота, боли в животе. Развернутая клиническая картина наблюдается, как правило, на вторые сутки с момента начала заболевания, когда общие симптомы достигают максимальной выраженности. При осмотре выявляется покраснение небных дужек, язычка, задней стенки глотки. Миндалины гиперемированы, отечны, часто с гнойным налетом желтовато-белого цвета. Налет рыхлый, пористый, легко удаляется шпателем с поверхности миндалин без кровоточащего дефекта. У всех больных отмечаются уплотнение, увеличение и болезненность при пальпации шейных лимфатических узлов на уровне угла нижней челюсти (регионарный лимфаденит). В анализах крови — повышенный лейкоцитоз (9-12 109/л), сдвиг лейкоцитарной формулы влево, ускорение СОЭ (иногда до 40-50 мм/ч), появление С-реактивного белка. Длительность периода разгара (без лечения) составляет примерно 5-7 дней. В дальнейшем при отсутствии осложнений основные клинические проявления болезни (лихорадка, симптомы интоксикации, воспалительные изменения в миндалинах) быстро исчезают, нормализуется картина периферической крови. Симптомы регионарного лимфаденита могут сохраняться до 10-12 дней.
Диагноз БГСА-тонзиллита подтверждается микробиологическим исследованием мазка с поверхности миндалин и/или задней стенки глотки. При соблюдении правил техники забора образца чувствительность метода достигает 90 %, а специфичность — 95-99 %. Популярные за рубежом методы экспресс-диагностики А-стрептококкового антигена в мазках из зева дают возможность получить ответ через 15-20 мин. В то же время следует подчеркнуть, что культуральный метод не позволяет дифференцировать активную инфекцию от БГСА-носительства, а современные экспресс-тесты, несмотря на их высокую специфичность (95-100%), характеризуются сравнительно низкой чувствительностью (60-80%), то есть отрицательный результат быстрой диагностики не исключает стрептококковой этиологии заболевания.
Дифференциальная диагностика острого БГСА-тонзиллита, основанная только на клинических признаках, нередко представляет собой достаточно трудную задачу даже для опытных врачей. Однако необходимо отметить, что наличие респираторных симптомов (кашля, ринита, охриплости голоса и др.), а также сопутствующие конъюнктивит, стоматит или диарея указывают на вирусную этиологию острого тонзиллита. В отличие от скарлатины для острого БГСА-тонзиллита не характерны какие-либо виды высыпаний на коже и слизистых. При локализованной дифтерии ротоглотки налет с миндалин снимается с трудом, не растирается на предметном стекле, не растворяется в воде, а медленно оседает на дно сосуда; после удаления налета отмечается кровоточивость подлежащих тканей. Ангинозная форма инфекционного мононуклеоза, как правило, начинается с распространенного поражения лимфатических узлов (шейных, затылочных, подмышечных, абдоминальных, паховых), симптоматика тонзиллита развивается на 3-5-й день болезни, при исследовании периферической крови выявляется лейкоцитоз с преобладанием мононуклеаров (до 60-80%). Ангина Симановского — Плаута — Венсана характеризуется слабо выраженными признаками общей интоксикации и явлениями одностороннего язвенно-некротического тонзиллита, при этом возможно распространение некротического процесса на мягкое и твердое небо, десны, заднюю стенку глотки и гортань.
Поскольку БГСА-тонзиллит по своей сути — самокупирующееся заболевание и может заканчиваться полным выздоровлением (даже при отсутствии лечения) без каких-либо осложнений, у некоторых врачей по-прежнему существуют сомнения в отношении тщательности курации таких больных. Совершенно необоснованно отдается предпочтение местному лечению (полосканиям, ингаляциям и др.) в ущерб системной антибиотикотерапии. Подобный подход ни в коей мере не оправдывает себя и может привести к весьма печальным для больного последствиям.
Многочисленные литературные данные свидетельствуют о том, что в конце XX столетия произошли существенные изменения в эпидемиологии БГСА-инфекций верхних дыхательных путей и, что особенно важно, их осложнений, обусловленные «возрождением» высоковирулентных А-стрептококковых штаммов. Так, в середине 1980-х годов в США, стране с наиболее благополучными медико-статистическими показателями, разразилась вспышка острой ревматической лихорадки (ОРЛ), сначала среди солдат-новобранцев на военной базе в Сан-Диего (Калифорния), а чуть позже — среди детей в континентальных штатах (Юте, Огайо, Пенсильвании). Причем в большинстве случаев заболевали дети из семей, годовой достаток в которых превышал средний по стране (то есть имеющих отдельное жилище, полноценное питание, возможность своевременного получения квалифицированной медицинской помощи). Примечательно, что диагноз ОРЛ в большинстве случаев был поставлен с опозданием. Среди наиболее вероятных причин данной вспышки далеко не последнюю роль сыграл и так называемый врачебный фактор. Как справедливо отметил G.H. Stollerman (1997), молодые врачи никогда не видели больных с ОРЛ, не предполагали возможности циркуляции стрептококка в школьных коллективах, не знали об определяющем профилактическом значении пенициллина и часто вообще понятия не имели о том, что при тонзиллитах нужно применять антибиотики. Наряду с этим оказалось, что в половине случаев ОРЛ являлась следствием БГСА-тонзиллита, протекавшего со стертым клиническим симптомокомплексом (удовлетворительное общее состояние, температура тела нормальная или субфебрильная, небольшое чувство першения в глотке, исчезающее через 1-2 дня), когда большинство больных не обращались за медицинской помощью, а проводили лечение самостоятельно без применения соответствующих антибиотиков.
Результаты исследований глоточных культур, выполненных в пораженных ОРЛ-популяциях в конце 1980-х годов, позволяют вести речь о существовании «ревматогенных» БГСА-штаммов, обладающих рядом определенных свойств. Среди них особое значение имеет наличие в молекулах М-протеина эпитопов, перекрестно реагирующих с различными тканями макроорганизма-хозяина: миозином, синовией, мозгом, сарколеммальной мембраной. Указанные данные подкрепляют концепцию молекулярной мимикрии как основного патогенетического механизма реализации стрептококковой инфекции в ОРЛ за счет того, что образующиеся в ответ на антигены стрептококка антитела реагируют с аутоантигенами хозяина. С другой стороны, М-протеин обладает свойствами суперантигена, индуцирующего эффект аутоиммунитета. Приобретенный аутоиммунный ответ может быть в свою очередь усилен последующим инфицированием ревматогенными штаммами, содержащими перекрестно-реактивные эпитопы.
В конце 1980-х — начале 1990-х годов из США и ряда стран Западной Европы стали поступать сообщения о чрезвычайно тяжелой инвазивной БГСА-инфекции, протекающей с гипотензией, коагулопатией и полиорганной функциональной недостаточностью. Для обозначения этого состояния был предложен термин «синдром стрептококкового токсического шока» (streptococcal toxic shock-like syndrome), по аналогии со стафилококковым токсическим шоком. И хотя основными «входными воротами» для этой угрожающей жизни БГСА-инфекции служили кожа и мягкие ткани, в 10-20 % случаев заболевание ассоциировалось с первичным очагом, локализующимся в лимфоидных структурах носоглотки. При анализе инвазивных БГСА-инфекций, проводившемся в США в 1985-1992 годах, было установлено, что кривые заболеваемости ОРЛ и синдромом токсического шока стрептококкового генеза оказались очень схожими как по времени, так и по амплитуде.
На сегодняшний день истинные причины упомянутого «возрождения» высоковирулентной БГСА-инфекции по-прежнему полностью не раскрыты. В связи с этим роль точного диагноза и обязательной антибиотикотерапии БГСА-тонзиллита (в том числе его малосимптомных форм) как в контроле за распространением этих инфекций, так и в профилактике осложнений еще более возросла.
Лечение. Несмотря на то что БГСА по-прежнему сохраняет практически полную чувствительность к β-лактамным антибиотикам, в последние годы отмечаются определенные проблемы в терапии тонзиллитов, вызванных этим микроорганизмом. По данным разных авторов, частота неудач пенициллинотерапии БГСА-тонзиллитов составляет 25-30%, а в некоторых случаях — даже 38%. Одной из возможных причин этого может быть гидролиз пенициллина специфическими ферментами — β-лактамазами, которые продуцируются микроорганизмами — копатогенами (золотистым стафилококком, гемофильной палочкой и др.), присутствующими в глубоких тканях миндалин, особенно при наличии хронических воспалительных процессов в последних.
Как видно из табл. 1, препараты пенициллинового ряда остаются средствами выбора только при лечении острого БГСА-тонзиллита. На сегодняшний день оптимальным препаратом из группы оральных пенициллинов представляется амоксициллин, который по противострептококковой активности аналогичен ампициллину и феноксиметилпенициллину, но существенно превосходит их по своим фармакокинетическим характеристикам, отличаясь большей биодоступностью (95, 40 и 50 % соответственно) и меньшей степенью связывания с сывороточными белками (17, 22 и 80 %). При сомнительной комплаентности (исполнительности) больного, а также в определенных клинико-эпидемиологических ситуациях показано назначение однократной инъекции бензатин-пенициллина.
Феноксиметилпенициллин целесообразно назначать только детям младшего возраста, учитывая наличие лекарственной формы в виде суспензии, а также несколько большую комплаентность, обеспечиваемую благодаря контролю со стороны родителей, чего нельзя сказать о подростках.
Наряду с пенициллинами несомненного внимания заслуживает представитель оральных цефалоспоринов I поколения цефадроксил, высокая эффективность которого в терапии БГСА-тонзиллитов, а также хорошая переносимость подтверждены в ходе многочисленных клинических исследований.
При непереносимости β-лактамных антибиотиков целесообразно назначать макролиды (спирамицин, азитромицин, рокситромицин, кларитромицин, мидекамицин). Наряду с высокой противострептококковой активностью преимуществами этих препаратов являются способность создавать высокую тканевую концентрацию в очаге инфекции, более короткий (в частности, для азитромицина) курс лечения, хорошая переносимость. Применение эритромицина — первого представителя антибиотиков данного класса — в настоящее время существенно сократилось, особенно в терапевтической практике, поскольку он чаще других макролидов вызывает нежелательные эффекты со стороны желудочно-кишечного тракта, обусловленные стимулирующим действием эритромицина на моторику желудка и кишечника.
Следует отметить, что в последние годы из Японии и ряда стран Европы все чаще поступают сообщения о нарастании резистентности БГСА к эритромицину и другим макролидам. На примере Финляндии было показано, что формирование резистентности — процесс управляемый. Широкая разъяснительная кампания среди врачей в этой стране привела к двукратному снижению потребления макролидов и, как следствие, к двукратному уменьшению частоты БГСА-штаммов, устойчивых к упомянутым антибиотикам. В то же время в России резистентность БГСА к макролидам составляет 13-17% (Страчунский Л. С. и др., 1997). И этот факт, несомненно, заслуживает самого серьезного внимания.
Антибиотики-линкозамины (линкомицин, клиндамицин) назначают при БГСА-тонзиллите только при непереносимости как b-лактамов, так и макролидов. Широко применять эти препараты при данной нозологической форме не рекомендуется. Известно, что при частом применении оральных пенициллинов чувствительность к ним со стороны зеленящих стрептококков, локализующихся в ротовой полости, существенно снижается. Поэтому у данной категории пациентов, среди которых немало больных с ревматическими пороками сердца, линкозамины рассматриваются как препараты первого ряда для профилактики инфекционного эндокардита при выполнении различных стоматологических манипуляций.
При наличии хронического рецидивирующего БГСА-тонзиллита вероятность колонизации очага инфекции микроорганизмами, продуцирующими b-лактамазы, достаточно высока. В этом случае целесообразно проведение курса лечения ингибитор-защищенными пенициллинами (амоксициллин/клавуланат) или оральными цефалоспоринами II поколения (цефуроксим — аксетил), а при непереносимости b-лактамных антибиотиков — линкозаминами (табл. 2). Указанные антибиотики рассматриваются также как препараты второго ряда для случаев, когда пенициллинотерапия острого БГСА-тонзиллита оказывается безуспешной (что чаще встречается при использовании феноксиметилпенициллина). Универсальной же схемы, обеспечивающей 100%-ную элиминацию БГСА из носоглотки, в мировой клинической практике не сууществует.
Необходимо отметить, что применение тетрациклинов, сульфаниламидов, ко-тримоксазола и хлорамфеникола при БГСА-инфекции глотки в настоящее время не оправдано по причине высокой частоты резистентности и, следовательно, низких показателей эффективности терапии.
Таким образом, в современных условиях вопросы своевременной и качественной диагностики и рациональной антибиотикотерапии БГСА-тонзиллита сохраняют свою актуальность. Появившиеся в последние годы новые антибактериальные средства существенно расширили возможности антимикробной терапии БГСА-тонзиллита, но полностью данную проблему не решили. В связи с этим многие исследователи возлагают большие надежды на создание вакцины, содержащей эпитопы М-протеинов ревматогенных БГСА- штаммов, не вступающих в перекрестную реакцию с тканевыми антигенами человеческого организма. Такая вакцина, в частности в рамках первичной профилактики ОРЛ, очень необходима в первую очередь лицам с генетическими маркерами, указывающими на предрасположенность к заболеванию.
Назначение антибиотиков при катаральной ангине и неосложненных формах хронического тонзиллита не всегда оправданно, тем более без четкого представления о возбудителе.
На этих стадиях заболевания, еще не отягощенных суперинфекцией, альтернативным лечением может стать гомеопатия. Это регулирующая терапия, воздействующая на процессы саморегуляции с помощью лекарств, подобранных индивидуально с учетом реакции больного. С позиций классической гомеопатии ангина и хронический тонзиллит являются не локальными заболеваниями, а частным проявлениями конституционной слабости и наследственной предрасположенности.
На таких положениях основывается подбор компонентов гомеопатического препарата «Тонзилотрен» , клинические исследования которого в России показали высокую эффективность и безопасность.
1 В зарубежной литературе широко используются взаимозаменяемые термины «тонзиллофарингит» и «фарингит».
назад