Лекарственные средства, снижающие свертывание крови, включают в себя две фармакологические группы: антиагреганты и антикоагулянты. Они очень похожи между собой по цели с которой их назначают – профилактика внутрисосудистого тромбообразования.
Различаются они между собой, кроме механизма действия, длительностью применения. Антиагреганты назначают, как правило, пожизненно, антикоагулянты могут назначаться кратковременными курсами до исчезновения угрозы тромбообразования, так и пожизненно, например, после перенесенных операций на сердце.
В любом случае тактику применения средств для снижения свертывания крови определяет исключительно врач.
Ниже описано как действуют эти препараты, какие они бывают, в каких случаях их назначают. Представленная информация предназначена исключительно для ознакомительной цели и не может быть использована как руководство для принятия решения о применении того или иного лекарственного средства.
Антиагреганты
Антиагреганты – это лекарственные средства, препятствующие тромбообразованию за счет нарушения агрегации (склеивания) тромбоцитов.
Показания к применению
Назначают антиагреганты для профилактики тромбообразования и его осложнений (ишемического инсульта и инфаркта миокарда) у пациентов группы повышенного риска: пациенты с атеросклеротической болезнью или перенесшие инфаркт, или ишемический инсульт.
Фармакологическое действие
Тромбоциты – клетки крови, участвующие в первой клеточной фазе свертывания крови. В норме они находятся в кровеносном русле в не активированной форме, но при повреждении тканей происходит активация тромбоцитов, их агрегация (склеивание между собой) и адгезия (прилипание к стенке поврежденного сосуда). В физиологических условиях эта реакция необходима для закупорки поврежденного сосуда тромбоцитарной массой и остановки кровотечения. Но в патологических условиях может произойти внутри сосуда надрыв атеросклеротической бляшки, содержимое которой оказывает мощное тромбогенное действие. При этом происходит активация тромбоцитов, склеивание их друг с другом, формирование тромба и закупорка им просвета сосуда. В районе бассейна данной артерии наступает острое кислородное голодание. Если кровоток восстановлен не будет, – произойдет гибель ткани – некроз.
Классификация
- Ингибиторы циклооксигеназы (ацетилсалициловая кислота)
- Тиенопиридины (тиклопидин, клопидогрель)
- Ингибиторы фосфодиэстеразы (дипиридамол)
- Блокаторы гликопротеиновых рецепторов (абциксимаб, тирофибан, эптифибатид)
Основы терапии
Антиагреганты применяют в первую очередь для первичной и вторичной профилактики инфаркта и ишемического инсульта. Первичная профилактика – это применение лекарственного средства до наступления инсульта или инфаркта у пациентов с атеросклеротической болезнью и относящихся к группе высокого риска, вторичная профилактика – это применение лекарственного средства после возникшего сердечно-сосудистого события, основной целью которого является предупреждение повторного инсульта или инфаркта.
Особенности применения
Ацетилсалициловая кислота применяется для первичной и вторичной профилактики сердечно-сосудистых катастроф, инфаркта миокарда и ишемического инсульта. При применении ацетилсалициловой кислоты следует учитывать, что она наряду с выраженным антиагрегантным действием повышает риск кровотечений, кроме того, некоторыми пациентами она может плохо переносится из-за повреждающего действия на желудок. При появлении дискомфорта в области желудка ацетилсалициловую кислоту отменяют.
Клопидогрель является эффективным антиагрегантом с доказанной эффективностью. В отличие от ацетилсалициловой кислоты он не имеет специфического повреждающего действия на желудок, с сопряженным риском желудочно-кишечного кровотечения. Но назначают его для вторичной профилактики у пациентов с инфарктом миокарда, ишемическим инсультом, или диагностированным заболеванием периферических артерий.
Дипиридамол в настоящее время имеет крайне ограниченное применение. Кроме того, он может вызывать синдром обкрадывания у пациентов с ишемической болезнью сердца, проявляющийся приступом загрудинной боли при применении дипиридамола.
Блокаторы гликопротеиновых рецепторов, новая группа антиагрегантов, назначают которые в условиях стационара при остром коронарном синдроме в сочетании с пероральными антиагрегантами.
Ингибиторы фосфодиэстеразы
Влияют на еще один механизм формирования тромбов. Имеют меньше противопоказаний и считаются более безопасными, если сравнивать с предыдущими двумя фармацевтическими группами.
Их имеет смысл применять после неотложных состояний, операционных вмешательств в реабилитационный период или же как медикаменты для профилактики инфаркта, инсульта, острых гемодинамических нарушений связанных с изменением свойств крови.
Среди распространенных названий — Дипиридамол, Трифлузал. Оба сравнительно старые. Имеют несколько торговых названий, отличных от основных, например Курантил.
Часто провоцируют аллергические реакции, потому требуют аккуратного назначения и наблюдения за состоянием больного.
Антикоагулянты
Антикоагулянты – это вещества, которые угнетают свертывающую систему крови и, как и антиагреганты, препятствуют тромбообразованию. Но они различаются между собой по механизму действия.
В плазме крови находится в растворимой форме особый белок фибриноген. При тромбообразовании он теряет растворимость и выпадает в сосуде в виде сетки, в которой запутываются клетки крови – эритроциты, тромбоциты и лейкоциты. Эта масса становится основой тромба. Сам процесс превращения фибриногена в нерастворимую сетку называется свертыванием или коагуляцией, а препараты, нарушающие этот процесс – антикоагулянтами.
Если антиагреганты не дают склеиваться друг с другом клеткам крови тромбоцитам, то антикоагулянты мешают белку фибриногену потерять растворимость и выпасть в сосуде в виде сетки, и в этом их отличие в механизме действия.
Показания к применению
Назначают антикоагулянты для профилактики осложнений, связанных тромбообразованием при хирургических вмешательствах у лиц с высоким риском таких осложнений, для лечения тромбоза глубоких вен, в комплексном лечении нестабильной стенокардии и инфаркта миокарда, для профилактики инсульта, а также для предупреждения свёртывания крови при гемодиализе.
Фармакологическое действие
Все антикоагулянты оказывают антитромботическое действие.
Различают антикоагулянты прямого и непрямого действия.
К антикоагулянтам прямого действия относится гепарин, естественный противосвертывающий фактор крови человека. Лекарственные препараты, действующие подобно гепарину, называют гепариноидами.
Антикоагулянты непрямого действия. Свое название они получили, потому что не оказывают прямого действия на факторы свертывания крови. Но они препятствуют активации витамина К, который необходим для синтеза целого ряда факторов свертывания крови.
Классификация антикоагулянтов
- Антикоагулянты прямого действия (гепарин, надропарин, эноксапарин, ревипарин, дальтепарин, сулодексид, бемипарин)
- Антикоагулянты непрямого действия (варфарин, фениндион, аценокумарол, неодикумарин)
Основы терапии
Основной целью применения антикоагулянтов является профилактика тромбозов и связанных с ним осложнений.
Особенности применения
Применение антикоагулянтов осуществляется под постоянным контролем свертывающей системы крови, для предотвращения кровотечений связанных с приемом препаратов данной группы.
Для разведения гепарина используют только физиологический раствор. Терапию гепарином не следует проводить больше шести дней.
Лечение непрямыми антикоагулянтами следует прекращать постепенно. Противоядие при передозировке гепарина и других прямых антикоагулянтов — это протамина сульфат, а при передозировке или повышенной чувствительности к непрямым антикоагулянтам как антагонист используют витамин К.
Механизм действия
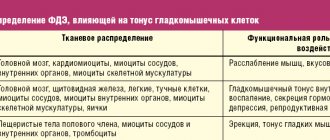
Препараты дезагреганты (другое название этой фармакологической группы) имеют сложный путь влияния на организм.
В первую очередь воздействие оказывается на свертываемость крови. Основу составляет регулирование биохимических особенностей гемостаза.
Не вдаваясь в сложные черты процесса, можно сказать, что в конечном итоге достигается группа эффектов:
- Снижение агрегации тромбоцитов. Проще говоря, их слипания в результате неадекватного состояния. Основное клиническое действие и дало название препаратам данной разновидности.
- Разжижение крови. Достигается косвенным образом. Реологические свойства ткани восстанавливаются. Благодаря этому происходит изменение вязкости, нормализация давления на стенки сосудов. Дополнительно предотвращается дегенерация эндотелия артерий, вен.
Однако продолжительное применение антиагрегантов невозможно. Потому как велик риск развития опасных кровотечений, что может спровоцировать все вплоть до летального исхода.
Тем более недопустимо применять средства этой фармацевтической группы при параллельном приеме тромболитиков (Уро-, стрептокиназа и прочие медикаменты).
Есть и иная разновидность препаратов, которая по свойствам и клиническому эффекту весьма похожа на описанную. Это так называемые антикоагулянты. Часто даже врачи используют оба термина как синонимы, однако, это разные типа средств.
Вторые среди названных имеют активное действие, работают быстрее, эффект кратковременный, но куда более выраженный.
Наблюдается стремительное разжижение крови, что делает препараты группы антикоагулянтов идеальными для предотвращения образования тромбов особенно при неотложных состояниях. Имеет смысл, однако, подойти к назначению и применению с большой осмотрительностью.
Опасность таких медикаментов также выше в разы, что может поставить крест на здоровье или даже жизни при неграмотном использовании.
Внимание:
Категорически воспрещается параллельное назначение антикоагулянтов и тромболитиков. Потому как риск массивного внутреннего кровотечения увеличивается в несколько раз.
Тем самым, в основе дезагрегантов лежит способность влиять на биохимические процессы в организме и состав крови, предотвращая слипание ее форменных клеток и образование тромбов.
Побочные эффекты
Таковых сравнительно много. Отталкиваться стоит от наименования и группы средства. Но вопрос более прозрачный.
Особенно часто встречающиеся нарушения среди возможных:
- Длительные кровотечения, которые не останавливаются даже после минимальных повреждений: порезов, ссадин. Этого почти невозможно избежать.
- Падение уровня артериального давления.
- Головокружение, нарушение ориентации в пространстве.
- Тошнота, редко переходит в рвоту.
- Аллергические реакции. Едва ли не основной побочный эффект от применения препаратов для восстановления реологических свойств крови.
Интенсивность различна. Он минимальной, когда на коже образуется сыпь до отека Квинке или даже анафилактического шока. Благо, последний вариант встречается в качестве исключения.
При развитии негативных явлений имеет смысл пересмотреть курс и схему лечения или полностью отказаться от препаратов этого типа, что также скорее досадный редкий случай, чем правило.
Пациентам рекомендуется внимательно следить за самочувствием. При развитии нежелательных явлений обращаться к врачу повторно.
Прочие препараты
К таковым можно отнести те, что используются для длительной терапии отклонений: Пентоксифиллин (самый популярный в клинической практике), Реополиглюкин (идентичен предыдущему, но более безопасный и применяется в широком перечне случаев).
Другой тип составляют комплексные медикаменты, которые имеют в составе несколько компонентов.
Например, Кардиомагнил (соответственно, Аспирин и магний), Аспигрель, Коплавикс, Агренокс и прочие. Стоит ли назначать такие «гремучие смеси» решает врач.
В большинстве случаев требуется точное дозирование, потому предпочтение лучше отдать двум отдельным наименованиям.
Это безопаснее, эффективнее и предоставляет возможность врачу инструментарий чтобы полностью контролировать процесс.
Тем более что и цена на такие «гибриды» довольно высокая, что полностью нивелирует какие-либо возражения на этот счет со стороны производителей. Вопрос решается на усмотрение лечащего специалиста-кардиолога.