Метки:
заболевания ЖКТ, колит
5/5 — (2 голоса)
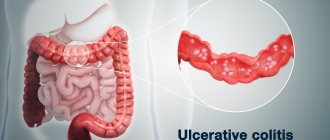
Колит относят к числу наиболее распространенных патологий желудочно-кишечного тракта. Представляет собой воспалительное заболевание толстого кишечника (вернее, его слизистой оболочки) с ярко выраженной симптоматикой, о которой мы еще скажем. Недуг может осложняться воспалительными процессами в желудке и тонком кишечнике. Он нередко сопутствует некоторым другим острым и хроническим заболеваниям (гриппу, пневмонии, тифу, паротиту, малярии и др.).
Бывает, это заболевание из-за похожих симптомов путают с синдромом раздраженного кишечника и по этой причине порой неправильно диагностируют. Но поскольку синдром раздраженного кишечника с толстой кишкой не связан, то, соответственно, с колитом он ничего общего иметь не может.
Колит
«Рука об руку» с дисбактериозом
Выделяют две формы колита – острую и хроническую. И в первом, и во втором случае особую роль в возникновении и развитии заболевания играет инфекционная составляющая – это чаще всего бактериальная дизентерия. Его могут спровоцировать другие представители патогенной микрофлоры (например, коли-бактерии, стафилококки, стрептококки, бактерии группы протея и т.д.). Иными словами, колит идет «рука об руку» с дисбактериозом. Воспаление может быть вызвано и ранее перенесенными кишечными инфекциями и неправильным питанием, а также неадекватной терапией различными лекарствами. Как показывает практика, причины воспаления действительно множественные. Обобщим основные факторы:
- инфекция в желудочно-кишечном тракте;
- заражение сальмонеллами, стафилококками и другой патогенной микрофлорой вследствие употребления некачественной пищи;
- наличие глистов (но не во всех случаях);
- неполноценное, однообразное питание (преимущественно углеводное);
- аллергия на некоторые виды пищи;
- хронические запоры;
- злоупотребление спиртными напитками;
- пренебрежение правилами личной гигиены (например, прикасание к продуктам питания грязными руками);
- длительный прием некоторых антибиотиков, могущих спровоцировать дисбактериоз;
- интоксикации (отравления свинцом, мышьяком и его препаратами, грибами);
- нервное и эмоциональное напряжение, стрессы.
Colitis ulcerosa — all Stages
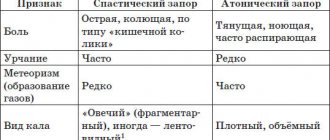
Виды запоров
Очень важно классифицировать острые и хронические запоры. В первом случае мы говорим о внезапно возникшем запоре — на фоне общего здоровья или обострения/приобретения других заболеваний. Хронический запор диагностируется в случаях, когда симптомы наблюдаются в течение 3−6 месяцев. К основным критериям определения запора относят следующие:
- необходимость натуживания не реже, чем в 25 % случаев дефекации;
- плотный, фрагментированный, сухой кал;
- необходимость ручного пособия при дефекации и др.
По происхождению запоры делятся на большее количество видов.
Психогенный
Этот вид запора довольно легко определить и самому человеку. Он возникает на фоне психических расстройств и заболеваний: нервной анорексии, депрессии, неврозов и фобий и пр. Стоит отметить, что психогенным можно назвать запор и в том случае, когда человек сознательно сдерживает позывы к дефекации, например, избегает посещения туалета на работе. Ложный стыд может привести к серьезной проблеме.
Неврогенный
Такой запор обусловлен нарушением регуляции моторики кишечника. Состояние может сопровождать опухоли спинного и головного мозга, перенесенные травмы и инсульты, болезнь Альцгеймера и др.
Дискинетический
Связан с дискинезией кишечника. Нарушения тонуса мускулатуры могут быть самостоятельными и возникать вследствие воспалительных заболеваний, патологий мочеполовой системы и др.
Спастический
Является следствием спазмов гладкой мускулатуры кишечника. Может развиваться на фоне стресса, эмоциональных нагрузок и других факторов.
Алиментарный
Этот вид запора связан с несбалансированным питанием, употреблением закрепляющих продуктов, скудным питьем. Обычно речь идет о рационе, в котором преобладают сладости, кондитерские изделия, хлеб, макароны. Нехватка пищевых волокон приводит к функциональным нарушениям. Нормализация работы кишечника в этом случае довольно простое мероприятие: достаточно пересмотреть рацион и пить достаточное количество жидкости.
Гиподинамический
Затруднения дефекации могут наблюдаться у людей, вынужденных соблюдать постельный режим, имеющих сидячую работу или ведущих малоподвижный образ жизни. Чаще таким запорам подвержены пожилые люди.
Проктогенный
Такой вид запора связан с заболеваниями прямой кишки, анальной области. Самыми распространенными помехами для нормального стула выступают анальные трещины, свищи, геморроидальные узлы, воспалительные заболевания — проктиты, парапроктиты. При этом запор может сопровождаться слизистыми, гнойными, кровянистыми выделениями.
Механический
Задержка стула возникает в связи с тем, что движению каловых масс препятствуют опухоли, сужения просвета, увеличение органов, расположенных рядом. Это может быть связано с полипозом кишечника, спайками, новообразованиями и другими болезнями.
Эндокринный
Такой запор связан с изменением уровня гормонов в результате эндокринных заболеваний, менопаузы, беременности, в послеродовом периоде.
Медикаментозный
Запор может быть вызван приемом лекарственных препаратов. Таким действием могут обладать обезболивающие средства, антидепрессанты, противосудорожные, гормональные препараты, антибиотики, мочегонные и другие лекарства. Состояние может проходить после отмены препаратов, поэтому стоит посоветоваться с врачом о возможной альтернативе лечения.
Есть и другие виды запоров — связанные с интоксикацией, обезвоживанием, системными заболеваниями и пр. Серьезные причины запоров наблюдаются довольно редко. Обычно это нарушение носит функциональный характер. Так, исследователи Маринчук А. Т., Богатырев В. Г. и другие в своем научном труде утверждают, что «запоры в 80−90 % случаев имеют функциональную природу, остальная часть вызвана причинами органического характера» (Маринчук, Богатырев, Бабиева, Кумбатиадис, 2012, с. 53). Однако, несмотря на это, устранить только одну причину будет недостаточно. Чтобы нормализовать работу кишечника, необходимо скорректировать образ жизни, питание, питьевой режим, распорядок дня.
Острый колит: причины, симптомы, лечение
Данная форма заболевания вызывается стафилококками, стрептококками, сальмонеллами и дизентерийными микроорганизмами. Она также возникает вследствие общих инфекций (грипп, ОРВИ, ОРЗ, корь), аллергии либо непереносимости некоторых медикаментов (чаще антибиотиков). Нередко при остром колите воспаляются желудок и тонкий кишечник. В результате по «принципу домино» нарушается нормальное функционирование и других органов желудочно-кишечного тракта. В зависимости от характера поражения толстого кишечника медиками диагностируется несколько разновидностей острого колита, а именно: катаральный, язвенный, эрозивный, иногда фибринозный.
К основным симптомам относятся:
- схваткообразные боли в животе и его вздутие;
- присутствие слизи и крови в кале;
- диарея (понос).
Заболевание обычно начинается внезапно и, как правило, с расстройства стула. Больных тошнит, у них нет аппетита. Мучает рвота, постоянно хочется пить. Они жалуются на общую слабость, резкое ухудшение самочувствия и повышение температуры. Однако здесь в рвоте и диарее есть свои плюсы: врачи относят эти проявления к защитным реакциям. То есть, таким способом организм пытается избавиться от попавших внутрь ядов.
Симптомы острого колита могут зависеть от местонахождения очага воспаления. Например, при поражении левой половины толстой кишки боли проявляется наиболее резко. Перед дефекацией они обычно усиливаются и отдают в промежность, крестец. Стул очень частый, до 20 раз в сутки (иной раз и более). Испражнения имеют неравномерную консистенцию: плотные массы «плавают» в крови или обильной слизи. Области нисходящей и сигмовидной ободочной кишок болезненны при пальпации. Здесь же выявляются урчание, шум плеска.
Колит
Данная симптоматика может проявляться на протяжении нескольких недель и при отсутствии лечения острая форма обычно переходит в хроническую стадию. Подобное нежелательное развитие событий можно предотвратить своевременно оказанной помощью.
Так, лечение острого колита включает в себя следующие мероприятия:
- обильное питье с целью восполнения потерь жидкости в организме. Рекомендуется пить специально приготовленный раствор, хорошо всасываемый кишечником: на литр теплой кипяченой воды добавляется чайная ложка соли и семь-восемь чайных ложек сахара. Можно пить минеральную воду и слабый чай, а кофе нежелательно, поскольку он действует на перистальтику кишечника и усиливает диарею. В ряде тяжелых случаев жидкость вводится внутривенно.
- лечебное голодание в течение одного-двух дней. Затем показана строгая диета до полного исчезновения симптомов заболевания.
- прием активированного угля. Назначается для адсорбции токсинов в толстом кишечнике.
- прием ферментных препаратов, обволакивающих и адсорбирующих веществ.
- физиотерапевтическое лечение.
Борьба с запорами
Чтобы наладить работу кишечника, важно разобраться с причинами запоров. Они могут быть следствием хронических заболеваний, нарушений режима питания, скудного объема выпиваемой в день жидкости и др. Ежеутренний стул является своего рода маркером хорошего здоровья кишечника и организма, а задержка дефекации на 48 часов и более считается запором. Выявление причин нарушения — самое важное мероприятие, которое позволяет определить правильную тактику и стратегию коррекции.
Есть несколько общих рекомендаций для улучшения пищеварения:
- Старайтесь питаться дробно, небольшими порциями, в одно и то же время. Не переедайте и не допускайте длительных перерывов в приеме пищи без необходимости.
- Выбирайте блюда, приготовленные на пару, отварные мясо, птицу и рыбу. Ограничьте употребление жирной, жареной пищи, копченостей, маринадов, специй.
- Включайте в ежедневный рацион свежие овощи, сезонные фрукты, ягоды, растительные масла, кисломолочную продукцию.
- Минимизируйте потребление кофе, крепкого чая, риса, киселей, сухарей.
- Пейте каждый день не менее 1,5 литров чистой воды. Начинайте день со стакана теплой воды. Не пейте сразу после приема пищи — подождите не менее часа.
- Заведите пищевой дневник — фиксируйте симптомы после употребления тех или иных продуктов, чтобы узнать индивидуальные реакции и скорректировать рацион.
Чтобы понять, как нормализовать работу ЖКТ у взрослого в конкретном случае и какие действия можно предпринять именно вам, нужно определить вид запора. Эта информация поможет при визите к врачу и упростит диагностику.
О причинах, симптомах и лечении хронического колита
Хронический колит является заболеванием, где ведущий провоцирующий фактор – наличие инфекции в желудочно-кишечном тракте. Его проявления «многолики». Протекает в виде периодических обострений. Последние имеют место быть как результат употребления продуктов, оказывающих раздражение на толстую кишку; проявления аллергии; длительного приема различных антибиотиков; общего переутомления.
К основным симптомам хронического колита относят:
- схваткообразные боли в животе (но возникают не всегда, чаще сопровождают акт дефекации);
- чередующаяся с запорами диарея;
- выделение слизи (в ряде случаев с примесью крови);
- отсутствие аппетита;
- тошнота, отрыжка воздухом, неприятный привкус во рту;
- чувство тяжести и распирания живота (как следствие метеоризма);
- чувство давления в подложечной области (нередко проявляется в увязке с гастритом);
- ухудшение общего самочувствия (слабость, плохой сон, головные боли, раздражительность, подавленное настроение).
Хронический колит, бывает, возникает как следствие функциональных нарушений работы кишечника (например, при длительных запорах). К причинам относят и дискинезию (нарушения двигательной функции), которая связана с воздействиями рефлекторного характера со стороны желчного пузыря, мочевого пузыря, простаты и других органов.
В основе лечения хронического колита (вне зависимости от его этиологии) – диетический режим. Лекарственная терапия эффективна лишь в тех случаях, когда точно установлена причина. При построении диеты учитывается характер диспепсии (гнилостная или бродильная) и состояние поджелудочной железы, ее секреторной функции. Слишком строгая диета не нужна, так как есть риск истощения и развития гиповитаминоза, что только осложнит протекание колита.
Строгие ограничения в пище допускаются лишь в период обострения заболевания. Тогда из рациона исключаются продукты, раздражающие кишечник как механически, так и химически. Пища употребляется в варёном либо протертом виде. Питание дробное (6-7 раз в течение дня). Ограничивается употребление поваренной соли (до 8-10 г). Разрешены: не наваристый мясной бульон, приготовленные на пару котлеты из нежирных сортов мяса, отварная рыба (тоже нежирная), некислый творог, каши на воде, соки, кисели. Строгое табу на чёрный хлеб, острые блюда, различные копчености. Нежелательно употреблять в пищу сало и свинину, мясо гуся и молоко, сметану, яйца, консервы и т.д. Склонным к диарее больным не следует принимать пищу в холодном виде, это же относится и к питью.
Если хронический колит сопровождается запорами, то в рацион необходимо включать продукты для стимуляции работы кишечника: мясо в рубленом виде, овощи и фрукты – в отварном.
Как восстановить микрофлору
Полноценный рацион
Человек должен за день съедать разнообразную пищу, а не скудную, состоящую в преимуществе из углеводов и жиров. Так питается большинство людей, перекусывая, за неимением времени, фастфудами, булками и т.д.. Надо включать в рацион каждый день клетчатку.
Это:
- свежие овощи;
- фрукты;
- зерновой хлеб;
- бобовые;
- зелень;
- орехи.
Полезен для нормализации микрофлоры православный пост. Замечено, кто соблюдает посты, меньше страдает заболеваниями кишечника, даже раком. Пост исключает животные жиры (мясо, сливочное масло, яйца) и делает акцент на свежих овощах и фруктах, ягодах, крупах.
Известно, что инулин, обладающий пребиотическим действием, находится в следующих продуктах:
- чеснок;
- лук;
- лук-порей;
- спаржа;
- цикорий;
- артишок.
Эти продукты помогают наладить микрофлору кишечника и победить вредные бактерии. Их обязательно необходимо включать в свой рацион, если есть проблемы с кишечником.
Источниками бифидобактерий, полезных для человека, являются:
- яблоки;
- черника;
- артишок;
- миндаль;
- фисташки.
Они обязательно должны присутствовать на столе как можно чаще.
Ферментирование продуктов
Полезно есть ферментированные, т.е. квашеные продукты. В результате процесса квашения простые продукты становятся фантастически полезными, потому что изменяют свой состав благодаря бактериям. Они помогают восстановить микрофлору кишечника.
Самые распространенные квашеные продукты:
- квашеная капуста;
- кефир;
- йогурт;
- чайный гриб.
У некоторых народов принято квасить овощи, даже острые. Такое блюдо из квашеных острых овощей называется «кимчхи». Квашеные соевые бобы называются «темпе».
Молочные квашеные продукты имеют в составе лактобактерии, так необходимые для нормальной микрофлоры. Людям, страдающим заболеванием почек, они просто необходимы, т.к. при таких болезнях нарушается микрофлора.
Искусственные подсластители — вред
Заместители сахара (аспартам, сахарин) являются вредными продуктами. Они действуют разрушительно на микрофлору кишечника. Кроме того, они повышают уровень глюкозы в крови. Поэтому их надо исключить из рациона.
Больше пребиотиков
Пребиотики содержат полезные бактерии, которые помогают выселять вредные, попадая в кишечник человека. Они находятся в овощах, фруктах, бобовых, зерновых. Их надо есть как можно чаще. Они также понижают уровень триглицеридов, холестерина, инсулина в организме. Значит пребиотики снижают риск сердечно-сосудистых заболеваний, смерти от инфаркта, инсульта.
Цельные зерна
Польза цельных зерен в том, что они содержат клетчатку и неперевариваемые углеводы, которые не усваиваются в тонком кишечнике, а поступают в толстый. Там они расщепляются и вызывают рост полезных бактерий.
Цельные зерна содержат:
- витамины группы В;
- железо;
- цинк;
- белки;
- углеводы.
Они продаются в целом виде, а также из них изготовляется цельнозерновой хлеб. Также из них изготовляется цельная пшеничная мука.
Искусственные пробиотики
Насчет препаратов-пробиотиков ведутся споры. Есть сведения о некоторой пользе, которую оказывают такие препараты. Но она полностью не доказана. Тем более, что среди препаратов немало подделок. Надо осторожнее выбирать пробиотики, руководствуясь рекомендациями врача. Рекомендуем обратить внимание на Максилак.
Профилактика колитов
Говорят, болезнь легче предупредить, чем лечить. Поэтому профилактические меры представляются очень важными.
Профилактика острого колита заключается в следовании нормам правильного питания и здорового образа жизни, соблюдении гигиены и санитарных правил.
В профилактике хронического колита особое внимание уделяется предупреждению и своевременному лечению острого колита и в особенности дизентерии. Большую роль в предотвращении заболеваний желудочно-кишечного тракта играет качественное питание и, соответственно, поддержание микрофлоры кишечника в здоровом состоянии. Не говоря уже о хорошем состоянии жевательного аппарата и укреплении нервной системы.
Синдром раздраженного кишечника: причины и лечение СРК, препараты, диета и профилактика
Оглавление
- Причины заболевания
- Симптомы при синдроме раздраженного кишечника
- Синдром раздраженного кишечника у взрослых: у женщин и мужчин
- Синдром раздраженного кишечника у детей
- Диагностика
- Методы лечения синдрома раздраженного кишечника
- Питание и диета при синдроме раздраженного кишечника
- Профилактика
- Преимущества обращения в МЕДСИ
Синдром раздраженного кишечника (СРК) представляет собой особое состояние, связанное с периодическими болями, вздутием живота и нарушениями стула. Расстройство может возникать с определенной частотой, спонтанно и всегда становится причиной выраженного дискомфорта. Страдают от него как взрослые, так и дети.
Как избавиться от синдрома раздраженного кишечника? Какими являются его истинные причины, как проводится лечение? Разберемся в этих вопросах.
Причины заболевания
Психосоциальные изменения
Синдром раздраженного кишечника у женщин, мужчин и детей может стать следствием депрессии, повышенной тревожности, бессонницы и стрессов. Также к СРК могут привести несбалансированное и неправильное питание, отсутствие нормального режима отдыха и работы, недостаток физической активности, переедание и хроническая усталость.
Физиологические изменения
Их делят на несколько групп:
- Биологические. К развитию синдрома раздраженного кишечника может привести нарушение микрофлоры кишечника. Процесс запускается под действием как острых инфекций, так и недостатка лактобактерий и избытка гнилостных отложений
- Гормональные. У женщин синдром раздраженного кишечника могут спровоцировать гормональные изменения во время менструации, климакса, беременности и кормления грудью
- Наследственные. Если СРК диагностирован у родителей, то с большой долей вероятности он разовьется и у детей
Симптомы при синдроме раздраженного кишечника
К основным признакам патологического состояния относят регулярно появляющиеся боли в животе.
Сила и частота таких болей могут варьироваться. У одних пациентов они возникают каждый день, у других – несколько раз в неделю или даже в месяц. Боль в животе может проявляться после еды или вне зависимости от приема пищи, исключительно при стрессах или физическом напряжении. Причем по ночам неприятные ощущения пациентов обычно не беспокоят. Как правило, локализуется боль в левой части живота. Она стабильна и редко нарастает.
Боли могут дополняться:
- Метеоризмом и вздутием
- Ощущением не полностью опорожненного кишечника после посещения туалета
- Слишком редким или частым стулом
- Присутствием в кале слизи и др.
Некоторые пациенты жалуются и на симптомы синдрома раздраженного кишечника, никак не связанные с работой органов пищеварения. В их числе: частые головные боли (в том числе мигрени), быстрая утомляемость и слабость, дискомфорт в груди и спине, затрудненное дыхание. Некоторые больные дополнительно испытывают трудности с мочеиспусканием.
Синдром раздраженного кишечника у взрослых: у женщин и мужчин
Распространенность СРК в мире варьируется от 1 до 28%. На частоту встречаемости патологии влияет место проживания. Обычно нарушения фиксируют у жителей крупных городов, а не сельской местности и небольших населенных пунктов. Это связывают с большей распространенностью там различных психологических отклонений и повышенной частотой эмоциональных переживаний.
У женщин патология встречается чаще. По статистике, разница составляет примерно 50%. То есть женщины с такой проблемой обращаются к врачам приблизительно в 2 раза чаще.
Синдром раздраженного кишечника у детей
У детей патология обычно развивается в возрасте 14–17 лет. Распространенность нарушения у них не является меньшей, чем у взрослых. Функциональные нарушения чаще отмечаются у девочек. При этом патологическое состояние существенно ухудшает качество жизни ребенка. В некоторых случаях он утрачивает способность к концентрации внимания, у него снижается память. Ребенок может даже отказаться посещать школу.
Диагностика
Чтобы выявить патологическое состояние, гастроэнтеролог оценивает клиническую картину, изучает историю болезни пациента, проводит осмотр. Особое внимание уделяется влиянию психологических факторов. По этой причине к диагностике и дальнейшему лечению синдрома раздраженного кишечника нередко привлекают психологов и психотерапевтов.
Для уточнения всех особенностей патологии проводят:
- Клиническое исследование крови. Оно позволяет исключить инфекционные и воспалительные процессы, а также анемию
- Биохимическое исследование крови. Оно проводится с целью контроля метаболических нарушений. Дело в том, что частая диарея при СРК может стать причиной нарушения электролитного баланса
- Копрологическое исследование. Обычно пациент сдает анализы кала на скрытую кровь, яйца гельминтов и др. Это позволяет выявить все возможные факторы, которые провоцируют патологическое состояние
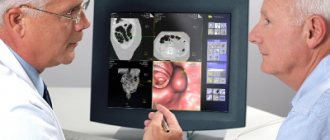
- Колоноскопию. Обследование проводится с целью оценки состояния толстой кишки
- Ирригоскопию. Рентгенография выполняется с контрастным веществом, что позволяет изучить состояние кишки и выявить все возможные новообразования (полипы и др.), а также оценить строение органа, его просвет и эластичность стенок
Дополнительно проводят оценку психологического статуса больного, выявляют уровень депрессии и тревожности. Также могут проводиться и другие лабораторные и инструментальные обследования.
Методы лечения синдрома раздраженного кишечника
Основу терапии составляют:
- Коррекция режима питания
- Обеспечение нормального режима отдыха и работы
- Устранение основных симптомов
- Достижение психологического равновесия
Важно! Лекарственные препараты принимаются исключительно в период обострения.
Во многом терапия зависит от того, как проявляется синдром раздраженного кишечника.
- СРК с диареей. В этом случае пациенту назначают специальные препараты с вяжущим и обволакивающим эффектом. Они позволяют нормализовать стул. Также рекомендуют средства, которые сокращают кишечную моторику
- СРК с запорами. При лечении такой патологии назначаются мягкие слабительные средства. В этом случае целью становится усиление перистальтики и ускорение движения каловых масс
- Синдром раздраженного кишечника с метеоризмом. В этом случае терапия проводится с применением спазмолитиков и иных средств, которые нормализуют стул. Если имеется дисбаланс микрофлоры, могут рекомендоваться антибактериальные препараты
При неврастении, депрессии, повышенной тревожности и иных психологических проблемах пациент направляется к психологу и психотерапевту. Этими врачами могут как проводиться курсы специальной терапии, так и назначаться успокоительные и антидепрессанты.
Питание и диета при синдроме раздраженного кишечника
Снизить дозировки используемых препаратов и обеспечить сокращение симптомов помогает налаживание правильного рациона.
Пациенту необходимо придерживаться ряда рекомендаций.
Следует:
- Включить в список продуктов достаточное количество отваренных или запеченных овощей. Они обогатят рацион необходимыми пищевыми волокнами. Такое питание актуально при СРК с запорами
- Исключить крупы и цельное молоко, употреблять рисовые, овсяные и другие слизистые каши на воде при диарее
- Исключить из рациона сахар, свежие овощи, виноград, сдобу и сладости, алкоголь и газированные напитки. Это позволит устранить проблему повышенного газообразования
Важно! Подробная диета при синдроме раздраженного кишечника и схема питания составляются врачом. Назначают их диетолог и гастроэнтеролог.
Профилактика
Для предотвращения симптомов патологии следует не только соблюдать диету и придерживаться определенного рациона питания, но и наладить питьевой режим
. Если при СРК пациент жалуется на запоры, ему нужно пить больше чистой негазированной воды.
Важно заботиться и об обеспечении стабильного эмоционального состояния
, сохраняя его равновесие. Для этого пациенты учатся контролировать реакции, осваивают методы полноценного расслабления. Для снижения уровня стресса важно соблюдать правильный режим дня, следить за достаточностью отдыха, избегать чрезмерных физических нагрузок. Снять эмоциональное напряжение могут помочь занятия творчеством и другие хобби.
Преодолеть синдром раздраженного кишечника помогают и регулярные умеренные физические нагрузки.
Не следует начинать серьезные тренировки! Они могут усугубить состояние. Но не помешают регулярные пешие прогулки и небольшие пробежки с поддержанием оптимальной частоты пульса. Также полезны занятия плаванием и йогой.
Регулярные физические нагрузки позволят:
- Cнять психическое напряжение
- Улучшить общее эмоциональное состояние
- Противостоять стрессу
- Устранить избыточный вес (если он имеется)
- Защитить организм от простудных заболеваний
- Улучшить общее самочувствие
Кроме того, занятия помогают сформировать мышечный корсет, что обеспечивает корректировку перистальтики кишечника.
Важно! С целью подбора оптимального режима физических нагрузок лучше обратиться к реабилитологу или специалисту по ЛФК. План тренировок составляется с учетом текущего состояния здоровья и уровня физической подготовки пациента. Под физическую нагрузку подстраивают и режим питания при синдроме раздраженного кишечника. Важно следить, чтобы между тренировками и приемами пищи проходило не менее 1,5–2 часов.
Преимущества обращения в МЕДСИ
- Современное оборудование экспертного класса.
Оно позволяет быстро провести комплексное обследование пациента и выявить основные причины патологии - Мультидисциплинарный подход.
Благодаря ему обеспечивается комплексная терапия. Специалисты устраняют не просто признаки патологии, а ее причины. Это позволяет забыть о проблеме и вернуться к нормальному образу жизни - Лечение по последним рекомендациям.
Мы используем в терапии как собственные наработки, так и международный опыт коллег. Это позволяет сделать лечение синдрома раздраженного кишечника одновременно эффективным и безопасным
Чтобы уточнить условия предоставления услуг или записаться на прием, достаточно позвонить по номеру +7 (495) 7-800-500. Наш специалист ответит на все вопросы. Также запись возможна через приложение SmartMed.