Когда делают УЗИ скрининг в 1 триместре
Данное мероприятие является очень важным, проводится с целью выявления различных патологий на ранней стадии беременности. Скрининг может проводиться по желанию будущей матери, но иногда врач убедительно рекомендует пройти полное обследование с целью получения знания о возможных опасностях, а также для правильного ведения беременности.
Существуют следующие группы риска, при которых важно пройти УЗИ в 1 триместре:
- возраст женщины более 35 лет;
- имелась замершая беременность или мертворождение;
- наблюдались преждевременные роды или выкидыши;
- во время беременности обнаружено вирусное или бактериальное заболевание;
- наличие родственников с генетическими заболеваниями;
- женщина во время беременности подвергалась лечению препаратами, которые противопоказаны для беременных;
- отцом ребенка является кровный родственник беременной.
СПРАВКА! Нахождение каких-либо патологий на ранних стадиях могут не являться поводом для паники и прерывания беременности. Данный факт необходимо воспринимать как сигнал о более тщательном наблюдении за течением беременности. Чем раньше будет выявлен негативный фактор, тем больше возможностей для его лечения и предотвращения.
Показания и противопоказания к скринингу
УЗИ первого триместра проводится на добровольной основе. Однако акушеры-гинекологи и Минздрав рекомендует его сделать всем беременным женщинам, без исключения. Позаботиться о здоровье будущего ребенка и своем собственном – первостепенная задача пациентки. Ультразвуковые скрининги входят в число самых распространенных обследований по всему миру. Противопоказаний к проведению УЗИ нет, поскольку исследование неинвазивное и не представляет опасности для мамы и плода.
Есть несколько категорий беременных, у которых риски хромосомных аномалий высокие:
- будущие мамы от 35 лет и старше;
- пациентки, перенесшие на ранних сроках инфекционные заболевания;
- пациентки, принимающие на ранних сроках антибиотики и другие лекарственные препараты, несовместимые с положением;
- пациентки с диагнозом «невынашивание беременности» в анамнезе;
- женщины, уже имеющие в семье ребенка с пороком развития;
- беременные с диагностированным риском самопроизвольного прерывания беременности;
- пациентки, состоящие в близком родстве с отцом ребенка.
Зачем делают УЗИ в 1 триместре
Первый скрининг позволяет:
- установить срок беременности, что позволяет указать предполагаемую дату родов;
- диагностировать одноплодную или многоплодную беременность;
- дать возможность своевременного назначения необходимых дополнительных исследований;
- уделить внимание формированию плаценты и пуповины, изучению околоплодной оболочки;
- в 1 триместре с 11 по 14 неделю дает возможность выявить пороки развития ребенка, получить время на проведение генетического исследования;
- выделить группу риска по рождению детей с хромосомными аномалиями (синдром Дауна и прочее).
Что исследует биохимический скрининг?
- Свободную субъединицу хорионического гормона человека (ХГЧ)
- РАРР-А- связанный с беременностью плазменный протеин А.
Гормон ХГЧ вырабатывают клетки оболочки зародыша (хориона). Именно благодаря анализу на ХГЧ можно определить беременность уже на 6-10-й день после оплодотворения. Уровень этого гормона в первом триместре повышается и достигает своего максимума к 10-12-й неделе. Далее он постепенно снижается и остается постоянным в течение второй половины беременности.
Гормон ХГЧ состоит из двух единиц (альфа и бета). Из них уникальная бета, которая и используется в диагностике.
Если уровень бета- ХГЧ повышен, это может говорить о:
- многоплодии (норма ХГЧ увеличивается пропорционально числу плодов);
- синдроме Дауна и некоторых других патологиях;
- токсикозе;
- сахарном диабете у будущей мамы;
- неправильно установленном сроке беременности.
Если уровень бета- ХГЧ понижен, это может говорить о:
- наличии внематочной беременности;
- неразвивающейся беременности или угрозе самопроизвольного аборта;
- задержке развития будущего малыша;
- плацентарной недостаточности;
- гибели плода (во втором- третьем триместре беременности).
Как подготовиться к УЗИ в 1 триместре
В целях предотвращения образования газов в кишечнике, которое может стать помехой при постановке точного диагноза, за трое суток до УЗИ важно исключить из рациона:
- газированные напитки;
- капусту в любом виде;
- бобовые;
- молочные продукты;
- овощи и фрукты в сыром виде;
- дрожжевой хлеб;
- орехи и семечки;
- обилие сладостей.
Также следует избегать чрезмерного приема пищи.
Оптимальные блюда для УЗИ в 1 триместре могут состоять из следующих продуктов:
- курица;
- индейка;
- телятина;
- нежирная рыба;
- тушеные и паровые овощи:
- пшенка или гречка;
- бездрожжевой хлеб.
ВАЖНО! В день проведения процедуры ни в коем случае нельзя голодать, лучше скушать в этот день легкие продукты.
При проведении скрининга через брюшную стенку необходимо выпить не меньше 1,5 литра воды. В случае введения датчика через половые органы за несколько часов до процедуры не рекомендуется пить воду, чтобы кишечник был свободным, а также необходимо отсутствие метеоризма. До начала исследования обязательно должен быть стул. Он может быть как самостоятельным, так и при помощи эспумизана, либо с использованием клизмы.
НОРМЫ ХГЧ В СЫВОРОТКЕ КРОВИ
| Уровень ХГЧ при беременности | Норма ХГЧ, мЕд/мл |
| 1-2 неделя | 25- 300 |
| 2-3 неделя | 1500- 5000 |
| 3-4 неделя | 10000- 30000 |
| 4-5 неделя | 20000- 100000 |
| 5-6 неделя | 50000- 200000 |
| 6-7 неделя | 50000- 200000 |
| 7-8 неделя | 20000- 200000 |
| 8-9 неделя | 20000- 100000 |
| 9-10 неделя | 20000- 95000 |
| 11-12 неделя | 20000- 90000 |
| 13-14 неделя | 15000- 60000 |
| 15-25 неделя | 10000- 35000 |
| 26-37 неделя | 10000-60000 |
РАРР-А (ПАПП-А) – белок, модулирующий иммунный ответ материнского организма и являющийся одним из факторов, обеспечивающих работу плаценты.
Анализ проводится в первом триместре беременности.
Снижение уровня РАРР-А говорит о вероятности:
- хромосомных аномалий плода;
- синдрома Дауна, Эдвардса, Корнели де Ланге;
- угрозы выкидыша или остановки беременности.
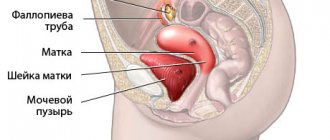
Нормы УЗИ в 1 триместре
Первостепенное значение имеет оценка толщины воротникового пространства (ТВП), который позволяет выявить заболевания плода на генетическом уровне. При аномалиях ТВП — расширена. Предельные нормы:
- 10-ая неделя: 1,5-2,2 мм;
- 11-ая неделя: 1,6-2,4 мм;
- 12-ая неделя: 1,6-2,5 мм;
- 13-ая неделя: 1,7-2,7 мм.
На 10-ти недельном сроке обращают внимание на наличие и параметры носовой кости плода. Патологией носовой кости считается:
- аплазия — отсутствие носовой кости;
- гипоплазия — изменение длины кости;
- эхогенность — степень плотности ткани.
Важно зафиксировать частоту сердечных сокращений ребенка. К предельным нормам в 1 триместре относится:
- 10-ая неделя: 161-179 уд/мин;
- 11-ая неделя: 153-177 уд/мин;
- 12-ая неделя: 150-174 уд/мин;
- 13-ая неделя: 147-171 уд/мин.
Копчико-теменной размер (КТР) — длина эмбриона в первом триместре беременности от макушки до копчика. При таком сроке нормой считается 45-80 мм.
Бипариентальный размер головы (БПР) — фактически это размер головы от одного виска к другому. Примерная норма на 12-ой недели — 21 мм.
Наравне с БПР важно учитывать и лобно-затылочный размер (ЛЗР) — расстояние от лобной до затылочной кости. При первом скрининге он обычно не более 31 мм и постепенно увеличивается параллельно с БПР.
Учитывают также рост и вес плода. Данный показатель весьма условный, но имеет место быть. На 11-й неделе вес составляет 11-16 г, а рост — 6-9 см
ВАЖНО! Все приведенные выше цифровые значения не являются однозначной нормой и их всегда сравнивают с другими параметрами, в том числе и с анализами крови.
Неинвазивное исследование, которое на основании определенных лабораторных маркеров и клинических данных позволяет при помощи компьютерной программы рассчитать вероятный риск развития хромосомных болезней или других врождённых аномалий плода.
Из-за ограничений в применении расчетных методов определения риска врождённых аномалий плода расчет таких рисков при многоплодной беременности с 3 и более плодами провести невозможно.
Синонимы русские
Биохимический скрининг I триместра беременности, «двойной тест» 1-го триместра.
Синонимы английские
Maternal Screen, First Trimester; Prenatal Screening I; PRISСA I (Prenatal Risk Calculation).
Метод исследования
Твердофазный хемилюминесцентный иммуноферментный анализ («сэндвич»-метод), иммунохемилюминесцентный анализ.
Единицы измерения
ММЕ/мл (милли- международная единица на миллилитр), МЕ/л (международная единица на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона жирную пищу за 24 часа до исследования.
- Исключить физическое и эмоциональное перенапряжение в течение 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Болезнь Дауна – хромосомное заболевание, связанное с нарушением клеточного деления (мейоза) при созревании сперматозоидов и яйцеклеток, которое приводит к образованию дополнительной 21-й хромосомы. Частота в популяции – 1 случай на 600-800 родов. Риск хромосомной аномалии увеличивается с возрастом роженицы и не зависит от состояния здоровья матери ребенка, факторов внешней среды. Синдром Эдвардса (трисомии 18) и синдром Патау (трисомии 13) менее связаны с возрастом матери, а популяционная частота составляет 1 случай на 7000 родов. Для точной пренатальной диагностики генетических заболеваний требуются инвазивные процедуры, которые связаны с большой вероятностью осложнений, поэтому для массового скрининга используются безопасные методы исследования, позволяющие выявить низкий или высокий риск хромосомных аномалий и оценить целесообразность дальнейшего обследования.
Пренатальный скрининг трисомий I триместра беременности выполняют, чтобы определить вероятный риск хромосомной патологии плода – трисомии 21 (синдрома Дауна), а также трисомии 18 (синдрома Эдвардса) и трисомии 13 (синдрома Патау) на сроке между 10-й неделей и 13-й неделей и 6 днями беременности. Его рассчитывают с помощью компьютерной программы PRISCA (Prenatal Risk Calculation), разработанной компанией Typolog Software (Германия) и имеющей международный сертификат соответствия. Для исследования определяется содержание свободной бета-субъединицы хорионического гонадотропина (ХГЧ) и ассоциированного с беременностью белка плазмы А (PAPP-А) в крови беременной.
Фермент PAPP-A обеспечивает полноценный рост и развитие плаценты. Его содержание в крови увеличивается с течением беременности. Уровень РАРР-А существенно не зависит от таких параметров, как пол и масса ребенка. При наличии хромосомной аномалии с пороками развития плода его концентрация в крови значительно уменьшается с 8-й по 14-ю недели беременности. Наиболее резко она снижается при трисомиях по 21-й, 18-й и 13-й хромосомам. При синдроме Дауна показатель PAPP-A на порядок ниже, чем при нормальной беременности. Еще более резкое уменьшение концентрации РАРР-А в сыворотке крови матери наблюдается при наличии у плода генетической патологии с множественными пороками развития – синдроме Корнелии де Ланге. Однако после 14 недель беременности ценность определения PAPP-A в качестве маркера риска хромосомных аномалий утрачивается, так как его уровень тогда соответствует норме даже при наличии патологии.
Для скрининга обязательно учитываются клинические данные (возраст беременной, масса тела, количество плодов, наличие и особенности ЭКО, раса матери, вредные привычки, наличие сахарного диабета, принимаемые лекарственные препараты), данные УЗИ (копчико-теменной размер (КТР) и толщина воротникового пространства (ТВП), длина носовой кости). При наличии данных УЗИ срок беременности рассчитывается по величине КТР, а не по дате последней менструации.
После исследования и расчета риска проводится плановая консультация у врача – акушера-гинеколога.
Результаты скринингового исследования не могут служить критериями для постановки диагноза и поводом для искусственного прерывания беременности. На их основании принимается решение о целесообразности назначить инвазивные методы обследования плода. При высоком риске необходимы дополнительные обследования, в том числе пункция хориона, амниоцентез с генетическим исследованием полученного материала.
Для чего используется исследование?
- Для скринингового обследования беременных, чтобы оценить риск хромосомной патологии плода – трисомии 21 (синдрома Дауна), синдрома Эдвардса.
Когда назначается исследование?
- При обследовании беременных в первом триместре (анализ рекомендован на сроке беременности 10 недель – 13 недель 6 дней), особенно при наличии факторов риска развития патологии: возраст старше 35 лет;
- невынашивание и тяжелые осложнения беременности в анамнезе;
- хромосомные патологии, болезнь Дауна или врождённые пороки развития при предыдущих беременностях;
- наследственные заболевания в семье;
- перенесенные инфекции, радиационное облучение, прием на ранних сроках беременности или незадолго до нее лекарственных препаратов, которые обладают тератогенным эффектом.
Что означают результаты?
Референсные значения
- Ассоциированный с беременностью протеин А плазмы (PAPP-A)
| Неделя беременности | Референсные значения |
| 8-9-я | 0,17 — 1,54 ММЕ/мл |
| 9-10-я | 0,32 — 2,42 ММЕ/мл |
| 10-11-я | 0,46 — 3,73 ММЕ/мл |
| 11-12-я | 0,79 — 4,76 ММЕ/мл |
| 12-13-я | 1,03 — 6,01 ММЕ/мл |
| 13-14-я | 1,47 — 8,54 ММЕ/мл |
- Свободная бета-субъединица хорионического гонадотропина человека (бета-ХГЧ свободный)
| Неделя беременности | Референсные значения |
| 8-9-я | 23,65 — 162,5 нг/мл |
| 9-10-я | 23,58 — 193,13 нг/мл |
| 11-12-я | 17,4 — 130,38 нг/мл |
| 12-13-я | 13,43 — 128,5 нг/мл |
| 13-14-я | 14,21 — 114,7 нг/мл |
| 14-15-я | 8,91 — 79,44 нг/мл |
| 15-16-я | 5,78 — 62,07 нг/мл |
| 16-17-я | 4,67 — 50,05 нг/мл |
| 17-18-я | 3,33 — 42,81 нг/мл |
| 18-19-я | 3,84 — 33,3 нг/мл |
По данным обследования беременной программа PRISCA рассчитывает вероятность возникновения пороков развития. Например, соотношение 1:400 показывает, что, согласно статистическим данным, у одной из 400 беременных женщин с аналогичными значениями показателей рождается ребенок с соответствующим пороком развития.
Что может влиять на результат?
- На результат влияет точность предоставленной информации и заключений ультразвуковой диагностики.
- Ложноположительный результат (высокий риск) в некоторых случаях может быть связан с повышением бета-субъединицы хорионического гонадотропина на фоне дисфункции плаценты, угрозы прерывания беременности.
Почему рекомендуется выбрать платную клинику
Платные клиники оснащены современным оборудованием для проведения исследования. В государственных учреждениях необходимо брать с собой ряд вещей (пеленку, бахилы, полотенце и пр.), а в платных клиниках обычно все это предоставляется.
Стоит учесть, что такая процедура проводится не только для беременных. При бесплатном проведении УЗИ возникают очереди, как правило, процедура проводится по записи, и люди записываются в очередь за месяц-два, а в платной клинике редко бывают очереди. При подборе клиники стоит обратить внимание на наличие лицензии, стаж работы и квалификацию специалистов. При обращении в клиники «Диамед» все необходимые документы вам будут предоставлены. Приходите к нам!
Использованная литература
- Цибизова, В.И., Говоров, И.Е., Первунина, Т.М. и др. Пренатальный скрининг первого триместра при многоплодной беременности. Часть I: сравнительный анализ сывороточных белков РРАР-А и β-ХГЧ при беременности, наступившей спонтанно или в результате экстракорпорального оплодотворения. Акушерство, гинекология и репродукция, 2021. — № 1. — С. 25-33.
- Нормальная беременность. Клинические рекомендации. Общество акушеров-гинекологов России, 2021. — 80 с.
- Макаров, И.О., Юдина, Е.В., Боровкова, Е.И. и др. Прогнозирование неблагоприятных исходов беременности на основании биохимического скрининга I триместра. Акушерство, гинекология и репродукция, 2011. — № 1. — С. 18-21.
- Poon, L., McIntyre, H., Hyett, J. et al. The First trimester of pregnancy — A window of opportunity for prediction and prevention of pregnancy complications and future life. Diabetes research and clinical practice, 2021. — Vol. 145. — P. 20-30.
Скрининг второго триместра
На второе плановое УЗИ беременную направляют на сроке 18 – 22 недель. Это исследование окончательно подтвердит или опровергнет наличие врожденных аномалий развития, даже тех, которые могут остаться не выявленными на первом скрининге. Дородовое определение их наличия становится поводом для назначения дополнительных диагностических процедур, которые окончательно установят, нужно ли такую беременность пролонгировать. В противном случае на сроке до 22 недель еще можно сделать прерывание беременности по медицинским показаниям, не вызывая искусственные роды.
Важно сделать оценку материнских органов на этом этапе беременности и определить, нуждается ли женщина в корректирующей терапии, которая обычно направлена на сохранение беременности. Скрининг при беременности позволяет оценить состояние внутреннего зева шейки матки. Шейка должна оставаться в закрытом состоянии до последних недель беременности, в противном случае для предупреждения самопроизвольного выкидыша пациентке накладывают специальные швы или пессарии.
Врач-диагност проводит исследование состояния плаценты. Важнейшими характеристиками являются:
- расположение плаценты;
- ее толщина;
- ее степень зрелости.
Полученные данные используют для предварительного планирования способа родоразрешения, выявления вероятности фетоплацентарной недостаточности, оценки развития материнских органов и способности полноценно доносить беременность.
Во втором триместре большое значение имеет количество околоплодных вод. Вычисляя посредством УЗИ индекс амниотической жидкости, можно определить много- или маловодие, что может негативно отражаться на развитии плода.
Дополнительные УЗИ
Иногда врач может направить беременную на ультразвуковую диагностику не три, а более раз за весь срок вынашивания ребенка. Такая необходимость возникает в случаях, когда по результатам анализов или других методик мониторинга состояния беременной были выявлены отклонения или у женщины появились тревожащие симптомы.
Дополнительное УЗИ — внеплановый скрининг — назначают независимо от срока беременности в следующих случаях:
- если у беременной появились боли внизу живота, обильные влагалищные выделения невыясненного происхождения, особенно с неприятным запахом, беспокоит слабость или головокружения;
- когда женщина не отмечает шевелений плода даже после 20 недели;
- если беременная перенесла бактериальные или вирусные инфекции на любом сроке вынашивания ребенка;
- в случае, когда родовая активность началась ранее 36 недели; исследование могут проводить даже во время схваток;
- накануне предполагаемой даты родов, если третье УЗИ определило опасное предлежание плода;
- перед родами для определения окончательного расположения плода и выбора тактики родоразрешения.
Скрининги на более позднем сроке
Третий скрининг направлен преимущественно на фетометрию и мониторинг состояния плаценты. Врач определяет, какие у плода размеры и вес, готов ли он к родам, какое положение занимает в матке. На позднем сроке важно контролировать количество околоплодных вод, кровообращение и отслеживать экстренные состояния беременности. Проведение процедуры также помогает выбрать сценарий родов.
Проводят все УЗИ скрининги на аппаратах экспертного класса, которые точно определяют характеристики. Обследование проводят врачи, которые специализируются на выявлении определенных аномалий. Поэтому очень важно правильно выбрать, в каком медцентре проводятся процедуры.
Семейная клиника «Здоровье» оснащена самой современной аппаратурой УЗИ-диагностики и проводит исследования на всех стадиях беременности. Мы выполним полный скрининг и поможем получить полную информацию о состоянии и развитии вашего будущего ребенка.
УЗИ с доплером в третьем триместре
По показаниям могут назначить дополнительное доплер УЗИ – исследование, позволяющее оценить кровоснабжение плода. Во время допплерометрии изучают скорость кровотока в пуповине, сосудах матки, средней мозговой артерии, аорте плода. Исследование позволяет определить, хватает ли плоду кислорода и питательных веществ для полноценного развития.
Показания для назначения доплер УЗИ:
- обвитие пуповины;
- резус-конфликтная беременность;
- фетоплацентарная недостаточность;
- патологии беременности в анамнезе;
- сахарный диабет;
- гестоз;
- многоплодная беременность;
- неудовлетворительный результат кардиограммы;
- малый прирост высоты стояния дна матки;
- если размеры плода, определенные на предыдущем УЗИ, не соответствуют реальному сроку беременности.
Доплер УЗИ могут назначить и во втором триместре, если есть подозрения на гипоксию плода.
Фетометрия во втором триместре
Второй УЗ-скрининг беременных подразумевает также проведение развернутой фетометрии плода и оценку развития плода в динамике. Для этого грамотный диагност предварительно изучает результаты первого скрининга, проведенного на сроках 10 – 13 недель беременности, после чего проводит УЗ-исследование плода для определения важнейших параметров плода:
- окружность головы;
- окружность живота;
- размер и расположение внутренних органов;
- длина бедра;
- бипариетальный размер и др.
На основании полученных результатов УЗИ врач делает заключение о точном сроке беременности, определяет, нет ли у плода внутриутробной задержки развития (ЗВУР). Если появляются подозрения на ЗВУР, УЗ-диагностику делают пациентке каждые 2 недели.
Второй УЗ-скрининг является самым ожидаемым для большинства родителей, так как он позволяет с большой достоверностью определить пол будущего ребенка. Этот факт попадает под контроль врача лишь в том случае, когда в роду у будущих родителей есть серьезная наследственная болезнь, которая передается только определенному полу, например, гемофилия у мальчиков.