Общие сведения
Бронхиальная астма признана одной из наиболее распространенных хронических патологий среди детей школьного возраста. Численность больных увеличивается с каждым годом, что связывают с ухудшением экологической обстановки.
Астма – серьезная и тяжелая патология, которая в отсутствие лечения сопровождается развитием осложнений. Наименее опасные – частые ОРВИ, хронические риниты, синуситы. Но есть и более серьезные. Отсутствие адекватной коррекции заболевания существенно ухудшает качество жизни больного, ведет к нарушениям физического и умственного развития и даже к опасным для жизни состояниям.
Природа заболевания до конца не выяснена. Патология считается многофакторной. Предрасположенность определяется генетически. У детей бронхиальная астма чаще развивается на фоне аллергических реакций.
Патогенез бронхиальной астмы у детей
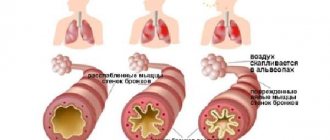
При бронхиальной астме нарушается реакция слизистой бронхиального дерева на определенные условия (триггеры). К таковым относят повышенную или пониженную температуру и влажность воздуха, вдох аллергенов (пыльца, шерсть, пылевой клещ), контакт с лекарственными и химическими веществами, физические нагрузки, стрессовые ситуации.
В результате в слизистой бронхов развивается дисфункциональное иммунное воспаление. Эпителиальная выстилка отекает и в целях защиты вырабатывает чрезмерное количество слизи. Однако при бронхиальной астме происходит ее сгущение, развивается частичная или полная обструкция бронхов. Ситуация усугубляется бронхоспазмом – сокращением гладких мышц бронхов. В итоге просвет бронхиального дерева значительно сужается (из-за обструкции слизью и спазма мышц). Пациент страдает от приступов мучительного кашля и затруднений при выдыхании из легких воздуха (экспираторная одышка). Объем поступаемого в организм кислорода резко сокращается, все ткани начинают испытывать гипоксию (кислородное голодание), вследствие чего нарушаются любые биохимические реакции.
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Виды бронхиальной астмы у детей
В зависимости от причины возникновения заболевания выделяют следующие типы бронхиальной астмы у детей:
- аллергическая: приступы провоцируются контактом с аллергенами;
- инфекционно-зависимая: проявляется на фоне ОРВИ или бактериальных заболеваний дыхательных путей;
- смешанная: возникает на фоне комбинации нескольких факторов.
Также существует аспириновая астма. Отдельно рассматривают бронхиальную астму, проявляющуюся при физических или умственных нагрузках.
В зависимости от частоты возникновения приступов и их тяжести астма бывает легкой, среднетяжелой и тяжелой.
Факторы, вызывающие обострение у ребенка астматика
Главными «провокаторами» заболевания выступают условно-патогенные микроорганизмы, бытовые и пыльцевые аллергены.
Наиболее распространенными триггерами у детей младшего возраста являются вирусные и бактериальные инфекции дыхательных путей. Физическая нагрузка также может спровоцировать приступ у ребенка с неконтролируемой астмой. Гипервентиляция, возникающая при активности, вызывает сухость слизистой оболочки бронхов, что провоцирует бронхоспазм. Причем, симптомы могут появиться как через несколько минут после физических усилий, так и спустя много часов.
Аллергическая астма у детей обостряется после контакта с аллергенами, находящимися в воздухе (пыльца растений, домашняя пыль). Также приступ могут вызвать эмоции (стресс, волнение), изменение погоды (низкая температура в сочетании с высокой влажностью, солнечная ветреная погода, гроза), некоторые медикаменты (антибиотики, витамины), поэтому ребенок-астматик должен принимать лекарственные препараты только после консультации с лечащим врачом. Дополнительные раздражители (табачный дым, загрязненный воздух, сильные запахи) усугубляют уже существующие симптомы астмы.
Причины астмы у детей точно не известны, так как природа патологии до конца не изучена. Факторы, повышающие риск заболевания:
- наследственная предрасположенность: вероятность возникновения бронхиальной астмы в 6.6 раз выше у детей, чьи родители страдают БА;
- диатез и другие аллергические заболевания в раннем детстве. Подробнее о диатезе читайте на нашем сайте Добробут.ком;
- неблагоприятная экологическая обстановка;
- частые ОРВИ с осложнениями на бронхи;
- курение женщины во время беременности;
- ожирение у ребенка.
Симптомы бронхиальной астмы у детей
На начальной стадии развития симптомы бронхиальной астмы у детей и подростков могут быть смазанными и напоминать простуду. Однако позже клиническая картина становится более характерной. Заболевание проявляется:
- приступообразным малопродуктивным кашлем (в конце приступа откашливается небольшое количество слизи);
- свистящими звуками во время вдоха-выдоха;
- одышкой (затрудняется преимущественно выдох);
- ощущением сдавливания грудной клетки.
У детей с бронхиальной астмой длительное время наблюдается кашель с хрипами. Симптом усиливается во время активных игр, стрессовых ситуаций (во время плача, испуга), в ночное время. Приступы возникают вскоре после того, как малыш укладывается в постель.
После кашля возникает чувство нехватки воздуха. Дыхание учащается, появляются свистящие хрипы, движения грудной клетки становятся более заметными, выдохнуть больному тяжело, т.к. приходится подавлять сильное сопротивление со стороны суженных бронхов. После приступов ребенок вялый, апатичный, сонливый.
Диагностика и ее трудности
Выявить болезнь у ребенка сложнее, чем у взрослого. Причиной является то, что дети, особенно самого младшего возраста, не могут точно и правильно описать свое состояние. При этом диагностика тем труднее, чем умереннее симптоматика и дискомфорт, испытываемый пациентом.
Трудность связана и с особенностью строения бронхов у малыша. До пяти лет они имеют более узкий просвет, а у ребенка в целом менее развиты мышцы. Из-за этого главные проявления болезни – это активный отход густой мокроты и отек слизистой, а не удушье или бронхоспазм. На основе этого бронхиальную астму часто путают с ОРВИ и другими аналогичными заболеваниями не только родители, но и врачи. Зачастую заболевание прогрессирует несколько лет, прежде чем его верно диагностируют.
В целом для диагностики астмы важны следующие главные параметры:
- наличие симптоматики (свистящий хрип, одышка, кашель, ощущение нехватки воздуха и заложенности грудной клетки);
- обратимость приступов;
- чрезмерная активность бронхов;
- локальные воспалительные процессы.
У маленьких детей не всегда возможно объективно оценить все эти параметры. Поэтому наибольшее внимание уделяется:
- сбору анамнеза ребенка и его семьи. Принимают в расчет предрасположенность, частые простудные симптомы, наличие атопического дерматита, аллергии на продукты питания, аллергического насморка;
- анализу симптоматики – ее наличию и интенсивности;
- физиологическим обследованиям (исследование функции легких – пикфлоуметрия, определение их объема, измерение уровня сопротивляемости бронхов и др.);
- лабораторным исследованиям (в первые два года жизни у детей и без астмы часто встречаются кашель и свистящее дыхание, поэтому подтверждение наличия специфических антител к аллергенам может служить поводом для постановки диагноза «бронхиальная астма»);
- пробному лечению в течение 2-3 месяцев – если на фоне него наступает улучшение, а без него – новое ухудшение, это позволяет говорить о наличии астмы;
- рентгенографии грудной клетки – она не дает возможности диагностировать бронхиальную астму, но исключает ряд других похожих заболеваний.
Также проводится дифференциальная диагностика для исключения болезней, сопровождающихся свистящими хрипами: врожденных аномалий, инфекций, механических факторов, например, наличия инородного тела в бронхах.
Приступ бронхиальной астмы у ребенка
Сильный приступ бронхиальной астмы у детей – это потенциально опасное состояние со специфическими симптомами, требующее немедленной помощи. Во время обострения отмечается:
- выраженное затруднение дыхания и его учащение;
- заметное усиление свистящих хрипов;
- волнение и беспокойство ребенка;
- посинение губ и ногтей;
- снижение эффекта от привычных средств (ингаляторов).
В этом случае требуется немедленный вызов скорой помощи. В зависимости от состояния ребенка, врачи окажут помощь на месте или госпитализируют маленького пациента.
Причины бронхиальной астмы
Однозначно указать точную причину развития бронхиальной астмы у детей невозможно. Предрасполагающими факторами считаются:
- плохая наследственность (чаще болеют дети, у которых один из родителей имеет такой же диагноз);
- аллергические заболевания в раннем детском возрасте;
- ожирение;
- курение матери во время вынашивания ребенка;
- частые инфекционные заболевания дыхательных путей;
- плохая экология (проживание в больших городах, загазованных районах);
- неблагоприятные бытовые условия (запыленность помещений, чрезмерное использование бытовой химии).
На данный момент предрасполагающим фактором считается и пищевая аллергия. Спровоцировать астму может длительное употребление продуктов, которые стимулируют аллергизацию организма (шоколад, пряности, добавки) на фоне отягощенной наследственности.
Профилактика астмы
Существуют следующие рекомендации по профилактике:
- Специфическая и неспецифическая иммунопрофилактика.
- Умеренные физические упражнения в местах без пыли.
- При генетической предрасположенности до шести лет не водить ребёнка в детские учреждения.
- При склонности к пищевой аллергии, рацион у детей должен быть составлен только из гипоаллергенных продуктов.
- Систематически проводить влажную уборку, исключить появление плесени в квартире, использовать в комнате ребенка очистители воздуха.
Диагностика бронхиальной астмы у детей
Врачи «СМ-Доктор» имеют огромный опыт в диагностике и лечении бронхиальной астмы у детей. При своевременном выявлении заболевания и правильном подходе к терапии можно свести к минимуму количество приступов и значительно улучшить качество жизни больного. А особенностью бронхиальной астмы детского возраста считается возможность полного излечения. Это связано с тем, что организм ребенка постоянно и динамично развивается. Поэтому если создать такие условия, при которых бронхи начнут нормально реагировать, и иммунитет будет адекватно работать, то ребенок полностью избавиться от заболевания, которому не будет места во взрослой жизни.
Врач тщательно изучает анамнез (в том числе семейный), собирает жалобы, выслушивает сердце и легкие. Оценивая эти сведения в совокупности с результатами дополнительного обследования, доктор ставит диагноз и подбирает оптимальное лечение.
Основной метод диагностики бронхиальной астмы у детей — тесты для оценки функции внешнего дыхания. По их результатам делают выводы о степени бронхиальной обструкции. Обследование включает:
- пикфлуометрию (измерение пиковой скорости во время форсированного выдоха);
- спирографию (измерение объема легких);
- пневмотахографию (измерение скорости выхода воздуха в середине выдоха).
Для выявления провоцирующих факторов определяют аллергический статус. По анализам крови и бронхиальной слизи определяют тяжесть заболевания. Для оценки степени обструкции делают рентгенографию легких.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы у детей
Задачей терапии является эффективный контроль болезни, который обеспечит для ребенка возможность жить полноценной жизнью (заниматься спортом, правильно развиваться умственно и физически). При правильно подобранном лечении симптомы удается полностью контролировать, а осложнения предупреждать.
В лечении бронхиальной астмы у детей используется комплексный подход, основанный на причине и стадии заболевания, выраженности симптомов, частоте приступов, возрасте ребенка, сопутствующих заболеваниях. Программа базируется на исключении факторов, провоцирующих приступ (аллергены, стрессы, перенапряжения и т.д.). С учетом формы заболевания назначают лекарственные препараты, которые устраняют воспаление в бронхах, нормализуют секрецию и выведение слизи, снижают реактивность бронхов. Отдельно подбирают средства для экстренного купирования приступов, которые снимают бронхоспазм и восстанавливают вентиляцию легких.
Лечение любых заболеваний (гриппа, ОРВИ, простуды и даже головной боли) у ребенка с бронхиальной астмой должно проходить под контролем врача.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Осложнения бронхиальной астмы у детей
Без ежедневного контроля и тщательного приема препаратов астма может стать причиной тяжелых осложнений, некоторые из которых опасны для жизни:
- астматический статус (состояние, при котором приступ не проходит при стандартной помощи);
- инфекционные заболевания дыхательных путей;
- эмфизема легких;
- бронхоэктазия (расширение концевых отделов бронхов);
- пневмоторакс (повреждение оболочки, покрывающей легкие с выходом воздуха в плевральную полость);
- патология сердца и сосудов и т.п.
Прогноз и профилактика бронхиальной астмы у детей
Бронхиальная астма – это хроническое заболевание, которое сохраняется на всю жизнь у 2 из 3 заболевших детей. После полового созревания симптомы могут как усилиться, так и ослабеть. Качество жизни во многом зависит от правильно подобранного лечения и профилактических мероприятий. Родителям важно знать признаки обострения бронхиальной астмы у ребенка и своевременно принимать меры по его купированию.
Профилактические меры актуальны для детей, склонных к аллергии, а также чьи близкие родственники страдают от астмы. Такие мероприятия необходимо проводить с самого рождения. Для профилактики бронхиальной астмы следует:
- кормить новорожденного грудным молоком как можно дольше;
- правильно вводить прикорм;
- избегать продуктов, которые могут вызвать аллергию (мед, шоколад, орехи);
- своевременно и под контролем педиатра лечить простудные и инфекционные заболевания;
- свести к минимуму контакты с бытовыми аллергенами (химические средства, пыль, шерсть животных);
- использовать подушки и одеяла с гипоаллергенными наполнителями;
- отказаться от любых предметов интерьера, накапливающих пыль (ковры, тяжелые шторы);
- регулярно проветривать дом и делать влажную уборку;
- создать благоприятную психологическую обстановку в семье.
Наиболее эффективны меры, направленные на общее укрепление организма и стимуляцию иммунитета. К таковым относят активный образ жизни, полноценное питание, ежедневные прогулки на свежем воздухе, закаливание.
В «СМ-Доктор» работают квалифицированные детские пульмонологи, аллергологи и иммунологи. Специалисты детально оценят состояние ребенка, составят индивидуальный прогноз в отношении бронхиальной астмы и при объективном диагностировании заболевания назначат целенаправленное лечение. Обращайтесь к лучшим врачам, которые помогут ребенку дышать полной грудью, расти и развиваться правильно!