Лимфома
— форма онкологического заболевания, поражающая лимфатические ткани. Для этой болезни характерны увеличения лимфатических узлов, в некоторых случаях прогрессирующая болезнь поражает внутренние органы, где и начинают накапливаться опухолевые лимфоциты. Они начинают стремительно размножаться, и в дальнейшем не могут выполнять своих основных обязанностей. Важно отметить, что назвать точной причины развития данного заболевания врачи затрудняются. Однако, существуют предположения, что ослабление иммунитета, особенности возраста и инфекционные заболевания могут повысить риск формирования лимфомы.
Если рассматривать особенности течения этой болезни, то выделяют 2 формы данного заболевания:
• лимфома Ходжкина;
• неходжкинская лимфома.
Итак, что собой представляет данное заболевание, и на какие виды она подразделяется.
Лимфома представляет собой злокачественную опухоль, которая состоит из лимфоцитов. Лимфоциты, в свою очередь, являются клетками иммунной системы и встречаются в крови или в лимфе. В зависимости от того, из каких именно лимфоцитов сформирована опухоль, выделяют несколько основных типов лимфов.
Сегодня в медицине выделяют 2 типа лимфоцитов:
• Т-лимфоциты – принимают активное участие в борьбе с инфекциями, способны действовать напрямую на вредоносных носителей, не прибегая к помощи антител.
• В-лимфоциты — отвечают за выработку иммуноглобулинов, то есть антител, которые в дальнейшем борются с инфекциями, грибками и вирусами.
Что такое лимфома?
Лимфома – это поражение иммунной системы и внутренних органов, в которых скапливаются измененные клетки, нарушающие работу тканей.
Опухоль развивается в лимфатической системе, которая помогает нам бороться с инфекциями и другими заболеваниями. Циркулирующая в ней лимфа омывает все клетки организма и доставляет в них необходимые вещества, забирая отходы. В расположенных по всей ее сети лимфатических узлах опасные вещества обезвреживаются и выводятся из организма. Лимфосистема дополняет кровеносную и помогает жидкостям перемещаться по телу. В отличие от крови, скорость движения которой задает «насос» – сердце, лимфа медленно циркулирует самостоятельно.
Осложнения
Для любой опухоли в желудке характерны осложнения:
- болевой синдром,
- изъязвление с острым или хроническим кровотечением,
- прободение стенки органа с развитием перитонита.
Кроме того, при лимфоме возможно снижение вырабатываемого нормальными иммунными клетками специфического гамма-глобулина IgG, что способствует частым инфекциям и воспалительным процессам. Недостаток компенсируется внутривенными введениями иммуноглобулина.
Во всех случаях перед началом химиотерапии проводится профилактика синдрома лизиса опухоли, возникающего при высокой чувствительности злокачественных клеток к лекарственным препаратам.
Как развивается лимфома?
Онкология начинается с появления в организме всего лишь одной измененной клетки иммунной системы. Всего выделяют 2 основных их типа:
- В-лимфоциты
: вырабатывают антитела – белки, защищающие организм от бактерий и вирусов. Именно в них образуется большинство лимфом. - Т-лимфоциты
, одна часть которых уничтожает микробы и неправильные клетки, а вторая – помогает повысить или замедлить активность иммунитета.
Почти все ненормальные клетки выявляются и уничтожаются нашим иммунитетом, но некоторым из них удается выжить. Они постепенно размножаются, распространяются по всему телу, создают опухоли, скапливаются во внутренних органах и нарушают их работу.
Заболевание может возникать в любой области, где находится лимфатическая ткань, основными участками которой являются:
- Лимфатические узлы
– небольшие органы размером с горошину, представляющие из себя скопления клеток иммунной системы, в том числе лимфоцитов. В организме человека их более 500. - Селезенка
, расположенная под нижними ребрами на левой стороне тела. Она производит лимфоциты, хранит здоровые клетки крови и отфильтровывает поврежденные, а также разрушает микробов и чужеродные вещества. - Костный мозг –
губчатая ткань внутри определенных костей. Здесь образуются новые клетки крови, в том числе часть лимфоцитов. - Тимус, или вилочковая железа –
небольшой орган, расположенный за верхней частью грудины перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов. - Миндалины, или гланды –
скопления лимфатической ткани в задней части глотки. Эти органы помогают вырабатывать антитела – белки, не позволяющие размножаться вдыхаемым или проглатываемым микроорганизмам. - Пищеварительный тракт:
желудок, кишечник и многие другие органы также содержат лимфатическую ткань.
Лимфома – это рак?
Раком официальная медицина России и некоторых других стран называет злокачественные опухоли – опасные для жизни новообразования, которые развиваются в эпителиальных клетках, содержащихся в коже или слизистых оболочках, и выстилающих внутреннюю поверхность органов.
Лимфома – это не рак, а онкологическое заболевание. Она образуется из лимфоцитов, а ее клетки также умеют бесконтрольно делиться, накапливаться в тканях, нарушая их работу, и создавать дополнительные очаги заболевания в различных частях тела.
Типы лимфом
Врачи выделяют 2 их основных класса:
- Лимфома Ходжкина, или лимфогранулематоз
: чаще всего начинается в лимфатических узлах верхней части тела – на груди, шее или в подмышках. Как правило, она распространяется в различные лимфоузлы по лимфатическим сосудам, но в редких случаях на поздних стадиях проникает в кровоток и распространяется на другие части тела, такие как печень, легкие или костный мозг. Данный диагноз ставится при выявлении в организме особых клеток – Березовского-Рид-Штернберга, которые представляют из себя измененные В-лимфоциты.
- К неходжкинским лимфомам
относят все остальные типы заболевания – их насчитывается около 30. У каждого из них есть свои, особые признаки: расположение первичной опухоли, строение и скорость развития.
Профилактика
Лимфому, при которой у взрослых могут возникать симптомы по разным причинам, можно предотвратить, если соблюдать некоторые рекомендации. Профилактика поможет свести к нулю риск поражения организма.
С этой целью необходимо:
- меньше контактировать с токсичными веществами;
- не пренебрегать контрацептивами во время полового акта со случайным партнером;
- не меньше 2-х раз в год проходит курс витаминной терапии;
- соблюдать гигиену (не использовать чужих зубных щеток, полотенец);
- регулярно заниматься спортом (умеренно, хотя бы 10-15 мин. будет вполне достаточно).
Причины развития лимфом
Врачам и ученым точно не известно, почему именно в организме человека начинает развиваться заболевание. Они знают лишь о факторах, которые повышают вероятность образования каждого из типов онкологии.
Для лимфом Ходжкина
они выглядят следующим образом:
- Вирус Эпштейна – Барр
, вызывающий инфекционный мононуклеоз – поражение лимфоидной ткани, включая аденоиды, печень, селезенку и лимфатические узлы. У части пациентов части вируса обнаруживаются в клетках Березовского-Рид-Штернберга, но у большинства больных его признаков нет. - Возраст
: диагноз может быть поставлен в любом возрасте, но чаще всего он встречается у 20-летних и людей старше 55. - Пол
: среди мужчин заболевание более распространено, чем среди женщин. - Наследственность и семейный анамнез
: риск повышен для братьев и сестер, а также для однояйцевых близнецовОднояйцевые близнецы развиваются из одной яйцеклетки, оплодотворенной одним сперматозоидом. Они бывают только одного пола, имеют одинаковые гены и крайне похожи внешне. обладателей лимфомы Ходжкина. Причина этого точно не известна – возможно, все дело в том, что члены одной семьи в детстве переносят одни инфекции, либо имеют общие унаследованные генные изменения, увеличивающие вероятность развития данного типа онкологии. - Ослабленная иммунная система
. Шансы получить данный диагноз возрастают у людей с ВИЧ инфекцией и нарушениями работы иммунитета, развивающимися в том числе из-за приема подавляющих его препаратов, что нередко требуется после пересадки органов.
Список таких факторов для неходжкинских лимфом
выглядит иначе:
- К ним относят воздействие радиации
, включая ее дозы, полученные в ходе лучевой терапии, проводимой для лечения других типов онкологии. - Различные вещества
, включая гербициды и инсектициды, убивающие сорняки и насекомых, а также химиотерапевтические препараты. - Возраст
: как правило, чем старше человек, тем выше его риски – в большинстве случаев заболевание встречается в возрасте 60+, но некоторые его виды возникают и у молодых людей. - Сбои в работе иммунной системы
– влияют на шансы возникновения всех видом лимфом. - Некоторые вирусы
могут влиять на ДНК лимфоцитов, в которой зашифрована вся информация о нашем теле, и преобразовывать их в онкологические клетки. - Инфекции, постоянно стимулирующие иммунитет, и вынуждающие нашу естественную защиту работать в усиленном режиме, также повышают риск получения тяжелого диагноза.
- Наличие близких кровных родственников – родителей, детей, братьев или сестер с данным диагнозом также увеличивает вероятность развития заболевания.
- Некоторые исследования показали, что грудные имплантаты, особенно с шероховатой поверхностью, могут спровоцировать возникновение анапластической крупноклеточной лимфомы. Она развивается на коже, в лимфоузлах или рубцовых тканях, образовавшихся в месте разреза.
Частота возникновения болезни ходжкина
Болезнь Ходжкина возникает как у детей, так и взрослых, но чаще всего в двух возрастных периодах: в раннем взрослом возрасте (15-40 лет, но обычно 25-30 лет) и зрелом возрасте (после 55 лет).
В возрасте до 1 года болезнь Ходжкина не встречается. До 5 лет болезнь Ходжкина выявляется крайне редко. В 10-15% случаев заболевание наблюдается у лиц моложе 16 лет.
Заболеваемость болезнью Ходжкина в детском возрасте составляет 0,7-0,8 случаев на 100 000 детского населения, что значительно ниже частоты заболевания у взрослых. Стандартизованный показатель заболеваемости в России составляет 1,9 на 100000 детского населения. Мальчики заболевают чаще девочек, причем в возрастной группе до 10 лет преобладание мальчиков особенно значительно (3:1).
Симптомы и признаки лимфомы
Как правило, на ранних этапах данный тип онкологии никак себя не проявляет, а ее обладатель хорошо себя чувствует и не подозревает о болезни – почти все ее симптомы появляются позже, на запущенных стадиях.
Один из наиболее частых признаков – появление припухлости на шее, в подмышках, паху или над ключицей
, которая представляет из себя увеличенный лимфатический узел. Обычно такое новообразование не болит, но со временем нередко увеличивается, а рядом с ним или в других областях тела появляются новые шишки.
Лимфомы, которые начинают развиваться или разрастаются в брюшной полости, способны вызвать отек
или
боль в животе, тошноту
и
рвоту
. Такие ощущения возникают из-за укрупнения лимфоузлов или внутренних органов, таких как селезенка или печень, либо скопления большого количества жидкости.
Изменившаяся в размерах селезенка может давить на желудок, вызывая потерю аппетита
и
чувство сытости после небольшого количества пищи
.
Увеличившиеся тимусТимус, или вилочковая железа –
небольшой орган, расположенный за верхней частью грудины перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов. или лимфоузлы грудной клетки могут оказывать давление на трахею, по которой воздух проходит в легкие. Это приводит к появлению
кашля
,
затруднению дыхания, болевым ощущениям
или
тяжести в груди
.
Поражения головного мозга способны вызывать головную боль, слабость, изменение личности, проблемы с мышлением
и
судороги
.
Другие типы заболевания могут распространяться на окружающие головной и спинной мозг ткани, из-за чего у пациента двоится в глазах, немеет лицо
и
ухудшается речь
.
Лимфомы кожи часто проявляются в виде зудящих красных бугорков
или
шишек
.
Кроме того, симптомами могут быть:
- потеря веса;
- озноб;
- ночная потливость;
- повышенная температура;
- сильная усталость;
- вздутие живота;
- частые или тяжело протекающие инфекции;
- легко появляющиеся синяки или кровотечения.
Рецидивы
MALT-лимфома желудка отличается медленным течением, тем не менее с увеличением стадии вероятность рецидива возрастает. Начиная со IIЕ стадии возврат опухоли возможен у каждого второго пациента, но средние сроки рецидива не определены из-за редкой встречаемости болезни. Отмечена способность некоторых рецидивных узлов к уменьшению без лечения — самокупирование.
При агрессивной лимфоме рецидивы возникают чаще, а ремиссии короче. Во всех ситуациях при рецидиве прибегают к химиотерапии.
Диагностика лимфомы
Большинство пациентов обращаются к врачу из-за наличия определенных признаков заболевания или плохого самочувствия. Специалисты начинают обследование с осмотра и опроса – о семейных диагнозах, возможных факторах риска и других проблемах со здоровьем. Затем изучают лимфатические узлы и другие части тела, в которых содержится лимфатическая ткань, включая селезенку и печень. После чего назначают целый ряд исследований:
- Анализы крови
: позволяют измерять уровни различных клеток в крови, обнаруживать повреждения костного мозга, оценивать работу почек и печени, а также выявлять инфекции и другие нарушения. - Биопсия
– забор частички подозрительной ткани и передача ее для исследования в лабораторию. В зависимости от течения заболевания, докторам может понадобиться биопсия лимфатических узлов, костного мозга, спинномозговойСпинномозговая жидкость омывает и защищает головной и спинной мозг., а также плевральной – содержащейся в грудной клетке, или перитонеальной – находящейся в животе жидкости. - Компьютерная томография,
– позволяет выявлять очаги заболевания в брюшной полости, тазу, груди, голове и шее. - Магнитно
—
резонансная томография, МРТ
– создает подробное изображение мягких тканей. Метод обычно используется для исследования спинного или головного мозга. - Рентгенограмма
– помогает обнаруживать увеличенные лимфатические узлы в области грудной клетки или в костях. - Ультразвук, УЗИ
– используется для изучения увеличенных лимфоузлов или различных органов, таких как печень, селезенка или почки. - Позитронно
—
эмиссионная томография, ПЭТ
– позволяет выявлять лимфомы в увеличенных лимфоузлах, даже в тех, которые выглядят нормальными на КТ. Кроме того, с ее помощью можно определить, поддается ли заболевание лечению.
В онкологическом проводится полная диагностика лимфомы – быстро, без очередей и потерь драгоценного времени, на самом современном оборудовании. Наши специалисты ведут пациента «от» и «до» – от обследования до проведения любого лечения.
Диспансерное наблюдение при НХЛ
Динамическое наблюдение за детьми и подростками проводится в течение не менее 3-х лет после завершения лечебной программы.
В первые 3 месяца пациент обследуется каждый мес, в последующие 9 месяцев – каждый квартал, затем раз в полгода.
Обследование включает осмотр пациента с оценкой жалоб, клинический и биохимический анализы крови с определением ЛДГ, УЗИ очагов первичного поражения, рентгенограмм грудной клетки, по показаниям используются КТ/МРТ.
В последние годы для динамического наблюдения за излеченными больными с целью ранней диагностики рецидива широкое распространение получил метод ПЭТ/КТ всего тела с глюкозой.
Стадии лимфомы
Сразу после обнаружения заболевания врачи определяют его стадию – выясняют, как далеко оно успело распространиться и какие ткани повредило. Данная информация крайне важна для специалистов, поскольку она позволяет не только понимать прогнозы пациента, но и подбирать для него самое подходящее лечение.
Стадии лимфомы Ходжкина:
I
: измененные клетки обнаружены только в одной группе лимфатических узлов или одном лимфоидном органе, таком как миндалины.
II
: они присутствуют в 2 или более группах лимфоузлов, расположенных по одну сторону от диафрагмыДиафрагма – это мышца, которая отделяет грудную полость от брюшной., либо распространились из одного поврежденного лимфоузла на соседний орган.
III
: клетки лимфомы есть в лимфоузлах по обе стороны диафрагмы; либо не только в лимфатических узлах над диафрагмой, но и в селезенке.
IV
: заболевание распространилось по крайней мере в один орган, не входящий в лимфатическую систему, такой как печень, костный мозг или легкие.
Стадии неходжкинских лимфом:
I
: измененные клетки обнаруживаются только в 1 группе лимфатических узлов или одном лимфоидном органе, например, миндалинах; либо в 1 области одного органа за пределами лимфатической системы.
II
: они присутствуют в 2 или более группах лимфоузлов по 1 сторону от диафрагмы; либо в лимфатических узлах и 1 области расположенного рядом одного органа, или в еще одной группе лимфоузлов на той же стороне диафрагмы.
III
: клетки лимфомы есть в лимфоузлах по обе стороны от диафрагмы; либо они присутствуют и в лимфатических узлах над диафрагмой, и в селезенке.
IV
: заболевание распространилось по крайней мере в один орган, не входящий в лимфатическую систему, такой как печень, костный мозг или легкие.
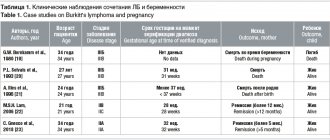
Течение заболевания во время беременности
Лимфосаркома может сочетаться с беременностью. Возможны следующие варианты:
- Зачатие наступило в состоянии ремиссии.
- Опухоль была выявлена во время внутриутробного развития плода.
- Развился рецидив новообразования в период беременности.
Беременность и роды в период стойкой ремиссии не отягощают прогноза опухоли. Однако риск рецидивирования лимфосаркомы гораздо выше для тех пациенток, у которых зачатие происходит в течение первых 2-3 лет после полной стабилизации состояния. В связи с этим женщины должны быть предупреждены о необходимости применения контрацептивов в течение этого периода.
Лимфосаркома высокого риска, которая была диагностирована в первом триместре, служит показанием к прерыванию беременности. При обнаружении опухоли во втором и третьем триместре тактика ведения подбирается индивидуально, с привлечением таких специалистов, как онколог, неонатолог, терапевт, генетик. Учитывается степень распространенности заболевания и характер ответа на лечение.
При рецидиве опухоли прогноз для беременности самый неблагоприятный. В данной ситуации требуется применение высокотоксичных препаратов, прием которых несовместим с беременностью.
Лечение лимфомы
Лечение лимфомы – задача непростая. Для ее решения требуется не один доктор, а целая команда профессионалов своего дела – химиотерапевта, радиолога, хирурга, онколога, гематолога и других.
В онкологическом есть все необходимые специалисты – врачи мирового уровня, которые проводят полную диагностику заболевания и любую необходимую терапию.У нас вам не придется пересдавать анализы, переделывать исследования и задаваться вопросом «что делать дальше?». Мы полностью ведем пациента и даем ему четкий план действий, следуя которому он получает лучший результат из возможных.
Для борьбы с данным типом онкологии применяется несколько методов:
Основным из них является химиотерапия
– препараты, которые уничтожают измененные клетки. Они принимаются в виде таблеток или вводятся в вену, попадают в кровоток и распространяются по всему телу. Лечение проводится циклами, каждый из которых длится несколько недель, после чего следует период отдыха, за время которого организм восстанавливается.
Трансплантация костного мозга
или стволовых клеток, из которых образуются клетки крови. Процедура позволяет назначать более высокие дозы химиотерапии, иногда вместе с лучевой терапией, благодаря чему лимфома уничтожается эффективнее. Пересадка возможна не только донорского, но и своего собственного, собранного за несколько недель до вмешательства материала.
Лучевая терапия
– уничтожение измененных клеток с помощью радиации. Данный метод подходит для большинства пациентов, и особенно хорошо работает, если заболевание успело поразить небольшое количество тканей. Его применяют как самостоятельно, так и в сочетании с химиотерапией.
Иммунотерапия
– препараты, которые помогают собственной иммунной системе человека лучше распознавать и разрушать неправильные клетки. Существует несколько их типов, применяемых при лимфомах. К ним относят:
- моноклональные антитела – белки, разработанные для атаки определенного вещества на поверхности лимфоцитов;
- ингибиторы иммунных контрольных точек – лекарства, не позволяющие измененным клеткам маскироваться под здоровые;
- Т-клеточная терапия: изъятие из крови пациента и изменение в лаборатории иммунных клеток, их размножение и возвращение в организм, где они отыскивают и уничтожают очаги заболевания.
Хирургия
: часто используется для получения образцов подозрительных тканей и определения их типа, но редко – для терапии как таковой. В редких случаях операции назначаются при поражениях селезенки или других органов, которые не входят в лимфатическую систему – например, щитовидная железа или желудок.
Когда необходимо обратиться к врачу
Конечно, при возникновении усталости и некоторых других симптомов по отдельности не стоит сразу списывать это на появление онкологии. Необходимо сдать анализы для того, чтобы понять причину недомогания.
Перед сдачей анализов нужно подготовиться. Человек за сутки до всех процедур исключает алкоголь и табак. Желудок должен быть пустым. Время последнего приема пищи – не менее 12 ч. Запрещено пить чай, соки (натуральные и покупные), разжевывать жевательную резинку. Допускается только употребление воды.
Еще одно важное условие – перед процедурами нельзя волноваться. Иногда предотвратить абсолютно все факторы, провоцирующие стресс, сложно. Самой частой причиной беспокойства является ожидание плохого результата анализов.
Если человек принимает какие-либо препараты, об этом следует сообщить врачу.
Если диагноз все же подтвердился, то следующий, к кому направляется пациент – это врач-онколог. После осмотра назначается терапия, диета и прогнозы на выздоровление.