Пневмони́я (др.-греч. πνευμονία — «болезнь лёгких», от др.-греч. πνεύμων — «лёгкое»), воспаление лёгких — воспаление лёгочной ткани обычно инфекционного происхождения с преимущественным поражением альвеол (развитием в них воспалительной экссудации). Пневмонии, вызванные инфекциями, являются формой острой респираторной инфекции, затрагивающей лёгкие. Основными возбудителями пневмонии являются бактерии и вирусы, реже её вызывают микоплазмы, грибы и паразиты.
Термин «пневмония» объединяет большую группу болезней, каждая из которых имеет свою этиологию, патогенез, клиническую картину, рентгенологические признаки, характерные данные лабораторных исследований и особенности терапии. В общем случае пневмонии могут быть микробной (бактерии, вирусы, простейшие), токсической, аллергической, аутоиммунной, ожоговой, лучевой этиологии[7].
Основными методами диагностики являются рентгенологическое исследование лёгких и исследование мокроты, основным методом лечения — антибактериальная терапия. Поздняя диагностика и задержка с началом антибактериальной терапии ухудшают прогноз заболевания. В некоторых случаях возможен смертельный исход.
Пневмония является причиной смертности 15 % детей до 5 лет во всем мир. 808 694 детей до 5 лет умерли от пневмонии в 2021 год. От пневмонии умирает каждый 64-й заболевший этой опасной болезнью. Пневмония даёт опасные осложнения различным органам заболевшего человека.
Признаки крупозной пневмонии у взрослых
При крупозной пневмонии симптомы проявляются остро. Ключевые из них:
- резкое повышение температуры до 39 — 40 °С;
- сильный озноб, слабость;
- боль в груди при дыхании;
- кашель – сначала сухой, но быстро становится влажным, с мокротой ржавого цвета;
- сильная одышка;
- хрипы, которые могут быть слышны при дыхании;
- учащенное сердцебиение, низкое давление;
- бледность кожи, тошнота, слабость мышц.
Общее состояние тяжелое, пациенту нужна помощь врачей в стационаре.
Что такое пневмония?
Пневмония, в народе называемая «воспалением легких», – это повреждение легочной ткани. В зависимости от стадии заболевания, она может поражать оболочку легкого и разные отделы, в том числе диафрагмальные плевры. Пневмония является очень опасным заболеванием, нередко приводящим к летальному исходу, поэтому при признаках болезни врачи назначают рентген.
Причины заболевания
В большинстве случаев пневмония возникает из-за попадания в орган вредоносных микроорганизмов: вирусов, бактерий, грибков. Заражение происходит воздушно-капельным путем. Еще один вид – эозинофильная пневмония – носит аллергический характер и требует срочного исследования с помощью рентгена. Гораздо реже пневмония бывает застойной, например при возникновении в результате длительного постельного режима. Также она может быть осложнением других заболеваний. Как выглядит пневмония на рентгене, во многом зависит от характера и стадии заболевания.
Признаки болезни
Симптомы пневмонии не заставляют себя долго ждать, выражаясь сухим или мокрым кашлем, температурой до 40 градусов. При мокром кашле врач обращает внимание на характер мокроты: «ржавая», кровяная с гноем, наличие или отсутствие запаха. Другими признаками пневмонии являются боли в грудной клетке, боку и даже животе – в данном случае рентген необходим для того, чтобы подтвердить расположение повреждений в легком.
Стадии крупозной пневмонии у взрослых
Крупозная пневмония протекает по особому сценарию, со сменой стадий с типичными изменениями в легочной ткани.
Стадия первая – прилив. К легочной ткани притекает много крови, из-за чего она краснеет, в мелких сосудах застаивается кровь. Длится стадия от 12 — 14 часов до 3 дней.
Стадия вторая – красное опеченение. В этот период из мелких сосудов легких часть жидкости и эритроцитов выходит внутрь альвеол, из-за чего они плохо работают. Пораженная часть легкого становится плотной, внешне похожей на ткань печени. Внутри легочных мешочков скапливается фибрин – клейкое вещество, которое и придает ткани плотность. Длится эта стадия до 3 суток.
Стадия третья – серое опеченение. Эритроциты перестают поступать в ткань легких, их сменяют лейкоциты и фибрин, эпителий. Поэтому цвет легких меняется на серый с зеленоватым. Длится стадия от 2 до 6 дней.
Стадия четвертая – разрешение. Постепенно фибрин растворяется, альвеолы очищаются, легкие восстанавливаются и начинают нормально дышать. Этот процесс самый длительный, может длиться до 2 — 3 недель.
Тысяча «фотографий»
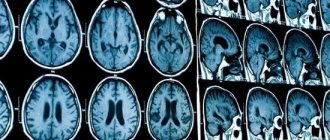
— Во время исследования рентгеновский луч, направляемый компьютером, вращается вокруг пациента, просвечивая тело с разных сторон. Из сотен, а то и тысяч снимков складывается единая картина — томограмма. Все это происходит за считанные секунды.
Так же, как и на обычных рентгеновских снимках, кости и структуры, в которых содержится кальций, на томограмме видны в белом цвете, мягкие ткани (например, мышцы) — в оттенках серого, а ткани, близкие по плотности к воздуху, отображаются черным цветом.
Легкие — отличный орган для томографии, в них много воздуха, поэтому отчетливее видны и участки с патологиями: они плотнее, а значит, будут отличаться по цвету. На снимках пациентов с ковидом даже непрофессиональному глазу легко угадать пораженные воспалительным процессом зоны — они серые, имеют нечеткие очертания и неравномерно распределены в легких. Этот эффект называют «матовым стеклом».
Легкие. Компьютерная томография.
Анна Зайкова.
Современные методы лечения
Для лечения крупозной пневмонии врач назначит два антибиотика. Один препарат вводится внутривенно, второй – внутримышечно. Обычно это препараты из группы пенициллинов, цефалоспоринов. Реже требуются более сильные лекарства.
Дополнительно необходима комплексная терапия:
- иммунокоррекция (вводят плазму крови, иммуноглобулины);
- коррекция нарушений свертывания крови (вводят внутривенно растворы для разжижения крови, гепарин);
- нормализация белкового состава крови (внутривенно альбумин, ретаболил);
- кислород (подают через носовой катетер или маску);
- гормональные препараты (при тяжелом течении коротким курсом применяют преднизон);
- антиоксидантная терапия (аскорбиновая кислота, рутин);
- бронхолитические средства (Беродуал, Эуфиллин, Атровент);
- отхаркивающие препараты (АЦЦ, Бромгексин, Амбробене, Лазолван);
- жаропонижающие препараты (Нурофен, Парацетамол, Ибуклин);
- физиотерапия, массаж, ЛФК.
По мере улучшения состояния пациент проходит курс реабилитации, чтобы полностью устранить очаги воспаления в легких.
Тонкая «нарезка»
— Знаменитый хирург Николай Пирогов еще в позапрошлом веке составлял первый атлас топографической анатомии, послойно разрезая замороженные трупы. Благодаря КТ можно прижизненно «распилить» человека поперечно на тонкие слои и сделать снимки каждого слоя в отдельности.
В одной проекции мы видим человека так, как будто он лежит к нам ногами, в другой — фронтальной — как будто он стоит лицом к нам.
Шаг томографа может составлять от сантиметра до миллиметра. Чем меньше шаг, тем отчетливее томограмма. Полученную информацию можно перевести в трехмерное изображение.
Расшифровка рентгенограммы занимает больше времени, чем сама процедура сканирования. Иногда достаточно и 10 минут, чтобы оценить состояние пациента и сделать описание, а в других случаях приходится смотреть в разных проекциях, целый час «крутить» снимок, чтобы дать четкое заключение.
Популярные вопросы и ответы
Почему так опасна крупозная пневмония и как ее лечить, нам рассказала врач-пульмонолог Марина Самойлова.
Какие могут быть осложнения при крупозной пневмонии?
Если же у человека снижен иммунитет или несвоевременно либо неправильно начато лечение, возможны осложнения в виде:
- абсцесса (гнойного расплавления легочной ткани); гангрены легкого;
- гнойного перикардита (воспаление оболочки сердца);
- гнойного поражения головного мозга;
- заражения крови;
- дыхательной недостаточности вплоть до смертельного исхода.
Пневмококковая пневмония даже в наше время является довольно частой причиной смерти, особенно у пожилых людей, курильщиков, людей, страдающих алкоголизмом, с онкологическими и системными заболеваниями, ВИЧ-инфицированных.
Как делают рентгеновский снимок при пневмонии?
При пневмонии обычно делают рентген легких, вне зависимости от того, по какой причине возникло заболевание. Перед исследованием необходимо убрать все, что может исказить результаты: металлические предметы, украшения, длинные волосы и т. д. Рентген легких
делают в вертикальном положении, предварительно раздевшись до пояса и встав перед аппаратом так, как скажет рентгенолог. По команде врача, пациент набирает в легкие воздух и задерживает дыхание, в это время аппарат делает снимок.
Можно ли лечить крупозную пневмонию народными средствами?
Как правило, больные крупозной пневмонией должны быть госпитализированы для постоянного наблюдения медперсоналом, проведения неотложных мероприятий при малейших признаках осложнений. Часто у таких больных наблюдается тошнота, рвота, нарушения стула, спутанность сознания, поэтому введение лекарственных средств и растворов проводится внутривенно.
Таким образом, речь не может идти о лечении в домашних условиях без участия квалифицированных специалистов. К счастью, в наше время при условии соблюдения здорового образа жизни, такие тяжелые заболевания как крупозная пневмония встречаются все реже, и при современных методах лечения в большинстве случаев удается избежать тяжелых осложнений и сохранить жизнь пациенту.
Опубликовано на портале kp.ru
Противопоказания к проведению рентгена
Рентген нельзя делать беременным женщинам на любом сроке, а также детям до 15 лет. В ряде случаев препятствием к проведению исследования может быть состояние больного. Больной в лежачем положении не может пройти исследование из-за неспособности принять вертикальное состояние. При неадекватном состоянии, когда больной не может стоять неподвижно, признаки пневмонии на рентгене нельзя будет зафиксировать должным образом.
Как часто можно делать рентген при пневмонии?
Подтвержденный диагноз является показанием к регулярному рентгенологическому исследованию для контроля над течением болезни. Помогает ли назначенное врачом лечение, покажет, как выглядит на рентгене пневмония. В связи с этим многих пациентов беспокоит, насколько часто можно проводить эту процедуру без вреда для здоровья. После начала лечения, в зависимости от типа заболевания, рентген при пневмонии приходится делать через 6-10 дней. Если замечена положительная динамика, лечение продолжается так, как было начато. Пациент, который считается выздоравливающим, в дальнейшем проходит повторное исследование через 1, 3 и 6 месяцев. При благоприятном лечении больной получает незначительную дозу радиации, далекую от допустимых показателей. Это возможно, благодаря развитию медицинских технологий и мерам защиты в ходе процедуры.
Попутные находки
— На томограмме, помимо легких, видны средостение с крупными сосудами, лимфоузлы, бронхиальное дерево, трахея, ребра и лопатки, жировая клетчатка грудной клетки, спинной мозг, позвоночник и прочее. Поэтому бывает, что на «ковидных» снимках мы находим и другие патологии.
Вчера, например, мы сделали около 90 исследований. У трех человек обнаружили рак легкого, еще у одного — туберкулез. В целом около 3−5% пациентов Диагностического центра получают вместе с известием о воспалительном процессе в легких новости и о другой серьезной патологии.
Она требует детальных исследований, поэтому данные о пациентах, у которых нашли признаки рака, ежедневно направляют в краевой онкологический диспансер, в соответствующее краевое медучреждение попадают данные о туберкулезе. Там томограммы еще раз более детально рассматривают.
О таких предварительных диагнозах узнают и в поликлинике по месту жительства, чтобы провести дополнительные обследования, подтвердить диагноз и как можно быстрее начать лечение. На КТ можно увидеть опухоли на очень ранних стадиях, так что ковидные исследования подспудно помогают пациентам продлить жизнь.
Легкие. Компьютерная томография.
Анна Зайкова.
Публикации в СМИ
Пневмонии — группа различных по этиологии, патогенезу и морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражение респираторных отделов лёгких с обязательным наличием внутриальвеолярной экссудации. Бактериальная пневмония — пневмония бактериальной этиологии. Классификация • По условиям, в которых развилось заболевание •• Внебольничная пневмония — приобретённая вне лечебного учреждения (синонимы: домашняя, амбулаторная) •• Нозокомиальная пневмония — приобретённая в лечебном учреждении (синонимы: госпитальная, внутрибольничная) •• Аспирационная пневмония •• Пневмония у лиц с тяжёлыми дефектами иммунитета (врождённым иммунодефицитом, ВИЧ-инфекцией, ятрогенной иммунодепрессией и др.) • По течению •• Лёгкая — не требующая госпитализации •• Тяжёлая — необходима госпитализация.
Частота • 236,2 случая на 100 000 подростков 15–17 лет • 522,8 случая на 100 000 населения до 14 лет • Внебольничная пневмония — 1200 случаев на 100 000 населения в год • Госпитальная пневмония — 800 случаев на 100 000 госпитализаций в год. Преобладающий возраст — моложе 20 и старше 60 лет. Преобладающий пол — существенных различий по полу не выявлено. Этиология • Streptococcus pneumoniae — наиболее часто (30–50%) • Haemophilus influenzae (10–20%) • Атипичные патогены — Chlamidophila pneumoniae, Mycoplasma pneumoniae, Legionella pneumophila (8–25%) • К типичным, но редким (3–5%) относят Staphylococcus aureus, Klebsiella pneumoniae (реже другие энтеробактерии) • Moraxella catarrhalis (Branhamella catarrhalis) • Наиболее часто внебольничную пневмонию вызывают пневмококки (их чувствительность к пенициллину во многих странах существенно снижена) • В очень редких случаях внебольничной пневмонии — Pseudomonas aeruginosa (при муковисцидозе, бронхоэктазах), у лиц с выраженным иммунодефицитом — Pneumocystis carinii • Escherichia coli • Анаэробные микроорганизмы • Атипичные пневмонии.
Факторы риска • Недавно перенесённая ОРВИ • Почечная недостаточность • Сердечно-сосудистые заболевания • ХОБЛ • Иммунодефицитные состояния: СД, хронический алкоголизм, СПИД, злокачественные новообразования • Дисбактериоз • Факторы риска госпитальной пневмонии •• ИВЛ •• Ранний послеоперационный период •• Дисбактериоз • Факторы риска аспирационной пневмонии •• Нарушения сознания •• Судорожные припадки •• Заболевания ЦНС •• Наркоз •• Рефлюкс-эзофагит. Патогенез. Основные патогенетические механизмы • Аспирация секрета ротоглотки (основной путь инфицирования) • Вдыхание аэрозоля, содержащего микроорганизмы • Гематогенное распространение патогенов из внелёгочного очага инфекции (например, при эндокардите, при септическом тромбофлебите) • Непосредственное распространение инфекции из соседних поражённых органов (например, при абсцессе печени) или в результате ранения и инфицирования органов грудной клетки. Патоморфология. Сегментарное, долевое или многоочаговое перибронхиальное уплотнение со стадиями красного (внутриальвеолярная экссудация и диапедез эритроцитов), а затем серого (фиброзная организация внутриальвеолярного экссудата) опеченения.
Клиническая картина. • Жалобы •• Кашель со слизисто-гнойной (иногда «ржавой») мокротой •• Боли в груди при дыхании (при сопутствующем плеврите) •• Одышка •• Слабость, быстрая утомляемость •• Ночная потливость. • Интоксикационный синдром •• Лихорадка •• Тахикардия •• Тахипноэ •• Гипергидроз •• Миалгии •• Головные боли •• Анорексия. • Данные объективного исследования •• Цианоз •• Перкуссия: притупление перкуторного звука, обусловленное инфильтратом или плевральным выпотом •• Аускультация ••• Влажные мелкопузырчатые хрипы и/или крепитация (выслушивается на вдохе) ••• При обширной инфильтрации или плевральном выпоте дыхание ослаблено ••• Шум трения плевры при сухом плеврите •• При тяжёлом течении возможны появление менингеальных знаков и нарушение сознания (например, дезориентация и беспокойство) •• В 20% случаев объективные признаки могут быть слабо выражены или отсутствовать. Лабораторные исследования • Лейкоцитоз со сдвигом лейкоцитарной формулы влево •• Лейкоцитоз более 10–12109/л характерен для бактериальной инфекции •• Значения более 25109/л или лейкопения ниже 3109/л указывают на плохой прогноз • Гипонатриемия • Повышение активности трансаминаз • Бактериологическое исследование крови для выявления возбудителя (положительный результат у 20–30% пациентов с внебольничной пневмонией, особенно до начала антибактериальной терапии) • На высоте активного воспаления и интоксикации в моче может появляться белок • Бактериологическое и бактериоскопическое исследования мокроты: микроскопия мазка, окрашенного по Граму, и посев мокроты, получаемой при глубоком откашливании • Бактериологическое исследование материала, полученного при бронхоальвеолярном лаваже и плевроцентезе • При наличии плеврального выпота и проведении плевральной пункции — исследование плевральной жидкости: подсчёт лейкоцитов с лейкоцитарной формулой, определение рН, содержания белка, ЛДГ, микроскопия мазка, окрашенного по Граму, посев на аэробные, анаэробные бактерии и микобактерии • Исследование иммунного статуса у лиц с предполагаемым иммунодефицитом. Специальные исследования • Рентгенография органов грудной клетки — обязательный метод исследования при пневмонии, позволяющий визуализировать участки инфильтрации лёгочной ткани (учитывают форму, размеры и локализацию), оценить динамику процесса •• Распространённость инфильтрации, наличие плеврального выпота и признаков деструкции лёгочной ткани отражают тяжесть заболевания и существенно влияют на характер лечения • КТ лёгких проводят при подозрении на деструкцию или новообразование • Фибробронхоскопия с микробиологическим и цитологическим исследованием биоптата — при подозрении на туберкулёз и опухолевые заболевания • Исследование ФВД — для дифференциальной диагностики с синдромом респираторного дистресса • При обширной инфильтрации, массивном плевральном выпоте, наличии ХОБЛ целесообразна оценка газов артериальной крови, что может быть основанием для госпитализации и низкопоточной оксигенации • Исследование газов капиллярной крови малоинформативно.
Диагностическая тактика, алгоритмы диагностики. Диагноз пневмонии считают определённым при наличии у больного рентгенологически подтверждённой инфильтрации лёгочной ткани и не менее двух признаков из числа следующих: • острое лихорадочное начало заболевания (температура тела более 38 °С); • кашель с мокротой; • выслушивание локальной крепитации, укорочения перкуторного звука; • лейкоцитоз более 10109/л и/или сдвиг лейкоцитарной формулы влево более 10%. Дифференциальная диагностика • Пневмонии небактериальной этиологии (вирусные, грибковые, вызванные простейшими) • Туберкулёз (исследование не менее трёх мазков мокроты, окрашенных по Цилю–Нильсену, посев мокроты, ПЦР-диагностика) • Инфаркт лёгкого (ТЭЛА) • Облитерирующий бронхиолит • Контузия лёгких • Лёгочные васкулиты • Острый саркоидоз • Экзогенный аллергический альвеолит • Эозинофильный инфильтрат • Опухоли лёгких • Другие состояния, способные вызывать синдром инфильтрации на рентгенограммах органов грудной клетки.
ЛЕЧЕНИЕ Диета. Полноценная диета с достаточным содержанием белков и повышенным содержанием витаминов А, С, группы В • Ограничение углеводов до 200–250 г/сут, поваренной соли до 4–6 г/сут и увеличение доли молочных продуктов • Введение достаточного количества жидкости (1500–1700 мл/сут) • Насыщение рациона продуктами, богатыми витамином Р (черноплодной рябиной, шиповником, чёрной смородиной, лимоном) • Включение продуктов, богатых витаминами группы В (мяса, рыбы, дрожжей, отвара из пшеничных отрубей), препятствует подавлению антибиотиками микрофлоры кишечника • Продукты, богатые никотиновой кислотой • Продукты, богатые витаминами А и -каротином (морковь, красные овощи и фрукты) способствуют регенерации эпителия дыхательных путей. Рекомендуют фруктовые и овощные соки • Пищу дают в измельчённом и жидком виде, приём пищи 6–7 р/сут • Энергетическая ценность от 1600 ккал/сут с повышением по мере выздоровления до 2800 ккал/сут. Показания к госпитализации • Возраст младше 16 или старше 60 лет • Сопутствующие заболевания (например, болезни бронхолёгочной системы или ССС, недостаточность кровообращения IIа и выше, СД, тиреотоксикоз) • Физикальные признаки: ЧДД более 30 в минуту, диастолическое АД менее 90 мм рт.ст., пульс более 125 в минуту, температура тела менее 35 °С или 40 °С и более, нарушения сознания • Лабораторные данные: количество лейкоцитов в периферической крови менее 4,0109/л или более 30,0109/л, насыщение артериальной крови кислородом менее 92% (по данным пульсоксиметрии), paO2 менее 60 мм рт.ст. и/или paСO2 больше 50 мм рт.ст. при дыхании комнатным воздухом, содержание креатинина сыворотки крови выше 176,7 мкмоль/л или азота мочевины выше 7,0 ммоль/л, Ht менее 30% или содержание Hb ниже 90 г/л • Рентгенологические данные: пневмоническая инфильтрация более чем одной доли, наличие полостей распада, плевральный выпот, быстрое прогрессирование очагово-инфильтративных изменений в лёгких (увеличение размеров инфильтрации более 50% в течение 2 сут) • Внелёгочные очаги инфекции (менингит, септический артрит и др.) • Сепсис или полиорганная недостаточность с метаболическим ацидозом (pH <7,35), коагулопатией • Невозможность адекватного ухода и выполнения всех врачебных назначений в домашних условиях • Отсутствие эффекта от амбулаторного лечения в течение 3 сут, длительное сохранение интоксикационного синдрома • Предпочтение пациента и/или членов его семьи.
Лекарственная терапия. Основа лечения — антибактериальная терапия. Её начинают с момента постановки диагноза, но после забора материала для бактериоскопического и бактериологического исследований мокроты. В домашних условиях, а также в стационаре в первые дни заболевания (до получения результатов бактериологических исследований) препараты подбирают эмпирически. После получения результатов бактериологического исследования лечение проводят с учётом чувствительности возбудителя к ЛС •• Лечение внебольничной пневмонии в амбулаторных условиях ••• Лицам до 60 лет без сопутствующих заболеваний назначают амоксициллин (500 мг 3 р/сут) или амоксициллин+клавулановая кислота, либо макролиды (спирамицин, кларитромицин, азитромицин, мидекамицин и др.), или пневмотропные фторхинолоны (левофлоксацин) ••• При нетяжёлой пневмонии у пациентов старше 60 лет и/или с сопутствующими заболеваниями начинают лечение с амоксициллина/клавуланата или цефуроксима, альтернативой служит левофлоксацин ••• При невозможности приёма препаратов внутрь применяют парентеральное введение цефтриаксона ••• Эффект лечения оценивают через 48–72 ч прежде всего по снижению температуры тела. В связи с этим не следует применять НПВС в этот период без особых показаний. Если температура и интоксикационный синдром не уменьшаются, показана смена антибиотика с повторной оценкой целесообразности госпитализации пациента •••• Если применяли амоксициллин — переходят на макролиды, если применяли амоксициллин+клавулановая кислота или цефуроксим — на левофлоксацин, если применяли макролиды — на амоксициллин+клавулановая кислота или левофлоксацин ••• Антибактериальную терапию прекращают при стойкой нормализации температуры на 3–4-е сутки •• Лечение в стационаре ••• При нетяжёлом течении пневмонии терапию начинают с внутривенного введения ампициллина (либо амоксициллина/клавуланата, цефуроксима, цефотаксима или цефтриаксона) с переходом на приём внутрь препаратов той же группы (ступенчатая терапия) ••• При тяжёлой пневмонии лечение начинают с внутривенного введения макролида (эритромицина, спирамицина, кларитромицина) в сочетании с внутривенным -лактамным препаратом (амоксициллином/клавуланатом, цефотаксимом, цефтриаксоном) ••• Альтернативной может быть внутривенное введение сочетания цефалоспоринов III поколения с ранними фторхинолонами (ципрофлоксацином, офлоксацином) либо внутривенное введение новых фторхинолонов (левофлоксацина, моксифлоксацина) •• Лечение внутрибольничной пневмонии в общих палатах: назначают в/в амоксициллин+клавулановая кислота, ампициллин/сульбактам либо цефалоспорины II–III поколений, альтернатива — новые фторхинолоны (левофлоксацин, моксифлоксацин), карбапенемы, цефоперазон+сульбактам, цефепим; в отделениях и палатах интенсивной терапии — карбапенемы, цефепим либо цефоперазон+сульбактам, тикарциллин+клавулановая кислота, пиперациллин/тазобактам •• При лечении аспирационной пневмонии рекомендованы внутривенные формы цефалоспоринов III–IV поколений, левофлоксацин, моксифлоксацин, тикарциллин+клавулановая кислота, пиперациллин/тазобактам, амоксициллин+клавулановая кислота, ампициллин/сульбактам. Лицам с заболеваниями пародонта или алкоголизмом — сочетание цефалоспоринов III–IV поколений с метронидазолом или линкомицином •• При лечении пневмонии у больных СПИДом рекомендованы внутривенные комбинации ко-тримоксазола с амоксициллином и итраконазолом (или флуконазолом) •• При деструктивной пневмонии (или образовании абсцесса) применяют в/в амоксициллин+клавулановая кислота, ампициллин/сульбактам, цефоперазон+сульбактам либо карбапенемы, тикарциллин+клавулановая кислота, пиперациллин+сульбактам, сочетание линкомицина с аминогликозидом; комбинацию бензилпенициллин+метронидазол с переходом на сочетание амоксициллин+метронидазол внутрь (ступенчатая терапия). Длительность терапии составляет 3–4 нед и более.
• Тактика антибактериальной терапии после получения результатов бактериологических исследований, если не определена чувствительность микроорганизмов к антибиотикам •• При поражении пневмококками — бензилпенициллин 1–2 млн ЕД в/м каждые 4 ч, эритромицин 500 мг каждые 6 ч, рокситромицин 150 мг 2 р/сут или азитромицин 500 мг 1 р/сут. При резистентных штаммах — цефотаксим, цефтриаксон, имипенем+циластатин •• При поражении H. influenzae — ко-тримоксазол по 2 таблетки каждые 12 ч. Препараты резерва: цефалоспорины II и III поколений (цефуроксим 0,25–1 г в/в каждые 12 ч, цефаклор 0,5–1 г внутрь каждые 6 ч), хлорамфеникол 0,5–1 г каждые 6 ч, амоксициллин+клавулановая кислота •• При поражении Staphylococcus aureus — оксациллин 6–10 г/сут, цефалоспорины I поколения или клиндамицин по 600–800 мг в/в каждые 6–8 ч. При резистентных штаммах — ванкомицин •• При поражении Кlebsiella — аминогликозиды, цефалоспорины III поколения (цефотаксим по 2 г в/в каждые 6 ч, цефтазидим по 2 г в/в каждые 8 ч; цефтриаксон по 2 г в/в каждые 12 ч), производные фторхинолона (ципрофлоксацин по 500–750 мг 2 р/сут), имипенем+циластатин по 1 г 2 р/сут •• При поражении Escherichia coli — аминогликозиды, цефалоспорины II и III поколений. Альтернативные препараты — производные фторхинолона, имипенем+циластатин, хлорамфеникол •• При поражении Pseudomonas aeruginosa — сочетание аминогликозида и карбенициллина или цефтазидима, азлоциллин или имипенем+циластатин •• При поражении Enterococci — сочетание ампициллина и гентамицина •• При поражении Moraxella catarrhalis — цефалоспорины II поколения или амоксициллин+клавулановая кислота, ко-тримоксазол, кларитромицин •• При поражении Acinetobacter — имипенем+циластатин или аминогликозиды, ко-тримоксазол. • Отхаркивающие средства •• Средства, стимулирующие отхаркивание ••• Препараты прямого действия, например калия йодид ••• Препараты рефлекторного действия, например настой травы термопсиса, препараты из корня солодки и др. •• Муколитические препараты, например ацетилцистеин, трипсин, бромгексин, амброксол. • Оксигенотерапия для пациентов с цианозом, гипоксией, одышкой.
Хирургическое лечение пневмонии не проводят. Вопрос о хирургическом вмешательстве возникает при формировании абсцесса, особенно хронического, либо при осложнении пневмонии эмпиемой плевры. Контроль эффективности лечения • Клинические показатели •• Лихорадка •• Одышка •• Кашель • Рентгенологическая динамика (отстаёт от клинической) • Бактериологическое исследование мокроты — при неэффективности лечения. Осложнения • Плевральный выпот (осложнённый и неосложнённый) • Деструкция/абсцедирование лёгочной ткани • Острый респираторный дистресс-синдром • Острая дыхательная недостаточность • Инфекционно-септический шок • Эмпиема плевры.• Вторичная бактериемия, сепсис, очаг гематогенной диссеминации • Перикардит, миокардит • Нефрит. Профилактика • Профилактика аспирации у лежачих больных • Рациональное использование антибиотиков • Ежегодная вакцинация против гриппа лиц из групп высокого риска • Поливалентная пневмококковая вакцина (в России в настоящее время отсутствует) рекомендована людям старше 65 лет и детям старше 2 лет со следующими факторами риска •• Дисфункция селезёнки или аспления •• Лимфогранулематоз •• Множественная миелома •• Цирроз печени •• Хронический алкоголизм •• Почечная недостаточность •• Иммунодефицит. Возрастные особенности • Дети •• Преобладает очагово-сливной характер поражения •• В клинической картине — острое начало, тяжёлая интоксикация на фоне слабого (или отсутствия) болевого синдрома, выраженная аускультативная картина •• Динамика на фоне антибактериального лечения — быстрый положительный эффект •• Высокая смертность у детей до 1 года • Пожилые и старики: заболеваемость и смертность повышены в возрасте старше 70 лет, особенно при сопутствующей патологии или наличии факторов риска. Особенности у беременных и кормящих • При беременности допустимо применение антибиотиков -лактамного ряда, макролидов, метронидазола; противопоказаны фторхинолоны, тетрациклины, аминогликозиды, линкосамиды, ко-тримоксазол • При грудном вскармливании допустимы с осторожностью пенициллины, цефалоспорины, азитромицин, не рекомендованы макролиды, фторхинолоны, карбапенемы, тетрациклины, линкосамиды, ко-тримоксазол. Течение и прогноз • Зависят от тяжести течения, возбудителя, возраста пациента, времени начала лечения, адекватности стартовой терапии, состояния иммунной системы, сопутствующих заболеваний • Летальность от внебольничной пневмонии: 1–3% — среди молодых прежде здоровых людей, 15–30% — в старших возрастных группах с сопутствующими заболеваниями.
МКБ-10 • J13 Пневмония, вызванная Streptococcus pneumoniae • J14 Пневмония, вызванная Haemophilus influenzae [палочкой Афанасьева-Пфейффера] • J15 Бактериальная пневмония, не классифицированная в других рубриках • J17.0* Пневмония при бактериальных болезнях, классифицированных в других рубриках
Светите, доктор, светите
— Конрад Рентген открыл лучи в 1895 году, и их практически сразу стали применять в медицине. Он и открыл-то их случайно, потому что «сфотографировал» свой палец. Как изобретали аппараты — это целая история. Главное — рентгеновская трубка имеет всего 2% КПД, вся остальная энергия — тепло. Представьте, как она нагревалась.
Я не застал это время, но старые рентгенологи рассказывают, что трубку пытались охлаждать водой, а она закипала и буквально взрывалась паром, обжигая пациента. Конечно, теперь такого не происходит. Но это не значит, что современные аппараты полностью безопасны.
Лучевая нагрузка при КТ в разы больше, чем при классическом рентген-исследовании. Если человек часто делает томограмму, дозы излучения впоследствии скажутся на здоровье. При этом для пожилых людей такая опасность минимальна, и у этого есть объяснение.
Клетки организма беззащитны для ионизирующего излучения в период деления и роста. К старости, когда начинаются дегенеративные процессы, клетки делятся реже, соответственно, становятся устойчивыми к рентгеновским лучам. В 55−60 лет можно уже перестать бояться лучевой нагрузки, а больше всего подвержены опасности дети и кормящие женщины.
Если нет показаний к КТ от терапевта, то не стоит самостоятельно назначать себе это исследование.
Легкие. Компьютерная томография.
Анна Зайкова.
Флюорография, рентген и КТ
— Флюорография и рентгенография легких — это одно и то же, когда речь идет о цифровых аппаратах. Просто у нас в стране исторически сложилось, что рентген-аппарат для исследования легких называется флюорограф. Качество снимков при этом одинаковое.
И совершенно правильно, что больным с подозрением на ковид делают именно флюорограмму. Она в разы дешевле КТ и позволяет оценить большие поражения легких. Кроме того, флюорограф есть в каждой поликлинике, а томографов у нас всего около 30 на весь край. Если при помощи флюорограммы мы выявили патологию, то нет смысла делать еще и КТ.
Конечно, КТ более «чувствительный» метод, если мы говорим о ковидной вирусной пневмонии. Иногда она визуализируется как очень небольшие и единичные участочки с еле заметной матовостью. Если пациент болеет уже несколько дней с высокой температурой, а рентгенограмма ничего не показывает, то ему действительно необходимо КТ.
Таким образом, происходит как бы первичная «сортировка» пациентов. Уже в поликлинике врачи видят степень поражения легких, могут поставить диагноз и решить вопрос о госпитализации.
Легкие. Компьютерная томография.
Анна Зайкова.