Запись по телефону: +7 (343) 355-56-57
+7
- О заболевании
- Как вылечить
- Цены
- Записаться
- Специалисты
- О заболевании
- Цены
- Записаться
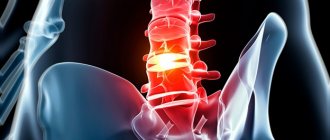
Болезнями позвоночника страдает 70% населения мира. Боли снижают социальную активность и приводят к временной нетрудоспособности. Возникновение процесса возможно в разных отделах позвоночника. Часто основанием недомоганий являются деструкции внизу спины, характеризующие пояснично-крестцовый радикулит.
Причины
- дегенеративные изменения :остеохондроз ( протрузии, грыжи дисков ), спондилоартроз , смещение позвонков (спондилолистез, спондилолиз)
- компрессионные переломы позвонков на фоне остеопороза или травмы
- проблемы с осанкой (сколиоз, кифоз, лордоз);
- воспалительный процесс ( спондилодисцит , спондилоартрит, ревматоидный артрит ,абсцесс)
- опухоли;
Спровоцировать процесс могут: физические нагрузки, перехлождение, поднятие (перенос) тяжелых предметов, малоподвижный образ жизни и лишний вес, беременность.
Консервативное лечение:
- Покой: необходимо избегать действий, которые вызывают боль (наклон, подъем, скручивание, поворот или наклон назад. Покой необходим при остром болевом синдроме
- Медикаментозное лечение: противовоспалительные, обезболивающие препараты, миорелаксанты.
- Физиотерапия. При остром болевом синдроме эффективно применение таких процедур как криотерапия или хивамат. Физиотерапия позволяет уменьшить боль и воспаление спинальных структур. После купирования острого периода физиотерапия проводится курсами( ультразвук, электростимуляция, холодный лазер, и др.).
- Корсетирование. Использование корсета возможно при остром болевом синдроме для уменьшения нагрузки на нервные корешки, фасеточные суставы, мышцы поясницы. Но длительность ношения корсета должна быть непродолжительной, так как продолжительная фиксация может привести к атрофии мышц.
- Эпидуральные инъекции стероидов или инъекции в область фасеточных суставов используются для уменьшения воспаления и купирования боли при выраженном корешковом синдроме.
- Мануальная терапия. Манипуляции позволяют улучшить мобильность двигательных сегментов поясничного отделе позвоночника , снять избыточное напряжение мышц . Использование методов мобилизации также помогает модулировать боль.
- Иглорефлексотерапия. Этот метод широко используется в лечении корешкового синдрома в пояснично-крестцовом отделе позвоночника и помогает как снизить симптоматику в остром периоде, так и входит в комплекс реабилитации.
- ЛФК. Физические упражнения включают упражнения на растяжку и укрепление мышц . Программа упражнений позволяет восстановить подвижность суставов, увеличить диапазон движений и усилить мышцы спины и брюшной полости. Хороший мышечный корсет позволяет поддерживать, стабилизировать и уменьшать напряжение на спинномозговые суставы, диски и снизить компрессионное воздействие на корешок. Объем и интенсивность физических упражнений должны увеличиваться постепенно для того, чтобы избежать рецидивов симптоматики.
- Для того чтобы добиться стойкой ремиссии и восстановления функциональности позвоночника и двигательной активности в полном объеме необходимо, чтобы пациент после прохождения курса лечения продолжал самостоятельные занятия, направленные на стабилизацию позвоночника. Программа упражнений должна быть индивидуальной .
Симптомы
Главное место среди симптомов пояснично-крестцового радикулита занимает боль. Классификация по типу болевого синдрома:
- 1. Люмбаго. Это рефлекторный спазм паравертебральных мышц. Характерна острая боль внизу спины. Часто возникает во время (после) физической нагрузки.
- 2. Люмбоишиалгия. Это рефлекторный спазм паравертебральных мышц и грушевидной мышцы ( чаще с одной стороны )иррадиация в ягодичную область.
- 3.Поясничная радикулопатия :боль в поясничном отделе с иррадиацией по пораженному корешковому нерву , чувствительные и двигательные нарушения в зоне интервации нерва. Верхние сегменты 1-3 это промежность половые органы , 4-5 и 1 крестовый это нижние конечности. При хроническом течении заболевания чувствительные и двигательные нарушения могут уже не восстановиться, может сформироваться хронический болевой синдром, самое грозное осложнение это стеноз позвоночного канала со давление спинного мозга или корешков спинного мозга ( конского хвоста). Развивается парез нижних конечностей , нарушение тазовых функций. При данном осложнении требуется экстренная консультация нейрохирурга и решение вопроса об оперативном вмешательстве , декомпрессии позвоночного канала.
Радикулит. Лечение, профилактика
Радикулит – достаточно распространенное заболевание периферической нервной системы. В основе заболевания поражение пучков нервных волокон, так называемых нервных корешков отходящих от спинного мозга. Любое их повреждение или воспаление является радикулитом.
Причины появления радикулита
Основными достоверно установленными причинами являются:
-грыжа дисков в одном из отделов позвоночника -сужение спинномозгового канала -сужение канала, где находится нервный корешок -травма -опухоль -дегенерация позвонковых дисков -остеофиты (костный отросток, нарост, не нормальный для здорового скелета, является полноценной костной массой, которая образуется в результате защитной реакции позвоночника на перегрузки) Спровоцировать приступ радикулита могут нарушение обмена веществ, инфекции, поднятие тяжестей, сон в неудобном положении, неловкое движение. В группе риска заболеть радикулитом состоят профессиональные спортсмены, люди занятые тяжелым физическим трудом, дачники, а также люди, ведущие малоподвижный образ жизни.
Виды радикулита
Чаще всего заболевание развивается остро и в большей части переходит в хроническую форму с временными обострениями. В зависимости от локализации радикулит делят на четыре вида.
• Пояснично-крестцовый радикулит, характеризуется поражением корешков крестцового отдела позвоночника. В этом случае боль возникает и усиливается при движении, наклонах, ходьбе. Это тот случай, когда вы нагнулись завязать шнурки, а разогнуться уже не можете, поскольку это причиняет сильнейшую боль. Данный случай радикулита наиболее часто встречается в медицинской практике.
• Шейно-плечевой, характеризуется болью в шее, плечах, и руках. Боль усиливается при движении руками или головой, также при кашле.
• Шейный радикулит заставит страдать от боли в шее и затылке. Движения головой боль усиливают.
• Грудной радикулит. Из всех видов радикулита этот наиболее редкий. Сопровождается болью в межреберных промежутках.
Все-таки общим и основным симптомом радикулита для любого отдела позвоночника является простреливающая боль (как от удара электрическим током) в месте поражения по ходу нерва.
Позднее может, появится онемение, покалывание в месте поражения. Может снизиться или вообще отсутствовать болевая и температурная чувствительность. Наблюдается слабость мышц и сосудистые расстройства.
Методы лечения радикулита
Лечение радикулита зависит от тяжести проявления симптомов. В острый период необходим строгий постельный режим (желательно на жесткой постели) и прием противовоспалительных и болеутоляющих средств.
Лечить радикулит лучше комплексно, сочетая традиционную медицину и медицинские практики с народными средствами. В целом процесс лечения проводят с помощью медицинских препаратов, физиотерапии, мануальной терапии, иглорефлексотерапии, ЛФК и народными средствами.
В особо тяжелых случаях, при ярко выраженной клинической картине или в случае наличия стойкого болевого синдрома требуется хирургическое вмешательство.
Лечение радикулита медикаментозно
Суть лечения радикулита медицинскими препаратами состоит в снятии спазмов в мышцах и устранении болевых ощущений. К сожалению, медикаментозное лечение радикулита носит временный характер. Для закрепления результатов лечения необходимо пройти курс ЛФК и воспользоваться возможностями физиотерапии, мануальной терапии или иглорефлексотерапии.
При лечении радикулита медикаментозно используют наркотические анальгетики — миорелаксаны (метакарбомал и циклобензаприн) Унять боль помогут и простые анальгетики, такие как парацетамол, панадол, аспирин, ифупрофен (нурофен), пенталгин, баралгин.
Теперь подробнее о не медикаментозном лечении радикулита. Физиотерапия помогает улучшить процесс кровообращения в тканях,
прилегающих к корешку, улучшить проведение нервных импульсов по нервным волокнам, а также уменьшить болевые ощущения.
Существует множество методик лечения радикулита с помощью физиотерапии, например ультразвук, электрофорез и динамический ток. Массаж и мануальная терапия позволяют снять мышечные спазмы и блоки, что тоже способствует уменьшению болевого синдрома.
Иглорефлексотерапия призвана восстановить процесс проведения импульсов по нервным волокнам, путем воздействия на биологически активные точки организма.
ЛФК призвано помочь восстановить естественную биомеханику позвоночника и нормализовать движения.Иногда при помощи упражнений путем перераспределения нагрузки на мышцы удается снять компрессию корешка. Упражнения способствуют увеличению эластичности мышц и связок, а также могут приостановить дегенеративные процессы в позвоночнике, что позволяет увеличить объем движений.
Регулярные занятия являются хорошей профилактикой рецидивов радикулита. Наибольший эффект дают упражнения на тренажерах.
Аэротерапия это комплексное воздействие закаливания, плаванья, солнцелечения и воздействия воздуха на организм пациента. Аэротерапия дает не плохие результаты лечения радикулита.
Воздушные процедуры являются наиболее простой формой закаливания. Воздушные ванны оказывают на организм химическое, механическое и температурное воздействие. Особенно целебны морской и лесной воздух. Воздушные ванны для наибольшего эффекта лучше принимать раздетым.
Благотворное влияние солнечных процедур будет только при правильном их проведении. Средний курс лечения 20 — 40 процедур, при этом необходимо делать перерыв на каждый седьмой день. Загорать рекомендуют с утра, в тени зелени и не более двух часов в день.
Если солнца мало, особенно в северных районах, можно перед процедурой выпить отвар зверобоя, что усилит воздействие солнечных лучей на организм. Терапию солнцем нужно прекращать, если появился один из симптомов: повышенное сердцебиение, головокружение, потеря аппетита. В любом случае нельзя загорать до ожогов или солнечного удара.
Полезными процедурами при радикулите считаются контрастный душ и купания. Контрастный душ стимулирует клетки кожи, работу сосудов и нервных
окончаний, что немаловажно для больных радикулитом. Кроме того, контрастный душ имеет эффект закаливания.
Наибольший эффект купание принесет в естественном водоеме, где не поддерживается одинаковая температура воды и воздуха в течение года. Помимо укрепляющего эффекта для мышц спины от плаванья, здесь можно получить еще все плюсы закаливания.
Диета при радикулите
Всем известно, что пища в значительной степени влияет на состояние организма. Для профилактики приступов радикулита рекомендуется придерживаться диеты. Питаться нужно понемногу 4 — 5 раз в день.
В рационе должно присутствовать много клетчатки, полезны овощи и фрукты . Особенно полезны помидоры, огурцы, редис, морковь, капуста. Из фруктов чаще нужно кушать бананы, курагу, чернослив, хурму, гранаты и цитрусовые.
Весьма полезна при радикулите ягода черная бузина. Кроме того нужно отказаться от жирного мяса, крепких мясных бульонов, кофе, алкоголя, газированных напитков, соленого, копченого, специй.
Неполезно есть мучное и сладкое. Необходимо 2 — 3 раза в неделю есть рыбу. Полезны каши, особенно овсяная, рисовая и гречневая. Рекомендуют, есть горох, фасоль, кукурузу.
Профилактика радикулита
Для того чтобы, болезненные приступы радикулита были как можно реже, необходимо заниматься профилактикой радикулита. Ведь легче предупредить болезнь, чем мучиться от пронзающих болей.
Профилактика радикулита состоит из нескольких важных направлений.
* Не забывать проводить профилактику остеохондроза
* Проводить профилактику патологий спинного мозга и спинного столба
* Держать осанку (правильно держать спину)
* Вовремя лечить инфекционные и простудные заболевания
* Избегать переохлаждения.
* Избегать длительных положений в неудобной позе, длительной статистической нагрузки, подъема тяжестей и очень резких движений
* Избегать слишком мягких постелей, где позвоночник всю ночь находиться в неправильном положении и спина не отдыхает (лучше всего иметь ортопедический матрас, ну или хотя бы любой хороший жесткий матрас)
* Не забывать делать гимнастику, в том числе лечебную Огромное значение в предупреждении заболевания и лечении радикулита имеет правильные физические нагрузки. Надо помнить, что умеренные физические упражнения снимают напряжение с мышц, тренируют мускульный каркас и укрепляют позвоночник.
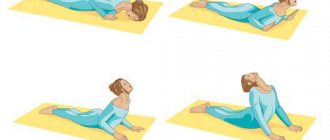
Комплекс ЛФК при остеохондрозе шейного отдела позвоночника (неострые формы течения): 1. Разминка Разминка представляет собой обычную ходьбу на полной стопе, а затем на носках и пятках. Причем ходить необходимо до тех пор, как появится ощущение теплоты. 2. Расслабление шейного отдела позвоночника Нужно встать прямо, при этом руки должны свободно свисать вдоль тела. Затем надо напрячь руки и удерживать напряжение в течение 30 секунд, при этом необходимо выпрямлять спину, а плечи и лопатки опускать. Затем давление нужно ослабить, а рукам дать свободно покачаться. 3. Махи руками назад Надо встать прямо, корпус при этом должен быть опущен параллельно полу. Затем надо протянуть руки в стороны, при этом не нужно тянуться плечами к ушам, макушку надо постараться отвести вперед, в то же время опуская лопатки по направлению к позвоночнику. Надо представить, что лопатки — это ваши крылья. Далее следует сделать «взмах» — с силой притянуть лопатки к позвоночнику, при этом движении прямые руки перемещаются чуть назад. Не стоит двигать руками за счет инерции, надо стараться работать мышцами спины. Комплекс ЛФК при остеохондрозе грудного отдела позвоночника: 1. Разминка Разминка данного комплекса ЛФК такая же как в ЛФК при шейном остеохондрозе. Упражнение «Лодка» Для выполнения этого упражнения необходимо лечь на живот, затем оторвать грудь от пола, а руки должны образовать перпендикуляр спине. Затем надо стараться сдвинуть лопатки одна к другой, острыми углами тянуться к позвоночнику. При этом надо стараться, чтобы руки немного сдвигались назад. Необходимо чувствовать напряжение только мышц спины, а не рук.
Комплекс ЛГ (лечебная гимнастика) при остеохондрозе поясничного отдела позвоночника: 1. Разминка Разминка в данном комплексе ЛФК аналогична разминкам в предыдущих комплексах. 2. Опрокидывание таза Нужно встать прямо, при этом колени и бедра должны быть расслаблены, руки не напрягать. Далее надо подтянуть ягодицы, как бы опрокидывая таз внутрь. Цель данного упражнения — абсолютно плоская поясница в профиль. Данное движение необходимо выполнять медленно, позвонок за позвонком. 3. Вращение тазом Надо выполнять движения, позволяющие скручивать таз вправо-влево, при этом постепенно выдвигая вперед то правое, то левое бедро. Данное движение похоже на элемент из восточных танцев. При выполнении этого упражнения верхняя часть тела должна быть зафиксирована в стабильной позе, грудная клетка должна качаться, а вот сгибаться в талии вперед и назад не следует. 4. Упражнение «Кошка-Корова» Для выполнения этого упражнения надо встать на четвереньки таким образом, чтобы бедра были строго перпендикулярны полу, а ладони находились под плечами. Затем следует расслабить мышцы и прогнуться поясницей вниз, при этом растягивая область шеи и отводя голову назад. В данном положении необходимо потянуться 20 секунд, а затем выполнить обратное движение, выгибая поясницу вверх, и стремиться грудным отделом позвоночника к бедрам. Все упражнения данных комплексов ЛФК при остеохондрозе необходимо выполнять регулярно, систематически, однако перед тем, как начинать занятия, следует проконсультироваться с врачом.
Информация предоставлена на основании публикаций сайта NewsMedical, Россия
Врач – физиотерапевт ФТО Алейникова Н.Е.
Профилактика
Развитие корешкового синдрома в пояснично-крестцовом отделе позвоночника можно предотвратить. Чтобы уменьшить вероятность развития этого состояния необходимо:
- Практиковать хорошую осанку, сидя и стоя, в том числе во время вождения автомобиля.
- Использовать правильную механику тела при подъеме, толкании, вытягивании или выполнении любых действий, которые оказывают дополнительную нагрузку на позвоночник.
- Поддерживать здоровый вес. Это уменьшит нагрузку на позвоночник.
- Не курить.
- Обсудить свою профессию с врачом ЛФК, который может провести анализ рабочих движений и предложить меры по снижению риска получения травмы.
- Мышцы должны быть сильными и эластичными. Необходимо последовательно поддерживать достаточный уровень физической активности .
Факторы риска
В наибольшей степени опасности заболеть радикулитом подвержены:
- представители профессий, для которых характерны высокие физические нагрузки (спортсмены, шахтеры, грузчики);
- специалисты, деятельность которых предполагает продолжительное стояние на одном месте (стоматологи, хирурги, слесари-станочники, продавцы, менеджеры и пр.);
- офисные сотрудники, которым приходится подолгу сидеть;
- водители, позвоночник которых подвергается длительным вибрациям и т.д.
Лечение
Современная медицина применяет комплексный подход к лечению радикулита. Назначаются:
- Медикаментозные средства – миорелаксанты, противоотечные и нестероидные противовоспалительные препараты для снятия спазма в мышцах, отека, боли, витамины группы В и другие лекарства.
- Немедикаментозные средства – физиотерапевтические методы: ультразвуковая терапия, электрофорез, лечебный массаж, ЛФК, иглорефлексотерапия и другие процедуры.
При остром приступе первые пару дней рекомендован постельный режим, в дальнейшем пациенту желательно носить корсет или особый пояс, поддерживающий спину. Важно укрепление мышц спины лечебной гимнастикой. Есть упражнения, которые можно делать даже при обострении радикулита.
Лечить самостоятельно может быть опасно – привычное многим прогревание поясницы может только ухудшить боли в спине, если их причина не радикулит, а другие заболевания, при которых тепло противопоказано.
Оптимальную программу действий составит врач-невролог. Записаться на консультацию можно по телефону: 8 (495) 126-14-75.
Симптомы воспаления седалищного нерва
- Отеки в месте воспаления
- Покраснение кожи у нерва
- Острые стреляющие боли в области нижних конечностей. Обычно боль подвижна – идет от верха к низу
- Дискомфорт в ягодицах, бедрах, голени или пояснице
- Затруднение движений – человек не может разогнуться. В таком случае лучше оставаться в наклоне, так боль будет чувствоваться меньше
- Повышение температуры тела. Чаще всего она не превышает отметки 38°С
- Ослабление мышц
Сказывается воспаление не только на внешних органах, но и на внутренних. Нарушается работа мочеполовой и пищеварительной систем. Например, может происходить непроизвольное мочеиспускание. У мужчин такая травма приводит к снижению либидо.
Если игнорировать симптомы воспаления, то они могут со временем исчезнуть. Однако они быстро вернутся и усилятся при отсутствии лечения.
Диагностика пояснично-крестцового радикулита
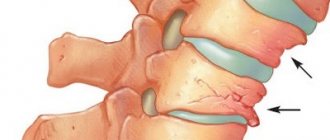
Хотя наиболее распространенными причинами поясничного радикулита являются грыжи межпозвоночных дисков и хронические дегенеративные заболевания позвоночника, важно помнить и о других факторах, влияющих на развитие радикулита, в том числе новообразованиях и инфекциях. Первоначальная оценка обычно сосредоточена на локализации пояснично-крестцовой радикулопатии и исключении нарушений, которые могут производить необратимые неврологические синдромы.
В первую очередь при постановке диагноза поясничного радикулита обращают внимание на наличие характерных жалоб. Далее врач производит осмотр, с помощью которого выясняют мышечную силу и объем движений в иннервируемых зонах. При оценке неврологического статуса обращают внимание на наличие тех или иных патологических рефлексов симптомов (Ласега, Бехтерева, Нери, Дежерина).
Из инструментальных методов исследования применяют магнитно-резонансную томографию поясничного отдела, которая позволит четко определить компрессию спинномозговых корешков, наличие грыж и протрузий , дегенеративные изменения позвонков и фасеточных суставов.
Если у Вас возникли вопросы, спросите нашего специалиста! Задать вопрос
Развитие заболевания
Установить конкретную причину поясничного радикулита трудно. Болезнь связана с различными патологиями — от травм до возрастных изменений в позвоночнике. Выделяют несколько факторов, которые выявляются у пациентов с заболеванием:
- Дистрофические и дегенеративные процессы в межпозвонковых дисках, которые встречаются у людей старше 45 лет. Они приводят к остеохондрозу и грыжам, сдавливающим корешки нервов.
- Травматические повреждения позвоночника (ушибы, удары, аварии).
- Острые инфекционные заболевания вирусной, бактериальной обусловленности.
- Избыточный вес, ожирение.
Опытные диагносты всегда выявляют причину поясничного радикулита. Это необходимо для подбора эффективных методов лечения и выздоровления пациента.
Причины возникновения радикулита
Причиной развития радикулита являются патологические процессы, возникающие в позвоночнике, а именно:
- Дегенеративно-дистрофические процессы — остеохондроз и его осложнения: протрузии и грыжи межпозвонковых дисков
- Пороки развития костно-мышечного аппарата, сопровождаемые изменением тонуса мышц
- Нарушения осанки, искривление позвоночника — сколиоз
- Неправильное распределение физических нагрузок на позвоночный столб во время профессиональной деятельности человека (при вождении автомобиля, у офисных работников и грузчиков- при длительном нахождении в одной позе, грузчики)
- Малоподвижный образ жизни, при котором постепенно нарастают нарушения кровоснабжения мышц поясничной области
- Неправильный питьевой режим в течении всего дня и на протяжении нескольких месяцев
- Дефицит витаминов и минералов приводит к остеопорозу и трофическим поражениям нервного волокна
- Туберкулез, остеомиелит, хронический сифилис и другие виды инфекционного поражения спинного мозга
- Регулярные травмы позвонков и окружающих их мягких тканей (удары, резкие скручивания, компрессии при прыжках, растяжения связочного аппарата)
- Избыточный вес при ожирении 1-2 степени и наличие вредных привычек, таких как курение, злоупотребление чаем, кофе и алкогольными напитками
Что такое радикулит
Радикулит (радикулопатия, корешковый синдром) представляет собой воспалительное поражение спинномозговых корешков, сопровождающееся выраженным болевым синдромом.
В массовом сознании этот недуг неразрывно связан с пожилым возрастом, что в целом верно: по статистике, острым или хроническим радикулитом страдает каждый восьмой человек из старшей возрастной группы. Однако не застрахованы от этого заболевания и люди в возрасте 30+. Этому «омоложению» болезни мы во многом обязаны увеличению числа офисных «сидячих» профессий.
Патологические изменения могут происходить как в одном спинномозговом корешке, так и в нескольких одновременно.
1 Диагностика и лечение радикулита
2 Диагностика и лечение радикулита
3 Диагностика и лечение радикулита
Реабилитационный период
Восстановительный период после дискэктомии при пояснично-крестцовом радикулите включает в себя три периода. В первую неделю пациенту можно постепенно подниматься в кровати, но категорически запрещено сидеть. Длительность нахождения в вертикальном положении не должна быть свыше 15 минут. Кроме того, нельзя лежать на животе. Постоянно следует носить корсет для пояснично-крестцовой области.
Всю первую неделю пациент прибывает в стационаре. Ему могут быть назначены антибактериальные препараты, НПВС, гормональные и другие средства. На 7-9 сутки снимаются швы, и больной выписывается домой. Его транспортировка проводится в положении лёжа.
В первый месяц особенно важно выполнять все предписания врача. Для того чтобы поддержать пояснично-крестцовую область, человек продолжает носить специальный корсет. Ежедневно выполняются простые упражнения. Большое значение имеет ходьба и прогулки на природе. Обычно через 1,5-2 месяца больничный лист закрывается и человек возвращается к «обычной» жизни, с учётом врачебных рекомендаций.
Диагностика при поясничном радикулите
Врачи клиники доктора Длина практикуют комплексный подход к осмотру пациента. Они используют классические методы диагностики и применяют остеопатический осмотр. Для выбора терапии требуется установить конкретную причину нарушений. Остеопатия основана на мануальном воздействии на организм человека без использования вспомогательных средств.
Изучение тонуса мышц и состояния опорно-двигательного аппарата дает обнаружить минимальные изменения в работе внутренних органов и нервной системы. Дополнительно проводят лабораторные и инструментальные исследования. Они зависят от жалоб и результатов остеопатической диагностики. Например, для подтверждения грыж используют компьютерную или магнитно-резонансную томографию.
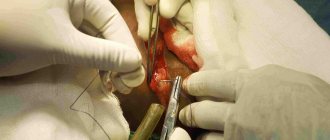
Хирургическое лечение
Оперативные методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника необходимы в тех случаях, когда есть устойчивость к консервативному лечению или имеются симптомы, свидетельствующие о выраженной компрессии корешка такие как:
- Усиление радикулярной боли
- Признаки усиления раздражения корешка
- Слабость и атрофия мышц
- Недержание или нарушение функции кишечника и мочевого пузыря
При нарастании симптоматики, может быть показано хирургическое вмешательство, для того чтобы снять компрессию и удалить дегенеративные ткани, которые оказывают воздействие на корешок. Хирургические методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника будут зависеть от того, какая структура вызывает компрессию . Как правило, эти методы лечения включают какой-либо способ провести декомпрессию корешка , либо стабилизировать позвоночник.
Некоторые хирургические процедуры, используемые для лечения поясничной радикулопатии:
- Фиксация позвонков (спондилодез — передний и задний)
- Поясничная ламинэктомия
- Поясничная микродискэктомия
- Ламинотомия
- Трансфораминальныйпоясничный
интеркорпоральный спондилодез - Имплантация кейджа
- Коррекция деформации
Лечение радикулита в домашних условиях с помощью лечебного пластыря НАНОПЛАСТ форте
Применяемые при терапевтическом лечении радикулита лекарственные средства, такие как НПВС, миорелаксанты и др. безусловно облегчают состояние больного, но при длительном применении могут нанести вред организму. А при некоторых заболеваниях ЖКТ многие препараты вообще противопоказаны.
Но в настоящее время существует возможность минимизировать побочные эффекты и при этом повысить эффективность лечения радикулита. В этом может помочь препарат нового поколения — обезболивающий противовоспалительный лечебный пластырь НАНОПЛАСТ форте.
При лечении радикулита лечебный пластырь НАНОПЛАСТ форте во многих случаях показывает очень хорошие результаты:
- позволяет снять боль и воспаление,
- улучшить кровообращение в пораженном участке, что обеспечивает активное восстановление поврежденных тканей;
- дает возможность снизить дозу обезболивающих и противовоспалительных средств, а в некоторых случаях и вовсе их отменить.
При радикулите лечебный пластырь НАНОПЛАСТ форте наносят на область шеи, шейно-плечевую область, поясницу или межреберную область — в зависимости от локализации боли. Обычно рекомендуется использовать пластырь с утра на 12 часов, но возможно применять его и на ночь. Продолжительность курсового лечения радикулита лечебным пластырем — от 9 дней
Высокая эффективность, отсутствие вредных побочных эффектов, длительное (до 12 часов!) лечебное воздействие, удобство применения и доступная цена делают НАНОПЛАСТ форте средством выбора в лечении радикулита.
Подробнее о НАНОПЛАСТ форте
Прогноз
В большинстве случаев удается лечить корешковый синдром в пояснично-крестцовом отделе позвоночника консервативно (без хирургического вмешательства) и восстановить трудоспособность. Продолжительность лечения может варьироваться от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам обязательно необходимо продолжать в домашних условиях выполнять упражнения для улучшения осанки, а также на растяжение, усиление и стабилизацию. Эти упражнения необходимы для лечения состояния, вызвавшего корешковый синдром.
Причины и виды радикулитов (радикулопатий)
Анатомические причины радикулита (радикулопатии)- в нарушении функции одного из корешков. Когда происходит компрессия корешка, то появляется симптоматика на стороне поражения и в зоне иннервации. Обычно, когда появляются симптомы, такие как боль в шее или пояснице, с иррадиацией в руку или в ногу, онемение или мышечная слабость в конечностях, то следует заподозрить, что произошло сдавление и раздражение корешка на выходе из спинного мозга. Наиболее часто, на корешок воздействуют диски и иногда сами позвонки. Например, при надрыве диска происходит выбухание его в спинномозговой канал и воздействие на корешок. Костные структуры также могут воздействовать на корешок при дегенерации или костных разрастаниях (остеофитов). Пациенты с радикулитом (радикулопатией) сталкиваются с различными симптомами: блуждающие боли от шеи в руки и от поясницы в ноги, различные нарушения или изменения чувствительности (онемение, покалывание, жжение в конечностях) снижение мышечной силы в определенных мышцах.Основные причины радикулитов (радикулопатий)
- Грыжа диска в поясничном, шейном или грудном отделе позвоночника.
- Стеноз спинномозгового канала
- Стеноз фораминальный ( сужение канала, по которому проходит корешок)
- Дегенерация дисков
- Травма
- Наличие остеофитов, опухолей
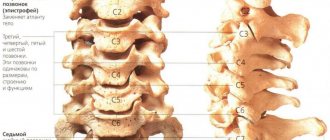
В зависимости от локализации радикулитов (радикулопатий) различают шейный, грудной или поясничный радикулит.
Почему важно лечить радикулит
Если радикулит вовремя не начать лечить, он может перерасти в хроническую форму. Тогда любые, даже незначительные негативные воздействия (продуло спину, подняли тяжелый груз), а также инфекция, неосторожное движение или даже нервный стресс — могут спровоцировать приступ радикулита. Но еще опаснее то, что дальнейшее развитие заболевания, являющегося причиной радикулита (остеохондроз, стеноз позвоночника и др.) может привести к очень серьезным последствиям, вплоть до инвалидности. Так, полное выпадение грыжи диска в области «конского хвоста» (нижняя часть поясничного отдела позвоночника) приводит к параличу голеней и стоп, нарушение функции тазовых органов.
Тяжелые последствия могут вызвать и мышечные спазмы, также часто являющиеся причиной радикулита. Они ухудшают питание суставов позвоночника, что ведет к его разрушению, поэтому также требуют лечения. Если острый приступ радикулита продолжается несколько дней, а к боли прибавляются ощущения онемения, жжения, потягивания в конечностях, следует срочно обратиться к врачу.
Диагноз «радикулит» врач-невролог ставит на основе подробного осмотра пациента.
Как проявляется радикулит?
Поясничный радикулит имеет характерную симптоматику, которая помогает поставить верный диагноз. Как правило, остеохондроз долгое время протекает без каких-либо жалоб. Этот период может продолжаться от нескольких месяцев до нескольких лет. При стрессе, тяжелой физической нагрузке, острых инфекциях и других факторах происходит обострение патологии, появляются симптомы:
- Болевые ощущения в области ягодицы и поясницы. Они отличаются острым, тянущим характером, могут распространяться вниз по ноге или вдоль спины. Боль усиливается при наклонах туловищем и подъеме тяжестей.
- Нарушения чувствительности вдоль ноги. Это связано с выпадением функции конкретного спинномозгового корешка.
- Слабость мышц, которая приводит к нарушениям походки, вплоть до полной обездвиженности ноги.
Симптоматика радикулита без терапии прогрессирует, боли усиливаются, а дискомфорт становится невыносимым. Сдавливание корешка спинномозгового нерва требует консультации с врачом для подбора лечения.
Диагностика
Диагностикой радикулита занимается врач-невролог. Он тщательно анализирует жалобы пациента, проводит пальпацию тела по ходу нервных стволов и ряд неврологических тестов. Характерный симптом – симптом Ласега (обострение боли при подъеме ноги лежа) и другие.
Чтобы определить причину радикулита, уточнить место возникновения, отличить его от других заболеваний со схожими симптомами, назначаются:
- Рентгенография – для оценки деформации позвоночных структур.
- ЭКГ – чтобы исключить сердечно-сосудистые патологии.
- Электромиография – оценка прохождения нервных импульсов.
- МРТ – оценка мягких и твердых структур позвоночника, степени защемления нерва.
- КТ – обследование отдела позвоночника.
- Анализы крови и мочи.
Перечень обследований назначается индивидуально для каждого пациента.