Стопа представляет собой отдел нижней конечности, который состоит из нескольких костей, связок и мышц. Главные отделы – это плюсна, собственно пальцы, а также предплюсна. Связочный аппарат представлен голеностопным, таранным и другими суставами. Также неотъемлемым элементом являются мышцы и фасции стопы, обеспечивающие всевозможные движения пальцами.
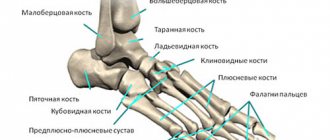
Кости стопы: предплюсна
Предплюсна является одним из неотъемлемых элементов стопы. Она состоит из 2 отделов – заднего и переднего. Задний представлен пяточной костью, а также таранной. Передний состоит из 3 клиновидных костей. Также в его состав входят кубовидная кость и ладьевидная.
Если рассматривать анатомию заднего отдела, необходимо упомянуть о таких костях, как пяточная и таранная. Составным элементами последней являются тело и головка, причем между этими отделами идет шейка (узкая часть). Сверху идет суставная поверхность, которая выполняет функции сочленения с соседним отделом конечности – голенью.
Форма пяточной кости удлиненная, причем она сплюснута с боков. Это самая крупная кость стопы. Состоит из тела и бугра, который легко прощупывается руками. На внутренней части имеется выступ, который выполняет функцию опоры соседней таранной кости.
В переднем отделе идут связанные друг с другом клиновидные кости. Также есть кубовидная и еще ладьевидная. Последняя находится рядом с внутренним краем. Изнутри ее поверхность бугристая, что при прощупывании позволяет определить высоту свода стопы. Имеет несколько суставных поверхностей, с помощью которых сочленяется с соседними костями.
Кубовидная кость идет вдоль наружного края и соединяется с клиновидной костью. Также она непосредственно контактирует с такими костями, как ладьевидная и пяточная и еще с плюсневым отделом. Также есть 3 клиновидных кости – латеральная (сзади), медиальная и еще промежуточная.
Какие виды стоп существуют
Согласно теории выделяют пять основных типов, которые различаются по длине пальцев и линии, которую они образуют.
| Тип стопы | Описание |
| Греческая | Второй палец выдается вперед относительно всех остальных, в том числе большого. |
| Римская | Первые три пальца имеют одинаковую длину, в то время как два обычно короче. |
| Кельтская | Большой палец короткий, второй длиннее остальных, другие уменьшаются в размере по убыванию к мизинцу. |
| Германская | Крупный большой палец и остальные одинакового размера. |
| Египетская | Пальцы уменьшаются равномерно (лесенкой) от большого пальца к мизинцу. |
Предполагается, что у людей с греческой стопой предками были греки, с египетской — египтяне и так далее. Теория появилась в 19 веке, когда в моду вошла идея о принадлежности к «германской» или «египетской» популяциям, которые ассоциировались с этнической однородностью.
Анатомия стопы: плюсна
Следующий отдел стопы – плюсна. Ее форма трубчатая. Кость предсталена основанием, а также головкой и телом. Последнее по форме представляет собой условную призму с 3 гранями. Поверх оснований плюсны идут суставные поверхности, соединяющиеся с соседним отделом – предплюсной.
Также они соединяются с суставными поверхностями фалангов пальцев. Все кости плюсны хорошо прощупываются пальцами, Поскольку слой мягких тканей небольшой. При этом ее составляющие части располагаются в разных плоскостях. Образуемый ими свод идет поперек.
Собственные мышцы и сухожилия стопы
Короткий сгибатель пальцев (FDB)
Мышца начинается от внутреннего (медиального) отростка пяточной кости и центрального отдела подошвенной фасции. Прикрепляется она ко всем 4-м малым пальцам стопы. На уровне ПФС каждое сухожилие мышцы разделается на 2 пучка, каждый из которых огибает сухожилие длинного сгибателя пальца и прикрепляется к средним фалангам 2-5 пальцев.
Мышца осуществляет сгибание (подошвенное сгибание) средних фаланг пальцев в ПМФС. При продолжении сокращения мышцы происходит сгибание проксимальных фаланг в ПФС.
Червеобразные мышцы
Это 4 небольшие мышцы, начинающиеся от 4 сухожилий сгибателей на стопе. Сухожилие каждой червеобразной мышцы прикрепляется к сухожильному растяжению длинных разгибателей на тыльной поверхности проксимальных фаланг пальцев. Сокращение червеобразных мышц приводит к разгибанию пальцев в ПМФС и ДМФС. Поскольку сухожилия располагаются ниже точки вращения ПФС, они также осуществляют сгибание в этих суставах.
Связочный аппарат
Этот аппарат представлен рядом суставов – голеностопным, таранным, межфаланговыми и другими:
- Голеностопный включает в себя таранную кость и кости голени. Он имеет форму блока. Обеспечивает сгибание, разгибание стопы, причем в довольно подвижной форме до прямого угла (90 градусов). Голеностоп надежно укрепляется связками, которые находятся с обеих сторон – сверху и снизу. Также на внутренней поверхности идет дельтовидная связка, имеющая форму условного треугольника. На наружной поверхности располагаются другие связки, которые идут по направлению к пяточной и таранной костям.
- Подтаранный обеспечивает сочленение пяточной и таранной костей, его можно найти в заднем отделе. Имеет форму условного цилиндра, отчасти напоминает спираль. Вокруг сустава идет тонкая капсула – в ней присутствуют небольшие связки.
- Таранно-пяточно-ладьевидный находится между пяточной и таранными костями. Этот сустав имеет форму шара. Причем он движется одновременно с подтаранным суставом, поскольку вместе с ним образует функциональное сочленение. Как тот, так и другой сустав укреплены с помощью межкостной связки (так называемый синдесмоз).
- Предплюсне-плюсневые – несколько мелких суставов, которые располагаются между костями основных отделов (предплюсна и плюсна). В основном они имеют плоскую форму, подвижность функционально ограничена.
- Плюсне-фаланговые – суставы шаровидной формы со сравнительно невысокой подвижностью. Состоят из головок плюсны, обеспечивают сгибание, разгибание всех пальцев ног.
- Межфаланговые – мелкие суставы между отдельными фалангами. Обеспечивают полную подвижность пальцев.
Мышцы и сухожилия голени
Икроножная мышца
Эта мощная мышца голени состоит из двух головок, медиальной и латеральной, которые начинаются на задней поверхности дистального конца бедра и прикрепляются с помощью ахиллова сухожилия к пяточной кости.
Икроножная мышца участвует в беге, прыжках и при всех типах активности, связанных с высокоинтенсивной нагрузкой на нижние конечности.
Вместе с камбаловидной мышцей она образует мышцу голени, носящую название трехглавой мышцы голени. Функцией икроножной мышцы является сгибание стопы и голеностопного сустава вниз (подошвенное сгибание).
Насильственное тыльное сгибание стопы может стать причиной повреждения этой мышцы.
Камбаловидная мышца
Эта мышца начинается от большеберцовой кости ниже уровня коленного сустава и располагается под икроножной мышцей. Дистально ее сухожилие объединяется с сухожилием икроножной мышцы с образованием ахиллова сухожилия. Как и у икроножной мышцы, основная функция этой мышцы – подошвенное сгибание стопы.
Икроножная мышц участвует в ходьбе, танцах, поддержании вертикального положения тела, когда мы стоим. Также одной из важных ее функций является обеспечение тока крови по венам от нижней конечности к сердцу.
Подошвенная мышца
Это небольшая мышца, начинающаяся вдоль латеральной головки икроножной мышцы. Сухожилие этой мышцы – самое длинное сухожилие человеческого тела. Она является слабым, но все же подошвенным сгибателем стопы. Повреждение этой мышцы может возникать при занятиях спортом.
Ахиллово сухожилие
Ахиллово сухожилие образуется на уровне середины голени икроножной и камбаловидной мышцами и прикрепляется к пяточной кости. Это наиболее мощное и прочное сухожилие человеческого тела.
Оно подвергается наиболее значительным по сравнению со всеми остальными сухожилиями нагрузкам. При беге и прыжках сухожилие подвергается нагрузкам, в 8 раз превышающим вес тела, при ходьбе – в 4 раза.
Посредством ахиллова сухожилия икроножная и камбаловидная мышцы осуществляют подошвенное сгибание стопы и голеностопного сустава.
Сухожилие состоит из трех частей:
- Мышечно-сухожильная часть (проксимальная часть сухожилия, на уровне которой мышечные волокна превращаются в сухожильные)
- Неинсерционная часть (тело) ахиллова сухожилия
- Инсерционная часть ахиллова сухожилия
Кровоснабжение ахиллова сухожилия по сравнению с другими анатомическими образованием достаточно скудное. Сухожилие в верхнем своем отделе получает кровоснабжение со стороны мышц, образующих сухожилие, внизу – со стороны пяточной кости, к которой оно прикрепляется. Средняя часть сухожилия кровоснабжается ветвями малоберцовой артерии и кровоснабжение это наиболее скудное, поэтому неудивительно, что именно эта часть сухожилия наиболее подвержена повреждениям. Ахиллово сухожилие окружено мягкотканной оболочкой, которая называется паратенон. Средняя часть сухожилия получает кровоснабжение как раз счет этой оболочки. Паратенон обеспечивает скольжение ахиллова сухожилия относительно окружающих тканей на протяжении до 1,5 см.
Спереди от ахиллова сухожилия расположено жировое тело Кагера, выполняющее важную функцию защиты ахиллова сухожилия.
МР-анатомия ахиллова сухожилия
- Мышечно-сухожильная часть
- Жировое тело Кагера
- Неинсерционная часть ахиллова сухожилия
- Инсерционная часть ахиллова сухожилия
Профилактика заболеваний
Предупредить развитие болезни намного проще, чем потом лечить ее. Поэтому профилактические рекомендации не помешают никому:
- необходимо обеспечивать систематические гигиенические процедуры ног;
- обувь следует подбирать удобную, изготовленную из натуральных материалов;
- стараться как можно меньше носить обувь на высоких каблуках;
- следует укреплять мышцы стопы при помощи специальных упражнений;
- желательно использовать специальные ортопедические стельки;
- занятия спортом можно проводить только в специально предназначенной для этого обуви.
Египетская стопа — искусственные пальцы
Египетская стопа выглядит аккуратно: пальцы уменьшаются равномерно. Если провести воображаемую линию от кончика первого пальца до мизинца, получится прямая линия под углом в 45 градусов.
На одной из древнеегипетских мумий обнаружили искусственные пальцы. Исследователи из университета Манчестера нашли два протеза, один из папье-маше, а другой — из древесины и кожи.
Ученые решили поставить эксперимент и сделали свой вариант протеза пальцев. Результаты показали, что они могли помогать людям, которые потеряли большой палец, ходить в сандалиях, типичных для древнеегипетских времен.
На протяжении долгого времени считалось, что у людей с египетской стопой риск вросших ногтей выше, чем у других. Японская Медицинская школа Ниппона провела сравнительное исследование египетской, греческой и кельтской стоп и обнаружила, что у людей с египетскими пальцами эта проблема, напротив, встречается реже.
В Японии у 70–80% населения египетский тип стопы, поэтому обувь там изготавливается с учетом этого признака. Некоторые производители обуви иногда обращают внимание покупателей на то, что их изделия рассчитаны на египетскую ногу.
Свод стопы: особенности строения
Самым удивительным в строении стопы человека являются ее своды. Лишь у человека стопа построена по принципу прочной и упругой арки с короткими пальцами. Кости стопы образуют 2 свода – продольный и поперечный, которые образовались в связи с вертикальным положением человеческого тела. Стопа опирается на площадь пола не всей своей подошвенной поверхностью, а только пяточным бугром сзади и головками I и V плюсневых костей спереди, что обеспечивает ее рессорные свойства.
Кости и связки стопы Продольный свод стопы можно представить как систему из пяти дуг, каждая из которых начинается от пяточного бугра и проходит вперед до головки соответствующей плюсневой кости. С внутренней стороны стопы ее продольный свод выше, с наружной – ниже. В этом легко убедиться даже при взгляде на подошвенную поверхность стопы. Наружная часть стопы служит опорой при стоянии и ходьбе, внутренняя пружинит при движении. Поэтому наружную часть продольного свода стопы (образованную дугами, идущими к IV и V пальцам) принято называть опорным сводом, а внутреннюю часть (I–III дуги) – рессорным сводом.
Поперечный свод стопы хорошо выражен в области головок плюсневых костей. В норме стопа опирается в переднем отделе только на головки крайних (I и V) плюсневых костей, головки II, III и IV плюсневых костей образуют выпуклый свод.
Сводчатая конструкция стопы поддерживается благодаря форме костей и прочности связок, особенно длинной подошвенной связки и подошвенного апоневроза, – это так называемые пассивные затяжки стопы.
Мышцы стопы Не меньшую роль в укреплении сводов играют мышцы – активные затяжки, которые располагаются как продольно, так и поперечно. На подошве выделяют 3 группы мышц: одни осуществляют движения большого пальца; другие – мизинца; третьи, лежащие посередине, действуют на все пальцы стопы. Пучки волокон этих мышц, идущие в разных направлениях, способствуют удержанию продольного и поперечного сводов стопы.
Укрепляют своды стопы не только мышцы, лежащие непосредственно на ее подошвенной поверхности, но и мышцы голени, которые своими сухожилиями прикрепляются к костям стопы. В первую очередь это передняя и задняя большеберцовые мышцы и длинная малоберцовая мышца, располагающиеся на голени. От костей голени начинаются также длинные мышцы, сгибающие и разгибающие пальцы стопы. Поэтому при стоянии и движении, когда напряжены многие мышцы ноги, своды стопы часто выражены лучше. При ослаблении мышечной системы наблюдается сглаживание сводов стопы, связки растягиваются, стопа уплощается. Это явление называют плоскостопием.
Когда болят ступни ног
Кому удавалось не сталкиваться с болями в ногах в конце тяжелого рабочего дня? А кто не чувствовал, как болят ступни ног после ходьбы долгое время? Взрослый человек в определенный период жизни сталкивался с неприятными (и болезненными!) ощущениями.
Но болевые ощущения в ногах наукой принято разделять на виды:
Общие, или диффузные, распространяющиеся на целую стопу
Диффузные боли в ногах порой напрямую связаны с определенной нагрузкой или перенесенным напряжением (когда болят ступни ног при ходьбе), но появляются и в случае нахождения стопы в покое.
Боли как следствие чрезмерной нагрузки, но без особых дополнительных проявлений клинической картины — явный и характерный признак недостаточности, связанной с нехваткой кальция (остеопатией). Остеопатия наблюдается у человека, страдающего болезнями: рахитом, остеопорозом у стариков, остеомаляцией.
Непривычный, но примечательный признак — это болезненность непосредственно костей в случае пальпации, или, попросту — надавливания.
Диффузные боли вызываются и следующими моментами:
- долгого соблюдения постельного режима при болезнях. Тут возникшие проблемы связаны не с болью костей, а, скорее, слабостью аппарата мышц.
- Увеличение массы тела в короткий периоддлительных нагрузок.
- Остеопороза, возникшего при повреждении тканей (костных либо мягких), либо суставов голеностопной группы (или их заболеваниях).
- Поражениях сосудистой системы органического характера, затрагивающие функционирование. Такие боли разнообразны по времени, и носят приступообразный характер.
Боли, очерченные четким местом (размер и объем места не принципиален)
Болят ступни и пальцы ног и в точечных места, т.е. локация болевых ощущений располагается в точных участках — и такому положению причиной называют разные моменты. Ощупывание и надавливание пальцами — основа постановки диагноза, что позволит выяснить характер и причину болей — и устранить.
Симптомы болезненности ступней
Множество болевых ощущений, подстерегающих человека при проблемах с ногами, умещаются в несколько пунктов. Они помогут определить, с чем придется столкнуться в момент лечения.
К таким причинам относятся:
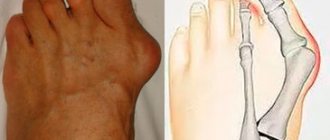
- Болезненные симптомы в районе передней части ноги (пальцах) или в задней части
- Образование шишек (выступов), располагающихся на ноге
- Проблемы при ходьбе
- Болезненность при прикосновении
Проблемы со ступнями подстерегают и здорового в остальных отношениях человека. Причинами, ведущими к проблемам с ногами, называют:
Фасцит
Фасция — массивная полоска ткани, тянущаяся от пятки до костей пальцев и занимающая всю поверхность подошвы.
Фасция, подвергшаяся растяжению, доставляет человеку болезненные симптомы — и ярко это проявляется, когда болят ступни ног по утрам, после долгого момента покоя.
При длительном натяжении этой полоски, в той точке, где фасция закрепляется на кости, предполагается образование болезненного выступа, получившего название пяточной шпоры.
Артриты, и другие механические причины
К таким повреждениям относят нарушение кровоснабжения, повреждение нервов (их сдавление), и даже костные изменения и деформация.
Изменения, связанные с возрастом
С годами у человека уменьшается функция защиты, представляемая слоем амортизирующего свойства, образующегося возле головок костей. Уменьшение приводит к сжатию сумок суставов, и их воспалению, получившему название бурсит. Это же касается и ревматоидного артрита — так называется воспаление самих суставов.
Рост нервной ткани доброкачественного свойства
Разрастание ткани получило название неврома, и пациентами выступают обычно женщины. Неврома характеризуется локализацией на единственной ступне — у основания средних пальцев.
Травмы ступни
К травматическим повреждениям ног относят вывихи:
- плюсны
- подплюсны
- подтаранный
Пяточная шпора
Такая шпора, или костный нарост, образовывается на поверхности кости пятки из-за чрезмерной тяги.
Хоть и распространенное явление, такие шпоры зачастую не сопровождаются определенными болезненными ощущениями. Боли обычно возникают в области пятки, когда имеет место развитие воспалительных процессов, затрагивающих мягкие ткани, которые это образование окружают. Наиболее заметны эти ощущения после периода покоя: после сна или долгого сидения.
Плоскостопие
Это проблема, характеризующаяся тем, что нога прекращает осуществлять возложенную на нее функцию (рессорсную) в нужном объеме, что ведет к болевым ощущениям и повышенной утомляемости — при нагрузках, и в спокойном состоянии.
Плоскостопие в качестве исключения приобретается врожденно, как правило — это следствие перегрузок (они возможны в момент роста организма, или бывают связанны с определенной занятостью). Поспособствуют плоскостопию и повышенная масса тела либо чрезмерные нагрузки (спортивные или физические). Не исключено его появление и вследствие перенесенного перелома костей.
Эритромелалгия
Специфическое заболевание, сопровождающееся острейшей болью и изменением цвета кожных покровов (их покраснением). Эритромелалгия, как правило, возникает в качестве сопутствующих проблем при других болезнях.
Это не единственные проблемы, вызывающие болевые ощущения в ногах и доставляющие неприятности. И вариант решения болезненной ситуации- обращение к специалисту.
Подковки на пятках
Образующиеся подковки вокруг пяток нередко называют признаком проблем с суставами. Натоптыши в виде подковок формируются в тех случаях, когда нагрузка приходится на краевые части пятки, как правило, связаны с деформацией коленных и тазобедренных суставов, проблемами в поясничном отделе позвоночника. Часто эти деформации связаны с аутоиммунными процессами, протекающими в организме.
Пятки гладки. Как помочь «своим двоим» Подробнее
Строение голени
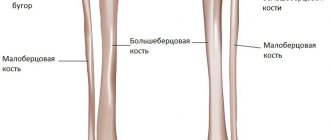
Анатомия голени включает в себя две трубчатые берцовые кости – большую и малую.
Тело большой берцовой кости сформировано в виде трехгранной призмы, а ее нижний эпифиз покрыт хрящом и образует суставное соединение с таранной костью стопы. Верхний же эпифиз разветвлен на два мыщелка чашеобразной формы, образующих соединения с мыщелками бедра.
Тело малой берцовой кости тоже имеет вытянутую трехгранную форму, но значительно более тонкую. Ее верхний диафиз крепится к большой берцовой кости.
Строение костей голени
Кельтская стопа — смесь культур
Кельты ассоциируются с Западной Европой, особенно, Британией, но их точное происхождение не определено. Форма их стопы и пальцев тоже говорит о смеси разных культур.
Кельтская форма стопы — сочетание формы германских и греческих пальцев. У этого типа второй палец длиннее остальных, а первый и третий практически одной длины. Генетическое исследование пролило свет на причины такого сочетания.
Результаты показали, что регионы Великобритании, например, Корнуолл, Шотландия, Уэльс и Северная Ирландия, где преобладают кельтские корни, генетически отличаются друг от друга. Это значит, что как таковой единой кельтской генетической группы не существует.
Генетика происхождения. Гаплогруппы
Римляне оставили свои следы по всей Европе и Северной Африке во времена завоеваний. Они изобрели «фут» — меру длины, которой и сегодня пользуются в Великобритании.
Исследование образцов ДНК более 6 тысяч европейцев подтверждает эту теорию. Согласно результатам, европейские популяции мигрировали на территорию современного Соединенного Королевства на протяжении последних 10 тысяч лет.
Форма кельтской стопы может быть следствием смешения нескольких народов.
Лечение
Первая помощь
Конечности обеспечивают покой, возвышенное положение. При скелетных повреждениях прикладывают холод, осуществляют иммобилизацию с помощью шины или фиксирующей повязки. При отморожениях накладывают изолирующую повязку, интенсивное согревание стоп запрещено, поскольку может усугубить имеющиеся повреждения тканей. При нетравматических патологиях стоп используют местные противовоспалительные, обезболивающие средства.
Консервативная терапия
При переломах и вывихах производятся блокады, вправление или репозиция, наложение гипсовой повязки. План консервативной терапии предусматривает:
- Охранительный режим.
Специалист определяет режим двигательной активности, интенсивность нагрузки на конечность, по показаниям рекомендует использование ортопедических приспособлений, дополнительных средств опоры (костыли, трость). - Медикаментозная терапия.
Чаще всего применяют НПВС общего и местного действия. Инфекционные заболевания требуют назначения антибактериальных или противовирусных препаратов, сосудистые патологии – медикаментов для нормализации кровообращения, сахарный диабет – коррекции противодиабетической терапии. - Немедикаментозные методики.
Пациентов направляют на ЛФК, массаж, мануальную терапию, физиотерапевтическое лечение (электростимуляцию, электрофорез, УВЧ, лазеролечение и др.).
Диагностика
Определение причин болей в стопе осуществляют травматологи-ортопеды. Для постановки диагноза используются данные объективного обследования и дополнительных исследований. Производятся следующие процедуры:
- Опрос.
В ходе беседы с больным устанавливают обстоятельства, время появления боли, других симптомов. Определяют характер болевого синдрома, его связь с различными факторами. Выясняют анамнез жизни, семейный анамнез. - Внешний осмотр.
Врач производит оценку внешнего вида стопы, выявляет деформации, отек, нарушения целостности кожи. Изучает цвет, локальную температуру, пульсацию артерий, чувствительность, подвижность суставов, другие показатели. - Рентгенография стопы.
Выполняется в 2 или 3 проекциях с захватом всей ступни либо ее части. При плоскостопии назначаются снимки с нагрузкой. На рентгенограммах просматриваются переломы, вывихи, участки разрушения и перестройки кости, дегенеративные изменения суставов. Значимую роль играет оценка взаимоотношений между различными структурами стопы. - Плантография и плантоскопия.
Методы для выявления плоскостопия, других деформаций стопы. Позволяют установить характер и выраженность изменений, особенности распределения нагрузки на ступни, необходимость использования ортопедических приспособлений. - УЗИ.
Ультразвуковые методики (УЗДГ, дуплексное сканирование) необходимы при патологии сосудов. Назначаются для исследования состояния сосудистой сети, проходимости сосудов, скорости тока крови, других факторов. - Электрофизиологические методы.
Показаны при неврологических расстройствах. Целью обследования является уточнение уровня поражения нерва, состояния нервной и мышечной ткани. - Лабораторные анализы.
Подтверждают наличие воспаления, выявляют нарушения обмена и специфические маркеры ревматологических заболеваний. Дают возможность оценить общее состояние организма при тяжелых патологиях.
С учетом характера болезни назначаются консультации других специалистов: эндокринолога, невролога, сосудистого хирурга. По показаниям выполняются , МРТ, производится биопсия костей и мягких тканей для изучения их морфологической структуры.
Гипсовая повязка на стопу
Строение и функции голеностопного сустава
С костями голени стопа соединена при помощи подвижного голеностопного сустава. Кости голени (большеберцовая – с внутренней стороны – и малоберцовая – с наружной) благодаря выступающим лодыжкам образуют подобие вилки, которая охватывает блок таранной кости. Движения в голеностопном суставе совершаются вокруг поперечной оси: сгибание, когда носок стопы опускается вниз, и разгибание, при котором носок движется вверх и приближается к голени. Эти движения иногда называют подошвенным и тыльным сгибанием.
Связки, укрепляющие голеностопный сустав, расположены по бокам сустава. Их волокна расходятся веерообразно от лодыжек к ладьевидной, таранной и пяточной костям. В суставе нередко бывают растяжения связок. Это случается при подошвенном сгибании одновременно с опусканием наружного края стопы. В этом случае в вилке между лодыжками оказывается более узкая задняя часть таранного блока, которая непрочно заклинивается и приводит к боковому движению – нога подворачивается. Может произойти растяжение наружной боковой связки, а иногда даже отрыв части лодыжки в месте прикрепления к ней этой связки.
Проблемы с ногами и способы устранения
По природе наши ноги снабжены идеальной формой. И малейшие изменения данной от природы структуры приводят к тому, что ноги перестают выполнять возложенные на них функции полноценно — а это чревато проблемами.
Когда болят ступни ног, народные средства — первое, что хочется применить. В определенных ситуациях они работают, но стоит вести себя осторожно — ведь симптомы сигнализируют о возникших проблемах.
Что бы забыть о проблемах со ступнями, помните о правилах:
- Удобная и не сдавливающая движения обувь
- Осторожность и избегание травм
В моменты, когда болевые ощущения в ступнях мучают на постоянной основе, либо носят острый характер — не затягивайте с визитом к врачу. Советы врачей помогут избежать болезненных ощущений — и избавят от проблем.
Шаг к успешному лечению — осмотр специалиста-ортопеда. С его помощью и при обследовании внешних болезненных проявлений врач очертит круг проблем и причин формирования болевого симптома. Не обойтись без дополнительных анализов (рентген, МРТ), и, изучив их(основываясь и на предыдущей истории обращений) врач в состоянии поставить диагноз и назначить адекватное лечение.
Римская стопа — мера длины
Римляне оставили свои следы по всей Европе и Северной Африке во времена завоеваний. Они изобрели «фут» — меру длины, которой и сегодня пользуются в Великобритании.
Римскую стопу можно узнать по трем пальцам одинаковой длины, начиная с первого. Считается, что эта черта характерна для четверти населения планеты. Она нередко встречается в римском искусстве, хотя у многих статуй можно заметить и греческую стопу. Римляне часто копировали произведения греческих скульпторов.
Людям с такой формой стопы сложнее искать удобную обувь. Особенно проблемы вызывают туфли с узким носом, на шпильке и высоком каблуке: при их ношении подушечка стопы оказывается под давлением.
Кости стопы составляют 25% всех костей человеческого тела. В каждой стопе 26 костей и 33 сустава.
Кровеносные сосуды
Питание стопы обеспечивают 2 основные артерии: задняя большеберцовая артерия и тыльная артерия стопы. Они разделяются в более мелкие артерии и насыщают ткани стопы кислородом. Назад к сердцу кровь несут вены. они соединены с артериями мелкими капиллярами. Среди вен выделяют поверхностные и глубокие. Самая длинная вена организма берет начало у большого пальца и называется большая подкожная вена ноги.
Из-за того, что кровеносные сосуды стопы являются наиболее отдаленными, именно в них наиболее часто происходят нарушения кровообращения. Это может привести к артериосклерозу, атеросклерозу, варикозному расширению вен, отекам ног и т.д.