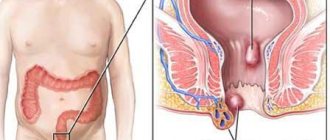
Наружный геморрой
— патологическое проктологическое состояние, характеризующееся варикозом кровеносных вен наружного венозного геморроидального сплетения. Он проявляется широким спектром неприятных ощущений, включая ощущение зуда и жжения в области заднего прохода, усиливающихся при длительном пребывании на ногах, в положении сидя, в процессе или после опорожнения кишечника.
Согласно медицинской статистике, геморрой является одним из наиболее широко распространённых заболеваний. По различным данным, им страдает до 10% до 80% населения земного шара. Проктологи выделяют наружный и внутренний геморрой. На долю первого приходится от 35-ти до 40-ка процентов от общего количества поставленных диагнозов, причём пациенты мужского пола страдают от геморроя намного чаще. Его диагностируют в 80% случаев у мужчин в возрасте от тридцати до шестидесяти лет.
Этиология наружного геморроя
Главный инициирующий фактор наружного геморроя заключается в нарушении оттока из кровеносных вен наружной геморроидальной зоны из-за врождённых или приобретённых аномалий венозных стенок. Это приводит к её застою, увеличению кавернозных телец, развитию их патологических изменений, а при серьёзном расширении — выпадению из мышечной корзинки, смещению к анальному отверстию и выпячиванию под кожей в соответствующей области. К факторам, провоцирующим подобное состояние, относят следующие:
- Необходимость напряжения мышц промежности, сопровождающееся повышением давления в геморроидальных узлах при систематических нарушениях стула в виде запоров и продолжительных диарей, во время беременности или при родовых травмах;
- Отсутствие достаточной физической активности, дефицит нагрузок, работа в сидячем или стоячем положении, поднятие больших тяжестей, потребление пищи, раздражающе воздействующей на слизистую кишечника;
- Компрессия кишечника увеличивающейся при росте плода маткой.
Симптоматика геморроя
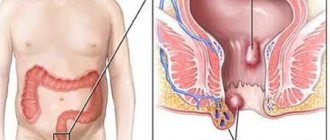
Наружные геморроидальные узлы заднего прохода
характеризуются патологическими изменениями в мышечно-связочных структурах ануса и конечной части прямой кишки. Вследствие ослабления коллагеновых волокон геморрой выпячивается ещё сильнее, растёт количество артерий и их ветвей, из-за чего увеличивается приток крови. Таким образом, из-за затруднённого оттока её скапливается ещё больше, поэтому стенки геморроя растягиваются ещё сильнее.
| Симптоматика наружного геморроя | |
| Симптом | Особенности проявления |
| Боли | Наружные узлы геморроя проявляют себя болевой симптоматикой, локализующейся в области заднего прохода и появляющейся после длительного пребывания на ногах или в сидячем положении, после физических нагрузок, а также во время кашля или чихания. Боли могут иметь различную интенсивность: от лёгких до невыносимых. |
| Дискомфортные ощущения | Наружная шишка геморроя может проявить себя сильным зудом или жжением, локализующимися в области ануса. |
| Кровотечение | Возникают достаточно редко и отличаются минимальным объёмом утраченной крови. Крайне редко она может появиться на каловых массах, в основном — на белье или туалетной бумаге. |
| Ощущение чужеродного тела | Если узлы имеют большой диаметр, больной не только может самостоятельно их нащупать, но и будет испытывать неприятные ощущения чужеродного тела в области ануса. Воспалённый геморрой может стать причиной усиления болевых ощущений и даже повышения общей температуры тела. |
Удаление анальных бахромок
Еще одна важная проблема, с которой обращается много пациентов (чаще всего женщин) – анальные бахромки. Просят их удалить. Что же такое эти бахромки? Это «лишняя» кожа, появляющаяся у края заднего прохода. Она всегда мешает, вызывает эстетичекие проблемы, часто воспаляется и растет.
Анальные бахромки всегда связаны с болезнями анального канала: геморроем, воспалением канала – сфинктеритом, анальными трещинами. Без устранения этих причин бахромки удалять бессмысленно, а иногда и вредно. Они потом опять вырастут. Уважаемые пациентки, помните об этом, когда настаиваете на удалении бахромок!
Осложнения наружного геморроя
Если лечение наружного геморроя
не проводится, он может осложняться, проявляя себя воспалительными процессами кавернозных телец и тромбозом кровеносных вен. В первом случае выделяют три стадии воспаления геморроя:
- Первая характеризуется усилением болевых ощущений, зуда и жжения, особенно — после опорожнения кишечника или потребления продуктов питания, раздражающе воздействующих на слизистую кишечника. Осмотр у проктолога позволяет выявить плотный, немного отёчный узел;
- Вторая проявляется усилением вышеперечисленной симптоматики, покраснением кожного покрова вокруг геморроя, увеличением отёка и невозможностью провести пальпацию из-за сильной болезненности;
- Третья отличается тем, что воспаление охватывает подкожную клетчатку и соседние ткани. Кожа на воспалённым геморроем становится бордовой и имеет синюшный оттенок. Под ней можно нащупать инфильтрат, внутри которого имеется плотное формирование. Иногда обнаруживаются некротизированные участки.
Что касается тромбоза, то он охватывает один из узлов и проявляет себя внезапной болевой симптоматикой после опорожнения кишечника или возникающей внезапно. Во время осмотра специалист обнаруживает узел синюшного цвета с отёком.
Симптомы анальной трещины
Анальная трещина лечится медикаментами только в начале своего возникновения – примерно месяц. В это время врач вам установит диагноз «Острая анальная трещина». Если за это время она не зажила, шансы на успех консервативного лечения сильно снижаются. Вокруг трещины всегда формируются рубцовые ткани, и чем дольше она существует, тем грубее, массивнее эти рубцы. Трещина становится хронической. Приходилось лечить пациентов, у которых рубцы по краям трещин были более полусантиметра. На этом этапе существования присоединяется боль, часто сильная. Боль связана с процессом опорожнения кишечника и может продолжаться несколько часов. Хронической трещине всегда сопутствует спазм сфинктера – мышцы, сжимающей задний проход. Спазм еще больше усиливает боль. Со временем появляются сторожевые бугорки – разрастания кожи у внутреннего и наружного краев трещины (внутренние сторожевые бугорки иногда ошибочно называют анальными полипами).
Вот атрибуты хронической анальной трещины:
- боль,
- спазм,
- рубцы,
- сторожевые бугорки.
Время перехода острой трещины в хроническую может быть различным – от месяца до полугода. Существуют и промежуточные стадии болезни. При хронической анальной трещине применение лекарственных препаратов не дает почти никакого эффекта. Приходит время врачебных манипуляций. Они могут проводится как амбулаторно (есть соответствующие методики лечения), так и стационарно – классические операции иссечения анальных трещин. Дальнейшее лечение после манипуляций назначает врач.
Конечно, все болезни заднего прохода в одной статье не рассмотришь. Надеюсь написать цикл статей, посвященных разным болезням в проктологии. Я упоминал уже про воспалительные процессы в анальном канале. Воспаление структур анального канала (анодерма, анальные сосочки, анальные железы) почти всегда возникает на фоне существующей геморроидальной болезни. Редко обходится без геморроя в этом деле. И лечить эти болезни надо вместе, иногда по очереди. Но если оставить геморрой без внимания, то очень часто возникают рецидивы воспалений. Геморрой же со временем прогрессирует и вызывает дополнительные страдания.
Диагностика наружного геморроя
Диагностика геморроя, по сути, ничем не затруднена и может быть осуществлена во время наружного осмотра пациента. Врач выявляет специфические уплотнения, локализующиеся вокруг ануса. Они пальпируются только под кожей или выпирают наружу, формируя шишки. Их синюшный оттенок говорит о наличии тромбоза. Дальнейшие диагностические исследования направлены на уточнение первичного вывода и определение сопутствующих патологических состояний. Они предусматривают следующее:
- Общий анализ крови — для выявления воспалительных процессов геморроя;
- Ректороманоскопия — для исключения внутреннего геморроя с их выпадением, полипов и новообразований злокачественной этиологии;
- Колоноскопия — для получения большего количества точной информации, если ректоскопия её не обеспечила;
- Ангиография — для выявления источника кровоизлияния, если таковое имеется;
- Ультразвуковое сканирование прямой кишки — для наилучшей визуализации патологических изменений в кавернозных тельцах и венах.
Наружный геморрой нужно дифференцировать от выпавшего внутреннего, выпадения прямой кишки, её полипов или новообразований любой природы.
Как лечить наружный геморрой?
Тактику лечения выбирает лечащий врач, руководствуясь индивидуальными показаниями пациента и результатами диагностических исследований. К сожалению, консервативная терапия не может обеспечить полного излечения, однако позволяет устранить все неприятные симптомы геморроя: отёчность, боли, дискомфортные ощущения. Пациентам следует питаться в соответствии с подобранной врачом диетой, побольше двигаться и отказаться от поднятия тяжестей.
Наилучшие результаты при наружном геморрое даёт удаление узлов: благодаря ему можно очень надолго и даже навсегда устранить эту неприятную проблему. Операция проводится под местным наркозом и не требует нахождения пациента в стационаре. В процессе применяют различные методики:
| Методика | Описание |
| Геморроидэктомия | Радикальное иссечение, показанное на запущенных стадиях геморроя при крупных узлах. Направлена на их удаление посредством прошивания ножки. Требует применения общего наркоза и характеризуется минимальным риском развития осложнений. |
| Лигирование латексом | Малоинвазивная процедура, предусматривающая набрасывание на ножку геморроя латексной лигатуры с целью передавить кровеносные сосуды, питающие узел, и стимулировать его отмирание. |
| Фотокоагуляция | В процессе используется сфокусированный инфракрасный луч, которым врач прижигает геморроидальный узел, чем провоцирует нарушения его кровоснабжения и последующую атрофию. |
Если у пациента выявлен тромбоз, ему назначают приём тромболитиков (на ранней стадии) или антикоагулянтов. В случае, если медикаментозная терапия не даёт желаемого результата, проводится удаление тромба посредством хирургического вмешательства. Оно предусматривает создание надреза на узле и извлечение сгустка.
Современные методы лечения геморроя
Этиология
Геморрой (от греческого haimorrois) дословно означает «кровотечение». Это заболевание, известное с незапамятных времен, до сих пор объясняется неоднозначно, а подчас и противоречиво, что полностью отражает уровень наших знаний о нем. Большинством исследователей признано, что источниками кровотечения являются кавернозные образования, которые в нормальных условиях формируются в процессе внутриутробного развития.
Первая группа геморроидальных образований, поражение которых приводит к образованию наружного геморроя, расположена на выходе из анального канала, в подкожной клетчатке.
Вторая группа кавернозных образований, расположенная в подслизистом слое прямой кишки, выше зубчатой линии, является источником развития внутреннего геморроя.
Между наружными и внутренними кавернозными образованиями существуют анастомозы, функциональное назначение которых не вполне ясно хотя бы потому, что при повышении внутрибрюшного давления тромбируются, как правило, наружные, а не внутренние узлы. Наряду с наружным и внутренним сфинктером, кавернозные сплетения являются частью запирательного аппарата прямой кишки. Их способность увеличиваться в объеме за счет наполнения кровью позволяет осуществлять идеальную герметизацию кишки. Косвенным доказательством этого предположения служит упорядоченное расположение геморроидальных образований по окружности кишки; оно соответствует 3, 7 и 11 часам. К сожалению, этот тонкий механизм весьма уязвим и причин тому много. Непосредственной причиной возникновения геморроя является нарушение кровенаполнения кавернозных вен, которое может быть вызвано усилением артериального кровотока, но чаще замедлением венозного оттока. Расширенная вена образует «мешок с кровью», который и называется геморроидальным узлом. За последние годы много внимания было уделено изучению состояния связочного аппарата подслизистого слоя прямой кишки, нарушение которого приводит к выпадению внутренних геморроидальных узлов. Поэтому, с точки зрения современной патофизиологии, оба варианта развития заболевания должны рассматриваться не только как равноценные, но, возможно, как взаимодополняющие.
Распространенность. Данные о распространенности геморроя весьма противоречивы, так, в России этот показатель колеблется в пределах 130–145 случаев на 1000 взрослого населения [1]. Статистические данные, приводимые зарубежными исследователями, составляют всего около 4,4% [2, 3]. Противоречивость показателей, вероятнее всего, обусловлена разницей между заболеваемостью и обращаемостью, что косвенно подтверждают данные осмотров жителей США, констатировавшие, что 80% лиц, имевшие геморроидальные узлы, не предъявляли жалоб [4].
Классификация геморроя. Классификация предложена Государственным научным центром колопроктологии [1]. В нее включены симптомы заболевания, его клинические проявления и анатомические изменения. По течению заболевания различаются хронический и острый виды геморроя. По форме — внутренний, наружный, комбинированный. Хроническое течение для внутреннего геморроя подразделяют на 4 стадии. Следует подчеркнуть, что клинические симптомы заболевания соответствуют морфологическим изменениям, происходящим в продольной мышце, фиксирующей кавернозные образования в подслизистом слое прямой кишки.
В первой стадии: клинически отмечаются кровотечения и дискомфорт, геморроидальные узлы не выпадают из анального канала, сосудистый рисунок слизистой оболочки усилен, анатомически — изменения в продольной мышце незначительные.
Во второй — кровотечения, выпадение узлов, зуд, слизистые выделения; выпадающие узлы самостоятельно вправляются в анальный канал; гистологически в фиброзно-мышечном каркасе невыраженная дистрофия, число эластичных волокон преобладает.
В третьей — кровотечения, выпадение узлов, анальный зуд, слизистые выделения. Выпавшие геморроидальные узлы требуют ручного пособия для вправления их в анальный канал; при этом морфологические изменения мышечной ткани свидетельствуют об утрате эластичности, что доказывает преобладание процессов дистрофии.
В четвертой — кровотечения, зуд, дискомфорт, недержание анального сфинктера, выраженный болевой синдром; постоянное выпадение и невозможность ручного вправления геморроидальных узлов в анальный канал; что соответствует полной дистрофии фиброзно-мышечного каркаса, удерживающего узлы в анальном канале.
Осложнения геморроя. Наиболее частым осложнением геморроя является тромбоз геморроидальных узлов. Как правило, поражение возникает в наружных узлах и весьма часто тромбоз является первой манифестацией заболевания. К провоцирующим моментам развития тромбоза чаще относятся беременность, роды, длительные авиаперелеты, подъем больших тяжестей, острые нарушения стула. Если пациенты обращаются за помощью в первые 2 дня от начала заболевания, визуально легко выявляется увеличенный синюшный (на ранней стадии) геморроидальный узел, сверху покрытый кожей и частично слизистой. Чаще появление узла сопровождается болями, особенно интенсивными в случае поражения двух и более узлов. Если размер узла значительный (как правило, более 2 см) при выраженном напряжении ткани слизистой, на ней появляется участок некроза, после отторжения последнего развивается кровотечение, иногда могут частично отойти части тромба и размеры выпавшего образования могут значительно уменьшиться. Кожная часть узла становится отечной и гиперемированной. Клинически, как правило, в этом случае, пациент отмечает уменьшение болей. Пальцевое исследование необходимо начинать с осмотра противоположной от тромбированного узла стенки анального канала, что позволяет сделать исследование более щадящим. При пальцевом исследовании можно обнаружить признаки тромбоза внутреннего геморроидального узла. Осмотр анального канала с помощью инструментов проводят только проктологи.
К более редким осложнениям относится образование гематомы при резком повышении давления и повреждение стенки венозного сосуда. В случае выпадения внутреннего геморроидального узла возможно его ущемление. При возникновении некроза внутреннего узла возможны массивные кровотечения, поэтому больного следует показать специалисту-проктологу. В случае ущемления нескольких выпавших узлов или возникновения нарушений стула возможно присоединение гнойного процесса в параректальной клетчатке.
Дифференциальная диагностика
Клинические проявления геморроя не отличаются специфичностью симптомов. При остром геморрое или его осложнениях — это острый парапроктит, анальная трещина, криптит, выпадение прямой кишки. В случае хронического геморроя в первую очередь следует исключать развитие опухоли прямой кишки или анального канала. Особенную настороженность в плане онкологических заболеваний представляет собой группа больных, длительно страдающих геморроем, обратившихся по поводу участившихся кровотечений или по поводу неустойчивого стула. В случае любого обращения больного с геморроем к терапевту или врачу общей практики необходимо направить его на консультацию к специалисту-проктологу.
Консервативное лечение
Выбор способа лечения, как правило, определяется стадией заболевания или характером развившихся осложнений.
Специальной диеты для больных с геморроем не требуется за исключением некоторых случаев. При тромбозе геморроидальных узлов рекомендуется белково-растительная диета с высоким содержанием клетчатки и исключением жареных и острых блюд, специй, алкоголя. У пациентов с сопутствующими заболеваниями толстой кишки (синдром раздраженной толстой кишки, дивертикулярная болезнь или неспецифические колиты) диета должна быть направлена на нормализацию стула. В случае тромбоза геморроидальных узлов, сопровождающегося запором, больным следует назначать микроклизмы для очистки кишечника. Больным, ведущим сидячий образ жизни, вне обострения необходимо рекомендовать занятия спортом, за исключением тяжелой атлетики и велоспорта. Особое внимание больных следует обратить на выполнение гигиенических мероприятий. В острый период заболевания следует рекомендовать принимать прохладный душ 2–3 раза в сутки и обязательно после стула, при этом необходимо промывать не только кожу промежности и анальное отверстие, но и сам анальный канал. В тех случаях, когда водные процедуры недоступны, следует рекомендовать применение специальных влажных гигиенических салфеток.
Препараты системного действия. В консервативном лечении геморроя одна из ведущих ролей принадлежит препаратам, содержащим биофлаваноиды (диосмин и гесперидин). Использование последних в лечении геморроя традиционно, однако с созданием современных биотехнологий удалось получить Детралекс — микронизированный препарат, что сделало его более биодоступным и увеличило эффективность лечения примерно на 30%. Биофлаваноиды обладают несколькими свойствами: прежде всего они способны повышать венозный тонус, усиливать лимфатический дренаж, уменьшать ломкость сосудов и улучшать микроциркуляцию. В первую очередь перечисленные качества делают необходимым применение Детралекса при возникновении тромбоза геморроидальных узлов. Препарат назначается по 2 таблетки 3 раза в день первые четыре дня, далее по 1 таблетке 4 раза до 7 дней. Кроме того, Детралекс способен уменьшать и предотвращать развитие геморроидальных кровотечений и обострение геморроя. С профилактической целью препарат рекомендуется принимать до 6 месяцев по 2 таблетки в сутки. Использование микронизированных биофлаваноидов (источником которых являются естественные источники, например, косточки красного винограда) возможно даже в период беременности, правда, не длительное время (до 7 дней). Препарат хорошо переносится, крайне редко дает аллергические реакции. К настоящему времени успешно используется препарат «Флебодия 600», обладающий пролонгированным эффектом, что позволяет принимать его один раз в день. У больных с тромбозом геморроидальных узлов, сопровождающимся выраженным болевым синдромом, возможно применение нестероидных противовоспалительных препаратов и анальгетиков, однако оценить эффективность их воздействия крайне трудно, поэтому вопрос о их назначении следует решать индивидуально в каждом конкретном случае.
Местная терапия. Местное лечение назначают в целях снятия воспаления и анальгезии. Среди препаратов первой группы можно рекомендовать мазь «Постеризан форте» (или свечи аналогичного названия). Препарат содержит в себе суспензию культуры кишечной палочки и гидрокортизон. Метаболиты кишечной палочки способны усиливать местные иммунные реакции, сопровождающиеся освобождением цитокинов, особенно интралейкина-1. Кроме того, суспензия культуры бактерий вызывает образование специфического иммуноглобулина А, который образует нежную пленку на слизистой кишечника, выполняющую роль местного защитного барьера. Гидрокортизон, являющийся второй составляющей препарата, способствует скорейшему подавлению воспаления и ускоряет процессы регенерации тканей, индуцируемых суспензией культуры кишечной палочки. Препарат назначается ректально 2 раза в день, в случае тяжелого воспалительного процесса, например, у больных с неспецифическими колитами кратность введения можно увеличить с учетом частоты стула. Максимальная продолжительность лечения не превышает трех недель. При необходимости продолжать терапию возможно использование свечей или мази «Постеризан», содержащих исключительно суспензию культуры бактерий.
Среди препаратов, обладающих комплексным воздействием, следует рекомендовать свечи «Релиф адванс». В состав входит 10%-ный бензокаин, обладающий быстрым анальгезирующим эффектом, кроме того, масло печени акулы, содержащее жирорастворимые витамины, свободные жирные кислоты, сквален и алкилглицерол, являющиеся мощными репарантами, что позволяет рекомендовать их даже для применения в послеоперационном периоде у больных, перенесших вмешательство по поводу геморроя. Кратность введения 3–5 раз в сутки. Препарат обладает высокой эффективностью, хорошо переносим и редко дает побочные реакции.
Хирургическое лечение геморроя
Наружный геморрой. Помимо консервативного лечения тромбированного геморроя в первые 24–48 часов, до момента присоединения воспалительных изменений кожной части узла возможно проведение хирургического вмешательства. Обычно оно выполняется под местной анестезией и заключается в удалении гематомы или тромботических масс, хотя существует мнение о необходимости удаления всего узла вместе с пораженной веной [5]. Такая тактика оправдана при наличии одного (реже двух) узлов больших размеров или при выраженном болевом синдроме. К сожалению, подобные операции удается выполнить не часто, ибо основная масса больных обращается к врачу уже при наличии выраженного воспаления, которое резко усиливает существовавший до этого момента болевой синдром. Хирургическое удаление больших наружных узлов оправдано в случае затруднений, возникающих с гигиеной, при упорном анальном зуде или после перенесенного ранее тромбоза, хотя в последние годы многие пациенты обращаются к проктологу по эстетическим соображениям.
Внутренний геморрой. В настоящее время имеется достаточно большой выбор малоинвазивных пособий, применяемых, в основном, при изолированном внутреннем геморрое I–II стадии. Правда, иногда показания к их применению могут быть расширены, в основном у лиц пожилого и старческого возраста с тяжелыми сопутствующими заболеваниями. К малоинвазивным вмешательствам относятся: инфракрасная фотокоагуляция, лигирование латексными кольцами и, наконец, трансанальное лигирование под контролем доплерометрии. Первые два из перечисленных методик давно применяются в клинической практике, и их сильные и слабые стороны хорошо известны, поэтому подробнее мы остановимся на последнем методе.
Лигирование геморроидальных артерий под доплерометрическим контролем. Суть метода основывается на том, что при доплерометрическом исследовании обнаруживаются дистальные ветви верхней геморроидальной артерии, кровоснабжающие внутренние геморроидальные узлы. Необходимое оборудование — электронный блок и анаскоп с доплеровским датчиком. Метод может быть использован при I–III стадии заболевания. Проведение процедуры возможно в условиях стационара в течение одного дня. Процедура длится 20–40 минут, не требуется общего обезболивания, ограничения на физическую нагрузку около двух недель. Временной нетрудоспособности для пациентов не требуется. Отсутствуют проблемы со стулом в раннем послеоперационном периоде.
Операция Лонго. Выпадение слизистой анального канала с внутренними геморроидальными сплетениями, обусловленное повреждением мышечного и связочного аппарата последних, сопровождается нарушением их кровоснабжения и изменением анатомических отношений между наружными и внутренними узлами. Эта предпосылка послужила основой для создания операции Лонго, предусматривающей подтяжку выпавшей слизистой, восстановление анатомического положения геморроидальных сплетений и нормализацию их кровотока. Метод Лонго используется в клинической практике с 1993 г., в нашей стране последние 5 лет. Вмешательство производится одноразовым набором инструментов. Операция показана при II–IV стадиях геморроя. На наш взгляд, преимущества этой процедуры наиболее убедительны при циркулярном выпадении узлов. Операция может выполняться под проводниковой или местной анестезией.
Достоинства метода; длительность операции 10–20 минут, срок госпитализации не превышает одних суток, болевой синдром хорошо купируется без применения наркотических анальгетиков, отпадает необходимость в перевязках, больной может выйти на работу через 5–10 дней.
Биполярная коагуляция геморроидальных узлов аппаратом LigaSure. Современной альтернативой классической геморроидэктомии является метод биполярной коагуляции геморроидальных узлов, успешно используемый в III–IV стадии заболевания. В основу метода положен принцип биполярной коагуляции модернизированным генератором, снабженным блоком обратной связи, позволяющим дифференцировать ткани. При этом не возникает привычного ожога ткани, а происходит ее сваривание за счет полимеризации собственного коллагена и вместо обычного струпа рана покрывается коллагеновой пленкой. Вмешательство может быть проведено под спинальной или перидуральной анестезией. Методика проведения вмешательства проста. Гарантированная методом надежность полимеризации позволяет коагулировать сосуды до 7 мм в диаметре. Продолжительность операции около 20 минут. Длительность послеоперационного лечения определяется величиной раневых дефектов анального канала. Болевой синдром в послеоперационном периоде выражен менее, чем при традиционной операции.
Литература
- Воробьев Г. И., Шелыгин Ю. А., Благодарный Л. А. Геморрой. М.: Из-во ООО «Митра-Пресс», 2002. 192 с.
- Johanson J. F., Sonnenberg A. The prevalence of hemmhoroids and chronic constipation // Gastroenterology. 1990, 98; 380–386.
- Bayer I., Myslovaty B., Picovsky B. M. Rubber Band ligation of hemorrhoids: covenient and economic treatment // J. Clin. Gastroentrrol. 1966; 23: 50–52.
- Haas P. A., Haas G. P., Schmaltz S., Fox T.A. Jr. The prevalence of hemorrhoids // Dis. Colon Rectum. 1983; 29: 435–439.
- Corman M. I. Colon and Rectum surgery, 3 rd ed.Philadelphia, Pa:JB Lippincott. 1993: 54–115.
К. Е. Маят, кандидат медицинских наук Европейский медицинский центр, Москва
Прогноз наружного геморроя
При своевременной диагностике и лечении наружного геморроя, прогноз — благоприятный. Заболевание будет протекать латентно, не создавая дискомфорта и не снижая качество жизни пациента. Серьёзной проблемой является тромбоз вен: лечение в этом случае нужно начинать немедленно, в противном случае осложнений не избежать.
Пройти диагностику и курс лечения геморроя в Москве приглашает сеть клиник «Доктор рядом». Наши клиники оборудованы по последнему слову техники и располагают мощной диагностической базой, позволяющей точно поставить диагноз и разработать тактику лечения. У нас работают проктологи высокой квалификации с многолетним опытом практической работы. Они знают, как вылечить геморрой и вернуть пациенту вкус жизни.
Записаться на консультацию к нашим специалистам можно заполнив и отправив нам форму онлайн, представленную на сайте, или связавшись с нашими операторами!