Острый панкреатит – это опасная патология, которая несет угрозу жизни. Болезнь развивается на фоне обострения поджелудочной железы. При приступе отмечается сильный болевой синдром. Его не всегда можно снять медикаментозными препаратами, поэтому требуется проведение срочного хирургического лечения.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Что такое панкреонекроз?
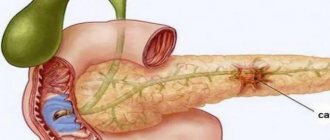
В поджелудочной железе вырабатываются так называемые панкреатические ферменты, которые в норме участвуют в переваривании пищи и расщеплении белков. Если поджелудочная железа воспаляется, может быть нарушен механизм защиты собственных тканей от разрушающего действия выделяемых ферментов. Железа начинает разрушаться, что и становится причиной панкреонекроза. Можно сказать, что при панкреонекрозе железа постепенно переваривает сама себя, отдельные ее участки некротизируются, то есть отмирают. Если болезнь не начать вовремя лечить, на поджелудочной возникают участки отмерших клеток. Не исключено развитие абсцесса, который угрожает жизни пациента.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
- злоупотребление алкоголем и табаком
- травмы живота, хирургические вмешательства
- неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
- интоксикация пищевыми продуктами, химическими веществами
- генетическая предрасположенность
- неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Диета
Панкреатит требует соблюдения диеты, а панкреонекроз поджелудочной железы — еще более строгой диеты.
Если показана операция, то за несколько дней до и спустя несколько дней после нее пациента переводят на клиническое питание: внутривенное или зондовое. Это необходимо, чтобы максимально снизить активность ферментов. При этом больные получают питание, обогащенное белками, витаминами и антиоксидантами.
После выздоровления больному придется навсегда сесть на строгую диету. Под запретом алкоголь, жирное, жареное, копченое, острое, сладкое, консервация, слишком холодная или слишком горячая пища.
Симптомы панкреатита
Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
- Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
- Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
- Бледный или желтоватый цвет лица.
- Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
- Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
- Вздутие живота – желудок и кишечник во время приступа не сокращаются.
- Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
- Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
- Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
- Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Степени тяжести
Острый панкреатит, лечение которого очень сложное, может протекать в различных формах. Классифицируют заболевание в зависимости от степени тяжести:
- Легкая форма характеризуется тем, что орган продолжает функционировать с минимальной недостаточностью. В этом случае при проведении инструментальных обследований обнаруживают незначительную отечность.
- Средняя форма вызывает осложнения некротического характера. На фоне недостаточности органа, возникают сбои в работе других систем в организме человека.
- Тяжелая форма характеризуется разрушением сильным воспалительный процессом, который часто приводит к гнойному инфицированному некрозу тканей. При этом могут повреждаться рядом находящиеся органы.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
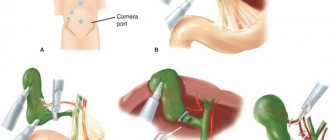
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
- Общий анализ крови
- Биохимический анализ крови
- Анализ мочи
- Анализ кала
- УЗИ, МРТ или рентгенография органов брюшной полости
- Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
По каким причинам может развиваться панкреонекроз?
Панкреонекроз развивается по тем же причинам, что и острый панкреатит. Считается, что в группе риска люди, которые регулярно нарушают диету. Например, едят много жареной и острой пищи, а также злоупотребляют алкогольными напитками. В частности, многие люди, страдающие алкоголизмом, рискуют заболеть хроническим панкреатитом, который в итоге осложнится деструкцией поджелудочной железы, то есть панкреонекрозом.
Провоцирующим фактором для развития заболевания становится прием алкоголя или, в более редких случаях, жирной пищи. Связано это с тем, что спиртное провоцирует усиленную секрецию панкреатических гормонов. Давление в протоках органа повышается, что провоцирует отек тканей и их разрушение. В результате ферменты, выделяемые железой, активируются, не покидая органа, что и приводит к самоперевариванию поджелудочной.
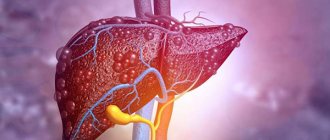
Разрушенные ткани попадают в кровь, в результате чего у пациента появляются симптомы интоксикации. От продуктов распада страдают печень, сердце и почки. В качестве осложнения панкреонекроза нередко выступает энцефалопатия.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Лечение Папаверином
Папаверин — препарат эффективен при лечении холецистита.
Папаверин относится к категории миотропных спазмолитических аптечных лекарств.
Если принимать традиционный медикамент в большой дозе, то это приведет к снижению возбудимости сердечной мышцы и замедлению внутрисердечной проводимости.
Если у пациента наблюдаются спазмы сосудов в головном мозге, эндартерит, пилорозспазм, то ему назначают этот традиционный медикамент. Аптечное лекарство является высокоэффективным в лечении стенокардии, холецистита, спастического колите.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Применение Но-шпы
Но-шпа — препарат обладает спазмолитическим эффектом.
При остром панкреатите у больных наблюдается сильная боль, которую необходимо устранить. С этой целью осуществляется применение Но-шпы, которые обладают ярко выраженным терапевтическим эффектом.
Но-шпа обладает ярко выраженным спазмолитическим действием. Применение традиционного медикамента осуществляется, если у пациента наблюдаются спазмы в кишечнике или желудке.
Также показаниями к использованию аптечного лекарства являются мочекаменная и желчекаменная болезни. Аптечное лекарство доктора прописывают пациентам, у которых диагностируют стенокардию или спазматические запоры.
Прием традиционного медикамента осуществляется внутрь от 2 до 3 раз в сутки. Одноразовая доза лекарственного средства составляет от 0,04 до 0,08 грамм. Также можно вводить двухпроцентный раствор лекарства внутривенно по 2-4 миллиграмм. Если у пациента наблюдается облитерирующий эндартериит, то вводить традиционный медикамент необходимо в артерию.
Несмотря на высокую эффективность Но-шпы, она может вызывать побочные эффекты при неправильном приеме. В большинстве случаев пациенты жалуются на появление головокружения и учащенного сердцебиения.
У некоторых больных нежелательные эффекты проявляются в виде запоров, повышенной потливости, появления чувства жара. Прием аптечного лекарства может приводить к появлению аллергического дерматита.
Но-шпа является высокоэффективным лекарственным средством, которое полноценно справляется со спазмами при остром панкреатите.