Насколько распространена цитомегловирусная инфекция
Заражение цитомегаловирусом может произойти несколькими путями:
- Воздушно-капельным
- Во время поцелуя
- Контактно-бытовым
- Половым
- При переливании крови
- Внутриутробно от матери к плоду
- В родах от матери к младенцу
- При грудном вскармливании через материнское молоко к ребенку
Воздушно-капельный путь передачи, по утверждению врачей, реализуется довольно редко. Потому обычное общение с больным или носителем большой опасности не представляет. Чаще всего люди заражаются контактно-бытовым, половым путем и через поцелуи.
Клинические признаки цитомегаловирусной инфекции
ЦМВ-инфекциия может развиваться в трех различных вариантах. Каждый из них требует своего подхода к лечению. Вот какие формы течения болезни выделяют:
- Цитомегаловирус попадает в человеческий организм с нормальной иммунной системой
- Цитомегаловирусная инфекция при иммунодефиците
- Врожденная генерализованная цитомегаловирусная инфекция.
Симптомы болезни при каждом из вариантов болезни и особенности ее течения отличаются между собой.
ЦМВ-инфекция у людей с нормальным состоянием иммунной системы, не страдающих хроническими заболеваниями, напоминает обычную простуду. Основные симптомы – головная боль, общее недомогание, снижение работоспособности, ослабление внимания, насморк, бронхит, боли в мышцах. У пациентов развивается так называемый мононуклеозоподобный синдром, он может сопровождаться ознобом и лихорадкой, болями в горле, увеличением миндалин и всех групп лимфоузлов. На протяжении нескольких недель организм самостоятельно справляется с вирусом. Часто диагноз не устанавливают, списывая проявления инфекции на обычное ОРВИ. Длительность инкубационного периода ЦМВИ 3-8 недель. Потому установить источник заражения бывает очень трудно, практически невозможно.
Хроническая форма протекает незаметно, изредка проявляется легким циститом или воспалением почек. Но при любом нарушении иммунитета может произойти обострение цитомегалдовирусной инфекции. Носитель вируса представляет опасность для проживающих с ним людей, полового партнера. В большинстве случаев человек чувствует себя совершенно нормально, инфекция протекает в скрытой латентной форме.
Цитомегаловирус опасен для людей с нарушениями иммунитета. Прежде всего это:
- ВИЧ-инфицированные
- Пациенты, принимающие иммунодепрессанты и проходящие химиотерапию
- Больные после пересадки органов или после обширных хирургических операций
- Пациенты с хронической почечной недостаточностью, проходящие гемодиализ
Цитомегаловирусная инфекция в такой группе пациентов протекает тяжело, ее последствия трудно предвидеть. В процесс втягивается печень, селезенка, почечная ткань и надпочечники, ЖКТ, поджелудочная железа. Также характерны проявления со стороны органов дыхания, боли в горле, сыпь, увеличение практически всех лимфоузлов тела, в крови падает число тромбоцитов.
У пациентов с иммунодефицитом цитомегаловирусная инфекция может стать причиной смерти.
Врожденная цитомегаловирусная инфекция встречается сравнительно редко. Ее диагностируют, если заражение матери произошло во втором либо третьем триместре. При поражении эмбриона до 12 недель чаще всего случается выкидыш.
Прогноз и профилактика
У иммунокомпетентных людей носительство вируса не влияет на качество жизни. Лишь некоторые исследования указывают на риск развития атеросклероза при длительном персистировании ЦМВ в организме. Прогноз при иммунодефиците зависит от клинических проявлений болезни и своевременности лечения. Наибольшей летальностью характеризуется цитомегаловирусная пневмония.
Методы профилактики:
- соблюдение правил личной гигиены (Необходимо регулярно мыть руки);
- раздельный прием пищи с ребенком;
- регулярное очищение любых предметов, соприкасавшихся с мочой или слюной ребенка (Особенно это касается игрушек);
- использование презерватива;
- регулярное прохождение обследований при ВИЧ положительном статусе и других состояниях, негативно влияющих на иммунитет.
- медикаментозная профилактика инфицирования при трансплантации органов и приема иммунодепрессантов.
Таким образом, цитомегаловирусная инфекция представляет собой вирусное заболевание, способное поражать органы и ткани человека при нарушении работы иммунитета. В первую очередь такая патология опасна для беременных женщин и детей, поэтому скрининг на ЦМВ обязательно должен быть проведен заранее.
Диагностика ЦМВИ
Когда пациент приходит к врачу ч жалобами на длительное недомогание, субфебрилитет, особенно при выявлении увеличенных лимфоузлов, ему назначают дополнительные анализы. Цитомегаловирус выявляют в различных жидких средах организма – крови, слюне, моче, вагинальных выделениях, сперме. Чаще всего на анализ направляют мочу.
К дополнительным методам обследования также относят:
- Выращивание вируса на культуре клеток или гибридизацию
- ПЦР (полимеразно-цепная реакция) с выявлением ДНК цитомегаловируса
- Анализ крови на антитела (серологическая диагностика)
ПЦР на сегодняшний день является самым информативным методом. Он помогает выявить ДНК путем амплификации материала при определенной температуре со специальной затравкой, повторяющей генетический материал вируса. Но этот анализ еще не говорит о наличии острой инфекции, ведь носителями ЦМВ являются многие люди. При выявлении вируса в ПЦР нужно определить его количество и динамику возрастания во времени, а также учесть клинические симптомы.
Многие лаборатории используют методику культивации вируса на культуре клеток. Исследование дает возможность узнать тип возбудителя, определить степень его вирулентности. Также методика позволяет определить чувствительность к препаратам и подобрать наиболее эффективную схему лечения.
Цитомегаловирус, попадая в организм, вызывает продукцию антител. Определить их позволяют серологические исследования. Выявление в крови IgG свидетельствует о заражении вирусом, нарастание их титра – о возможном обострении инфекции, наличие IgM – об остром процессе. Чтобы уловить нарастание титра антител, исследования проводят несколько раз с интервалом в 10-15 суток. Если нет клинических симптомов, но уровень IgG увеличивается, ставят диагноз латентной цитомегаловирусной инфекции. При наличии IgM диагностируется острая болезнь, но желательно подтвердить результаты с помощью других анализов
Цитомегаловирусная инфекция (ЦМВИ) — широко распространенное инфекционное заболевание человека, с вертикальным, половым, парентеральным, оральным путями передачи, реализующимися через кровь, цервикальный и вагинальный секреты, сперму и женское молоко. В большинстве случаев инфекция протекает без клинических проявлений. При иммуносупрессии, вызванной разными причинами, цитомегаловирус (ЦМВ) способен привести к развитию заболевания с многообразными симптомами, что обусловлено его способностью инфицировать практически все системы органов (ретинит, увеит, серонегативный мононуклеоз, пневмония, гепатит, болезни желудочно-кишечного тракта, центральной нервной системы, посттрансфузионный синдром) [1—5].
В среднем у 90—95% взрослого населения обнаруживаются антитела к ЦМВ. В литературе приводятся многочисленные данные об особенностях течения ЦМВИ у новорожденных, беременных и иммунонекомпетентных пациентов. В настоящий момент обследованию на ЦМВИ подлежат следующие категории граждан: женщины при подготовке к беременности, беременные и пациенты с выявленными иммунодефицитными состояниями. Изучению значимости ЦМВ в патологии взрослого населения уделяется особое внимание [6—9]. Однако не учитывается, что ЦМВ нередко способствует хроническому воспалительному поражению органов малого таза и гениталий, что обусловливает низкую эффективность терапии инфекций, передаваемых половым путем (ИППП), и снижение репродуктивной способности пациентов.
Цель настоящего исследования — определение форм течения ЦМВИ урогенитального тракта у сексуально активных женщин репродуктивного возраста.
Материал и методы
Под наблюдением находились 356 пациенток с ЦМВИ, которая характеризовалась наличием в крови анти-CMV IgG.
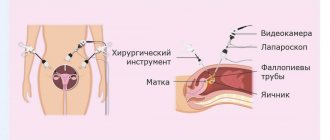
Для идентификации ЦМВИ использовали иммуноферментный метод исследования (ИФА) с выявлением в сыворотке крови специфических анти-CMV класса IgM (качественный анализ) и класса IgG (количественный анализ), который осуществляли «сэндвич»-методом твердофазного ИФА с использованием диагностических наборов Диагностические системы (Россия). Для выявления антител класса IgM использовали тест-систему ДС-ИФА-АНТИ-ЦМВ-M CM-153, для выявления антител класса IgG — ДС-ИФА-АНТИ-ЦМВ-G CM-151. Вирусологическое выявление ЦМВ проводили на культуре фибробластов легких эмбриона человека, при исследовании крови, слюны, мочи, отделяемого из цервикального канала, уретры и влагалища. Для обнаружения антигена ЦМВ с помощью непрямой реакции флюоресценции использовали моноклональные антитела к предраннему (pp72) и раннему (pp65) антигену. ДНК ЦМВ определяли посредством полимеразной цепной реакции (ПЦР). Условно-патогенную и патогенную флору урогенитального тракта исследовали регламентируемыми методами — микроскопическим, бактериологическим, молекулярно-генетическим.
Для выявления достоверных триггерных клинических и лабораторных факторов, ассоциирующихся с ЦМВИ урогенитального тракта, данные опроса и обследования больных сравнивали с результатами аналогичных исследований, проведенных в контрольной группе, которая состояла из 120 женщин. Критериями отбора являлись: репродуктивный возраст, отсутствие беременности, лактации, системной и местной антибактериальной терапии в течение 1 месяца до начала данного обследования, нормальное состояние микрофлоры урогенитального тракта и исключенная ЦМВИ.
Статистические расчеты проводили с помощью программы SPSS 17,0. Все полученные количественные анамнестические, клинические, лабораторные и инструментальные данные обрабатывали методами вариационной статистики. Для сравнения числовых данных (после их проверки на нормальное распределение) использовали метод дисперсионного анализа ANOVA (для нескольких групп) и t-критерий Стьюдента для двух независимых выборок. Для сравнения непараметрических данных применяли методы Краскала—Уоллиса (для нескольких групп), попарные сравнения осуществляли с помощью критерия Манна—Уитни (для двух групп) для несвязанных совокупностей. Для определения различий между качественными показателями использовали метод χ2 с поправкой Йетса на непрерывность, для вычисления которого строили «сетки» 2×2 и 3×2, а также точный критерий Фишера для небольших выборок. Статистически значимыми считались отличия при р<0,05 (95% уровень значимости) и р<0,01 (99% уровень значимости).
Результаты
Большинство женщин с ЦМВИ отмечали наличие выделений из влагалища (61,52%), зуд (27,81%) и дискомфорт в области гениталий (37,92%). Болезненность при половом контакте зарегистрирована в 12,92% случаев. Жалоб не предъявляли 21,07% пациенток основной группы (68,33% женщин контрольной группы; табл. 1).
Важное значение для выяснения характера ЦМВИ имеют сведения о перенесенных соматических и инфекционных заболеваниях. Частота экстрагенитальной патологии косвенно отражает состояние противоинфекционной защиты организма и иммунной системы в целом.
При анализе соматической патологии (табл. 2)
наиболее часто в основной группе по сравнению с контрольной отмечались инфекционные вирусные заболевания (82,58% случаев), патология желудочно-кишечного тракта (55,9%) и заболевания органов дыхания (20,51%). У пациенток с ЦМВИ в 4,2 раза чаще отмечалась патология эндокринной системы (в 31,46% случаев; p<0,05).
Подробному анализу были подвергнуты данные о гинекологических заболеваниях, которые относятся к факторам, влияющим на состояние системного и локального иммунитета.
Среди перенесенных гинекологических заболеваний наиболее часто встречались патология шейки матки (44,10% случаев; p<0,05) и воспалительные заболевания органов малого таза (75%; p<0,05) по сравнению с контролем (табл. 3).
Кроме того, у женщин с ЦМВИ чаще наблюдались ИППП (в 55,34% случаев; p<0,05) и бесплодие (28,65%; p<0,05).
При изучении особенностей сексуального анамнеза (табл. 4)
выявлено, что у пациенток с ЦМВИ в 3 раза чаще (p<0,05) отмечалось раннее начало половой жизни. Соотношение женщин по количеству половых партнеров в обеих группах было сопоставимым. В ходе анализа особенностей сексуальных предпочтений установлено, что пациентки основной группы чаще практиковали аногенитальные контакты (p<0,05).
Незащищенные половые контакты (включая без использования презерватива с последующей обработкой раствором мирамистина) в анамнезе имели более 84% пациенток с ЦМВ и 70% женщин из группы контроля (p<0,05).
Таким образом, вероятным предрасполагающим фактором для ЦМВИ урогенитального тракта являлось раннее начало половой жизни и большое количество незащищенных аногенитальных контактов.
При клиническом обследовании анализировали особенности субъективных ощущений, проводили тщательный общий и гинекологический осмотр.
У женщин с ЦМВИ отмечен разнообразный характер выделений из влагалища и шейки матки (табл. 5):
чаще обильные (39,61%), преимущественно желто-белого цвета (85,39%), гомогенные (76,12%), вязкие (51,69%) или жидкие (48,31%). Гиперемия слизистой оболочки шейки матки зарегистрирована в 54,78% случаев, гиперемия влагалища — в 25,56%, контактная кровоточивость — в 46,91% случаев. При бимануальном обследовании у этих женщин чаще отмечались болезненность и увеличение придатков матки, наличие спаечного процесса (у 32,58 и 58,15% больных соответственно). В контрольной группе при осмотре в зеркалах чаще выявлялись скудные выделения (52,5%), белого цвета (95%), гомогенные в 100% случаев и вязкие у 85,83% женщин. Патологии со стороны слизистых оболочек в группе контроля не выявлено. При бимануальном исследовании спаечный процесс отмечен только у 13,33% пациенток.
Таким образом, у пациенток с ЦМВИ при гинекологическом осмотре чаще выявлялся острый или хронический воспалительный процесс в малом тазу.
Результаты микроскопического исследования мазков отделяемого генитального тракта, окрашенных по Граму, представлены в табл. 6.
Анализ результатов культурального исследования отделяемого мочеполового тракта женщин выявил доминирование грибов Candida
spp. (48,60%),
G. vaginalis
(30,62%),
T. vaginalis
(21,35%). У большинства женщин в биотопах влагалища имела место ассоциация ЦМВИ с условно-патогенными бактериями (
Streptococcus, St. aureus, Ureaplasma
spp.,
M. hominis
) в высоком титре (более 105 КОЕ/мл;
табл. 7).
Результаты комплексного обследования этих женщин представлены в табл. 8.
У 71 (19,9%) женщины состояние вагинальной микроэкологии было оценено как нормоценоз. Проанализировав полученные данные, можно было выделить его некоторые особенности, которые в ряде случаев позволили назвать указанное состояние нормоценозом только условно. Так, только у 22 (6,18%) женщин из 356 состояние микроэкологии полностью соответствовало всем критериям нормы репродуктивного возраста: при микроскопии вагинального отделяемого отсутствовала выраженная лейкоцитарная реакция (количество лейкоцитов не превышало 10 в поле зрения), эпителий был представлен клетками поверхностного и промежуточного слоев, количество микрофлоры было умеренным при абсолютном преобладании морфотипа лактобактерий. Морфотипы условно-патогенных микроорганизмов (УПМ) не определялись. При культуральном исследовании титр лактобацилл составлял 106-8 КОЕ/мл вагинального отделяемого, а концентрации УПМ были низкими (менее 103 КОЕ/мл).
У 28 (7,87%) женщин отличие от классического варианта нормоценоза заключалось в наличии умеренно выраженной лейкоцитарной реакции по данным микроскопии, при которой определялось 10—20 лейкоцитов в поле зрения. У 21 (5,90%) женщины была отмечена выраженная лейкоцитарная реакция (более 20 лейкоцитов в поле зрения). При умеренном общем количестве микрофлоры и доминирующей роли лактобацилл зарегистрировано появление морфотипов УПМ. При посеве вагинального содержимого выделены лактобактерии в титре 106-7 КОЕ/мл и умеренные концентрации УПМ (Streptococcus
группы B — 104-5 КОЕ/мл,
St. aureus
— 103-5 КОЕ/мл). В большинстве случаев УПМ встречались в виде полимикробных ассоциаций (2—4 ассоцианта).
Наиболее частой патологией среди 356 обследованных пациенток с ЦМВИ оказался кандидоз (57,30%), в большинстве случаев сопровождавшийся умеренным повышением титра УПМ (Streptococcus
группы В в 106 КОЕ/мл и
St. aureus
более 106 КОЕ/мл).
Аэробный вагинит (1,12%) как вариант дисбиоза влагалища был обусловлен колонизацией вагинального биотопа высокими титрами E. coli (более 107 КОЕ/мл) и стрептококков группы В (106 КОЕ/мл). По данным микроскопии в этих случаях также отмечалась выраженная лейкоцитарная реакция (более 40 лейкоцитов в поле зрения).
У 21,06% женщин микроскопически был установлен бактериальный вагиноз, что сопровождалось высокой колонизацией факультативно-анаэробной и анаэробной флоры (более 106 КОЕ/мл).
В 0,56% случаев состояние вагинальной микроэкологии было оценено как другой вариант дисбиоза влагалища, когда при минимальном содержании микрофлоры (данные микроскопии) доминировали факультативно-анаэробные и аэробные УПМ (грамположительные кокки), а лактоморфотипы были единичными в поле зрения.
Таким образом, только у 19,9% пациенток с ЦМВИ имелся классический вариант микроценоза, в остальных случаях микрофлора влагалища претерпевала изменения, связанные с нарастанием титра факультативно-анаэробных УПМ. У 80,1% женщин выявлены нарушения микроценоза влагалища, в большинстве случаев связанные с увеличением количества Candida
spp. При исследовании отделяемого из уретры с помощью ПЦР идентифицированы возбудители ИППП и УПМ. Наиболее часто выявлялись ДНК HPV (11,52%),
T. vaginalis, M. hominis
, HSV 1-го и 2-го типов (2,81 и 3,08% соответственно),
С. trachomatis
были идентифицированы в уретре у 5,34% больных.
В цервикальном канале в 5 раз чаще определялись УПМ и патогены. Так, наиболее часто у женщин с ЦМВИ были выделены вирус папилломы человека (42,13%), T. vaginalis
(11,52%),
M. hominis
(21,63%),
С. trachomatis
(18,82%) и
Ureaplasma
spp. (24,44%).
В соскобах из влагалища также наиболее часто определялась ДНК вируса папилломы человека (43,25%), T. vaginalis
(21,35%),
M. hominis
(14,89%),
Ureaplasma
spp. (19,38%), а также
G. vaginalis
(25%).
При исследовании проб из прямой кишки были идентифицированы ДНК ВПЧ (28,93%) и M. hominis
(11,24%).
Для верификации диагноза ЦМВИ проводили расширенный анализ результатов, полученных разными методами исследования (табл. 9).
При анализе данных с целью выявления маркеров ЦМВИ установлена наибольшая частота обнаружения анти-CMV IgG — 356 (100%) случаев. Анти-CMV IgM были выявлены у 89 (25%) женщин. Обнаружение антител класса G к CMV свидетельствовало как об инфицированности, так и о наличии в большинстве случаев сформированного специфического противовирусного иммунитета. Выявление антител класса М совместно с IgG было одним из признаков реактивации данной вирусной инфекции.
При исследовании материала, полученного из урогенитального тракта с помощью ПЦР, ДНК CMV была обнаружена у 208 (58,43%) женщин.
ЦМВ на культуре фибробластов легких человека при исследовании крови выявлен у 93 (26,12%) женщин, мочи — у 199 (55,90%), слюны — у 204 (57,30%) больных, влагалищного отделяемого — у 225 (63,20%), из цервикального канала — в 268 (75,28%) случаях. В целом ЦМВ был обнаружен у 268 (75,28%) пациенток.
На основании результатов обследований определены варианты течения ЦМВИ у сексуально активных женщин. Латентная форма
ЦМВИ отмечалась у 92 (25,84%) пациенток. При этом положительные результаты ИФА крови (анти-CMV IgG) сочетались с обнаружением CMV в генитальном тракте и в некоторых случаях в других биологических жидкостях.
Реактивированная форма
ЦМВИ была зарегистрирована у 176 (49,44%) пациенток и характеризовалась наличием в крови как анти-CMV IgG, так и анти-CMV IgМ в сочетании с обнаружением ЦМВ в генитальном тракте и других биологических жидкостях.
Персистирующая форма
ЦМВИ была диагностирована у 88 (24,72%) больных и характеризовалась наличием анти-CMV IgG.
Учитывая этиологию, патогенез и клинические проявления ЦМВИ урогенитального тракта, пациенткам с реактивированной и латентной формой ЦМВИ проводилась комплексная терапия инфекционного процесса в соответствии с клиническими рекомендациями по ведению больных с ИППП. Противовирусное лечение включало использование препарата Панавир
. Основное действующее вещество данного препарата — гексозный гликозид, полученный методом ферментативного гидролиза с последующей газожидкостной хроматографией, состоящий из глюкозы, рамнозы, арабинозы, маннозы, ксилозы, галактозы, уроновых кислот. В ряде экспериментальных и клинических исследований установлена противовирусная и иммуномодулирующая активность
Панавира
. Данный препарат повышает неспецифическую резистентность организма к разным инфекциям и способствует индукции интерферона,
Панавир
(5 мл 0,004% раствора) применялся парентерально (внутривенно струйно) 1 раз в сутки через 48 ч (3 инъекции в 1-ю неделю лечения), затем — через 72 ч (2 инъекции во 2-ю неделю терапии). Всего на курс пришлось 5 инъекций в течение 2 недель.
При контрольном исследовании, проведенном через 14 дней после лечения, лишь у 2 (8,0%) пациенток с латентной формой ЦМВИ выявлен CMV в культуре клеток отделяемого цервикального канала, ДНК CMV не определялась у 24 (96%) больных. В результате лечения при реактивированной форме ЦМВИ была констатирована негативация IgM анти-CMV в крови у 100% женщин. При исследовании CMV на культуре фибробластов эмбрионов человека вирурия установлена у 1 (5,56%) пациентки, выделение из цервикального канала отмечено у 3 (16,67%). Результаты вирусологического обследования крови, слюны, влагалищных выделений были отрицательными у всех женщин. При проведении ПЦР наличие ДНК CMV выявлено у 2 (11,11%) пациенток, получавших парентерально Панавир
.
Таким образом, в ходе исследования определены основные диагностические клинико-лабораторные критерии разных форм ЦМВИ урогенитального тракта сексуально активных женщин репродуктивного возраста, на основании которых возможности определения данной инфекции существенно увеличились. Наличие клинических проявлений при реактивированной ЦМВИ и определение вирусов при подостром или хроническом течении воспалительных заболеваний органов малого таза способствовали определению значимости данной инфекции в развитии патологии гениталий. Применение препарата Панавир
в комплексной терапии повышало эффективность лечения в 89,5% случаев, что позволяет рекомендовать препарат
Панавир
для комплексной терапии ЦМВИ.
Цитомегаловирусная инфекция у беременных
У каждой четвертой женщины в нашей стране, которая становится на учет в женскую консультацию в связи с беременностью, выявляют цитомегаловирус. Уровень заражения среди беременных с асоциальным образом жизни и беспорядочными половыми связями значительно выше, у них нередко выявляются и другие ИППП. Если в период вынашивания ребенка произойдет обострение инфекции, шанс возникновения патологий развитий у новорожденного возрастает до 85%. Вот какие пороки могут выявлять у детей, матери которых перенесли инфекцию при беременности:
- Задержка роста, физического и умственного развития
- Васкулиты разных типов
- Кожные высыпания
- Ретинопатия и другие нарушения зрения
- Врожденная глухота или тугоухость
- Увеличение размеров различных внутренних органов
- Неправильное развитие зубов
Смертность младенцев с врожденной цитомегаловирусной инфекцией достигает 30%, а при заражении или обострении в первом триместре чаще всего случаются выкидыши. Если внутриутробное инфицирование не происходит, существует риск передачи вируса во время прохождения через родовые пути. Возбудитель в организм новорожденного может попасть из слизистых оболочек или из крови. также регистрируются случаи заражения через материнское молоко. Потому при диагностике острого заболевания рекомендуют исключить грудное вскармливание.
Если у беременной женщина цитомегаловирусная инфекция остается в латентном состоянии, опасности для плода и новорожденного ребенка практически нет. При нормальном состоянии иммунной системы матери через плаценту малышу передаются ее антитела. В такой ситуации даже несовершенная системы защиты новорожденного может справиться с возбудителем. Плацента также защищает организм ребенка от проникновения вируса, особенно при низкой концентрации его в крови у матери. Если у беременной женщины, которая становится на учет, выявляется невысокий титр антител, нет клинических симптомов, лечение не назначается. Врач наблюдает за пациенткой и рекомендует сдавать повторные анализы. Также советуют вести здоровый образ жизни, не переутомляться, беречь себя от инфекций, чтобы не подрывать иммунную систему.
Лучше всего цитомегаловирусную инфекцию выявить еще до беременности, сдав все необходимые анализы. Это позволит пройти лечение и не рисковать здоровьем малыша. Если IgG в ИФА не выявлено, беременной все-равно советуют каждые 3 месяца пройти обследование. Ведь самым опасным для развития плода является первичное заражение будущей матери. Обследовать следует обоих партнеров, чтобы исключить передачу половым путем в этот период. Нужно избегать случайных контактов, лишних поцелуев, придерживаться гигиенических правил, особенно в местах общего пользования.
Симптомы
Если возбудитель находится в организме в латентной форме, симптомы ЦМВ у женщин отсутствуют. Признаки заболевания проявляются только в том случае, если болезнь переходит в острую форму. Тогда пациентка жалуется на симптомы, характерные для ОРВИ: повышение температуры тела, слабость, кашель, заложенность носа, ломоту в мышцах, головные боли.
При генерализованной форме цитомегаловирусной инфекции у женщин могут наблюдаться высыпания на кожных покровах, ухудшение зрения, увеличение лимфоузлов, воспалительные процессы внутренних органов, поражение нервной системы.
Также могут иметь место воспалительные процессы, затрагивающие органы мочеполовой сферы.
Лечение цитомегаловируса
Перед началом лечения цитомегаовирусной инфекции следует учесть два момента:
- Если нет жалоб и клинических симптомов, лечение не назначают
- Когда у пациента снижен иммунитет, лечение является жизненной необходимостью
Полностью вывести цитомегаловирус из организма невозможно. Также нельзя подбирать самостоятельно препараты, это не даст эффекта и не уменьшит количество возбудителя. Течение заболевания у каждого пациента имеет свои особенности. Потому препараты, дозы, продолжительность курса нужно подбирать строго индивидуально, с учетом типа вируса и его концентрации.
Комплексное лечение цитомегаловирусной инфекции состоит из двух направлений. В первую очередь назначают лекарства, которые уничтожают сам вирус. Второе направление – укрепление иммнитета. Противовирусное лечение включает прием таких препаратов, как ганцикловир, фоксарнет, панвир, валганцикловир и т.д. Эти средства достаточно токсичные, потому имеют ряд побочных эффектов и противопоказаний. Пить их самостоятельно, без назначения врача, категорически запрещено. Это может привести к ряду негативных последствий. Одно из них – нарушение работы иммунной системы, снижение эффективности естественной противовирусной защиты.
В некоторых случаях врачи назначают для лечения цитомегаловирусной инфекции иммуноглобулины. Они могут быть синтетическими либо изготовленными из препаратов крови. Эти препараты содержат готовые антитела против ЦМВ либо их аналоги. Выпускают лекарства в форме инъекций, вводить их нужно под строгим медицинским контролем. Препараты иммуноглобулинов доказали свою эффективность, однако механизм их действия до конца еще не изучен. Потому назначают терапию после всестороннего обследования и сдачи анализов. Лечение цитомегаловируса иммуноглобулином имеет ряд противопоказаний:
- Вакцинация против тех или иных вирусных заболеваний, проводимая параллельно с назначенным лечением
- Сахарный диабет I либо II типа
- Склонность к аллергическим реакциям
- Почечная недостаточность или другие проблемы мочевыделительной системы
- Вынашивание и кормление молоком ребенка
Во время лечения следует наблюдать за пациентом. Важно сообщить врачу о появлении одышки, нарушении мочеиспускания, простуде или ОРВИ даже в самой легкой форме, появлении отеков, резкого увеличения массы тела. Специалист в таком случае проводит обследование и корректирует лечение. Симптомы аллергии на препарат могут быть похожи на проявления менингита. У больного появляется сонливость, головная боль, светобоязнь и резь в глазах, тошнота и резкая рвота.
Лечение
Медикаментозное лечение инфекции предполагает использование различных противовирусных средств. Клинические рекомендации предписывают врачам назначать пациентам цитомегаловирусный иммуноглобулин, ганцикловир, фоскарнет или цидофовир. Конкретная схема лечения зависит от симптоматики заболевания и состояния больного.
Описание препаратов
- Цитомегаловирусный иммуноглобулин представляет собой специфическое антитело класса G, способное бороться с вирусом. Препарат блокирует способность вируса влиять на сигнальные системы клетки и стимулировать сборку вирионов. Это лекарство используется в качестве основной терапии в комбинации с другими противовирусными медикаментами или назначается для профилактики заболевания. Применение иммуноглобулина позволяет значительно снизить риск осложнений недуга.
- Ганцикловир, фоскарнет и другие препараты блокируют вирусную репликацию. К побочным эффектам этих средств относят повышенную кровоточивость, повреждение почек и нарушение функций желудочно-кишечного тракта. При почечной недостаточности такие медикаменты применяются в крайнем случае.
Своевременное проведение профилактики позволяет подавить инфекционный процесс и дает пациенту возможность избежать приема опасных препаратов.
Как предупредить ЦМВ-инфекцию
Чтобы предупредить заражение цитомегаловирусной инфекцией, в первую очередь следует пользоваться презервативами. Чаще всего это касается случаев, когда вы не уверены в здоровье своего партнера. Очень часто вирус передается при поцелуях, потому не стоит идти на близкий контакт с людьми, у которых повышена температура, беспокоит боль в горле слабость и другие симптомы ОРВИ. Такие меры предосторожности очень нужны беременным женщинам, чтобы не передать опасный вирус малышу, находящемуся в утробе матери.
Чтобы избежать заражения или обострения, следует укреплять иммунную систему. Врачи дают такие простые советы:
- Практиковать закаливание организма
- Придерживаться правил гигиены
- Заниматься спортом
- Правильно питаться, меню должно содержать оптимальное количество витаминов
- При необходимости употреблять биологически активные добавки
Есть ряд лекарственных растений, которые эффективно лечат обострение цитомегаловирсной инфекции и предупреждают ее развитие. К ним можно отнести корень женьшеня, эхинацею, лимонник. Препараты на основе этих трав, чаи и настои имеют противовирусное действие, а также укрепляют иммунную систему человека.
Патогенез (что происходит?) во время Цитомегаловирусной инфекции
Входными воротами для Cytomegalovirus является слизистая оболочка, преимущественно верхних дыхательных путей и ротоглотки. Инфицирование также может произойти через мочеполовую систему, желудочно-кишечный тракт и другие органы.
В месте внедрения не наблюдается структурных изменений. После того, как вирус проникает в организм, он начинает атаковать моно- и лимфоциты, а также эпителий слюнных желез, почек, легких и других внутренних органов. При этом наблюдается цитомегалия (увеличение пораженных клеток в размерах в 3-4 раза). В ядрах клеток происходит формирование незрелых вирионов. В результате клеточные структуры приобретают вид «совиного глаза». Активное течение болезни приводит к развитию депрессии большей части звеньев иммунитета, в т. ч. белка ИНФ-α.
В ответ на проникновение ЦМВ наблюдается развитие защитной реакции – образуются специфические антитела, и наблюдается гиперчувствительность замедленного типа. Данный процесс сопровождается появлением узелковых образований лимфоцитарных инфильтратов. Клетки, которые были инфицированы, продолжают функционировать, выделяя специальный секрет, обеспечивающий маскировку вируса от защитных функций организма человека.
Народные рецепты при цитомегалоирусной инфекции.
Народные средства предупреждают обострение цитомегаловирусной инфекции. Их можно включать в комплексное лечение, но ни в коем случае не исключать противовирусных препаратов. Вот несколько полезных рецептов:
- Многокомпонентный настой, включающий 7 трав. В него включен багульник, березовые почки, тысячелистник, левзея, тимьян, череда и кровохлебка. Следует взять одинаковое количество каждого ингредиента. Затем отсыпать от общей массы 10 г травяной смеси, залить литром кипятка и настоять в термосе на протяжении 12 часов. Пьют во время еды по четверти стакана.
- Сбор левзеи, солодки, копеечника, ольхи, аптечной ромашки и череды в равных частях заваривают и пьют таким же способом, как и в предыдущем рецепте.
- Берут 4 части корня солодки и по 1 части семян льна, корня алтея, листков мать-и-мачехи и малины, сабельника и девясила. Заливают литром кипятка, настаивают 3 часа. Употребляют по четверти стакана трижды в сутки.
- Очень полезны при вирусных инфекциях, включая ЦМВИ, чеснок и лук. Если ежедневно в блюда добавлять один зубчик чеснока и шестую часть луковицы, риск заражения и обострения инфекции падает на 30%
- Чтобы предупредить воздушно-капельное заражение, в комнате где находится больной можно распылять масло чайного дерева. Лучше всего с этой целью использовать спиртовой раствор, который продается в аптеках. Чистое масло можно добавлять в аромалампу.
Рекомендации гинеколога по профилактике заболевания
Чтобы заражение стало возможным, необходимо вступить в очень близкий контакт с инфицированным человеком. Поэтому для профилактики цитомегаловирусной инфекции у женщин и защиты от возможных последствий рекомендуется ответственно относиться к выбору половых партнеров, а также доноров в случае переливания крови или пересадки органов. Также для профилактики ЦМВ рекомендуется использование личной посуды и столовых приборов – это требование особенно актуально для людей, проживающих в общежитиях и коммунальных квартирах.Также крайне важно соблюдение требований гигиены. Речь идет о своевременном мытье рук после контакта с другими людьми и предметами, а также поддержании интимной гигиены. Для этой цели вы можете использовать моющий гель «Гинокомфорт». Благодаря сбалансированному гипоаллергенному составу, в который входят масло чайного дерева, экстракт ромашки и другие природные компоненты, это средство деликатно очищает интимную зону, оказывает противомикробный и увлажняющий эффект.
Источники:
- РОЛЬ ЦИТОМЕГАЛОВИРУСОВ В АКУШЕРСКОЙ ПАТОЛОГИИ И НЕОНАТОЛОГИИ. Смирнова А. И., Россихина Е. В., Дюпина Н. С. // Вятский медицинский вестник. – 2010. – С. 1-14.
- ЦИТОМЕГАЛОВИРУСНАЯ ИНФЕКЦИЯ. Луценко М. Т. // Бюллетень физиологии и патологии дыхания. – 2012. – №44. – С. 131-136.
- КЛИНИЧЕСКИЕ ВАРИАНТЫ И КЛАССИФИКАЦИЯ ЦИТОМЕГАЛОВИРУСНОЙ ИНФЕКЦИИ У ДЕТЕЙ РАННЕГО ВОЗРАСТА. Баранова И.П., Керимова Ж.Н., Коннова О.А., Лесина О.Н., Никольская М.В., Краснова Л.И. // 2009 – С. 13-15.
- Герпесвирусные инфекции человека: руководство для врачей. Исаков, В.А., Архипова Е.И., Исаков Д.В. // СПб.: СпецЛит. — 2006. – С. 300.
- Вирусные инфекции беременных: патология плода и новорожденных. Кицак, В.Я. // Инф.-мет. пособие. Кольцово. — 2005.- С.59-69.
- Современная терапия герпесвирусных инфекций: руководство для врачей. Исаков, В.А. // СПб. — 2004. – С. 168.
- https://www.omicsonline.org/open-access/cytomegalovirus-disease-in-patient-with-hiv-infection-antimi…
- https://www.medicinenet.com/cytomegalovirus_cmv/article.htm
- https://academic.oup.com/jid/article/215/10/1523/3738524