Что такое лейкоциты, их норма в моче
Лейкоциты – это белые кровяные тельца, обеспечивающие реакцию иммунной системы организма на вторжение патогенных агентов. Их выработка происходит в костном мозге, а продолжительность жизни составляет около 7 дней. Лейкоциты перемещаются с кровью и участвуют в поглощении чужеродных элементов. Сделав свою работу, клетки гибнут. Их вывод из организма происходит вместе с мочой. В урине здорового человека содержится не боле 3-5 единиц в поле зрения.
У мужчин норма лейкоцитов в моче составляет 0-3, у женщин – 0-5, у девочек 0-7, у мальчиков 0-5 единиц в поле зрения. Отсутствие клеток – это вариант нормы.
Если в урине обнаружено большое число белых клеток крови (лейкоцитурия), значит в организме протекает воспалительный или инфекционный процесс. Любые патологические состояния активизируют выработку лейкоцитов, и, как следствие, увеличение их концентрации.
Организм сигнализирует о проблеме со здоровьем повышением температуры и лихорадкой, ухудшением общего самочувствия, изменением цвета и прозрачности урины.
Патологическое состояние выявляется при помощи ОАМ (общего анализа утренней мочи). Для подтверждения/опровержения диагноза врач дополнительно назначит анализ по Нечипоренко и общий анализ крови с лейкоцитарной формулой. Расшифровкой результатов анализов занимается врач-нефролог, уролог, педиатр или терапевт, гинеколог или онколог.
Когда нужно определять количество лейкоцитов в моче
Общими показаниями для сдачи анализа мочи являются:
- обследование при инфекционных болезнях и воспалительных процессах;
- необходимость установления точного диагноза при подозрении на болезни органов мочевыделительной системы;
- обследование беременных перед постановкой на учет в женскую консультацию, плановые исследования;
- возникновение осложнений во время вынашивания ребенка, подозрение на гестоз;
- необходимость оценить эффективность назначенного лечения, в том числе антибиотикотерапии;
- прохождение плановых медицинских осмотров;
- диагностирование болезней у малышей;
- отслеживание состояния пациентов с онкологическими заболеваниями.
Лейкоциты в моче следует проверить при появлении следующих симптомов:
- острых болях в нижней части живота, под правым ребром или в пояснице;
- учащенном мочеиспускании;
- ощущении опорожнения мочевого пузыря неполностью;
- неприятных ощущениях, резях, жжении и зуде при мочеиспусканиях;
- потемнении урины, появлении неприятного запаха;
- появлении посторонних включений в урине (сгустков крови, слизи, хлопьев);
- повышении температуры и лихорадке невыясненного происхождения;
- повышении артериального давления.
Вялотекущую или хроническую болезнь органов мочевыделения можно заподозрить при обнаружении желтоватых пятен на нательной одежде.
Какое количество считается повышенным
Утверждать, что лейкоциты в моче повышены, можно при обнаружении до 20 экземпляров. Если количество достигает 85-100, то можно говорить о заболевании мочеполовой системы в острой форме и присутствии гноя в урине. Патологию называют пиурией. В этом случае жидкость приобретает темный цвет, мутнеет и имеет гнойный запах. При рассматривании обнаруживаются примеси.
Чтобы не исказить результат анализов, накануне сдачи мочи важно исключить влияние следующих факторов:
- злоупотребления жирной, белковой пищей;
- опрелостей у малышей;
- некачественной гигиены половых органов;
- сильного обезвоживания;
- патологической сухости влагалища в период климакса.
Спровоцировать высокие лейкоциты может наличие катетера мочевого пузыря, а также прием некоторых фармпрепаратов: мочегонных, НПВС, антибиотиков и лекарств, угнетающих иммунитет.
Подготовка к сдаче анализа мочи у женщин
Подготовка к ОАМ у женщин включает ряд гигиенических процедур, а также общие ограничения.
- В день перед взятием биоматериала желательно воздержаться от физических нагрузок, приема алкоголя, не употреблять в пищу овощи и фрукты (свеклу, морковь, цитрусовые, арбузы), красное вино, поливитамины, которые могут изменить цвет мочи.
- Исключить прием мочегонных препаратов в течение 48 часов до сбора мочи (согласовывается с лечащим врачом).
- Нежелателен сбор биоматериала ранее чем через 5-7 дней после цистоскопии.
- Женщинам нельзя собирать мочу во время менструации, а также не рекомендуется сдавать анализ мочи за 2 дня до менструации и 2 дня после. Если при менструации срочно требуется общий анализ, то женщине рекомендуют перед сдачей поставить во влагалище тампон.
- Провести тщательный туалет наружных половых органов под душем с мылом (запрещается использовать гигиенические средства с антисептиками).
Виды лейкоцитурии
В зависимости от количества белых кровяных телец различают три вида лейкоцитурии:
- незначительную (от 7 до 40 единиц);
- умеренную (до 100 экземпляров в поле зрения);
- выраженную (свыше 100 единиц).
Высокая концентрация белых кровяных телец в моче может быть:
- вызвана заболеваниями мочевыделительного аппарата (истинная) или возникшая на фоне воспалительного процесса в половых органах (ложная);
- инфекционного или неинфекционного происхождения. В первом случае наличие инфекции подтверждается бакпосевом мочи или методом ПЦР-диагностики. Неинфекционная лейкоцитурия не связана с активностью бактерий, вызывается воспалительным процессом при аллергическом цистите, аутоиммунном гломерулонефрите, приеме лекарств.
В зависимости от преобладающего вида лейкоцитов различают:
- лимфоцитарную лейкоцитурию, дающую основания подозревать красную волчанку или ревматоидный артрит;
- мононуклеарную, возникающую при почечных патологиях;
- нейтрофильную, которую провоцирует туберкулез, ангина, малярия или пиелонефрит;
- эозинофильную, сопутствует аллергиям.
Правила сбора мочи
Для того, чтобы полученные результаты соответствовали действительности и правильно отображали картину функционирования организма, необходимо правильно подготовиться и собрать жидкость для общего анализа мочи (ОАМ). Как уже говорилось ранее на состав и количество выделяемой урины, влияют употребляемые в пищу продукты питания, другие внешние факторы, поэтому специалисты рекомендуют:
- проконсультироваться с врачом о возможности сократить прием медикаментов – жаропонижающих, обезболивающих, мочегонных, других средств содержащих этиловый спирт, кофеин, тринитрат глицерина, которые приводят к повышению в урине концентрации глюкозы, креатинина;
- воздержаться от употребления кофе, чая, напитков, содержащих этиловый спирт, различные искусственные и натуральные красители в больших количествах;
- за несколько суток до сбора мочи отказаться от излишне соленой, жирной, сладкой, острой пищи, копченостей;
- не посещать накануне, а лучше в течение нескольких дней сауну, баню, которые способствуют выведению из организма жидкости, что ведет к снижению суточного объема мочи;
- не употреблять фрукты и ягоды с яркой, насыщенной окраской, в противном случае возможно изменение цвета биожидкости, что является одним из показателей анализа ОАМ;
- женщинам стоит воздержаться от сдачи мочи в менструальный период, либо очень тщательно подойти к сбору, чтобы частицы менструальной крови не попали в контейнер для сбора мочи.
Существует ограничение и на проведение некоторых медицинских процедур. Так, например, за неделю и позже до сбора урины нельзя проводить цистоскопию.
Существует и ограничение по времени между моментом сбора и сдачи собранного материала в лабораторию. Этот промежуток не должен превышать 2 часов. При возникновении непредвиденной задержки, контейнер необходимо поставить в холодильник. Для проведения исследования лаборанту потребуется не более 50 мл биожидкости.
Для проведения ОАМ и получения точного достоверного результата на исследование отдают утреннюю мочу, получаемую при первом утреннем мочеиспускании. Выделяемая организмом урина абсолютно стерильна, чтобы в нее не попали посторонние вещества, инородные включения, необходимо использовать стерильные контейнеры для анализов. Сегодня их продают во всех аптеках. В крайнем случае, если возможности приобрести специальную емкость для биопроб нет, можно подготовить самостоятельно небольшую стеклянную баночку с плотно (герметично) закрывающейся крышкой. Посуду нужно очень тщательно вымыть, ополоснуть кипятком.
После пробуждения, перед посещением туалета, нужно с помощью мыла обработать внешние мочеполовые органы, аккуратно промокнуть все жидкость. При желании можно использовать стерильные салфетки. Женщинам следует заложить во влагалище специальный тампон или небольшой кусочек ваты, чтобы предотвратить попадание в урину слизи.
В зависимости от того, какие патологии предполагается выявить, где они могут располагаться (в нижних или верхних отделах мочевых путей), возможны два варианта сбора жидкости для проведения исследования:
- средняя моча – после начала мочеиспускания, первую порцию спускают в унитаз, потом задерживают процесс и оставшуюся урину собирают в приготовленную емкость;
- сбор общей мочи, для этого потребуется контейнер для мочи 200 мл или две посудины, после окончания мочеиспускания всю жидкость перемешивают и лишнюю отливают, оставив необходимое количество.
Исследование биоматериала достаточно несложный и быстрый процесс. Несмотря на большое количество определяемых веществ, результаты проведенного анализа можно будет забрать в лаборатории на следующий день.
При каких болезнях повышаются лейкоциты в моче
Вызвать повышение концентрации лейкоцитов в моче может большое количество болезней. Если анализ показал отклонения от нормы, то необходимо обследоваться дальше, чтобы исключить серьезные заболевания, а при их подтверждении начать своевременное лечение.
Основные заболевания, при которых обнаруживается лейкоцитурия:
- патологии мочевыводящих путей: цистит, уретрит, пиелонефрит, гломерулонефрит, камни в мочевом пузыре или почках, кистозные образования, абсцесс ткани почек, поражения почечных сосудов при сахарном диабете;
- патологии женских половых органов: вагиниты, молочница, воспалительные процессы в придатках матки, бартолинит, эндометрит;
- патологии мужских половых органов: аденома, воспалительный процесс в предстательной железе, баланопостит, инфекционные болезни;
- иные болезни: аутоиммунного происхождения, раковые опухоли, камни в желчном пузыре, пневмония, сахарный диабет, различные аллергии, болезни сердца и сосудов, аппендицит.
Лейкоцитурия в структуре инфекции мочевыводящих путей
Инфекция мочевыводящих путей (ИМВП) является одним из самых распространенных заболеваний детского возраста вообще и прежде всего в структуре заболеваний органов мочевой системы в частности.
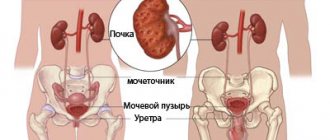
Следует отличать инфекцию мочевыводящих путей и пиелонефрит. Термин ИМВП подразумевает наличие инфекции в мочевых путях (канальцы, лоханка, мочеточник, мочевой пузырь, уретра) [1–5], тогда как термин «пиелонефрит» означает бактериальное поражение, прежде всего интерстициальной ткани, что должно всегда сопровождаться нарушением ее функции [1, 6–8]. При этом инфекция может одновременно поражать и мочевыводящие пути, в частности лоханку и мочевой пузырь [2]. Наличие воспалительного процесса в лоханке практически всегда сопровождается и поражением интерстиция почки, поэтому в настоящее время пиелит как самостоятельное заболевание не рассматривается. Основным критерием диагноза ИМВП является наличие бактериурии, однако не всегда выявление бактериурии свидетельствует о воспалении, что характерно для асимптоматической бактериурии [1–6]. Бактериурия может быть транзиторной, когда не наступает колонизация микроба, а значит, и не возникает воспалительного процесса. Наличие воспалительного процесса определяется клиническими признаками (интоксикация, болевой синдром), параклиническими показателями — ускоренная СОЭ, лейкоцитоз с нейтрофиллезом, повышение концентрации острофазовых белков (СРБ). Эти перечисленные признаки характерны для любого остро протекающего воспалительного процесса. Показателем наличия воспалительного процесса в почках и мочевых путях является лейкоцитурия.
Лейкоцитурия является наиболее часто встречаемым симптомом, обнаруживаемым в анализе мочи. Когда же следует трактовать присутствие лейкоцитов в осадке центрифугированной мочи как патологическую лейкоцитурию? Ответ прост: когда их количество превышает норму. Однако относительно этой нормы нет единого мнения [9, 10]. Целесообразно за норму принять у мальчиков 0–1–2 лейкоцита в поле зрения (п/зр), у девочек — 1–2–3 в п/зр, а при наличии признаков экссудативно-катарального диатеза — до 5–7 в п/зр. Обычно это сочетается с увеличением количества эпителиальных клеток. Несомненно, и большее количество лейкоцитов в осадке мочи может быть не признаком патологии, но это необходимо доказать путем осуществления определенного алгоритма действий (рис.). Повышение количества лейкоцитов в моче должно рассматриваться как патологическое явление. Наличие очень большого количества лейкоцитов, когда они покрывают все поля зрения, характеризуется как пиурия. Если своевременно не обратить внимания на несколько повышенные цифры лейкоцитов, то это может способствовать возникновению ряда осложнений. Стоит задуматься, почему циститы в основном встречаются у девочек и при этом нередко принимают хроническое течение? Да, конечно, этому способствуют анатомические особенности наружных гениталий. Но короткая и широкая уретра у девочек будет способствовать проникновению инфекции в мочевой пузырь, если своевременно не будет выявлена наружная патология, которая некоторое время ярко себя может не проявлять. У мальчиков наличие фимоза и синехий при отсутствии болевого синдрома также может проявляться лишь незначительной лейкоцитурией, которая может ошибочно быть принята за норму, особенно если при повторной сдаче мочи на анализ она нормализуется. Надо иметь в виду, что дети могут какое-то время не обращать внимания на кратковременно возникающие неприятные ощущения во время или после мочеиспускания, на учащенные позывы, и только появление болезненности при мочеиспускании вызовет реакцию у ребенка и привлечет внимание родителей. Однако в то время, когда при небольшом раздражении слизистой наружных гениталий еще нет яркой клиники, количество лейкоцитов в осадке мочи уже повышается. Вот почему обнаружение даже 3–5 лейкоцитов в п/зр требует поначалу рассматривать это не как норму.
| Рис. Алгоритм действий врача при выявлении лейкоцитурии |
Лейкоцитурию не всегда удается выявить обычным методом исследования мочевого осадка разовой порции мочи, если она незначительна и возникает в течение суток периодически. Более надежно оценивать лейкоцитурию в моче, собранной за определенное время и с учетом ее количества. Для выявления непостоянной латентно протекающей лейкоцитурии, существуют количественные методы ее определения. К ним относятся проба Аддиса–Каковского и проба Амбурже. Что касается пробы Нечипоренко (точнее, анализа осадка мочи по Нечипоренко), которая часто используется в повседневной практике для выявления скрытой лейкоцитурии, то она для этого непригодна. Поскольку для этого анализа используется разовая порция мочи, как и для обычного анализа, то судить о наличии или отсутствии скрытой лейкоцитурии (как и эритроцитурии) нельзя. Однако осадок мочи, посмотренный по методу Нечипоренко, позволяет более надежно дать количественную оценку содержания форменных элементов, ибо камерный метод их подсчета дает возможность оценить осадок мочи одной цифрой. Это особенно важно при лечении инфекции мочевых путей, так как позволяет более надежно судить об эффективности проводимой терапии.
Одно время большое значение придавалось выявлению особого вида лейкоцитов, названных по имени впервые их описавших авторов клетками Штернгеймера–Мальбина. Их еще называют активными лейкоцитами. При соответствующей окраске обычные неактивные лейкоциты имеют бледно-розовую протоплазму, заполненную темными гранулами, и пурпурно-красное ядро. Другие, так называемые активные лейкоциты имеют почти бесцветную протоплазму, заполненную сероватыми гранулами, совершающими броуновское движение, ядра их бледно-фиолетовые. Размеры этих клеток обычно увеличены. Считалось, что их появление характерно для острого воспалительного процесса в мочевой системе, в частности, для пиелонефрита. В настоящее время появление таких клеток связывают с гипоосмоляльностью мочи, а потому им не придают специфического клинического значения. Однако обнаружение клеток Штернгеймера–Мальбина в значительном количестве (более 10–15%) при отсутствии гипоосмии мочи дает основание рассматривать их как признак воспалительного процесса в мочевой системе.
Причины лейкоцитурии. Лейкоцитурия встречается при различной патологии и не всегда является признаком бактериальной инфекции, особенно когда отсутствуют экстраренальные проявления при изолированном мочевом синдроме, проявляющемся лейкоцитурией (табл.).
При остром течении пиелонефрита и при обострении хронического лейкоцитурия бывает, как правило, значительная и обычно сопровождается умеренной протеинурией, нередко протекая на фоне интоксикации и часто болевого синдрома. При цистите, уретрите, вульвите и баланопостите лейкоцитурия сопровождается нередко дизурией. Стойкая лейкоцитурия наблюдается при поражении мочевых путей микоплазменной, хламидийной, грибковой инфекциями, а также при туберкулезе почек и мочевых путей. При абактериальном интерстициальном нефрите лейкоцитурия обычно сочетается с микро- или макрогематурией и умеренной протеинурией. Лейкоцитурия наблюдается в первые дни при остром гломерулонефрите, а также при обострении хронического гломерулонефрита. Она представлена в значительной мере лимфоцитами, отражая реакцию организма на отложение иммунных комплексов в структурах клубочков. При благоприятном течении заболевания спустя 5–7 дней лейкоцитурия исчезает. Сохранение ее в последующие дни, а тем более нарастание следует расценивать как неблагоприятный фактор в течении заболевания.
В повседневной практике педиатра появление лейкоцитурии чаще всего связывают с ИМВП. Это приводит часто к неоправданному назначению уросептиков. Критерием инфекции в мочевой системе является только обнаружение возбудителя путем посева мочи или взятия мазка из уретры на скрытую инфекцию. Для подтверждения или исключения инфекционной природы лейкоцитурии необходима оценка уроцитограммы. При бактериальной природе лейкоцитурии лейкоциты представлены в основном нейтрофильными клетками (более 70–80%). Неинфекционная лейкоцитурия характеризуется наличием значительного количества клеток лимфо- моноцитарного ряда вплоть до их преобладания над нейтрофилами. Присутствие эозинофилов в мочевом осадке свидетельствует об аллергической природе патологии. Эозинофилурия характерна для острого интерстициального нефрита, установление которой может своевременно помочь в дифференциальной диагностике с острым гломерулонефритом, т. к. клинико-лабораторные данные этих заболеваний могут быть похожи.
В настоящее время диагноз ИМВП ставится довольно широко и, как показывает практика, не всегда обоснованно. Изолированный мочевой синдром, проявляющийся лейкоцитурией, не является достаточным основанием для постановки данного диагноза. Основным критерием, позволяющим поставить данный диагноз, может быть только выявление бактериурии в диагностическом титре. Однако практика показывает, что на сегодняшний день в поликлиниках это исследование либо не проводится, либо моча на посев посылается при начатой антибактериальной терапии. Сама по себе лейкоцитурия не является основанием для применения в лечении уросептика или антибиотика, если отсутствуют симптомы интоксикации или болевой синдром. Необходимо сначала установить причину ее возникновения и только после этого решать вопрос о целесообразности проведения той или иной терапии.
Тактика ведения детей с лейкоцитурией. Прежде всего, необходимо знать в связи с чем сдавался анализ мочи, и если это не дебют лейкоцитурии, то когда и при каких обстоятельствах было отмечено раньше повышенное количество лейкоцитов в моче. Следует также исключить наличие в настоящее время опрелости в области промежности или воспалительных явлений со стороны гениталий, а также выяснить, не было ли ее в прошлом. Важно знать, были или есть сейчас явления дизурии, которые могут быть безболезненными и проявляться лишь учащенными мочеиспусканиями, на которые дети часто не обращают внимание. Необходимо также выяснить, не было ли когда-нибудь подъемов температуры без катаральных явлений, которые могли расцениваться как признак прорезывания зубов или перегрева. Приступая к обследованию ребенка, особенно девочки, врач должен сначала установить, является ли лейкоцитурия наружной или же она обусловлена поражением мочевых путей или пиелонефритом. Для этого необходимо провести 2-стаканную пробу (рис.), которая требует определенного навыка и проводится матерью после соответствующего инструктажа. При обнаружении повышенного количества лейкоцитов только в первой порции следует взять мазки из вульвы и вагины на микроскопию, а также мазок из уретры на скрытые инфекции. При отягощенном аллергическом анамнезе необходимо сдать мочу на уроцитограмму, а если имеются явления вульвита — вульвоцитограмму. Это позволит исключить уринарный аллергоз. Помимо этого всем детям с лейкоцитурией показано проведение УЗИ почек и мочевого пузыря, а также исследование мочи на бактериурию. Для этого целесообразно сначала провести скрининг-тест на бактериурию (нитритный тест), который позволит получить ответ через 3 часа и при положительном результате сдать мочу на посев с определением микробного числа и чувствительности возбудителя к антибактериальным препаратам.
Итак, обнаружение лейкоцитурии при изолированном мочевом синдроме позволяет обоснованно диагностировать ИМВП только при наличии бактериурии, установленной скрининг-тестом или при посеве мочи. Своевременное выявление патологии со стороны наружных гениталий и рациональное ее лечение будет способствовать предупреждению возникновения циститов у девочек и связанных с ними нейрогенных дисфункций мочевого пузыря.
Литература
- Папаян А. В., Эрман М. В., Аничкова И. В. и др. Инфекция органов мочевой системы у детей (этиопатогенез, диагностика и лечение). Пособие для врачей и студентов старших курсов. СПб, 2001. 56 с.
- Шулутко Б. И. Инфекция мочевых путей // Нефрология. Современное состояние проблемы. СПб, 2002, с. 447–458.
- Летифов Г. М. Лечение и диспансеризация детей, больных неспецифическими инфекционно-воспалительными заболеваниями мочевой системы. Ростов-на-Дону, 2004. 64 с.
- Вялкова А. А. Инфекции мочевой системы у детей: современные принципы лечения / Международная нефрологическая школа Европейской ассоциации педиатров-нефрологов. СПб. 2004, с. 149–161.
- Малкоч А. В. Инфекция мочевых путей. В кн.: Практическое руководство по детским болезням. Т. 6: Нефрология детского возраста. Под ред. Таболина В. А., Бельмера С. В., Османова И. М. М., 2005, с. 248–250.
- Коровина Н. А., Захарова И. Н., Мумладзе Э. Б., Гаврюшова Л. П. Диагностика и лечение пиелонефрита у детей. М., 2003. 72 с.
- Магомедова М. Н., Руснак Ф. И., Ключников С. О. Пиелонефрит у детей. В кн.: Лекции по педиатрии. Т. 6. Нефрология. Под ред. Демина В. Ф., Ключникова С. О., Руснака Ф. И. и Османова И. М. М., 2006, с. 87–107.
- Малкоч А. В., Коваленко А. А. Пиелонефрит. В кн.: Практическое руководство по детским болезням. Т. 6: Нефрология детского возраста. Под ред. Таболина В. А., Бельмера С. В., Османова И. М. М., 2005, с. 250–282.
- Ривкин А. М., Папаян А. В. Мочевой синдром. В кн.: Клиническая нефрология детского возраста. Под ред. Папаяна А. В. и Савенковой Н. Д. СПб, 2008, с. 66–76.
- Франц М., Хорл У. Наиболее частые ошибки диагностики и ведения инфекции мочевых путей (ИМП) // Нефрология и диализ. 2000, т. 2, № 4.
А. М. Ривкин, кандидат медицинских наук, доцент
Санкт-Петербургская государственная педиатрическая медицинская академия, Санкт-Петербург
Контактная информация об авторе для переписки: 194100, Санкт-Петербург, ул. Литовская, 2
* У девочки проба проводится следующим образом: утром девочка не подмывается, ребенок становится над заранее приготовленным тазиком, широко расставив ноги, мама присаживается перед ребенком, держа в руках 2 баночки. Девочка начинает мочиться в 1-ю банку, в которую начнет поступать моча, омывающая наружные пути. Спустя 1–2 секунды выравнивается струя, и мать подставляет вторую банку. Эта банка убирается до того, как начнет ослабевать напряжение струи и начнется обмывание наружных гениталий. Заканчивает мочиться ребенок в тазик. Процесс мочеиспускания должен быть непрерывным, а потому мать и ребенок накануне дня сбора мочи должны 2–3 раза потренироваться, чтобы приспособиться друг к другу. Первая порция мочи направляется на определение только осадка. При этом лаборант должен указать количество доставленной мочи, число лейкоцитов и эритроцитов в п/зр. Вторая порция направляется на общий анализ мочи. При этом важно, чтобы в 1-й порции было не больше 5–7 мл мочи, ибо содержащиеся форменные элементы осадка мочи могут быть разведены мочой.
Почему лейкоциты повышаются у беременных
ОАМ – обязательное исследование, назначаемое беременным. В третьем триместре контролировать показатели необходимо еженедельно.
Из-за того, что антигенная нагрузка на организм повышается, в анализах допускается незначительное превышение нормы лейкоцитов.
Резкое повышение концентрации дает врачу основания заподозрить:
- сахарный диабет беременных;
- болезни мочевыделительной системы (цистит или пиелонефрит);
- осложнение в виде тяжелого поражения почек;
- молочницу;
- нарушение тонуса мочевого пузыря.