Органы мочеполовой системы очень чувствительны к изменениям в организме и внешней среды. Существует большое количество причин патологических изменений: от инфекционных и воспалительных процессов до онкологических заболеваний.
Важно ответственно подходить к диагностике и лечению органов данной системы. Пренебрежение врачебными рекомендациями, незначительные отклонения от тактики лечения могут приводить к развитию осложнений или хронизации процесса.
Одна из особенностей заболеваний мочеполовой системы – это частое вовлечение в процесс нескольких органов. Инфекции уретры и мочевого пузыря могут «подниматься» в почки и, наоборот. Поэтому для сохранения здоровья крайне важно наблюдаться у специалиста и проводить комплексное лечение патологии.
Органы мочеполовой системы
Для того чтобы лучше понимать заболевания мочеполовой системы, в первую очередь необходимо разобраться с анатомией и физиологией. Мочеполовая система представляет собой совокупность органов мочевыделительной системы и половой. В некоторых случаях, анатомические образования могут относиться к обоим системам сразу (например, уретра у мужчин).
Основными органами мочевыделительной системы являются:
- Почки Этот парный орган располагается в поясничной области. Почки имеют бобовидную форму и поддерживаются в фиксированном положении связочным аппаратом и жировой капсулой. Они осуществляют фильтрацию крови с выведением из организма вредных и токсичных веществ. За день через этот орган проходят десятки литров первичной мочи, концентрируются и образуется конечный продукт выведения. Также важной функцией почек является поддержание нормального артериального давления. Повышенное АД – это не всегда признак сердечных патологий, важно также обратить внимание на работу почек.
- Мочеточники Этот орган начинается от почек и заканчивается впадением в мочевой пузырь. По мочеточникам моча попадает в этот резервуар.
- Мочевой пузырь Основная его функция – накопление мочи.
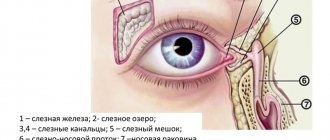
- Мочеиспускательный канал (уретра) Последнее звено, которое служит для удаления мочи из организма.
Строение органов мочевыделительной системы практически идентично. Существенные различия наблюдаются лишь в уретре: у женщин она более короткая и широкая, у мужчин – длинная и узкая. Эти особенности обуславливают различия в течении некоторых заболеваний.
А вот органы половой системы у мужчин и женщин имеют существенные различия. В состав мужских половых органов входят:
- яички, а также их придатки;
- семявыводящие, семявыбрасывающие протоки;
- семенные пузырьки;
- уретра;
- простата (предстательная железа).
Наружными органами репродуктивной системы у мужчин являются мошонка и половой член.
Женская половая система состоит из следующих анатомических образований:
- яичники, а также их придатки;
- матка;
- маточные трубы;
- влагалище.
У женщин наружными органами половой системы являются большие и малые половые губы, а также клитор.
Профилактика
У врачей есть несколько рекомендацией, которые помогут избежать развития заболеваний мочевыделительной системы:
- Не переохлаждайте органы мочевыделения — одевайтесь по погоде и не носите в мороз короткие куртки и тонкие штаны, не сидите на холодном и не проводите много времени в холодной воде.
- Пейте достаточное количество жидкости в течение дня.
- Избегайте незащищенных половых контактов с непроверенным партнером.
- Следите за гигиеной — принимайте душ ежедневно, носите чистое белье из натуральных материалов, вовремя меняйте средства женской гигиены во время менструации.
- Не злоупотребляйте алкоголем, чаем и кофе, жирной, копченой и маринованной пищей.
- Откажитесь от курения. Курение повышает риск развития онкологии мочевыделительной системы в 4 раза.
- Лечите заболевания вовремя. Даже легкий цистит может стать хроническим, и попав в почки вызвать развитие пиелонефрита — более тяжелого и опасного заболевания.
- Следите за течением ваших хронических заболеваний и регулярно проходите врачебные обследования.
Наиболее распространенные патологии
Наиболее часто встречающимися патологиями мочевого пузыря являются:
- Дивертикулы В стенке мочевого пузыря образуется мешковидное углубление, которое соединяется с полостью небольшим каналом. Размеры мешочка могут значительно варьироваться. Как правило, дивертикулы мочевого пузыря единичны. Однако, иногда диагностируется множественный дивертикулез. Типичная локализация патологического процесса: сбоку или сзади мочевого пузыря. Основная причина появления заболевания – это аномалии развития в стенке органа во внутриутробном периоде. Приобретенные дивертикулы встречаются достаточно редко и развиваются на фоне аденомы предстательной железы.
- Цистит Женский организм более подвержен развитию воспалительных заболеваний из-за анатомических особенностей строения уретры: она широкая и короткая, поэтому патогенные микроорганизмы легко проникают в мочевой пузырь. Гораздо реже цистит диагностируется у мужчин. Основная причина развития патологии – это проникновение инфекции в мочевой пузырь и развитие воспаления. В группе риска также оказываются люди, которые ведут малоподвижный образ жизни. Так как застой мочи создает благоприятную среду для роста и размножения патогенов.
- Цисталгия (невроз мочевого пузыря) Сопровождается выраженными болями. Цисталгия часто диагностируется у лиц с лабильной нервной системой. Как правило, это девушки и женщины с повышенной эмоциональностью, перепадами настроения и повышенной чувствительностью. Цисталгия достаточно часто диагностируется у женщин, которые по каким-либо психологическим причинам избегают половых актов. Объективных данных свидетельствующих о патологии мочеполовой системы нет. Поэтому лечение проводится одномоментно с проработкой эмоционального состояния у психолога или психиатра.
- Мочекаменная болезнь Нарушение питания и метаболизма приводит к образованию камней или песка в органах мочеполовой системы. Образования могут появляться как в почках, так и мочевом пузыре. Они имеют различную конфигурацию и строение. Течение мочекаменной болезни сопровождается периодом обострений и ремиссий. Долгое время образовавшийся камень никак не беспокоит своего носителя. Однако, при его попадании в узкое пространство (например, мочеточник) появляется нестерпимая боль, кровь в моче и т.д. Печальной тенденцией является то, что мочекаменная болезнь «помолодела». Сейчас с патологией сталкиваются не только молодые люди, но и даже подростки.
- Опухоли органов мочеполовой системы Опухоли могут быть доброкачественными и злокачественными. Доброкачественные новообразования при неблагоприятном стечении факторов способны малигнизироваться (приобретать злокачественный характер), их течение становится более агрессивным. Основная опасность опухолей заключается в длительном бессимптомном течении. Достаточно часто боль и дискомфорт появляются лишь тогда, когда новообразование проросло глубоко в ткани органа или даже соседние анатомические структуры.
- Атония мочевого пузыря (недержание мочи) Деликатная проблема, о которой принято не говорить. Однако, от недержания мочи страдают не только пожилые люди, но и молодые девушки (например, после родов). Это состояние значительно ухудшает качество жизни пациентов, становится причиной ощущения неполноценности и развития комплексов. Поэтому крайне важно проводить своевременную диагностику данного состояния и подбирать адекватную терапию.
- Прочие заболевания Киста, склероз, туберкулезное поражение, язвы – это лишь небольшая часть заболеваний мочеполовой системы у женщин и мужчин. Список урологических заболеваний достаточно широк, поэтому важно динамически наблюдаться у специалиста для исключения развития даже одного из них.
Факторы риска
От заболеваний мочевыделительной системы не застрахован ни один человек, однако существует ряд факторов риска, которые повышают вероятность заболевания инфекционной или онкологической природы. К ним относятся:
- Мочеполовые инфекции;
- Незащищенные половые акты;
- Недостаточная гигиена половых органов;
- Беременность;
- Курение;
- Избыточное употребление соли и красного мяса;
- Бесконтрольным прием лекарств и БАДов;
- Сахарный диабет;
- Артериальная гипертензия;
- Ожирение.
Вышенаписанное не означает 100%-ю вероятность развития заболеваний, но если вы нашли себя в группе риска, стоит уделить внимание своему здоровью и не игнорировать симптомы. Поговорите со своим лечащим врачом о том, как улучшить качество жизни и снизить риски.
Беременным женщинам обязательно нужно своевременно показываться гинекологу и сообщать обо всех подозрительных симптомах. В 7% случаев во время беременности при заражении инфекцией мочевого пузыря развивается пиелонефрит.
Симптомы заболеваний мочеполовой системы
Болезни мочеполовой системы отличаются многообразием симптоматики. Выраженность дискомфорта не всегда прямо пропорциональна степени поражения органов. Многие заболевания длительное время протекают бессимптомно и случайно обнаруживаются во время профилактических обследований у специалиста. Главный симптом болезней мочеполовой системы – это боль. Достаточно часто она носит ярко-выраженный характер. Пациенты во время приступов ведут себя беспокойно, пытаются найти удобное положение, которое уменьшит дискомфорт.
Помимо этого, могут наблюдаться такие явления как:
- Частые ночные мочеиспускания В норме частота ночных мочеиспусканий не должна превышать 1-2 раз. Если вы не употребляете большое количество жидкости, мочегонные препараты, то частые позывы к мочеиспусканию в ночные часы должны стать настораживающим симптомом.
- Болезненное мочеиспускание Боли могут появляться как до этого, так и в процессе. Боли во время выведения мочи – это распространенный симптом цистита и инфекций, передающихся половым путем. Поэтому важно выявить возбудителя заболевания. Это поможет выбрать адекватную тактику лечения.
- Недержание мочи Является симптомом многих болезней мочеполовой системы. Может появляться при травматизации мочевого пузыря, ослаблении мышц тазового дна и т.д.
- Учащенное мочеиспускание Увеличение частоты мочеиспусканий может быть связано как с болезнями почек, так и уретры. На основе данных анамнеза и симптомов заболевания врач подбирает оптимальный алгоритм лечения.
- Изменения цвета мочи Моча может изменять свой цвет из-за появления в ней крови. Такое явление носит название макрогематурии. Однако, цвет мочи не всегда может быть достоверным индикатором примеси крови, так как существует явление микрогематурии: эритроциты видны только под микроскопом. Однако, даже их незначительное количество не является нормой.
Это основные симптомы, которые сопровождают практически любое заболевание мочеполовой системы. Однако, к ним могут дополнительно присоединяться специфические признаки. Так, при эндометриозе может появляться боль в области живота и заднего прохода. Многие заболевания сопровождаются ощущением неполного опорожнения мочевого пузыря, появляется почечная колика. Для установления правильного диагноза требуется не только проконсультироваться с врачом, но и сдать анализы, а также воспользоваться инструментальными методами диагностики.
Общая информация о цистите
Среди болезней мочевого пузыря наиболее распространено его воспаление, которое называется цистит. Цистит — это инфекционное заболевание. На первом месте среди возбудителей находится кишечная палочка, на втором — стафилококк, также имеют значение инфекции, передающиеся половым путём [2].
Чаще он возникает у женщин. Более трети женщин в возрасте от 20 до 40 лет в течение года переносят как минимум 1 эпизод мочевой инфекции. У 50% женщин цистит в течение года рецидивирует, что в 90% случаев обусловлено повторным заражением. Частые рецидивы приводят к хроническому циститу. Хроническое воспаление в органе может вылиться в другие заболевания и стать причиной частичной непроходимости шейки пузыря и мочеиспускательного канала. На фоне хронического воспаления могут появиться полипы, дивертикулы, лейкоплакия, образоваться инфицированные камни — струвиты [2].
Циститы бывают различных видов [3]:
- эозинофильный;
- лучевой;
- лекарственный;
- термический;
- травматический и т.д.
Цистит — чаще всего инфекционное заболевание, следовательно, лечение направлено на избавление от возбудителя инфекции. Основной в лечении цистита считают антибактериальную терапию.
В составе комплексного лечения инфекций мочевыводящих путей используют растительные диуретики [2]. К ним относится паста Фитолизин® для приготовления суспензии для приёма внутрь. Препарат содержит 9 растительных компонентов, а также 4 эфирных масла, способствует снятию воспаления, спазма и боли [9]. Суспензия из пасты Фитолизин® готовится быстро. Ничего не нужно настаивать и процеживать, как в случае с травяными сборами, нужно просто растворить средство в воде и выпить [4].
К какому врачу обращаться при появлении симптомов?
Диагностикой и лечением органов мочеполовой системы занимается сразу несколько специалистов. Среди них особое внимание заслуживают:
- уролог;
- нефролог;
- андролог;
- гинеколог.
Консультация у этих специалистов помогает точно дифференцировать заболевания, назначить адекватное лечение и план диагностических мероприятий. Если вы сомневаетесь, какого специалиста посетить в первую очередь, вы всегда можете проконсультироваться с терапевтом. На основании ваших жалоб этот врач скоординирует ваши дальнейшие действия и назначит первые необходимые исследования.
Симптомы болезней мочевого пузыря
К признакам поражения мочевого пузыря относятся [6]:
- гематурия — появление крови в моче. Кровь в моче — грозный симптом заболевания мочеполовой системы, чаще онкологического, в связи с чем всегда требуется выяснение источника кровотечения и его причины;
- мутная моча, наличие осадка, неприятного гнилостного запаха;
- дизурические проявления: учащённое дневное или ночное мочеиспускание, внезапные неудержимые позывы, недержание мочи, болезненное, затруднённое мочеиспускание, задержка мочи (вялая струя, необходимость натуживаться, выделение мочи по каплям);
- боль внизу живота.
Данные признаки бывают при разных заболеваниях органа, но степень их выраженности может варьироваться. При появлении подобных симптомов необходимо показаться врачу.
Диагностика заболеваний органов мочеполовой системы
Для выявления локализации патологического процесса, а также его характера требуется комплексное обследование. Самыми распространенными диагностическими мероприятиями при болезнях мочеполовой системы являются:
- Ультразвуковое исследование Этот метод уже давно зарекомендовал себя для проведения диагностики заболеваний органов малого таза. Основными его преимуществами являются безопасность, высокая точность и доступная цена. УЗИ-исследование помогает наблюдать за состоянием пациента в динамике, что крайне важно при лечении многих патологий почек и мочевого пузыря.
- Компьютерная томография Высокоточный современный метод обследования пациентов с заболеваниями мочеполовой системы. Благодаря компьютерной томографии, удается получить детальное изображение патологии, рассмотреть ее в нескольких срезах. Недостатком компьютерной томографии является малая доступность исследования, особенно в небольших населенных пунктах.
- Лабораторные исследования Обязательным минимумом при диагностике заболеваний органов мочеполовой системы является назначение клинического анализа крови с лейкоцитарной формулой, биохимического анализа плазмы крови, а также общего анализа мочи. В зависимости от клинической картины этот список может дополняться.
- Рентгенологическое исследование Экскреторная урография – также один из самых распространенных методов диагностики болезней почек и мочевого пузыря. Исследование проводится с использованием контрастного вещества, поэтому важно сообщить врачу об аллергических реакциях, если таковые имеются.
Это лишь небольшой список исследований, которые проводятся для диагностики заболеваний мочеполовой системы. Перечень может дополняться по назначению специалиста.
Диагностика и лечение заболеваний органов мочевыделительной системы в Клиническом госпитале на Яузе
Врачи отделения терапии Клинического госпиталя на Яузе располагают всеми возможностями для качественной диагностики и назначения лечения заболеваний мочевыделительной системы. Как правило, для исчерпывающей диагностики необходимо провести лабораторные анализы мочи и крови, а также сделать УЗИ, эндоскопические обследования, а в случае необходимости — КТ и МРТ. Всеми этими возможностями располагает Клинический госпиталь на Яузе.
После обследования и установления предварительного диагноза терапевт обычно направляет пациента на консультацию к урологу, который уточняет диагноз и назначает оптимальное лечение. При этом пациент остается под контролем терапевта до окончания лечения.
Общие сведения о лечении заболеваний мочеполовой системы у мужчин и женщин
Лечение практически любого заболевания начинается с консервативной терапии. Пациенту назначаются лекарственные препараты, доносится необходимость соблюдения щадящей диеты. В зависимости от выраженности симптомов заболевания подбираются индивидуальные дозировки лекарственных средств.
При воспалительных заболеваниях первый приоритет – это устранение инфекционного очага. Для лечения используются антибактериальные препараты. Для купирования болей и сопутствующих симптомов могут использования спазмолитики, диуретики, фитотерапия.
При выявлении опухолей проводится гистологическое исследование биоптата, а затем принимается решение о порядке проведения операции. В зависимости от тяжести поражения органа методики хирургического вмешательства могут значительно отличаться.
Лечение
Лечением мочевого пузыря занимаются врач-терапевт и уролог. Иногда требуется консультация смежных специалистов: гинеколога, венеролога, онколога, хирурга, невролога и т.д. Применяются консервативные и хирургические методы лечения. Также специалист может порекомендовать лечебную диету, специальную гимнастику (например, при недержании), мероприятия по изменению образа жизни [2].
Список литературы:
- Пауков В.С. Патология: руководство / Под ред. В.С. Паукова, М.А. Пальцева, Э.Г. Улумбекова — 2-е изд., испр. и доп. — Москва: ГЭОТАР-Медиа, 2015. — 2500 с., р.17, гл.14, стр.92-103.
- Лопаткин Н А. Урология / Под ред. Н.А. Лопаткина — Москва: ГЭОТАР-Медиа, 2011. — 1024 с., р.48, гл. 26.02, стр.1-16.
- Халилова У.А., Скворцов В.В. и соавт. Цистит. Медицинская сестра. 2018; 6: 6-11.
- Инструкция по применению препарата ФИТОЛИЗИН® Паста для приготовления суспензии для приема внутрь.
- Чибисов С.М., Илларионова Т.С. и соавт. Мочекаменная болезнь: ассортимент лекарственных средств. Фундаментальные исследования. – 2006. – № 11 – С. 21-30.
- Глыбочко П.В. Урология. От симптомов к диагнозу и лечению. Иллюстрированное руководство: учеб. пособие / под ред. П.В. Глыбочко, Ю.Г. Аляева, Н.А. Григорьева — Москва: ГЭОТАР-Медиа, 2014. — 148 с., р.33, стр.2., р.5-8.
- Любарская Ю.О., Атдуев В.А. Гиперактивный мочевой пузырь. Ремедиум. Приволжье. Июнь 2014; 5 (125): 36-41.
- Ярин Г.Ю., Вильгельми И.А. Междисциплинарный подход к лечению эндометриоза мочевого пузыря. Урология. 2018; 4: 118-121.
- В составе комплексной терапии Фитолизин® Паста для приготовления суспензии для приема внутрь облегчает боль при цистите, вызванную воспалением и спазмом, за счет противовоспалительного и спазмолитического действия, облегчает частые позывы за счет спазмолитического действия
Общие сведения об онкологических заболеваниях мочеполовой системы
Опухоли мочеполовых органов у мужчин составляют около 9,2% от всех злокачественных новообразований. За последние 10 лет количество патологий данной группы увеличилось приблизительно на треть. Это заставляет задуматься о важности своевременной диагностики этих заболеваний и проведения адекватного лечения.
Злокачественных новообразований опасны своим коварством. Они длительное время растут, повреждают окружающие ткани абсолютно бессимптомно. Онкологическое заболевание может обнаружиться даже у человека, не предъявляющего никаких жалоб. И только когда опухоль достигает крупных размеров, она начинает нарушать деятельность органов и систем. Например, сдавление мочевого пузыря опухолью приводит к проблемам с мочеиспусканием. Нарушается отток мочи, появляются дискомфорт и боль. И на момент обращения к врачу, опухоль уже может дать метастазы в жизненно важные органы. Это делает прогноз менее благоприятный и значительно затрудняет лечение.
Такое течение заболеваний определяет тенденции современной медицины. Профилактика – это залог здоровья каждого человека. Даже при отсутствии жалоб хотя бы 1 раз в год необходимо проходить профилактические осмотры, сдавать анализы. Не нужно дожидаться проявлений болезни, ведь к этому моменту уже может быть поздно проводить лечение.
УЗИ-диагностика – это главный метод выявления урологических заболеваний. Регулярное выполнение исследований позволяет диагностировать на ранних стадиях опухоли почек, мочевого пузыря, предстательной железы и яичек. Чем раньше были выявлены патологические изменения в органе, тем благоприятнее прогноз лечения.
Современные аппараты для ультразвукового исследования позволяют выявлять новообразований самых маленьких размеров: рак полового члена, почки, опухоли яичка и т.д. Об этом говорит многолетний опыт врачей-диагностов и положительный опыт лечения пациентов с онкоурологическими заболеваниями на ранней стадии.
Очень больно наблюдать за тем, как человек быстро «сгорает». Еще недавно активный и жизнерадостный, он худеет, теряет задорный блеск в глазах, смиряется с близостью смерти. Родственники и друзья этого человека готовы отдать любые деньги за лечение, обратиться в лучшие мировые клиники, лишь бы спасти его. Но все это зачастую не приводит к результату. Деньги, к счастью или к сожалению, не могут решить всего в этой жизни. А ведь стоило только выкроить в жизненной суете пару часов для себя и посетить 1 раз в год медицинских специалистов, пройти обследование. И тогда исход может быть совсем другим.
Существует перечень настораживающих симптомов, которые должны стать поводом для незамедлительного обращения к УЗИ-специалисту, а затем, к урологу. Среди них:
- Гематурия. Появление явных кровяных выделений в моче обычно свидетельствует о развитии серьезного заболевания: онкологического или воспалительного.
- Дизурия. Это явление сопровождается болезненным или затрудненным мочеиспусканием.
- Боли в пояснице.
- Боли в животе.
- Отеки или уплотнения яичек.
На основании УЗИ-заключения и данных лабораторных исследований, уролог сможет правильно поставить диагноз и назначить своевременную, адекватную терапию.
Не пренебрегайте своим здоровьем. При выявлении на УЗИ подозрения на опухоль, проходите дальнейшее исследование. Не откладывайте свое здоровье “на потом”. Через 2 или 3 месяца, возможно, изменения станут необратимыми и помочь будет невозможно.
Выявление опухоли на ранних стадиях – залог успешного лечения.
Рак мочевого пузыря: диагностика и лечение
Онкологические заболевания мочевого пузыря широко распространены. Ежегодно болезнь поражает более 430 тысяч человек в мире. И эта цифра неуклонно продолжает расти.
В России рак мочевого пузыря – один из лидеров печальной статистики. По частоте он уступает лишь онкологии предстательной железы у мужчин и почек у женщин.
Развитию заболевания способствуют:
- Табакокурение В последние годы значительно возросла роль данного фактора из-за популярности электронных сигарет. У курильщиков злокачественные новообразования мочевого пузыря встречаются в 4-7 раз чаще в сравнении с людьми без вредных привычек.
- Возраст Наиболее подвержены риску развития рака мочевого пузыря мужчины и женщины старше 55 лет. Однако, неутешительные современные тенденции говорят о том, что онкология «молодеет» и поражает лиц трудоспособного возраста.
- Пол Заболеваемость раком мочевого пузыря у мужчин гораздо выше, чем у женщин. Однако, представительницы прекрасного пола имеют более неблагоприятный прогноз исхода заболевания.
- Химические вещества и лекарственные препараты Мочевой пузырь – резервуар для накопления мочи, содержащей токсичные для организма вещества. Поэтому работа на вредных химических предприятиях, прием некоторых групп лекарственных препаратов может способствовать увеличению риска развития онкологических заболеваний мочевыводящих путей.
- Хронические болезни мочевого пузыря Камни, инфекционные поражения приводят к постоянному вялотекущему воспалению, нарушению дифференцировки клеток. Чем больше и сильнее повреждение, тем выше риск появления атипичных, злокачественных клеток.
Основными симптомами рака мочевого пузыря являются:
- макрогематурия, микрогематурия (появление крови в моче);
- частые и болезненные мочеиспускания;
- частые мочеиспускания в ночные часы (никтурия);
- боли в пояснице, локализующиеся с одной стороны;
- потеря аппетита и снижение веса на фоне общего благополучия.
Появление крови в моче – один из самых тревожных симптомов. Он встречается более чем у 92% пациентов с диагностированным раком мочевого пузыря. Не всегда кровь в моче видна невооруженным глазом: иногда это лишь единичные эритроциты, которые обнаруживаются при проведении микроскопического исследования.
Из-за регулярной кровопотери в клиническом анализе крови наблюдается анемия. Как правило, чем более выражены симптомы, тем более запущенной будет стадия онкологического процесса во время диагностических мероприятий.
Злокачественная опухоль классифицируется по системе TMN, которая позволяет описать ключевые особенности опухолевого процесса:
- Tumor (опухоль) Размер первичной опухоли, локализация
- Nodus (узел) Метастазы в регионарных лимфатических узлах, их локализация и количество
- Metastasis (метастазы) Метастазы в отдаленных лимфатических узлах и других органах, их количество и локализация
Рак мочевого пузыря может осложняться следующими состояниями:
- Сдавление устья мочеточника опухолью. Приводит к нарушению оттока мочи и функциональным изменениям в почках.
- Пиелонефрит. Воспалительное заболевание почечной паренхимы бактериального происхождения.
- Почечная недостаточность. Развивается вследствие прогрессирования функциональных изменений в тканях почек.
- Анемия.
- Уретерогидронефроз.
- Хроническая задержка мочеиспускания.
Для обеспечения адекватного оттока мочи врачи вынуждены проводить операцию для выведения нефростомы.
Типичная локализация отдаленных метастазов при онкологии мочевого пузыря:
- головной мозг;
- легкие;
- кости.
Основными диагностическими мероприятиями по выявлению рака мочевого пузыря являются:
- Уретроцистоскопия Это эндоскопическое исследование, которое позволяет оценить состояние мочевого пузыря, а также мочеиспускательного канала.
- Биопсия и гистологическое исследование Проводятся с целью обнаружения атипичных клеток мочевого пузыря.
- Компьютерная томография Дает возможность диагностировать даже самые незначительные изменения в тканях, позволяющие заподозрить развитие опухолевого процесса.
- УЗИ-исследование Выявляет патологические образования мочевого пузыря. Современное оборудование и большой опыт работы врачей ультразвуковой диагностики также позволяет обнаружить изменения в структуре органа на ранних стадиях. Метод является доступным и подходит для проведения профилактических осмотров у всех групп населения.
Лечение рака мочевого пузыря
Основной метод лечения онкологических заболеваний – это хирургическое вмешательство. Также могут использоваться химиотерапия и лучевая терапия. Выбор тактики лечения во многом зависит от вида рака мочевого пузыря, а также распространенности патологического процесса.
Раннее обращение к врачу – залог благоприятного исхода. Чем больше опухоль мочевого пузыря и количество метастазов, тем неблагоприятнее прогноз заболевания. Прохождение регулярных профилактических осмотров позволяет значительно раньше выявить патологические изменения, а также сделать лечение более эффективным.
Для того чтобы уменьшить риск развития рака мочевого пузыря необходимо:
- Отказаться от активного и пассивного курения.
- Соблюдать питьевой режим (количество воды рассчитывается индивидуально в зависимости от массы тела).
- Уменьшить воздействие профессиональных вредностей (не пренебрегать использованием средств индивидуальной защиты, если вы работаете на вредных производствах).
- Своевременно лечить острые заболевания мочеполовой системы.
Следование этим простым правилам поможет существенно снизить риск развития онкологий мочевого пузыря.
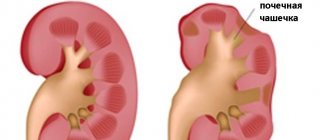
Рак почки: симптомы и лечение
Рак почки относится к группе онкологических заболеваний. Этот патологический процесс может носить как односторонний, так и двухсторонний характер. Рак почек быстро начинает прорастать глубоко в почечную ткань и метастазирует в соседние органы и системы. Опухолевые клетки способствуют разрушению здоровых тканей, замещают их. Вследствие этого орган не может полноценно принимать участие в фильтрации крови, нарастает интоксикация организма.
Существует мировая тенденция к увеличению количества случаев рака почек. Это связано со значительным увеличением продолжительности жизни населения в развитых странах. Ежегодно в России рак почек выявляется более чем у 20 тысяч человек. Мужчины страдают от онкологии почек чаще, однако у женщин эта патология более часто становится причиной летального исхода.
Рак почек встречается и у детей. Онкология в детском возрасте представлена эмбриональной нефробластомой. На ее долю приходится 90% опухолевых поражений почек у детей. Ее основными особенностями являются:
- быстрый рост и метастазирование;
- наследственная предрасположенность выявляется всего в 2% случаев;
- наиболее часто выявляется в возрасте от 2 до 5 лет;
- около 10% случаев сопровождает иные пороки развития;
- до 10% случаев – двустороннее поражение почек.
До сих пор не удалось достоверно установить факторы риска развития патологий почек. Однако, считается, что появлению почечной онкологии способствуют:
- табакокурение (в том числе, пассивное);
- длительный прием мочегонных лекарственных препаратов;
- профессиональные вредности (сельскохозяйственные химикаты, красители и т.д.);
- избыточная масса тела, метаболический синдром;
- артериальная гипертензия;
- сахарный диабет;
- длительный гемодиализ;
- вирусные гепатиты;
- генетическая предрасположенность;
- поликистоз почек.
Достаточно часто рак почек возникает на фоне нефросклероза, который образуется из-за поражений ткани почек вредными факторами различной этиологии. Раннее выявление факторов риска позволяет минимизировать их воздействие на организм и в перспективе избежать развития онкологии почек.
Симптомы поражения почек онкологическим процессом
Наиболее характерными для внутреннего поражения почек являются:
- артериальная гипертензия (почечного генеза);
- кахексия или значительное снижение массы тела;
- повышенная температура тела, лихорадка;
- амилоидоз (отложение в почках патологического белка амилоида);
- повышенное СОЭ;
- анемия;
- увеличение уровня кальция в крови;
- полицитемия;
- нарушение почечной функции;
- гематурия;
- общая слабость, головокружения;
- тошнота, рвота.
У детей первыми симптомами онкологии почек может быть появление крови в моче, а также плотный, «выбухающий» живот.
Осложнениями рака почки являются:
- Метастазы в легких Сопровождаются кашлем, не связанными с ОРВИ и легочной патологией. Может наблюдаться кровохарканье.
- Метастазы в головном мозге Сопровождаются выраженными болями в области черепа, невралгиями.
- Метастазы в печени Сопровождаются горьким привкусом во рту. Появляются боли в правом подреберье, кожа и слизистые оболочки приобретают желтушный оттенок.
- Метастазы в костях Появляется ломота и боли в костях. Во время рентгенологического исследования обнаруживаются характерные метастатические образования. Повышается частота переломов из-за повышенной хрупкости костной ткани.
Опасность онкологических заболеваний почти заключается в длительном бессимптомном течении. Для того чтобы своевременно диагностировать патологию необходим ответственный подход к своему здоровью: важно регулярно посещать профилактические осмотры и сдавать анализы. Основными диагностическими мероприятиями являются:
- КТ с внутривенным контрастированием;
- УЗИ-диагностика;
- магнитно-резонансная томография;
- почечная ангиография;
- биопсия с гистологическим исследованием;
Для лечения онкологических заболеваний почек применяются:
- оперативные вмешательства;
- иммунная терапия;
- таргетная терапия;
- химиотерапия;
- лучевая терапия;
- гормональная терапия.
Прогноз заболевания более благоприятен при выявлении онкологии на ранней стадии.
Инфекционно-воспалительные заболевания органов мочеполовой системы
Инфекции половой и мочевыделительной систем – это достаточно распространенное явление. Более 50% женщин хотя бы 1 раз в своей жизни испытали на себе симптомы этих заболеваний. Среди мужчин до 35 лет с болезнями мочеполовой системы сталкиваются около 15%. А в возрасте старше 50 лет этот процент стремительно возрастает. В частности, это связано с дебютом аденомы предстательной железы.
В детском возрасте инфекционно-воспалительные процессы встречаются значительно реже, они наблюдаются у 8% девочек и 2% мальчиков.
Коварство воспалительных заболеваний малого таза заключается в высокой вероятности перехода острого воспалительного процесса в хронический, а также в вовлечении в патологию соседних органов и систем. Так, цистит приводит к патологическим изменениям в почках. Поэтому важно своевременно диагностировать патологию и обратиться к специалисту.
Как развиваются инфекции у мужчин и женщин?
Различия в анатомическом строении органов приводят к специфическим проявлениям заболевания.
У женщин инфекции развиваются чаще и быстрее. Это связано с тем, что мочеиспускательный канал у них более короткий и широкий. Это делает проникновение инфекции более быстрым. Поэтому у женщин уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря). Дополнительными предпосылками для развития этих патологий являются близость заднего прохода и влагалища. При нарушениях правил гигиены, микротравмах по время полового акта появляется благоприятная среда для размножения патогенных микроорганизмов.
У мужчин уретра является органом не только мочевыделительной, но и половой системы. По время эякуляции через нее проходит семенная жидкость. Инфекции у мужчин чаще всего развиваются после половых актов, а также при сдавлении мочеиспускательного канала увеличенной предстательной железой. Последний фактор способствует застою мочи и размножению в ней бактерий и вирусов.
Основными симптомами развития инфекционных заболеваний мочеполовой системы являются:
- ощущение неполного опорожнения мочевого пузыря;
- боли во время мочеиспускания;
- болевые ощущения в области живота и поясницы различной степени выраженности и характера;
- жжение во время мочеиспускания;
- изменение цвета мочи, помутнение;
- изменение запаха мочи;
- частые и болезненные позывы к мочеиспусканию.
Помимо местных симптомов инфекции, появляются общие: слабость, тошнота, рвота, повышение температуры тела.
Классификация мочеполовых инфекций различного характера
Инфекционные поражения мочевыделительной системы могут классифицироваться по локализации и характеру течения.
Наиболее частыми по локализации бывают инфекции нижних отделов: мочевого пузыря, уретры. Верхние отделы мочевыделительных путей (почки и мочеточники) поражаются реже.
По характеру течения заболевания могут быть осложненными и неосложненными.
При развитии осложнений появляются нарушения оттока мочи, структурные изменения и дополняются сопутствующими заболеваниями. Чаще всего причиной развития осложненных инфекций становятся атипичные возбудители.
Неспецифические инфекции вызываются представителями условно-патогенной микрофлоры. В норме эти микроорганизмы обитают в организме человека и не вызывают болезней. Но при ослаблении иммунитета стафилококки, стрептококки, кишечные палочки становятся причиной патологии.
Специфическими являются инфекции, которые передаются половым путем:
- гонококки;
- трихомонады;
- хламидии;
- микоплазмы и т.д.
Распространенные возбудители инфекционных заболеваний мочеполовой системы
Самыми распространенными заболеваниями органов мочеполовой системы являются бактерии, вирусы, простейшие и грибки.
Возбудителями неосложненных инфекций являются:
- кишечная палочка (E.Coli) около 90% случаев;
- сапрофитный стафилококк (Staphylococcus saprophiticus) около 5% случаев;
- протей мирабилис (Proteus mirabilis);
- клебсиелла (Klebsiella spp.).
Неосложненный вид инфекций провоцируется, как правило, одним видом бактерий. Осложненные инфекции могут вызываться сочетанием нескольких возбудителей.
Возбудителями специфических инфекций являются:
Гонорея
Возбудителями заболевания являются гонококки Нейссера. Воспалительный процесс локализуется на слизистых оболочках органов мочеполовой системы. При неблагоприятном стечении обстоятельств инфекция может распространяться на прямую кишку, глаза, слизистую оболочку рта и т.д.
Инкубационный период гонореи составляет 3–5 дней. Основными симптомами являются:
- боли во время мочеиспускания;
- гнойные выделения из уретры;
- частые мочеиспускания.
У мужчин гонорея чаще протекает подостро, клиническая картина стерта, симптомы менее выражены.
Хламидиоз
Заболевание чаще всего имеет скрытое течение. Вызывается хламидиями. Основными симптомами являются:
- зуд в области промежности;
- патологические выделения из половых органов;
- боли в пояснице;
- дискомфорт при мочеиспускании.
Хламидиоз составляет около 20% инфекций, передающихся половым путем.
Кто входит в группу риска мочеполовых инфекций?
Заболевания мочеполовой системы могут развиваться в любом возрасте. Однако, наиболее часто подвержены развитию инфекций:
- Женщины Особую группу риска составляют женщины в период менопаузы, а также девушки, не использующие барьерные способы контрацепции.
- Лица с аномалиями развития мочеполовых органов.
- Пациенты с хроническими болезнями мочеполовой системы.
- Пациенты с иммунодефицитными состояниями.
- Пациенты с патологиями эндокринной системы (сахарный диабет).
Диагностика мочеполовых инфекций
В первую очередь следует обратиться к урологу. Также может потребоваться консультация дерматовенеролога при подозрении на инфекции мочеполовых путей.
Далее назначаются лабораторные и инструментальные исследования:
- Анализы мочи (общий анализ мочи, анализ мочи по Нечипоренко).
- Клинический анализ крови с лейкоцитарной формулой.
- Посев мочи на микрофлору (необходим для определения чувствительности микроорганизмов к антибиотикам).
- Биохимический анализ крови (для определения уровня креатинина и мочевины в сыворотке крови).
- СОЭ.
- УЗИ органов брюшной полости и малого таза (для определения состояния почек, мочеточников, мочевого пузыря и т.д.).
- Урографическое исследование.
- Компьютерная томография органов малого таза (при необходимости).
Лечение мочеполовых инфекций
Основная группа препаратов, которая применяется для лечения мочеполовых инфекций, – это антибиотики. В зависимости от выраженности симптомов способ введения подбирается индивидуально. Они могут назначаться в форме таблеток, внутримышечных или внутривенных инъекций. Сейчас практически в любой аптеке можно приобрести антибактериальные препараты без рецепта. Однако, заниматься самолечением не стоит. Если не определить чувствительность патогенных микроорганизмов к антибиотику или выбрать неверную тактику лечения, течение заболевания лишь усугубится.
Для проведения качественного лечения обязательно стоит обратиться за квалифицированной медицинской помощью.
Преимущества лечения в медицинском центре Целитель
В диагностике заболеваний мочеполовой системы важен комплексный подход. Патологии могут быть крайне разнообразны в своих проявлениях, поэтому требуется большое количество лабораторных и инструментальных методик исследований, а также необходимы консультации у смежных специалистов.
В медицинском центре Целитель все профессионалы собраны в одном месте. Наши высококвалифицированные специалисты разберутся даже в самых сложных клинических случаях. Наша политика – назначение только тех исследований, которые необходимы для подтверждения и дифференцировки диагноза. Никаких переплат за ненужные анализы!
Все обследования вы сможете быстро и комфортно пройти в одном месте. Наша клиника стремится помочь каждому пациенту как можно скорее вернуться к активному и здоровому образу жизни!
УЗИ органов малого таза
Ультразвуковое исследование – основной способ эффективно распознать пиелонефрит, цистит или уретрит диагностика которых осложняется сходством симптомов и наличием сопутствующих заболеваний. Это и самый дешёвый и безопасный способ (в сравнении с компьютерной томографией и тем более МРТ. Примером может служить УЗИ простаты, цена которого не превышает 500 рублей в большинстве платных клиник и отделений. Часто УЗИ предстательной железы выполняется вместе с обследованием других органов малого таза.