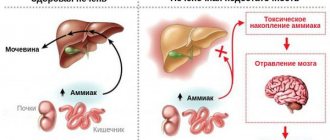
Гипотрофия у детей
К хроническому расстройству питания могут приводить различные факторы, действующие в пренатальном или постнатальном периоде.
Внутриутробная гипотрофия у детей связана с неблагоприятными условиями, нарушающими нормальное развитие плода. В пренатальном периоде к гипотрофии плода и новорожденного могут приводить патология беременности (токсикоз, гестоз, фетоплацентарная недостаточность, преждевременные роды), соматические заболевания беременной (сахарный диабет, нефропатии, пиелонефрит, пороки сердца, гипертония и др.), нервные стрессы, вредные привычки, недостаточное питание женщины, производственные и экологические вредности, внутриутробное инфицирование и гипоксия плода.
Внеутробная гипотрофия у детей раннего возраста может быть обусловлена эндогенными и экзогенными причинами. К причинам эндогенного порядка относятся хромосомные аномалии и врожденные пороки развития, ферментопатии (целиакия, дисахаридазная лактазная недостаточность, синдром мальабсорбции и др.), состояния иммунодефицита, аномалии конституции (диатезы).
Экзогенные факторы, приводящие к гипотрофии у детей, делятся на алиментарные, инфекционные и социальные. Алиментарные влияния связаны с белково-энергетическим дефицитом вследствие недостаточного или несбалансированного питания. Гипотрофия у ребенка может являться следствием постоянного недокармливания, связанного с затруднением сосания при неправильной форме сосков у матери (плоские или втянутые соски), гипогалактией, недостаточным количеством молочной смеси, обильным срыгиванием, качественно неполноценным питанием (дефицитом микроэлементов), плохим питанием кормящей матери и пр. К этой же группе причин следует отнести заболевания самого новорожденного, не позволяющие ему активно сосать и получать необходимое количество пищи: расщелины губы и неба (заячья губа, волчья пасть), врожденные пороки сердца, родовые травмы, перинатальные энцефалопатии, пилоростеноз, ДЦП, алкогольный синдром плода и пр.
К развитию приобретенной гипотрофии склонны дети, болеющие частыми ОРВИ, кишечными инфекциями, пневмонией, туберкулезом и др. Важная роль в возникновении гипотрофии у детей принадлежит неблагоприятным санитарно-гигиеническим условиям – плохому уходу за ребенком, недостаточному пребыванию на свежем воздухе, редким купаниям, недостаточному сну.
Публикации в СМИ
Гипотрофия — вид дистрофии, хроническое нарушение питания и трофики тканей, характеризующееся относительным снижением массы тела ребёнка по отношению к его длине, нарушающее правильное развитие и функции отдельных органов и систем. По времени возникновения различают пренатальную, постнатальную и смешанную гипотрофии. Частота. В 3–5% случаев к педиатру обращаются по поводу недостаточной прибавки массы тела.
Этиология. Гипотрофия — полиэтиологичный синдром; может сопровождать различные заболевания.
• Экзогенные причины •• Алиментарная (недокорм, перекорм, дисбаланс поступления питательных веществ) •• Инфекционная (острые инфекции, сепсис) •• Токсическая (отравления, ожоги, применение цитостатиков) •• Социальные факторы (дефект воспитания, низкий социальный уровень семьи и т.п.).
• Эндогенные причины •• Эндокринные и нейроэндокринные расстройства — аномалии вилочковой железы, гипотиреоз, адреногенитальный синдром, гипофизарный нанизм •• Пороки развития органов •• Наследственные энзимопатии ••• Нарушение всасывания в кишечнике (целиакия, недостаточность дисахаридаз, синдром мальабсорбции) ••• Нарушение расщепления пищевых веществ (муковисцидоз) •• Первичные нарушения обмена веществ (белковый, углеводный, жировой виды обмена).
Генетические аспекты. Гипотрофия — проявление многих генетических заболеваний; например, гипотрофией сопровождаются почти все хромосомные болезни, десятки менделирующих синдромов, особенно синдромы нарушенного всасывания (муковисцидоз, целиакия, лактазная недостаточность и др.).
Клиническая картина.
• Степени гипотрофий •• Гипотрофия I степени ••• Дефицит массы тела — 10–20% ••• Состояние ребёнка удовлетворительное ••• При осмотре — незначительное снижение количества подкожной жировой клетчатки на животе •• Гипотрофия II степени ••• Дефицит массы тела — 20–30%, возможно отставание в росте на 2–4 см ••• Общее состояние страдает незначительно ••• Лабильность нервной системы (возбуждение, апатия, вялость, снижение эмоционального тонуса) ••• Бледность, сухость и шелушение кожных покровов, снижение эластичности кожи и тургора мягких тканей ••• Подкожная жировая клетчатка сохранена только на лице ••• Признаки нарушения микроциркуляции (мраморность кожи, снижение температуры тела) ••• Диспептические расстройства (тошнота, рвота, запоры) ••• Возможно нарушение дыхания (тахипноэ), сердечной деятельности (приглушённость сердечных тонов, артериальная гипотензия, склонность к тахикардии) ••• Возможна задержка в психомоторном развитии ••• Часто выявляют анемию •• Гипотрофия III степени ••• Дефицит массы тела — более 30%, выраженная задержка развития ••• Общее состояние тяжёлое, вялость, слабость, анорексия, утрата приобретённых навыков ••• Кожа сухая, бледная, с сероватым оттенком, свисает складками ••• Полное отсутствие подкожной жировой клетчатки, атрофия мышц ••• Возможны признаки обезвоживания — сухость слизистых оболочек, западение большого родничка, поверхностное дыхание, артериальная гипотензия, приглушение сердечных тонов, нарушение терморегуляции, выраженная жажда ••• Лицо Вольтера (треугольной формы) ••• Дефицит роста достигает 4–6 см.
• Пренатальная гипотрофия. В эту группу гипотрофий можно включить задержку внутриутробного развития. По тяжести внутриутробного гипоксического поражения головного мозга и клинических проявлений различают следующие формы •• Невропатическая — характеризуется незначительным снижением массы тела, нарушением аппетита и сна ребёнка •• Нейродистрофическая — снижение массы и длины тела, отставание в психомоторном развитии, стойкая анорексия •• Нейроэндокринная — нарушение эндокринной регуляции психомоторного развития, функционального состояния органов •• Энцефалопатическая — грубое отставание в физическом и психическом развитии, выраженный неврологический дефицит, гипоплазия костной системы, полигиповитаминоз.
Диагностика • Анамнез жизни (акушерский и постнатальный) — течение беременности, токсикозы, заболевания матери; течение родов, длительность безводного промежутка, применение акушерских пособий; ежемесячная прибавка массы тела ребёнка, перенесённые заболевания в раннем неонатальном периоде • Социальный анамнез (жилищно-бытовые условия, социально-экономическое состояние семьи) • Наследственный анамнез — обменные, эндокринные заболевания, энзимопатии у членов семьи • Осмотр — антропометрические данные, состояние кожи и подкожной клетчатки, физикальные данные • Дефицит массы тела (в процентах) определяют по следующей формуле.
где ДМ — долженствующая масса с учетом роста; ФМ — фактическая масса. Для оценки гипотрофии можно пользоваться таблицами центильных распределений массы по длине тела (Мазурин А.В., Воронцов И.М., 1985)
Лабораторные исследования • ОАК — гипохромная анемия, увеличение Ht вследствие повышения вязкости крови, увеличение СОЭ, возможны лейкопения, тромбоцитопения • Общий и биохимический анализы мочи • Биохимический анализ крови • Исследование КЩР, содержания электролитов (калий, кальций, натрий) • Иммунограмма (при инфекционных процессах) • Копрограмма • Кал на дисбактериоз • Эндокринный профиль (по показаниям) — исследование функций щитовидной железы, надпочечников, определение концентрации глюкозы в крови • Исследование хлоридов пота при подозрении на муковисцидоз • Бактериологическое и вирусологическое исследования при подозрении на внутриутробные инфекции и при инфекционных процессах • Консультации невропатолога, эндокринолога, окулиста.
Препараты, влияющие на результаты. Применение антибиотиков вызывает или усугубляет дисбактериоз кишечника, опосредовано влияя на кишечное всасывание.
Специальные методы исследования • Рентгенологическое исследование органов грудной клетки для исключения специфического лёгочного процесса (при муковисцидозе, туберкулёзе) • Рентгенография кистей рук для определения костного возраста • Рентгенография костей черепа (состояние «турецкого седла») • ЭКГ для исключения ВПС.
ЛЕЧЕНИЕ
Режим • Амбулаторный при I и II степенях с удовлетворительной переносимостью пищевых нагрузок • Госпитализация обязательна в следующих ситуациях •• Возраст до 1 года •• Наличие сопутствующей патологии внутренних органов и/или инфекционных заболеваний •• II стадия гипотрофии с низкой толерантностью к пищевым нагрузкам •• III стадия гипотрофии • Лечебная гимнастика и массаж.
Лечебное питание
• Первая фаза — адаптационный период. Цель — определение и повышение толерантности ребёнка к пищевым продуктам •• Восстановление водно-солевого обмена •• Пищевые нагрузки уменьшены по сравнению с нормой ••• До 2/3 необходимого объёма пищи при гипотрофии I степени ••• До 1/2–1/3 необходимого объёма пищи при гипотрофии II–III степеней ••• Или 100 мл грудного молока на 1 кг фактической массы тела при I–II степенях •• Парентеральное питание при II степени составляет 1/3 получаемого объёма пищи; при III степени — от 1/2 до 2/3 в зависимости от тяжести состояния ребёнка. Состав вводимой жидкости — коллоиды и кристаллоиды в соотношении 1:1.
• 2-я фаза — репарационный период. Цель — восстановление всех видов обмена, переход к полному кишечному питанию. Расчёт рациона проводят по энергетическим затратам — 150–180 ккал/кг фактической массы в зависимости от степени тяжести гипотрофии. Постепенное введение всех пищевых и витаминных добавок в возрастных пропорциях.
• 3-я фаза — усиленное питание. Цель — восстановление поступления питательных веществ в пересчёте на долженствующую по возрасту массу тела.
Лекарственная терапия • Широко применяют применяются аскорбиновую кислоту, тиамин, пиридоксин, цианокобаламин, ретинол, витамин E, фолиевую кислоту, кальция пантотенат. Ферментные препараты: панкреатин, панзинорм форте, панкреатин+жёлчи компоненты+гемицеллюлаза • Для повышения аппетита и стимуляции анаболических процессов — маточное молочко (новорождённым — по 2,5 мг, детям старше 1 мес — по 5 мг в виде свечей 3 р/сут в течение 7–15 дней; противопоказан при болезни Аддисона и идиосинкразии к препарату), горечи, оротовая кислота, калиевая соль (по 10 мг/кг/сут в 2–3 приёма в течение 3–5 нед), карнитина хлорид (по 4–10 капель 20% р-ра 3 р/сут), кальция глицерофосфат по 0,05–0,2 г 2–3 р/сут • Анаболические стероиды (под контролем костного возраста) — нандролон, метандиенон • Препараты парентерального питания+левокарнитин • При сопутствующем аллергическом процессе — антигистаминные препараты • При дисбактериозе кишечника — колибактерин, бификол, лактобактерин, бифидумбактерин • При пренатальной дистрофии — седативные средства, церебролизин, глутаминовая кислота • Гормональные препараты (тиреоидин, инсулин) — при необходимости • Лечение сопутствующей патологии и инфекционных осложнений.
Течение и прогноз. При своевременном и рациональном лечении, включающем питание и медикаментозную терапию, прогноз благоприятный. Осложняют течение гипотрофии отсутствие ухода за ребёнком в асоциальных семьях, сопутствующая патология и инфекционные заболевания. В случае пренатальной гипотрофии прогноз зависит от степени гипоксического поражения головного мозга.
Профилактика • Укрепление здоровья женщин до и во время беременности.• Рациональное вскармливание и сбалансированное питание • Организация правильного режима • Тщательный уход за ребёнком • Физическое воспитание и закаливание • Контроль за прибавкой массы тела • Проведение расчётов питания и своевременная его коррекция.
Примечание. В последние годы пренатальную гипотрофию рассматривают как проявление задержки внутриутробного развития (ЗВУР), то есть как гипотрофический вариант ЗВУР.
Сокращение. ЗВУР — задержка внутриутробного развития.
МКБ-10 • P05 Замедленный рост и недостаточность питания плода • P07 Расстройства, связанные с укорочением срока беременности и малой массой тела при рождении, не классифицированные в других рубриках
Признаки
Различают несколько стадий мышечной гипотрофии:
- Во всем теле уменьшается количество подкожной клетчатки. Человек теряет до 20% массы тела. У него отмечается бледность, слабый аппетит, тонус мышц снижается;
- Подкожная клетчатка на животе и грудной клетке практически пропадает. Кожа становится серой, мышцы дряблыми, печень увеличивается в размере. Возникают расстройства психического здоровья, раздражительность;
- Резкое истощение (кахексия) возникает при потере пациентом 30% мышечной массы. Состояние требует проведения интенсивной терапии.
К общим симптомам мышечной гипотрофии относят следующие признаки:
- Постоянные боли в мышцах;
- Слабость;
- Неспособность выполнять обычные движения;
- Значительную потерю массы тела.
Если участки гипотрофии мышц располагаются симметрично, это вызывает подозрение на миопатию или спинальную амиотрофию. При прогрессирующей мышечной дистрофии наблюдается относительно изолированная гипотрофия четырехглавой мышцы бедра или двуглавой мышцы плеча. Если гипотрофии располагаются в дистальных отделах конечностей, речь идёт о полинейропатии (с нарушением чувствительности и утратой рефлексов в дистальных отделах конечностей) или миотонической дистрофии Штейнерта.
Односторонние приобретенные изолированные гипотрофии мышц всегда являются следствием поражения корешка, сплетения или периферического нерва. Решающим для топического диагноза служит характерное распределение процесса гипотрофии и нарушений чувствительности или же длительного бездействия мышцы. Гипотрофия четырехглавой мышцы возникает при артрозе коленного сустава и при саркоме бедра. Фокальные гипотрофии отдельных мышц или групп мышц, изолированные, а иногда и симметричные могут медленно прогрессировать в течение многих лет. Это является признаком очагового поражения ганглионарных клеток передних рогов или ишемии в зоне кровоснабжения артерии.
Часто возникает гипотрофия икроножных мышц. При прогрессирующей мышечной дистрофии иногда в значительно гипотрофированных мышцах определяются участки с сохранными мышечными волокнами, которые выглядят как узелки. Их врачи Юсуповской больницы отличают от мышечного валика, который образуется при разрыве короткой головки двуглавой мышцы плеча и заметен на сгибательной поверхности плеча.
Симптомы гипотрофии
Клиническая картина гипотрофии представлена следующими признаками:
- Трофические нарушения:
- снижение массы тела;
- нарушение пропорциональности телосложения;
- изменения кожных покровов: снижение эластичности, сухость, шелушение, бледность кожи; также определяются симптомы гиповитаминоза (ломкость ногтей, выпадение волос, заеды и др.);
- истончение подкожно-жирового слоя на животе, туловище, конечностях, при тяжелой гипотрофии — на лице ребенка.
- Изменения со стороны ЦНС:
- плаксивость, раздражительность или наоборот, вялость, апатия;
- нарушение режима сна;
- задержка нервно-психического развития;
- слабость в мышцах;
- расстройство терморегуляции.
- Снижение пищевой толерантности:
- потеря аппетита, в некоторых случаях возможен полный отказ от пищи;
- проявления диспепсии: тошнота, рвота, нарушение стула (запор или диарея).
- Снижение иммунологической реактивности. Дети с данной патологией часто подвержены инфекционным заболеваниям, имеют склонность к затяжному течению воспалительных процессов, возможно развитие атипичных вариантов течения заболеваний, септических состояний.
Стоит отметить, что выраженность симптомов может различаться в зависимости от стадии гипотрофии. При обнаружении у ребенка перечисленных признаков следует сразу же обратиться за помощью к педиатру для своевременной диагностики и терапии заболевания.
Способы лечения
Лечение гипотрофии у детей начинается с подбора адекватной диетотерапии. Диету подбирают в два этапа:
- выясняют, наличие непереносимости каких-либо продуктов питания;
- проводят расчет питания ребенку с гипотрофией.
Расчет проводят, исходя из массы тела малыша, его роста и формы выраженности болезни. Питание должно быть дробным, при необходимости порции корректируют в большую или меньшую сторону, поэтому необходим контроль врача за ходом лечения.
Диетотерапию сопровождают медикаментозным лечением, основанном на подборе ферментов, витаминов, гормональных анаболических препаратов при необходимости.
Последствия гипотрофии
При своевременном обращении за медицинской помощью и адекватной терапии прогноз благоприятный, однако при продолжительном игнорировании основных симптомов заболевания возможно развитие у ребенка следующих осложнений:
- нарушение умственного и физического развития;
- дефицитные состояния (рахит, анемии и др.);
- затяжные простуды, более тяжелое течение различных воспалительных заболеваний (пневмония, отит, энтероколит и др.).
При гипотрофии третьей степени, даже при проводимом лечении, смертность составляет порядка 50%.
Симптоматика
Симптомы гипотрофии у ребенка зависят от стадии заболевания.
На I стадии признаки может определить врач, внимательно осмотрев маленького пациента. Обращают внимание на недостаточно интенсивное прокрашивание и снижение тургора кожи, недостаток жировой прослойки в области живота.
На II стадии выражено нарушение двигательной активности, аппетита. Кожа больного становится дряблой, шелушится, не расправляется самостоятельно при легких деформациях. Слой подкожно-жировой клетчатки сохраняется только на лице. Регистрируются частые отклонения в функционировании других систем, приступы тахикардии или слишком низкое артериальное давление.
На II стадии выявляется плохая реакция на внешние раздражители, лицо также теряет слой подкожно-жировой клетчатки, отмечается атрофия мышц. Характерные признаки — западение глазных яблок и области родничка. Появляются нарушения стула и мочеиспускания, часто встречается рвота.
Лечение
Неврологи Юсуповской больницы назначают пациентам, страдающим дистрофией мышц, комплексное лечение, направленное на устранение причины заболевания, оказывающее влияние на механизмы развития патологического процесса, уменьшающее проявления болезни. Для улучшения кровотока в периферических сосудах применяют ангиопротекторы (трентал, пентоксифиллин, курантил), низкомолекулярный декстран, препараты простагландина Е (вазапростан). После расширения сосудов но-шпой и папаверином улучшается снабжение мышечных волокон кислородом и питательными веществами.
Нормализуют обменные процессы и проведение нервных импульсов витамины группы В (тиамина гидрохлорид, пиридоксина гидротартрат, цианокобаламин). Стимулируют регенерацию мышечных волокон и восстанавливают объём мышц биологические стимуляторы: алоэ, актовегин, плазмол. Для восстановления мышечной проводимости применяют прозерин, галантамин, армин.
Диагностика гипотрофии
В основе диагностики гипотрофии лежит не только определение факта наличия дефицита массы тела у ребенка, но и выяснение непосредственной причины развития данного патологического состояния. Обязательным этапом является осмотр ребенка педиатром, а также беседа с родителями, в ходе которой врач узнает все необходимые анамнестические данные. После тщательного физикального обследования ребенка и анализа анамнеза жизни и заболевания назначаются дополнительные лабораторные и инструментальные исследования, консультации узких специалистов (детского эндокринолога, гастроэнтеролога и др.).
Лабораторная диагностика обязательно должна включать в себя проведение общеклинических анализов (общего анализа крови и мочи), копрограммы, биохимического исследования крови с определением глюкозы, общего белка (а также его фракций), печеночных проб и других показателей.
Из инструментальных методов диагностики обязательным является проведение УЗИ органов брюшной полости, электрокардиографии (ЭКГ), эхокардиографии (УЗИ сердца).
По необходимости, при наличии показаний проводят и другие исследования, которые помогают определить основное заболевание, на фоне которого возникла гипотрофия.
Факторы, приводящие к развитию
Причины, сопутствующие заболеванию, могут быть внешними и внутренними. К первой группе, характеризующейся нарушениями в организме, относят:
- энцефалопатии, из-за которых нарушается работа не только нервной системы, но и происходят вторичные изменения в работе других органов;
- патологическое развитие ткани легких, из-за чего организм не получает необходимое количество кислорода, замедляя свои внутренние процессы;
- врожденные патологические изменения в функционировании ЖКТ, приводящие к недостаточному усвоению пищи;
- хирургические операции на кишечнике, приводящие к его укорочению;
- заболевания системы иммунитета, приводящие к невозможности бороться с инфекциями;
- эндокринные изменения (чаще всего гипотиреоз или гипофизарный нанизм);
- наследственные болезни, нарушающие процесс усвоения некоторых элементов питания (галактоземия, фруктоземия и др.).
Во вторую категорию входят:
- недостаточную питательность грудного молока;
- недокорм;
- воздействие токсических факторов на организм;
- частые инфекционные заражения.