Рак поджелудочной железы – это злокачественное новообразование, развивающееся из железистой ткани или протоков. Онкология поджелудочной железы поражает орган и очень быстро внедряется в близлежащие ткани. Проявления рака поджелудочной железы зачастую невидимы, до тех пор, пока не наступают последние стадии. Первые признаки болезни поджелудочной железы начинают появляться, когда образование увеличилось в объемах и начало распространяться в организме, пуская метастазы в лимфоузлы, печень, кости, легкие и другие органы и системы.
Научно-практический центр хирургии располагает ультрасовременным оборудованием для борьбы с онкозаболеваниями. Диагностику и лечение проводят высококвалифицированные специалисты, которые обладают способами современных методов лечения, прошедшие практическое и теоретическое обучение по передовым технологиям лечения рака в признанных мировых онкологических центрах.
Стадии рака поджелудочной железы:
1 стадия– опухоль до 2х см. Не распространяется за пределы органа.
2 стадия – раковые клетки проникают в соседние органы и в лимфосистему. Метастазы отсутствуют.
3 стадия – опухоль прорастает в селезенку, нервы, 12 перстную кишку, почечную артерию и аорту.
4 стадия – опухоль дает метастазы. Появляется тяжелейшая интоксикация, асцит, развивается сахарный диабет.
Симптомы
В начальном периоде заболевание не проявляется. Когда новообразование увеличивается и прорастает в нервные волокна, появляется боль в правом подреберье. Затем перекрывается желчный проток и развивается механическая желтуха. Общая клиника рака головки поджелудочной железы:
- боль;
- пожелтение кожи, склер глаз, слизистой оболочки;
- снижение веса;
- бесцветный кал, тёмно-коричневая моча;
- признаки интоксикации (угнетение аппетита, тошнота, рвота, слабость, аритмии, брадикардия, падение артериального давления, головокружения, потеря сознания);
- синяки и подкожные кровоизлияния, тромбозы глубоких вен;
- возможна лихорадка;
- кожный зуд.
Поджелудочная железа условно делится на три части – головку, тело и хвост. Все они выполняют одинаковую функцию, однако головка находится в тесном контакте с холедохом (общим желчным протоком), верхними отделами кишечника, печенью, желудком. Именно поражение органов-соседей даёт такую симптоматику и ухудшает состояние пациента. При новообразованиях в теле и хвосте ПЖ клинические проявления будут иными.
Опухоль поджелудочной лечение:
Хирургические методы:
Панкреатодуоденальная резекция– удаление головки и тела поджелудочной железы, 12 перстной кишки, части холедоха и желудка.
Резекция хвоста поджелудочной железы– удаление дистальной части поджелудочной железы вместе с селезенкой и лимфатическими узлами.
Паллиативная операция– проводится, когда опухоль нерезектабельная, ее целью является облегчение жизни человека.
Химиотерапия– введение в организм больного химиотерапевтическихпрепаратов, уничтожающих раковые клетки.
Лучевая терапия (радиотерапия) – облучение раковых клеток малой дозой рентгеновского излучения, в ходе чего они уничтожаются.
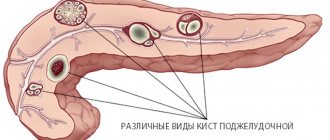
ДРУГИЕ ОСТРОВКОВО-КЛЕТОЧНЫЕ ОПУХОЛИ
Липомы могут вызвать диарею, «панкреатическую холеру», синдром WDHA (водная диарея, гипокалиемия, ахлоргидрия), 50% из их числа относятся к злокачественным образованиям. Для глкжагоном характерны кожные поражения ( мигрирующая некролитическая эритема ), диабет, глоссит, анемия, потеря массы тела, депрессия и венозный тромбоз; 75% глюкагоном относят к злокачественным опухолям. Лучшим лечением служит резекция. Клинические проявления соматостатином включают диабет, диарею, стеаторею, ахлоргидрию, желчные конкременты, мальабсорбцию и абдоминальную боль. Все эти симптомы приписывают избыточному уровню соматостатина. В лечении наиболее часто используют стрептозоцин, дакарбазин, доксорубицин.
Консультация по платным услугам
Показать телефоны
Прогноз
Рак поджелудочной железы– один из самых неблагоприятных в плане прогноза. Связано это с тем, что данная патология очень быстро прогрессирует, при этом, не проявляя себя никакими признаками. Последствия хирургического вмешательства на ПЖ точно спрогнозировать нельзя. Хирургическое вмешательство может быть назначено лишь в 30-40 %, а пятилетняя выживаемость после операции составляет всего 50-60%. Без операции, при паллиативном лечении не превышает 1-2 года. И всего лишь 3-4% больных, которым не проводилась операции, могут преодолеть 5 – летний порог выживаемости.
ГАСТРИНОМА
Клинические проявления. Для заболевания характерна оригинальная триада Золлингера—Эллисона: пептические язвы, имеющие атипическую локализацию и обладающие фульминантным, агрессивным течением, экстремальная гиперсекреция желудочного содержимого и наличие не-р-островково-клеточной опухоли поджелудочной железы. Может начинаться как простое заболевание и заканчиваться появлением тяжелых осложнений (перфорации, обструкции, кровотечения, рефрактерности к терапии). Стандартное медикаментозное и хирургическое лечение неэффективно. Отмечают случаи, сопровождающиеся значительной диареей и стеатореей.
Диагностика. Проявления, типичные для гастриномы, включают высокие скорости базальной секреции ВАО/МАО (= или >0,6), гипертрофированные складки слизистой оболочки желудка, гипергастринемию натощак (более 200 пг/мл) или пароксизмальное повышение уровня гастрина в ответ на введение секретина, визуализацию панкреатической опухоли при использовании КТ.
Патология и патофизиология. Гастриномы представляют собой не-р-островково-клеточные опухоли поджелудочной железы, размер которых составляет 2-10 мм. В литературе существуют различные данные относительно злокачественного потенциала гастрином, хотя отмечают его уровень, равный или превышающий 90%. Наблюдают наличие гастрином в стенке двенадцатиперстной кишки. Новообразования обладают медленным ростом, метастазируют поздно; причиной летального исхода часто оказывается язвенная болезнь. Случаи гастрином описаны как проявления синдрома МЭА-1 (триада Вермера: гипофиз, околощитовидные железы, поджелудочная железа), при котором опухоли отличаются тем, что они множественны и доброкачественны.
Лечение. Оригинальным методом лечения является гастрэктомия. Однако использование блокаторов гистаминовых Н2-рецепторов и омепразола с выполнением проксимальной селективной ваготомии или без нее могут контролировать состояние больных, имеющих заболевание, не подлежащее резекции.
Причины
Причины развития заболеваний данной группы весьма разнообразны. Среди основных можно выделить следующие:
- Курение.
- Злоупотребление алкоголем.
- Заболевания обмена веществ (ожирение, диабет 2 типа).
- Неправильное питание (потребление фастфуда, жирной и жареной пищи, недостаток в рационе растительных волокон).
- Хронические воспалительные заболевания поджелудочной железы (панкреатиты) в анамнезе.
- Проживание в неблагоприятной экологической обстановке, в условиях повышенного содержания в атмосфере асбеста, кадмия, бензола, нефтепродуктов, сажи, фенольных смол; вредные условия труда (сильная запыленность, повышенная температура).
Как лечится желтуха
Особый случай заболевания – сопутствующая желтуха вследствие сдавления общего желчного протока раковой опухолью, поэтому на первом этапе хирургически восстанавливается отток желчи, а через некоторое время решается вопрос о радикальной операции.
Восстановление проходимости желчного протока возможно несколькими способами, которые выбираются индивидуально в зависимости от состояния пациента, локализации поражения и его размеров: в проток устанавливается расширитель – стент или катетер; формируется обходной путь выведения желчи в кишку.
Методы исследования
Основываясь на жалобах пациента и данных первичного осмотра, врач решает, как выявить рак поджелудочной железы и назначает необходимое обследование. Если полученные результаты не позволяют получить нужную информацию, проводятся дополнительные исследования.
Для диагностики рака поджелудочной железы применяются:
- Методы лабораторной диагностики – анализ уровня опухолевого маркера СА-19-9 в крови и биопсия поджелудочной железы.
- Методы визуализации очага – КТ, МРТ, ПЭТ, УЗИ, эндоскопическая ультрасонография (ЭУС) и ретроградная холангиопанкреатография (ЭРХПГ). Учитывая, что сканирование любым способом не всегда дает точную и полную картину, для уточнения характера и стадии процесса больным с диагнозом «рак поджелудочной железы» может потребоваться обследование органов брюшной полости с помощью лапароскопа.
Биопсия поджелудочной железы – как делают и что хотят узнать
В процессе ЭУС, ЭРХПГ или лапароскопии врач может выполнить биопсию – взять небольшой фрагмент ткани из проблемного места для исследования под микроскопом.
Материал для анализа также может быть получен с помощью пункционной биопсии. Для этого специалист прокалывает брюшную стенку больного специальной толстой полой иглой и под контролем УЗИ или КТ подводит ее к нужному месту.
Биопсия поджелудочной железы дает возможность дифференцировать раковые и доброкачественные новообразования, а также определить степень злокачественности опухоли.
Анализ специфических онкомаркеров
Основной онкомаркер рака поджелудочной железы – CA19-9. Определение его уровня входит в комплексное обследование при постановке диагноза, применяется при оценке тяжести заболевания, используется для контроля эффективности лечения и прогноза.
Кроме того, может анализироваься содержание CA242, TPS и других специфических маркеров. Как правило, заключение делается на основании результатов нескольких тестов.
При прохождении любых исследований важно не забывать: результаты диагностики зависят не только от того, как определяют рак поджелудочной железы, но и от правильной подготовки к обследованию. Тщательное соблюдение рекомендаций врача облегчает задачи специалистов, ускоряет процесс постановки диагноза, позволяет назначить адекватное лечение и скорректировать его при возникшей необходимости.
Трансабдоминальное УЗИ
Этот классический метод входит в стандартный комплекс первичной диагностики. Исследование позволяет специалисту увидеть аномальные изменения органа. Информативность традиционного УЗИ недостаточно высока, поэтому его результаты не могут быть использованы в качестве единственного или основного критерия при постановке диагноза.
Компьютерная томография
Данный вид сканирования позволяет получить детальное изображение внутренних органов. Исследование проводится при необходимости уточнить размер и местоположение новообразования, а также определить наличие вторичных очагов (метастазов).
Магнитно-резонансная томография
Принцип получения изображений при МРТ отличается от принципа сканирования внутренних органов с помощью компьютерного томографа. В некоторых случаях магнитно-резонансная томография более информативна, чем КТ. По сравнению с компьютерной томографией и другими видами сканирования, выполнение МРТ занимает больше времени.
Позитронно-эмиссионная томография
ПЭТ – современный способ визуализации, возможности которого неоценимы при изучении опухолей с нечеткими границами или злокачественных новообразований, ткани которых мало отличаются от здоровых тканей окружающих органов.
Метод основан на различной скорости и интенсивности поглощения радиофармпрепаратов раковыми и нормальными клетками. При проведении позитронно-эмиссионной томографии в качестве такого препарата обычно используется радиоактивная глюкоза. По своему действию на организм человека ПЭТ не более опасна, чем обычный рентген.
ПЭТ/КТ
Единовременная визуализация опухолевого очага обоими методами с помощью специальной установки на порядок повышает точность диагностики рака поджелудочной железы.
Эндоскопическая ультрасонография
ЭУС обычно назначается в том случае, если на снимках, полученных с помощью КТ или МРТ, видна лишь небольшая тень. Исследование проводится с помощью специального датчика, закрепляемого на эндоскопическом зонде. Эндоскоп вводится в желудок пациента через рот, точно так же, как это делается при проведении фиброгастродуоденоскопии (ФГДС).
Эндоскопическая ретроградная холангиопанкреатография
ЭРХПГ также выполняется с помощью эндоскопа. С его помощью в 12-ти перстную кишку доставляется контрастное вещество. Затем делается ряд рентгеновских снимков. Исследование показано при наличии желтухи и позволяет выявить опухоли, блокирующие желчные протоки и протоки поджелудочной железы, в которых накапливается контраст. Для полного расслабления пациента перед ЭУС и ЭРХПГ обычно назначаются успокоительные препараты. В качестве альтернативы ЭРХПГ при наличии соответствующего оборудования может проводиться магнитно-резонансная холангиопанкреатография (МРХПГ) без применения контрастных веществ, что особенно ценно для пациентов с аллергией на йодосодержащие препараты.
Лапароскопия
Данный метод относится к так называемой «малой хирургии». Процедура проводится под общим наркозом с помощью специального инструмента – лапароскопа, который через небольшие разрезы вставляется в брюшную полость.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
Экспертное мнение