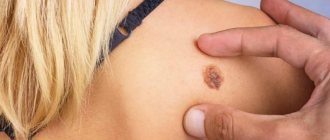
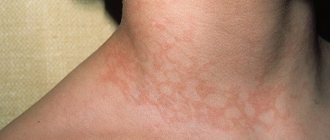
Под новообразованиями кожи принято понимать доброкачественные или злокачественные поражения кожи опухолевой природы на фоне аномального разрастания клеток дермы. Надо сказать, что, как правило, возникшее доброкачественное новообразование рекомендуется удалить, поскольку малейшее травмирование или облучение солнечными лучами существенно увеличивают риск его озлокачествления. К злокачественным новообразованиям кожи следует отнести рак кожи.
Рак кожи является одним из немногих, которое можно почти полностью излечить, вовремя обратившись к врачу. Юсуповская больница предоставляет широкой спектр услуг диагностики и лечения всех форм рака кожи. Опыт ведения пациентов с данной патологией позволяет демонстрировать блестящие результаты. Врачи разрабатывают комплексную индивидуальную программу ведения каждого пациента. В нее входит как диагностика, так и лечение, а также реабилитация. В Юсуповской больнице в максимально короткие сроки устанавливают диагноз и, предотвращая прогрессирование заболевания, подбирают эффективный метод лечения. Условия пребывания комфортные, а весь медперсонал – специалисты своего дела.
Причины развития заболевания
В настоящее время нет однозначного ответа на вопрос от чего бывает рак кожи. Как и многие другие онкологические заболевания, опухоль кожи считается полиэтиологичной патологией. Существует несколько предрасполагающих факторов, наличие которых увеличивает риск возникновения опухолевого очага. К ним относятся:
- Чрезмерное воздействие ультрафиолетовых лучей на кожу. Подобная ситуация возникает при длительном и частом нахождении под солнечными лучами, посещении солярия, работы на улице. Жители Южных регионов находятся в группе риска развития рака кожи.
- Наличие светлой кожи. Недостаток выработки меланина увеличивает возможность возникновения опухоли кожных покровов.
- Ожог кожи. Высокая степень ожога сопровождается рубцеванием кожных покровов. Этот процесс способствует возникновению скрытого канцерогенеза.
- Облучение. Воздействие радиоактивных, ионизирующих лучей обладает пагубным воздействием на кожные покровы. Увеличивается риск образования лучевого дерматита.
- Наличие контакта кожи с токсическими веществами. К данной группе канцерогенов относятся мышьяк, алюминий, титан, никель и другие тяжелые металлы.
- Иммунодефицит. Состояния, при которых происходит снижение защитных функций организма, предрасполагают к формированию опухолевого очага.
- Возраст. Наиболее часто опухолевый процесс кожи поражает людей, чей возраст старше 50 лет.
- Сопутствующие системные заболевания. Врачи выделяют группу патологий, при которых риск развития рака кожи значительно увеличивается. К их числу относятся системная красная волчанка, лейкоз, хронические заболевания кожных покровов.
- Наследственность. Наличие опухоли кожи у предыдущих поколений родственников не является основным фактором риска. Однако отягощенная наследственность в совокупности с другими предрасполагающими состояниями увеличивает возможность развития рака кожных покровов.
- Нанесение татуировок. В данном случае имеется два фактора риска. Это нарушение целостности кожи и введение краски с канцерогенными веществами. Дешевые чернила для тату могут содержать в себе примеси алюминия, титана, мышьяка.
- Большое количество невусов. Врачи призывают следить за состоянием родинок и при малейших изменениях обращаться к специалистам. Травматизация невусов повышает возможность развития рака кожных покровов.
- Чрезмерное употребление алкоголя, курение. Хроническая интоксикация оказывает пагубное воздействие на организм в целом. На этом фоне риск формирования опухолевого процесса увеличивается в несколько раз.
- Употребление в пищу продуктов с высоким содержанием нитратов.
Мнение эксперта
Автор:
Алексей Андреевич Моисеев
Заведующий онкологическим отделением, врач-онколог, химиотерапевт, к.м.н.
Каждый год на территории России регистрируется 9000 случаев впервые выявленной меланомы. Это агрессивная злокачественная опухоль является причиной летального исхода 40% пациентов. Подобная статистика свидетельствует о том, что население страны недостаточно осведомлено о симптомах меланомы. В результате обращение к врачу происходит на поздних стадиях, когда лечение считается малоэффективным.
Врачи Юсуповской больницы определяют локализацию меланомы и назначают соответствующее стадии развития опухоли лечение. Индивидуальный подход к проблеме каждого пациента позволяет снизить количество летальных исходов. Вовремя обнаруженная опухоль характеризуется благоприятным прогнозом для выздоровления. Чем позже выявлена меланома, тем длительнее будет процесс лечения. Его успешность зависит от многих факторов. Основными способами лечения меланомы являются операция, лучевая и химиотерапия. В зависимости от состояния проводится симптоматическая терапия.
Предположить наличие рака кожи можно самостоятельно в домашних условиях. Врачи рекомендуют регулярно осматривать кожные покровы, особенно невусы, на предмет появления патологических образований.
Отзывы о лечении базалиомы
Мария Александровна, 57 лет «Примерно в конце лета 2021 года , у меня на щеке справа появилось красноватое пятнышко размером в горошинку, с неровными краями. Со временем пятно стало увеличиваться в размерах и шелушится. Это меня встревожило и я обратилась в поликлинику к врачу хирургу, тот осмотрел и чёткого ответа, что это он мне не дал. Назначил мне мази, но эффекта от них не было. С истечением времени пятно воспалилось, и превратилась в мокнущую рану, которая стала еще подкравливать. Это мне все надоело и в интернете я наткнулась на клинику ЛазерВита и записалась к врачу хирургу. В день приема меня принял врач хирург Гафаров Сархан Видадиевич, осмотрев рану, ему она сразу не понравилась и он взял цитологию. Мне все объяснив и успокоив записал меня к онкологу Пурцхванидзе Виолетте Александровне через 3 дня, к тому времени и цитология будет готова. Назначил мне пока обрабатывать антисептическими растворами и антибиотики. Через три дня я пришла на прием к Виолетте Александровне, осмотрев рану, она поставила диагноз Базалиома, который был подтвержден цитологически. Она подробно объяснила мне мой диагноз, успокоила меня, объяснила мне все варианты лечения. После чего в этот же день с доктором Сарханом Видадиевичом провели мне операцию: лазерное удаление. Операция прошла без осложнений, все прекрасно зажило. Я хочу выразить благодарность всему коллективу ЛазерВита, а особенно доктору онкологу Пурцхванидзе В.А. и доктору хирургу Гафарову С.В. Спасибо вам большое!
» Все отзывы о лечении базалиомы и других заболеваний.
Виды
Новообразования кожи подразделяют на три вида: доброкачественные, пограничные или предраковые опухоли и злокачественные. Все они различаются способностью давать метастазы в другие органы, осложнениями, а также способностью приводить к летальному исходу. Необходимо добавить, что большое количество родинок на коже или других новообразований доброкачественной природы (папилломы, бородавки) является свидетельством наличия предрасположенности данного человека к онкозаболеваниям. Доброкачественными новообразованиями считаются:
- родинки или невусы;
- атеромы;
- аденомы;
- лимфангиомы;
- гемангиомы;
- фибромы;
- нейрофибромы;
- липомы;
- папилломы.
К пограничным опухолям можно отнести:
- кератоакантому;
- старческую кератому;
- кожный рог;
- пигментную ксеродерму и другие не особо распространенные новообразования.
Злокачественные новообразования представлены меланомой, саркомой, эпителиомой, базалиомой.
При общем осмотре пациента врач-онкодерматолог
Смотрит ВСЕ! Кожу на туловище, лице, шее, конечностях, слизистые, волосистую часть головы.
- Дерматоскопом.
- СИАскопически.
- Цитологически.
- Гистологически!!
Биопсия новообразования кожи
Обязательным диагностическим этапом при новообразованиях кожи является морфологическая верификация процесса, для этого проводится биопсия
. Врач-онколог забирает клетки или ткани в месте поражения опухоли и передает их на исследование патоморфологам, которые формируют свое заключение.
В морфологическом заключении содержатся сведения об опухоли:
- локализация процесса (где находится опухоль);
- диаметр (какой размер опухоли);
- тип роста;
- характеристика края резекции (опухоль удалена полностью или нет).
Врач-онколог выставляет окончательный диагноз и формирует план лечения только после получения результатов выполненной биопсии.
Доброкачественные новообразования кожи
Доброкачественные новообразования обладают медленными темпами роста, в процессе развития они давят на близкорасположенные ткани, однако в них не проникают. Доброкачественные новообразования следующие:
- Липома представляет собой новообразование из жирового слоя;
- папилломы и бородавки. Внешне похожи на наросты на ножке (при травмировании часто переходят в рак) или выпуклости, происхождение – вирусное;
- Дерматофиброма развивается из соединительной ткани. Чаще всего выявляется у представительниц прекрасного пола в молодом и зрелом возрасте. Отличительными особенностями являются небольшой размер (0,3-3 см), медленный рост, несущественные субъективные ощущения. В основном поражает нижние конечности. Дерматофиброму следует отличать от невуса, базалиомы и дерматофибросаркомы;
- Невусы — это различные резко ограниченные гиперпигментированные участки кожи, имеющие различную форму и цвет. Поверхность – как полосатая, так и ровная. Могут наблюдаться бородавчатые разрастания невуса, достигающие двух сантиметров в диаметре. Отличить их от мягких фибром можно по имеющимся на поверхности гиперкератотическим наслоениям (плотные корочки, напоминающие шелушение). Наиболее опасным представителем считается пигментный пограничный невус, в котором присутствует меланин и который может переродиться в меланому;
- Лентиго возникает, как правило, в подростковом периоде на любом участке тела. Внешне выглядит, как гладкое овальное пятно, диаметр которого может доходить до полутора сантиметров. Если данное новообразование возникает в пожилом возрасте, то его называют старческим лентиго;
- Атеромы развиваются из сальной железы. Атерома или эпителиальная киста имеет высокую способность к озлокачествлению в липосаркому. Чаще всего возникает на участках кожи, где сконцентрировано множество сальных желез (кожа головы, лицо, лоб). Это одиночное безболезненное образование, возвышающееся над поверхностью. В случае воспаления и начале процесса нагноения кожа становится красной, при этом возникают болевые ощущения;
- Гемангиома. Существует капиллярная и кавернозная гемангиома. Капиллярная может достигать значительных размеров, а кавернозная, несмотря на более глубокое расположение, больших размеров не достигает. Цвет опухоли зависит от структуры и может варьироваться от красного до синюшно черного оттенка. Показано хирургическое лечение с иссечением опухоли и подлежащих слоев.
На данный момент различают две наиболее распространенных формы: поверхностная и узловая
Поверхностный (впервые выявленный) БКРК:
- чаще развивается на коже туловища и конечностей;
- реже: головы и шеи;
- у пациентов более молодого возраста, с преобладанием женщин.
Важно!
Основной фактор развития — генетический — это наследственная мутация, которая передается потомкам или возникает в связи с экологическим или иным неблагоприятным воздействием внешней среды.Узловая форма (впервые выявленная) БКРК:
- чаще развивается на коже головы
- у пациентов пожилого и старческого возраста
Удаление доброкачественных опухолей кожи
Удаление доброкачественных новообразований кожи необходимо проводить для устранения косметического дефекта, предотвращения сдавления соседних структур и постоянного повреждения.
Оперативное удаление проводится разными способами:
- Классический метод (скальпелем);
- Электрокоагуляция;
- Радиоволновой метод;
- Лазерный метод и др.
Как правило, предпочтение отдается лазерному и радиоволновому методам, так как они наименее травматичны и имеют самый низкий показатель рецидивов.
Выбор метода лечения необходимо проводить только после тщательного обследования и учитывая все индивидуальные особенности пациента.
В Юсуповской больнице предоставляются услуги диагностики и лечения всех доброкачественных новообразований кожи. Наши специалисты помогут за короткое время устранить как косметический дефект, так и предотвратить последствия неправильной тактики лечения.
4.Профилактика базально-клеточного рака
Методы профилактики базально-клеточного рака кожи хорошо всем известны. Часто о них говорят просто как о способах избежать рака кожи в жаркое время года:
- Старайтесь не находиться на солнце в самую сильную жару – с 10 утра до 2 часов дня;
- Носите головные уборы (шляпы с полями) и плотную одежду, находясь на открытом солнце;
- Пользуйтесь солнцезащитными кремами;
- Регулярно проходите обследование у онкодерматолога и сообщайте врачу обо всех подозрительных или меняющих внешний вид образованиях на коже (родинках, пятнах и т.д.).
Предраковые новообразования кожи
Предраковые состояния кожи делят на две основные группы: факультативные, риск озлокачествления которых минимален, и облигатные — предраки, которые, в конечном итоге, обязательно станут онкозаболеваниями.
К предраковым состояниям кожи относятся:
- Пигментная ксеродерма. Данная опухоль развивается вследствие чрезмерной чувствительности кожи к солнечной энергии, в результате кожа теряет свойства к регенерации. Заболевание носит врожденный характер, диагностировать его легко у детей первого года жизни по обилию веснушек на поверхности кожи, которая чаще всего подвергается солнечному излучению. Практически в каждом случае данного заболевания возникает клеточный и плоскоклеточный рак. Очень высокая смертность у людей до двадцати лет с таким заболеванием;
- Кондилома Бушке-Левенштейна, возбудителем которой считается вирус папилломы человека. Данное новообразование обладает бурным ростом, огромными размерами, а также выделяет мутную жидкость с неприятным запахом. Подобное заболевание характеризуется прогрессирующим течением, склонно к прорастанию в близкорасположенные ткани и способно возникать вновь даже после полного хирургического удаления. Кроме того, состояние быстро переходит в плоскоклеточный рак кожи;
- Старческая кератома или старческий кератоз (или солнечный). Как правило, возникает у людей пожилого возраста. Внешне данное состояние выглядит в виде оранжевых или желтых высыпаний на коже размером не более одного сантиметра в диаметре. В дальнейшем на месте высыпаний формируются чешуйки и сухие корки, при механическом отслаивании которых наблюдается небольшая кровоточивость. Если в основании новообразования появляется уплотнение, считается, что это начало озлокачествления опухоли. Но такое явление наблюдается достаточно редко;
- Болезнь Педжета. После 42 лет у женщин вокруг соска и на нем могут наблюдаться участки покраснения со скоплением биологической жидкости, признаками шелушения, мокнутия. Затем на этом участке формируются корки, наблюдается втяжение соска. Развитие данного заболевания может занимать годы. По мнению некоторых онкологов, это состояние является развитием рака на начальной стадии;
- Кожный (старческий) рог. Данное заболевание наблюдается обычно в глубоко пожилом возрасте. Возникает также на открытых участках кожи, которые постоянно сдавливаются или подвержены трению. Первичный кожный рог возникает на здоровой коже, тогда как вторичный после некоторых заболеваний (к примеру, красная волчанка, солнечный кератоз). По окончании своего формирования опухоль имеет вид конусообразного рогового образования, длина которого значительно больше диаметра его основания. Данное заболевание характеризуется длительным течением и имеет склонность к озлокачествлению.
Факторы риска базалиомы
- Светлый тип кожи.
- Рыжие или светлые волосы.
- Длительное воздействие ультрафиолетового излучения.
- Воздействие на кожу радиации.
- Хроническая травматизация кожных покровов, например, натирание неудобной одеждой или обувью.
- Воздействие на кожу химических канцерогенов, в том числе и бытовой химии.
Развитие базалиомы может быть обусловлено генетической предрасположенностью. Такая патология называется синдром Горлина. Для него характерны следующие симптомы: множественные очаги базалиомы, эндокринная патология, нарушение скелета и психической деятельности. Патология начинает проявляться в молодом возрасте.
Злокачественные новообразования кожи
Клетки тканей подобных опухолей сложно дифференцировать на начальном этапе развития. Они утратили способность выполнять собственные функции, могут проникать в близкорасположенные ткани и органы, часто дают метастазы в кровеносные и лимфатические сосуды, формируя опухоли по всему организму. Главными признаками, которые могут свидетельствовать о перерождении доброкачественных новообразований (невуса, пигментных пятен и т.п.) в злокачественные, являются изменяющаяся пигментация родинки, спонтанное и быстрое увеличение новообразования в размерах, ее распространение на другие участки, кровоточивость, изъязвление, то есть те проявления, которых ранее не было.
Злокачественные кожные новообразования делят на несколько групп, в соответствии с их клеточным строением и клиническими проявлениями:
- Меланома — наиболее распространенная злокачественная опухоль. Локализуется в коже. В большинстве случаев меланома является следствием перерождения невуса на фоне сильного его ожога или травмы. Поэтому травма невуса является основным фактором риска озлокачествления новообразования. Особенно опасны образования на участках, которые постоянно подвергаются трению. Лечение показано хирургическое, иногда с использование лучевой и химиотерапии. Прогноз болезни находится в прямой зависимости от времени обнаружения опухоли и ее лечения;
- Базалиома. Возникает на участках кожи, часто подвергаемых избыточному солнечному воздействию. Развитию заболевания способствует наследственность. В течение нескольких лет перерождается в плоскоклеточный рак кожи. На начальном этапе образование имеет вид беловатого узелка, на поверхности которого формируется сухая корочка;
- Плоскоклеточный рак или эпителиома наблюдается реже и имеет тяжелое течение. Очагом локализации чаще всего является перианальная область, наружные половые органы. Отличить его от другого вида рака практически визуально невозможно, быстро метастазирует. На начальном этапе опухоль имеет вид шара в толще кожи диаметром не более сантиметра. По мере роста формируются бородавки и изъязвления, после чего края становятся плотными и неровными, появляются сильные боли. Как только образование дает метастазы в лимфоузлы, состояние пациента быстро ухудшается. Летальный исход может наступить вследствие кровотечения на фоне распада опухоли и повреждения сосудов, а также в результате быстрого истощения организма. В целях лечения показано хирургическое удаление опухоли и лимфоузлов, нередко в сочетании с лучевой и химиотерапией;
- Саркома Капоши или ангиоретикулез. Заболевание в большинстве случаев развивается у больных СПИДом, однако обычная форма заболевания клинически имеет идентичное клиническое и гистологическое проявление. В группу риска входят мужчины. Очагом локализации заболевания являются нижние конечности. Сначала формируются фиолетовые, иногда лилового цвета пятна, не имеющие четких границ. Постепенно появляются плотные узелки округлой формы синюшно-бурого цвета, доходящие в диаметре до двух сантиметров. Эти узелки часто объединяются и изъязвляются. У больных СПИДом заболевание имеет агрессивное течение, нередко с резким поражением лимфоузлов и дачей метастазов по всему организму.
Методы лечения
Основными методами лечения базалиомы является хирургия и лучевая терапия. Выбор метода будет определяться местом локализации новообразования. Помимо этого, могут применяться другие методы удаления: локальная химиотерапия, фотодинамическая терапия и др.
Хирургическое удаление базалиомы
Хирургия является предпочтительным методом лечения базалиомы, поскольку позволяет контролировать радикальность вмешательства. Используются следующие методы:
- Классическое удаление — опухоль иссекается скальпелем с отступом от ее краев на 0,5-1 см. Рана ушивается косметическими швами, а удаленный материал отправляется для гистологического исследования. Если патоморфологи выдают заключение о том, что в краях отсечения нет злокачественных клеток, лечения считают радикальным и никаких других мероприятий не требуется. Однако такой метод проблематично использовать, если базалиома располагается в области лица и тем более на веках, носу или ушной раковине.
- Кюретаж с электрокоагуляцией. В данном случае базалиому выскабливают кюреткой, а дно раны прижигают электрокоагулятором. После заживления остается белесоватый рубчик.
Хирургическим путем также удаляют регионарные метастазы в лимфоузлах. Обычно во время такой операции иссекают жировую клетчатку вокруг пораженных узлов.
Лучевая терапия базалиомы
Если хирургическое лечение провести невозможно, назначается лучевая терапия. Учитывая хорошую чувствительность базалиомы к воздействию ионизирующего излучения, эффективность такого лечения достигает 90%. Лучевая терапия проводится длительными курсами в течение нескольких недель. При этом сеансы облучения проводятся ежедневно в течение 5 дней, а затем делают 2-дневный перерыв для того чтобы восстановились здоровые ткани. Показаниями к лучевой терапии являются следующие состояния:
- Пожилой возраст.
- Неудобная локализация базалиомы с точки зрения хирургического удаления — лицо, особенно нос, губы, веки и уши.
- Высокие риски рецидива после хирургического удаления.
Химиотерапия
Для лечения базалиомы может применяться локальная и системная химиотерапия. Локальная ХТ используется для лечения поверхностных форм заболевания. Она подразумевает применение мазей, содержащих противоопухолевые препараты, например, фторурацил.
Системная терапия применяется при упорных рецидивирующих базалиомах и при наличии отдаленных метастазов. В рамках лечения назначают препараты, которые действуют на процессы, обеспечивающие бесконтрольное размножение злокачественных клеток. Для базалиомы доказана эффективность препаратов из группы ингибиторов сигнального пути Hedgehog, это Висмодегиб и Синидегиб.
Фотодинамическая терапия
Фотодинамическая терапия — это относительно новый, но очень перспективный метод лечения злокачественных новообразований поверхностных локализаций. Его эффективность основана на избирательной деструкции патологически измененных клеток, которая возникает в результате фотохимической реакции, в которую вступает фотосенсибилизатор под действием света с определенной длиной волны.
При лечении базалиомы фотосенсибилизатор наносят поверхностно в виде мази или аппликации. Затем на опухоль воздействуют лампой, испускающей свет заданных параметров. В результате происходит активация выработки клеткой свободных радикалов, которые повреждают мембраны и органеллы, приводя к гибели новообразования по типу некроза. Через несколько дней на его месте образуется струп. Когда он отпадает, на его месте сформируется молодая кожа. Фотодинамическая терапия дает очень хороший лечебный эффект и эстетический результат. Ее рекомендуют применять для лечения поверхностной базалиомы в области лица и кистей рук.
Симптомы и признаки
Клиническая картина развития рака кожи зависит от его вида. Зачастую первые признаки опухоли принимаются за другие кожные заболевания. От этого происходит несвоевременное обращение к врачу и распространение злокачественного процесса. Общими признаками для всех типов рака кожи являются:
- Появление на коже пятна или уплотнения небольшого размера. Цвет образования может быть розоватым, серо-желтым. Примечательно отличие окраса новообразования от родинок и веснушек.
- Неровная форма и ассиметричные контуры патологического очага.
- Появление зуда, незначительного дискомфорта в области опухолевого процесса. Данный симптом появляется спустя некоторые время после образования рака.
- Прогрессирующий рост новообразования.
- Наличие усталости, слабость, резкий упадок сил.
- Снижение аппетита, вследствие чего происходит резкая потеря веса.
- По мере развития рака происходит поражение регионарных лимфоузлов.
При появлении любого из вышеперечисленных признаков рекомендуется обратиться за медицинской помощью. В зависимости от вида рака кожи выделяют следующие симптомы:
- Базалиома. Относится к самой распространенной форме опухоли кожных покровов. Характеризуется благоприятным прогнозом при выявлении на начальной стадии. Появляется в виде узелка, безболезненного при пальпации. Он имеет серовато-розовый цвет. Поверхность узелка, как правило, гладкая. Возможно образование чешуек. По мере распространения опухолевого процесса увеличивается пораженная зона. Новообразование покрывается кровянистой пленкой. Преимущественной локализацией базальноклеточного рака является лицо, шея, область рук. Существенного изменения состояния базалиома не вызывает. Это является причиной позднего обращения за медицинской помощью.
- Плоскоклеточный рак. На раннем этапе имеет вид плотного узелка красного или коричневого цвета. Опухоль данного вида склонна к быстрому распаду, в связи с чем, по мере прогрессирования процесса, образуется язва. Она часто кровоточит, ее края неоднородны. Плоскоклеточный рак быстро прорастает в близлежащие ткани. При выявлении на поздней стадии возможно метастазирование в регионарные лимфатические узлы или органы.
- Меланома. Относится к агрессивному типу опухоли. Наиболее часто меланома возникает на месте травмированного невуса, который увеличивается в размере, меняет окрас и приобретает неровные контуры. Характерной особенностью данного вида рака являются ассиметричная форма образования, а также склонность к кровоточивости. Злокачественное новообразование зудит, увеличивается в размере. По мере развития процесса опухоль превращается в язву. Меланома быстро прогрессирует и часто дает метастазы.
- Аденокарцинома. На начальной стадии развития выглядит как плотный узелок. Локализуется чаще всего в области подмышечной впадины, под грудью. С развитием опухолевого процесса происходит прорастание аденокарциномы в близлежащие ткани. Опухоль данного вида выявляется крайне редко и характеризуется медленным ростом.
Клинические признаки базальноклеточного рака кожи
Поверхностная форма
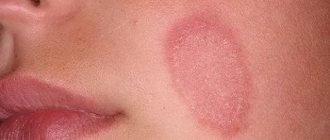
— наименее агрессивная из всех «карцинома» заставляет пациента обратиться к врачу, когда опухоль представляет собой уже достаточно значимый косметический дефект или начинает доставлять неудобство в связи с присоединением изъязвления. Поверхностную форму БКРК, также еще называют базалиомой туловища и конечностей. На туловище, чаще всего, имеет множественный характер. Преобладает радиальный, крайне медленный рост опухоли, занимающий площадь в нескольких сантиметров до начала инвазии и подтверждения диагноза. Данная форма часто рассматривается специалистом как поверхностная кератома и игнорируется у лиц старческого и пожилого возраста. Визуально определяется как плоское, розовато-коричневатое, слегка шелушащееся образование, с пальпаторно едва определяемым валикообразным краем, нитевидно-расположенными узелками по типу «жемчужного ожерелья» по периметру опухоли, перламутровым цветом и, иногда, визуализирующимися телеангиоэктазиями.
При узловой форме
базальноклеточного рака кожи, больной обращается к специалисту при достаточно небольших размерах опухоли, так как экзофитный компонент зачастую подвержен постоянной травматизации и, как следствие, контактной кровоточивости. Процесс начинается с перламутрово — светлой или розовой папулы, на широком основании, глянцевой поверхностью с отсутствием кожного рисунка и наличием телеангиоэктазий.
Центр узла часто изъязвляется с последующим формированием струпа и гиперкератоза. Валик по периметру, часто определяется также классическим «жемчужным ожерельем».
Склеродермоподобная / склерозирующая форма БКРК
. Наименее распространенная, но наиболее агрессивная форма. Образование кожи напоминает рубец, бледно-желтого цвета, восковидный пальпаторно, глянцевый. При этом характерная в целом для базалиом «нитка жемчуга» и телеангиоэктазии чаще всего отсутствуют. Крайне часто рецидивирует, в связи с распространением опухоли как по площади, так и в глубину (феномен «айсберга»). Очень часто заболевание длительное время не диагностируется в виду его атипичной картины.
При изъязвленном базальноклеточном раке
пациенты жалуются на мокнутие и кровоточивость при самых ранних стадиях опухоли, отсутствие болезненности, которые нарастают соразмерно увеличению очагу поражения. В дальнейшем присоединяется вторичная инфекция, что может увеличивать визуально площадь поражения. При возникновении данной формы опухоли на конечностях, чаще всего длительно рассматриваются врачами первичного звена как трофические язвы у лиц старческого возраста, даже при отсутствии других клинических признаков хронической венозной недостаточности.
Жалобы на боли появляются при местно — распространенных опухолях и связаны с вовлечением в процесс нервных стволов или костей. Аррозивные кровотечения так же характерны для запущенных форм базальноклеточного рака.
Диагностика
Диагностика злокачественных новообразований кожи в большинстве случаев несложная. Обследование больного должно начинается со сбора анамнеза и врачебного осмотра, при этом особое внимание уделяется полному обследованию кожных покровов и регионарных лимфатических узлов. В Юсуповской больнице занимаются диагностикой и лечением доброкачественных, предраковых и злокачественных новообразований кожи. Юсуповская больница имеет все необходимое оборудование для точного установления диагноза и максимально эффективной терапии.
К основным диагностическим мероприятиям для подтверждения рака кожи можно отнести:
- Дерматоскопию — визуальную оценку опухоли, приближенной при помощи специальных увеличительных стекол;
- Термографию — измерение температуры новообразования;
- Мазок — отпечаток. Метод, при котором предметное стеклышко прикладывают к освобожденной от корок язве с несильным надавливанием. Используются несколько стеклышек и разные участки предполагаемой опухоли. После собранные отпечатки исследуют при помощи микроскопии;
- Соскоб. При помощи специального деревянного шпателя соскребают некоторое количество содержимого со дна изъязвленной поверхности и переносят материал на предметное стекло с последующим его изучением;
- Биопсию. При пункционном виде, при помощи иглы со шприцом, берут клеточный материал с глубины образования. При эксцизионном варианте, который возможен при мизерных размерах образования, производят его иссечение в пределах не подверженных процессу тканей, с последующим исследованием удаленного участка. При инцизионном варианте клиновидно удаляют большое новообразование, захватывая здоровые тканевые структуры;
- Визуализирующие методы, необходимые для уточнения и проверки распространения онкопроцесса. К ним относят: ультразвуковой скрининг, обследование компьютерным томографом.
Осложнения и прогноз базалиомы
Мы уже говорили, что базалиома относится к полузлокачественным опухолям. Она медленно растет и редко дает метастазы. При своевременном лечении прогноз благоприятный. Рецидивы развиваются менее чем у 10% больных. Хуже ситуация у пациентов с большими размерами базалиомы или при инфильтративной форме заболевания. У них высоки риски рецидивов и возникновения отдаленных метастазов. При этом такие формы базалиомы могут подвергать деструкции подлежащие ткани, приводя к обезображиванию внешности, развитию кровотечений, хронических воспалений и нарушению функции пораженного сегмента.
Запись на консультацию круглосуточно
+7+7+78
Лечение в Юсуповской больнице
В Юсуповской больнице предоставляются в круглосуточном режиме услуги диагностики и лечения всех доброкачественных новообразований кожи. Специалисты высочайшего уровня помогут за короткое время устранить как косметический дефект, так и предотвратить последствия неправильной тактики лечения. Чаще всего в качестве лечения новообразований на коже применяется хирургическая методика, при которой происходит полное удаление пораженных тканей с небольшим захватом здоровых. Выбор хирургических манипуляций достаточно широкий, их применение зависит от стадии и вида опухоли:
- Криотерапия — удаление неоплазии при помощи жидкого азота. Эффективный и безопасный метод, применяется в начальных фазах.
- Электроэксцизия — иссечение новообразования при помощи электроножа;
- Лазерная деструкция — удаление патологии при помощи специального лазера, без влияния на окружающие, неповрежденные ткани;
- Иссечение — метод, при котором скальпелем иссекают неоплазию в необходимом для данного случая объеме, возможно, включая здоровые ткани и даже подкожную клетчатку, а также фасцию с регионарными лимфоузлами. Радикальный метод может помочь при поздних стадиях заболевания.
Прогноз может быть самым разнообразным, все зависит от вида и стадии заболевания. При отсутствии метастазов и адекватном лечении, шансы на благоприятный исход достигают 80-90%. Чем сильнее распространен онкопроцесс, тем ниже шансы на хороший исход.
В Юсуповской больнице диагностика и лечение пациентов проходят в условиях максимально продуктивных и наиболее комфортных. Специалисты работают на современной технике, следят за новшествами в медицинских отраслях, ведут собственные исследования и динамические наблюдения. Палаты обустроены для максимального комфорта, уделено внимание и досугу пациентов. Весь персонал приветлив, отзывчив и компетентен.
2.Как выглядит базально-клеточный рак?
Базально-клеточная карцинома обычно начинается как небольшая куполообразная шишка, часто с небольшими поверхностными кровеносными сосудами. Кожа в этой области может выглядеть блестящей и полупрозрачной, как бы перламутровой. Некоторые базальные карциномы содержат пигмент меланин, и из-за этого выглядят не блестящими, а темными. Из-за таких вариаций бывает трудно отличить базально-клеточный рак от доброкачественного кожного образования без биопсии.
Базально-клеточный рак кожи растет медленно. Могут пройти месяцы или даже годы, прежде чем он достигнет серьезной стадии. Хотя метастазирование базально-клеточной карциномы в другие органы и ткани происходит очень редко, видоизменения кожи может повредить или изуродовать глаз, ухо или нос, если опухоль растет рядом.
Посетите нашу страницу Онкология
Микрографическая хирургия Моса – как происходит операция
Методика относится к наиболее дорогостоящим вариантам лечения базалиомы, при этом рецидив опухоли происходит всего лишь у 1-2% прооперированных пациентов.Изначально процедура начинается как эллиптическое иссечение или операция с последующим закрытием раны кожными лоскутами. Ткани, отсечённые вместе с опухолью, сразу в замороженном виде отправляются на гистологический анализ. Если в краях иссечённой кожи обнаруживают клетки базалиомы, иссечение кожи происходит уже в месте обнаружения. Так, за одну операцию может быть проделано столько разрезов и изъятия тканей, сколько необходимо для полного удаления всех раковых структур. Во многих случаях конечный разрез оказывается значительно большим по размерам, чем изначально была видимая глазу опухоль.
Кюретаж и электродиссекция
Этот способ удаления обычно используют для поверхностного и узлового типа базалиом. Операция проводится с местным обезболиванием. После того, как начинает действовать наркоз, хирург с помощью специальной кюретки в виде миниатюрной ложки с отверстием вычерпывает ткани новообразования. За счёт рыхлой и мягкой структуры, ткани опухоли легко поддаются процессу механического изъятия таким образом. После того, как весь видимый глазу участок базалиомы удалён, оставшиеся ткани и кровоточащие сосуды прижигаются электроножом. Кожа вокруг опухоли из-за прижигания также становится рыхлой и мягкой – так достигается нужный отступ в глубину и по площади, чтобы исключить вероятность наличия раковых клеток в окружающих структурах.
Края раны не сшиваются, она заживает под корочкой, которая образуется от электрического прижигания. Если поверхность базалиомы очень маленькая, может использоваться только электродиссекция.
Недостаток подобного метода – высокая вероятность рецидивов, если врач недостаточно квалифицированно провёл кюретаж. Процент рецидива опухоли составляет от 7 до 40%.