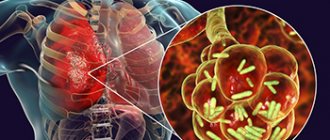
Пневмония – инфекционное заболевание, характеризующееся воспалением лёгких. При тяжёлом течении заболевания происходит поражение других органов и систем. У 30% пациентов диагностируется стрептококковая пневмония. Для лечения пациентов, страдающих воспалением лёгких, в Юсуповской больнице созданы все необходимые условия.
Палаты клиники терапии оснащены вентиляцией и кондиционерами, что позволяет создать комфортный температурный режим. Для диагностики заболеваний лёгких врачи используют новейшую, постоянно обновляющуюся, аппаратуру ведущих фирм мира. Пульмонологи, придерживаясь европейских рекомендаций по лечению стрептококковых инфекций, индивидуально подходят к терапии пневмонии у каждого пациента. Врачи назначают наиболее эффективные антибактериальные препараты, воздействующие на стрептококк пневмонии.
Пациентов с тяжёлым течением стрептококковой пневмонии госпитализируют в отделение реанимации и интенсивной терапии. За их состоянием врачи круглосуточно наблюдают с помощью современных кардиомониторов, определяют насыщение крови кислородом. Всем пациентам проводят оксигенотерапию. При наличии показаний выполняют искусственную вентиляцию лёгких с помощью стационарных и переносных аппаратов ИВЛ экспертного класса.
Особенности стрептококковой пневмонии
Самым частыми возбудителями пневмонии являются пневмококки (стрептококк пневмонии). Воспаление лёгких могут вызывать бета-гемолитические стрептококки и пептострептококки. Возбудитель распространяется воздушно-капельным путём от больных и носителей. Нередко заболевание возникает во время эпидемий гриппа у больных с хроническими заболеваниями лёгких. Стрептококк пневмонии является причиной воспаления лёгких у детей раннего возраста и у людей с ослабленным иммунитетом. Стрептококки способствуют развитию гнойных осложнений.
Стрептококковые пневмонии распространены повсеместно в связи с тем, что возбудители присутствуют в нормальной микрофлоре человека. Они активизируются и становятся способными вызывать воспалительный процесс при снижении общей и местной сопротивляемости организма. Происходит это под воздействием следующих факторов:
- неадекватного приёма антибиотиков;
- врождённых и приобретенных иммунодефицитных состояний;
- хронических болезнях дыхательных путей;
- на вредном производстве;
- неблагополучных бытовых условиях.
Стрептококк пневмонии проникает в лёгкие следующими путями:
- бронхолёгочным;
- гематогенным;
- лимфогенным.
При попадании в легочную ткань возбудитель стрептококковой пневмонии вызывает воспаление, сопровождающееся выпотом жидкости в альвеолы.
Цель исследования. Молекулярно-генетическая характеристика на основе серогенотипирования изолятов пневмококка, циркулирующих среди детей с острыми средними отитами и синуситами в Минске.
Материал и методы. В исследование включено 66 клинических штаммов пневмококка, выделенных у детей с острыми средними отитами, и 14 штаммов— у детей с синуситами. В исследовании применялись классические методы бактериологии, а также молекулярно-генетические методы (ПЦР в реальном времени, мультиплексная ПЦР) для подтверждения видовой принадлежности штаммов и проведения генотипирования с целью определения серотиповой принадлежности штаммов.
Результаты. Определен серотиповый состав штаммов пневмококка, вызывающих отиты и синуситы у детей в Минске, охарактеризованы возрастные особенности. Проведен сравнительный анализ серо- типового пейзажа циркулирующих штаммов с соседними регионами и глобально распространенными серотипами. Установлены показатели совпадения циркулирующих серотипов и включенных в состав современных пневмококковых конъюгированных вакцин.
Заключение. Серотиповый пейзаж штаммов пневмококка, выделенных у детей с отитами, характеризуется высокой однородностью и преимущественным распространением вакцинных серотипов (14-й, 19F, 19A, 9V/9A, 6A/6B, 3-й, 23F, 18C/18F/18B/18A, 7F/7A), что обеспечивает высокие уровни соответствия (в 76—97% случаев) спектру серотипов конъюгированных вакцин. Региональные географические особенности заключаются в более широком распространении 14-го и 19A серотипов и более ограниченном распространении 3-го серотипа, чем в соседних регионах и большинстве стран в глобальном масштабе. Серотиповый состав штаммов пневмококка, выделенных у детей с синуситами, характеризуется высоким разнообразием с циркуляцией как вакцинальных (6A/6B, 7F/7A, 14-й, 19A, 19F и 23F), так и невакцинальных (9N/9L, 1SA/1SF, 22F/22A, 31-й и 33F/33A/37) серотипов, что определяет значительно более низкие уровни соответствия (в 36—50%) случаев спектру серотипов конъюгированных вакцин.
Streptococcus pneumoniae (пневмококк) представляет собой грамположительную бактерию, которую открыли в 1881 г. независимо друг от друга Дж. Штернберг (G. Sternberg) в США и Л. Пастер (L. Pasteur) во Франции при заражении кроликов человеческой слюной, содержавшей парные кокки ланцетовидной формы [1]. Основным фактором патогенности пневмококка является полисахаридная капсула, которая определяет устойчивость к фагоцитозу и факторам специфического иммунитета хозяина, обеспечивает способность к длительной колонизации в носоглотке и определяет инвазивность пневмококка. Антигенное разнообразие и уникальная химическая структура капсулы обусловливают наличие как минимум 93 серотипов пневмококка, относящихся к 48 серогруппам [2]. Различные серотипы пневмококка предопределяют разные специфические клинические проявления, уровни вирулентности, летальность и способность индуцировать воспалительную реакцию. Распространенность отдельных серотипов весьма отличается в зависимости от формы пневмококковой инфекции (ПИ), возрастной группы и географического региона, хотя наиболее часто встречается 20 основных вариантов [3, 4].
Пневмококк в настоящее время является одним из основных возбудителей бактериальных инфекций (менингит, внебольничная пневмония, бактериемия, острый средний отит (ОСО), синусит), особенно у детей. По данным ВОЗ, оставаясь одной из основных причин детской смертности, пневмококк ввиду высокого уровня летальности вызываемых им инфекций ежегодно во всем мире уносит до 1 млн детских жизней [5]. Высокие уровни заболеваемости различными формами ПИ в сочетании с прогрессирующим ростом резистентности пневмококка к используемым для терапии антибактериальным препаратам, а также появление и распространение мультирезистентных штаммов [6, 7] обусловливают актуальность изучения молекулярно-генетической структуры популяций пневмококка.
ОСО является одним из самых распространенных в мире инфекционных заболеваний у детей [8], ведущей причиной обращений за медицинской помощью и назначения антибиотиков [9, 10]. В среднем к 3-летнему возрасту у 80% детей уже наблюдался как минимум один эпизод ОСО [11]. Нередко заболевание приводит к гнойным осложнениям (мастоидит, менингит), а иногда и к потере слуха [9, 12]. S. pneumoniae является основным возбудителем ОСО, обнаруживаемым в 30—60% случаев [13]. Высокая социальная значимость ПИ предопределила в прошлом необходимость разработки профилактических мероприятий. В 2000 г. в США стала доступна первая из современных пневмококковых конъюгированных вакцин (ПКВ), в которой капсульные полисахариды семи серотипов (4-й, 6B, 9V, 14-й, 18С, 19F и 23F) конъюгированы с белком-носителем, что позволило вакцине создавать протективный иммунитет с 2-месячного возраста (в отличие от существовавших полисахаридных вакцин) [3]. ВОЗ ввиду наличия достоверных данных о высокой эффективности вакцинации рекомендовала ПКВ7 для включения в национальные календари иммунизации [5], и к 2009 г. вакцина была включена в национальные схемы иммунизации 35 стран мира. Однако опыт внедрения массовой иммунизации ПКВ демонстрирует эффект замещения, который заключается в изменении серотипового состава пневмококков: на фоне общего снижения уровня заболеваемости наблюдается возрастание роли невакцинальных серотипов, что наиболее ярко отмечено для 19A и 3-го серотипов [14, 15]. Позже появились новые конъюгированные вакцины, содержащие дополнительные антигены (ПКВ10 и ПКВ13). Поскольку ПКВ включены в национальные календари профилактических прививок большинства сопредельных стран (в том числе России с 2014 г.) и имеются предпосылки для начала проведения массовой иммунизации в Беларуси, изучение распространенности серотипов, антибиотикорезистентности пневмококка и изменений в серотиповом составе, происходящих под прессингом вакцинации, является в настоящее время важной задачей.
Целью данного исследования является молекулярно-генетическая характеристика на основе серогенотипирования изолятов пневмококка, циркулирующих среди детей разных возрастов с отитами и синуситами.
Ключевые слова:
Streptococcus pneumoniae, острый средний отит, пневмококковая инфекция, пневмококковые конъюгированные вакцины, серотипы пневмококка, синусит
Автор(ы):
Давыдов А. В., Титов Л. П., Клюйко Н. Л., Гуринович В. В.
Медучреждение: Белорусский государственный медицинский университет, Республиканский научно-практический центр эпидемиологии и микробиологии, Городская детская инфекционная клиническая больница Минска
Симптомы стрептококковой пневмонии
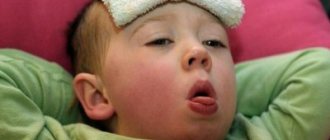
Стрептококковая пневмония начинается внезапно, с повышения температуры тела до 39°С. Стремительного нарастают признаки интоксикации. На фоне лихорадки появляется кашель, одышка, боли в груди. Ознобы возникают редко. Кашель вначале непродуктивный, вскоре становится влажным, с выделением слизисто-гнойной мокроты. Интоксикация и респираторные симптомы могут сопровождаться появлением скарлатиноподобной сыпи.
Во время физикального обследования терапевты определяют отставание одной половины грудной клетки в акте дыхание, укорочение перкуторного звука над очагом инфильтрации, хрипы и крепитацию. В тяжёлых случаях стрептококковой пневмонии у пациентов отмечаются дыхательная или сердечно-сосудистая недостаточность, учащённое сердцебиение, нарушение ритма сердечной деятельности, приступы удушья. При появлении таких симптомов пациента срочно госпитализируют в отделение реанимации и интенсивной терапии.
На 2-3 день заболевания у 50% взрослых и 60% детей присоединяется плеврит и развивается эмпиема плевры. Реже отмечается гнойный перикардит, формирование легочных абсцессов в зоне пневмонического очага. Иногда заболевание осложняется гнойным артритом, остеомиелитом и гломерулонефритом.
Стрептококк- пневмония новорожденных развивается в течение первых 5-7 дней жизни ребёнка. Она чаще всего является проявлением внутриутробного сепсиса, вызванного стрептококковой инфекцией. Стрептококковое воспаление лёгких у новорожденных протекает с тяжёлыми дыхательными расстройствами.
Пневмония
- Содержание:
- Симптомы болезни
- Причины болезни
- Диагностика
- Осложнения
- Лечение болезни
- Группа риска
- Профилактика
- Диета и образ жизни
Пневмония, вызванная Streptococcus pneumoniae
Подобрать врачей
Пневмония, вызванная Streptococcus pneumoniae – это острое воспаление ткани легких, которое вызвано инфекционным агентом — стрептококком пневмонии или пневмококком. Может протекать как отдельное заболевание или, как осложнение другой патологии.
Симптомы болезни
Симптомы воспаления легких, вызванного Streptococcus pneumoniae, практически ничем не отличаются от пневмоний другой этиологии. Особенностью считается масштабность патологических изменений и тяжесть течения. Возбудитель чаще вызывает крупозную пневмонию, а не очаговую (поражается вся доля легкого, а не только ее часть).Чаще всего наблюдают следующие симптомы:
- Острое начало болезни
- Повышение температуры тела до 40 и больше
- Одышка, которая склонна к прогрессии
- Кашель с гнойной мокротой
- Боль в грудной клетке
- Бледные или синеватые кожные покровы
- Сердцебиение
- Ощущение хрипов в грудной клетке
- Участие в дыхании дополнительной дыхательной мускулатуры
- Общая слабость, отсутствие аппетита, боли в мышцах.
Причины болезни
Причиной данной пневмонии является бактерия Streptococcus pneumoniae (пневмококк). Относится к группе альфа-гемолитических стрептококков, которые являются частью нормальной микрофлоры носоглотки. Человек, который является носителем пневмококка не чувствует никаких патологических симптомов.Инфекция передается воздушно-капельным путем. Стрептококк пневмонии является ведущим возбудителем респираторных инфекций – трахеитов, бронхитов и бактериальной пневмонии.В норме защитные механизмы препятствуют попаданию пневмококка в дыхательные пути (работа миндалин, фильтрация воздушных потоков в носовой полости, местный иммунитет, деятельность реснитчатого эпителия дыхательных путей, отделение мокроты). При нарушении какого-то фактора защиты пневмококк может попасть в альвеолы легких и стать причиной воспаления.Предрасполагающие факторы:
- Табакокурение
- Хронический бронхит
- Застойная недостаточность сердца
- Хроническая патология легких
- Заболевания эндокринной системы
- Первичные и вторичные иммунодефициты
- Алкоголизм
- Длительная иммобилизация
- Муковисцидоз.
Диагностика
Диагностика пневмонии не представляет трудностей. Заподозрить болезнь можно исходя из жалоб больного и данных объективного обследования пациента (тупой перкуторный звук над легкими, влажные хрипы при выслушивании).Обязательными диагностическими методами являются:
- Рентгенографическое исследование органов грудной клетки, является обязательным при подозрении на пневмонию, без рентгенологического подтверждения диагноз пневмонии нельзя установить
- Микроскопия мокроты (изучение мазков мокроты под микроскопом для установления возбудителя болезни)
- Посев биоматериала на питательные среды и определение чувствительности к антибиотикам выделенного микроорганизма, является очень важным анализом, так как дает возможность выявить возбудителя пневмонии и назначить адекватное лечение
- Общий и биохимический анализ крови и мочи
- Исследование оксигенации крови (определение уровня насыщенности крови кислородом).
Дополнительные методы диагностики:
- Компьютерная томография
- Плевральная пункция
- Бронхоскопия (осмотр внутренней поверхности бронхов с помощью бронхоскопа, при необходимости можно провести биопсию).
Осложнения
Чаще всего пневмококковая пневмония протекает без осложнений, но при несвоевременной и неадекватной антибиотикотерапии возможны тяжелые осложнения.Самые частые из них:
- Абсцесс и инфаркт легкого
- Гнойный плеврит
- Обструктивный синдром
- Острая дыхательная недостаточность
- Сепсис
- Эндокардит и перикардит;
- Отек легкого.
Лечение болезни
В лечении пневмонии используют:
- Антибиотики
- Препараты, которые разжижают мокроту и активируют ее откашливание
- Кортикостероиды
- Дезинтоксикационные мероприятия (внутривенное введение солевых растворов)
- Кислородотерапия
- Физиотерапевтические процедуры.
Диагностика стрептококковой пневмонии
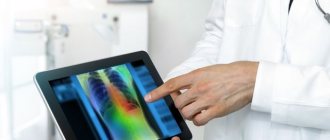
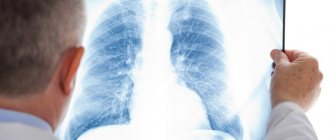
Пульмонологи диагностируют стрептококковую пневмонию после осмотра пациента, собранного анамнеза, анализа результатов анализов и обследований. Наиболее информативным метод обследования, который позволяет врачу определить наличие пневмонии по отдельным признакам судить о характере возбудителя является рентгенография в двух проекциях или крупнокадровая флюорография.
На рентгенограмме лёгких очаги воспаления выглядят как локальное снижение воздушности легочной ткани различной степени плотности и распространённости. У больных стрептококковой пневмонией могут определяться признаки очагового, ограниченного (полисегментарного), субтотального и тотального затемнения.
Очаги снижения воздушности характеризуются инфильтрацией ткани лёгкого. При тяжёлом течении стрептококковой пневмонии происходит некроз ткани лёгкого, её распад, что на рентгеновском снимке выглядит как неоднородная инфильтрация с образованием толстостенных полостей.
Пневмония, вызванная пневмококком (стрептококком пневмонии) проявляется следующими рентгенологическими признаками:
- очаговое затемнение (наличие небольшой по размерам инфильтрации легочной ткани);
- инфильтрация целой доли, часто с вовлечением в процесс воспаления плевры (утолщение, наличие экссудата в плевральной полости);
- синдром ограниченного затемнения, поражение нескольких сегментов доли.
В случае воспаления лёгких, вызванного пиогенным стрептококком, рентгенологи Юсуповской больницы определяют на рентгенограммах субтотальное и тотальное затемнение лёгких, полости с уровнем жидкости или без него, утолщение плевры и выпот в плевральную полость.
Если рентгенологические методы исследования не позволяют поставить точный диагноз, врачи Юсуповской больницы выполняют компьютерную томографию, которая позволяет выявить инфильтрацию легочной ткани, увеличение лимфатических узлов корня лёгкого. Процедуру применяют для дифференциальной диагностики пневмонии и рака лёгкого или туберкулёза.
Для определения степени выраженности воспалительного процесса врачи Юсуповской больницы назначают общий и биохимический анализ крови. Для стрептококковой пневмонии характерен лейкоцитоз (большое количество лейкоцитов в периферической крови) со сдвигом лейкоцитарной формулы, увеличение скорости оседания эритроцитов. Повышается количество фибриногена, уровень сиаловых кислот, появляется С-реактивный белок.
Бактериологическое исследование мокроты до назначения антибиотиков помогает обнаружить пневмококк пневмонии и определить его чувствительность к антибиотикам. Выраженность воспалительного процесса в бронхах определяют с помощью диагностической бронхоскопии. При необходимости проведения дифференциальной диагностики во время процедуры выполняют биопсию лёгких с целью забора материала для микроскопического исследования.
Для определения степени вовлечения в патологический процесс других органов и систем проводят следующие исследования:
- электрокардиографию – позволяет оценить состояние миокарда;
- эхокардиографию – помогает обнаружить выпот в перикарде или бактериальные колонии на клапанах сердца;
- исследование показателей функции внешнего дыхания — позволяет оценить состояние бронхиальной проходимости.
Streptococcus pneumoniae, ДНК [реал-тайм ПЦР]
Выявление возбудителя стрептококковой инфекции (Streptococcus pneumoniae), в ходе которого с помощью метода полимеразной цепной реакции (ПЦР) определяется генетический материал (ДНК) пневмококка в образце мокроты.
Для чего используется этот анализ?
- Для диагностики инфекционных и инфекционно-аллергических заболеваний дыхательной системы.
Когда назначается анализ?
- При симптомах типичной пневмонии или обострения хронического бронхита.
Синонимы русские
Пневмококк, Вейксельбаума диплококк, Френкеля диплококк.
Синонимы английские
Diplococcus pneumoniae.
Метод исследования
Полимеразная цепная реакция (ПЦР).
Какой биоматериал можно использовать для исследования?
Мокроту.
Как правильно подготовиться к исследованию?
Рекомендуется употребить большой объем жидкости (воды) за 8-12 часов до сбора мокроты.
Общая информация об исследовании
Streptococcus pneumoniae (пневмококк) – грамположительный диплококк, являющийся основным возбудителем внебольничной пневмонии. Также этот микроорганизм может вызывать менингит и сепсис. Имеются данные о роли пневмококка в развитии и прогрессировании бронхиальной астмы и хронического бронхита.
Наиболее подвержены стрептококковой пневмонии и менингиту люди со сниженным иммунным статусом: дети, пожилые люди, ВИЧ-инфицированные, страдающие алкоголизмом и наркоманией.
Существует несколько лабораторных методов выделения пневмококка: бактериологический (посев мокроты на питательные среды), микроскопия мокроты и выявление генетического материала (ДНК) S. pneumoniae методом полимеразной цепной реакции.
Достаточно часто образец мокроты оказывается неинформативным, а результат его окраски по Граму – ложноотрицательным. Результат бактериологического метода может быть получен только через несколько дней, что затрудняет диагностику и откладывает начало специфической терапии. В отличие от этих методов, ПЦР обладает высокой чувствительностью и специфичностью и позволяет получить точный результат в максимально короткие сроки после доставки образца в лабораторию. ПЦР не требует наличия большого количества жизнеспособных микроорганизмов в образце биоматериала, так как определяется не сам микроорганизм, а его генетический материал. Данное преимущество позволяет устанавливать этиологию заболевания на фоне начатой антибактериальной терапии. Также полностью исключены ложноположительные результаты.
Так как S. pneumoniae – представитель нормальной микрофлоры верхних и нижних отделов дыхательных путей большинства людей, для диагностики пневмококковой пневмонии требуется не только обнаружение этого микроорганизма в мокроте, но и наличие дополнительных клинических и лабораторных признаков инфекционно-воспалительного процесса в органах дыхания. Например, S. pneumoniae, выявленный в мокроте пациента без клинических признаков инфекционного поражения легких, без отклонений в анализе крови и без изменений на рентгенограмме, следует рассматривать как нормального представителя микрофлоры дыхательных путей.
Для чего используется исследование?
- Для диагностики инфекционных (пневмонии, хронического бронхита) и инфекционно-аллергических заболеваний легких.
Когда назначается исследование?
При наличии:
- симптомов типичной внебольничной пневмонии (лихорадка, одышка и боль в грудной клетке, кашель с отхождением мокроты оранжевого цвета («ржавой» мокроты);
- симптомов обострения хронического бронхита (кашель с мокротой на фоне повышения температуры тела, усиления потливости, недомогания).
Что означают результаты?
Референсные значения: отрицательно.
Положительный результат:
- пневмококковая пневмония;
- обострение хронического бронхита.
Отрицательный результат:
- отсутствие пневмококковой инфекции;
- неправильное взятие биоматериала для исследования.
Что может влиять на результат?
- Применение антибактериальных препаратов (цефалоспоринов (цефтриаксона), меропенема, макролидов (азитромицина), клиндамицина, линезолида и стрептограминов) до сдачи биоматериала на анализ может привести к отрицательному результату.
- Большинство людей является бессимптомными носителями пневмококка в верхних и нижних отделах дыхательных путей, поэтому результат исследования следует интерпретировать с учетом других клинических и лабораторных признаков заболевания.
Также рекомендуется
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Лейкоцитарная формула
- Скорость оседания эритроцитов (СОЭ)
- Streptococcus pneumoniae, ДНК [ПЦР]
- Суммарные иммуноглобулины E (IgE) в сыворотке
Кто назначает исследование?
Врач общей практики, пульмонолог, инфекционист, педиатр, аллерголог.
Литература
- Blaschke AJ. Interpreting assays for the detection of Streptococcus pneumoniae. Clin Infect Dis. 2011 May;52 Suppl 4:S331-7.
- Waterer G, Rello J. Why should we measure bacterial load when treating community-acquired pneumonia? Curr Opin Infect Dis. 2011 Apr;24(2):137-41.
- Korppi M. Bacterial infections and pediatric asthma. Immunol Allergy Clin North Am. 2010 Nov;30(4):565-74.
- Schwerk N, Brinkmann F, Soudah B, Kabesch M, Hansen G. Wheeze in preschool age is associated with pulmonary bacterial infection and resolves afterantibiotic therapy. PLoS One. 2011;6(11):e27913. Epub 2011 Nov 29.