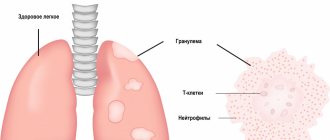
При распаде гемоглобина в клетках-сидеробластах образуется гемосидерин — пигмент, содержащий молекулы железа. Он откладывается в структурах костного мозга, в печени, в селезенке, в потовых и слюнных железах и в других органах. Основная функция пигмента – депонирование и перенос кислорода, а также молекул железа, участие в трансформации биохимических комплексов. При определенных изменениях в организме активизируется синтез железосодержащего соединения.
Гемосидероз (капиллярит, геморрагический пигментный дерматоз) – болезнь из разряда пигментных дистрофий, связанная с нарушением процессов обмена и избыточным накоплением гемосидерина в тканях и сосудах. Поражаются кожные покровы и внутренние органы. Отложения гемоглобиногенного пигмента могут быть распространенными либо местными. Установление природы заболевания затруднительно. Лечением занимаются дерматологи, пульмонологи, гематологи, иммунологи и другие специалисты.
О причинах развития гемосидероза
Гемосидероз кожи может быть первичным и вторичным, развивающимся из-за повреждений и кожных инфекций.
Причинами первичного капиллярита кожи могут быть следующие факторы:
- сосудистые изменения в связи с наличием гипертензии, варикозной болезни и пр.
- различные эндокринные нарушения – наличие у пациента сахарного диабета и других патологий.
Вторичный гемосидероз дермы может быть обусловлен:
- расчесами кожи, повреждениями, травмами;
- кожными заболеваниями – дерматитом, нейродермитом и пр.;
- гнойничковыми заболеваниями кожи.
К факторам риска, способным спровоцировать развитие недуга, относят:
- частые переохлаждения;
- стрессы;
- чрезмерные физические нагрузки;
- прием диуретических, противовоспалительных и антибактериальных препаратов.
Генерализованный гемосидероз развивается на фоне предшествующих заболеваний. Чаще всего основными причинами являются системные заболевания крови, аутоиммунные болезни, тяжелые интоксикации и воздействие инфекционных агентов. Увеличенное депонирование гемосидерина может быть обусловлено:
- лейкемией;
- сепсисом, малярией и другими инфекциями;
- наличием резус-конфликта;
- поражением печени;
- постоянными гемотрансфузиями;
- приемом больших доз сульфаниламидов, препаратов, содержащих хинин или свинец.
Почему железосодержащий пигмент накапливается в легких – не вполне понятно. Часто причины кроются в генетической предрасположенности, во врожденной аномалии легочных капилляров, в имеющихся сердечных заболеваниях.
Принципы лечения
На сегодняшний день считается, что ни одно лекарственное средство не имеет 100-процентной доказательной базы по эффективности при гемосидерозах. Таким образом, лечение этих болезней представляет собой проблему и является вызовом для врачей. При этом некоторые гемосидерозы могут проходить самостоятельно, а затем неожиданно рецидивировать.
В снижении воспаления и подавлении зуда при некоторых гемосидерозах эффективны кортикостероидные средства. Антигистаминные препараты угнетают эндогенную выработку гистамина и также снижают ощущение зуда у пациентов.
Определенную пользу несет назначение гризеофульвина, циклоспорина А, витамина С и биофлавоноидов. Есть данные о положительном влиянии ПУВА-терапии (psoralen (P) + ultraviolet A (UVA) = PUVA или ПУВА) — облучении кожи ультрафиолетом спектра А с предварительным приемом фотосенсибилизатора (псоралена) для большей эффективности светового воздействия.
В комплексной терапии гемосидерозов, особенно локальных подкожных отложений гемосидерина, вызванных предшествующей гематомой, могут применяться аппаратные методики, направленные на избирательное разрушение пигмента. Для локальной деструкции гемосидерина в эстетических целях может использоваться IPL-терапия: метод, при котором высокоинтенсивный импульсный свет разрушает пигмент, делая его более доступным для эвакуации в ходе фагоцитоза.
Вопросы от наших пользователей:
- гемосидероз кожи лечение лазером
- гемосидероз кожи после инъекций
- гемосидероз кожи у взрослых
- местный и общий гемосидероз причины
Характерные симптомы
Клинические проявления зависят от того, где накапливается гемоглобиногенный пигмент.
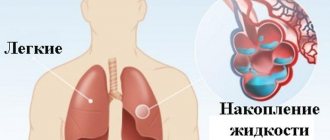
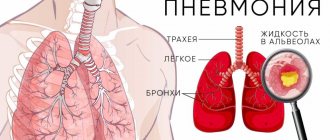
Гемосидероз легких
Идиопатический (первичный) гемосидероз легких проявляется следующими признаками:
- влажный кашель;
- повышенная температура, лихорадка;
- наличие отдышки и дыхательной недостаточности;
- кашель с примесью крови;
- боль в грудине, сильные головокружения;
- бледность кожных покровов;
- гипохромная анемия;
- цианоз кожи;
- увеличение селезенки и печени;
- падение артериального давления, нарушение сердечного ритма.
Бурая пурпура легких, как правило, встречается в детском и в молодом возрасте, является серьезным заболеванием. При затяжном течении болезни очень часто развиваются рецидивирующие инфаркт-пневмонии и другие патологии.
В ЦЭЛТ вы можете получить консультацию специалиста-пульмонолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
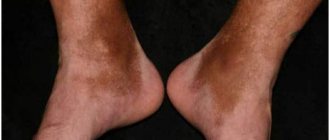
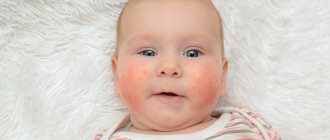
Гемосидероз кожи
Характерны следующие симптомы:
- появление коричневых пигментных пятен в нижних конечностях и на других участках тела;
- геморрагическая сыпь на коже рук, ног, предплечий и пр.;
- незначительный зуд на проблемных участках;
- образование бляшек, узелков и папул.
Хронический гемосидероз дермы обычно диагностируют у мужчин старше 30 лет. Заболевание протекает без поражения внутренних органов.
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 500
- Повторная консультация — 2 300
Записаться на прием
Пурпурозно-пигментный дерматоз печени проявляется увеличением органа, его болезненностью, желтушностью покровов, наличием пигментной сыпи на руках, в области подмышек, на лице. При поражении почек появляется отечность в ногах, диспепсия, изменения вкуса, боли в пояснице и пр.
Патогенез
Синтезировать молекулы гемосидерина способны макрофаги, также гистиоциты, эпителиоциты, эндотелиоциты при помощи своих сидеробластов. Они есть в селезёнке, печени, лимфоузлах, костном мозге и других органах. Самый простой пример местного накопления пигмента — обычная гематома.
Обычно запускает процесс местного гемосидеролиза массивное кровоизлияние либо множество диапедезных, где происходит внесосудистый (экстраваскулярный) гемолиз в присутствии молекул кислорода.
При обширных кровоизлияниях в центральной области нет кислорода и поэтому происходит образование гемотоидина, а гемосидерин образуется только на периферии примерно на 2-3 сутки. Его присутствие в тканях означает, что кровоизлияние старое.
В норме накопленный в клетках пигмент не имеет повреждающего действия на ткани или структуру и работу органов, но если гемосидерин накапливается на фоне склеротических процессов, то это может привести к функциональным нарушениям и последствиям. К примеру, образование кисты в головном мозге: так как гемосидерин откладывается между здоровыми тканями и сгустками крови в очаге кровоизлияния, то повторная геморрагия приводит к образованию кисты, имеющей края бурого цвета.
Общее чрезмерное накопление гемосидерина в организме вызывает избыток железа при внутрисосудистом (интраваскулярном) гемолизе либо это связано с повышенным всасыванием железа из потребляемых продуктов питания. При этом сидерофаги не успевают поглощать гемоседирен и в результате волокна, межклеточное вещество и ткани просачиваются железом и придают селезенки, печени, костному мозгу, лимфатическим узлам бурый окрас. Отложения гемосидерина можно обнаружить в эпителиоцитах потовых, слюнных желез и почках. В тяжелых случаях изменениям подвергается и строма органов, и стенки сосудов, происходит накопление «катаболического» ферритина и билирубина. Из-за повышенного билирубина у больных может начаться гемолитическая желтуха.
Гемосидероз костного мозга
Достаточно распространенное явление, когда молекулы пигмента не повреждают паренхиматозных клеток и не возникает нарушений работы органов, но если повышенное количество железа обладает повреждающим действием и взывает атрофию паренхимы, склероз, что снижает и нарушает его функционирование, то тогда идет речь о наследственном заболевании — гемохроматозе.
Диагностика
Врач-дерматолог осматривает пациента, исследует характер высыпаний, наличие характерных признаков. Обязательно проводятся лабораторные исследования – биохимия крови с определением уровня железа, общие анализы мочи, ПЦР-тесты. Анализируется содержание мокроты и мочи с проведением десфералового теста. Для уточнения диагноза пораженные сегменты направляют на биопсию. Гистологические исследования кожных покровов, костного мозга, легких, лимфатических тканей, печени, почек помогают обнаружить отложения пигмента. С целью диагностики может проводиться бронхоскопия с исследованием промывных вод, делается рентген грудной клетки, МРТ, компьютерная томография.
Классификация
Гемосидероз бывает местный – очаговый (при гемолизе внесосудистом) и общий – генерализованный (гемолиз — внутрисосудистый). Местное накопление гемосидерина может происходить в тканях легких и эпителии.
Общему гемосидерозу чаще всего предшествует массивный гемолиз, при этом он затрагивает гепатоциты, макрофаги селезёнки, костного мозга и других органов.
Гемосидероз легких
Хронический венозный застой в замкнутом сосудистом пути малого круга кровообращения в результате сердечной недостаточности приводит к местному гемосидерозу лёгких (бурой индурации лёгких). Длительный венозный застой и повышенная проницаемость сосудистых стенок способствуют выходу эритроцитов в альвеолярный просвет, где подвергаются захвату альвеолоцитов, в которых и образуется гемосидерин, тем самым «заболачивая» полости альвеол. При этом нарастает гипоксия, диапедез, возникают гемосидерофаги и уплотнения за счёт коллагеносинтетической активности фибробластов и разрастания соединительных тканей, а также можно обнаружить интерстициальный диффузный фиброз и склерозированные мелкие сосуды легких.
В этиопатогенезе гемосидероза легких могут играть как экзогенные факторы – запыление легких железной пылью, так и эндогенные – вторичные, развитие происходит на фоне пороков сердца.
У заболевания бывают обострения — на 3-5 дней в результате которых может развиться микроцитарная гипохромная анемия.
Идиопатический гемосидероз легких или синдром Делена-Геллерстедта имеет не до конца выясненную этиологию и обычно сопровождается кровоизлияниями в альвеолы диффузного характера. Поглощая железо макрофаги трансформируются в сидерофаги и их можно обнаружить в мокротах больных. Чаще всего встречается у детей 3-8 лет и не вызван пороками сердца. Идиопатический гемосидероз до конца не изучен, но в этиопатогенезе большую роль отводят иммунопатологическому звену развития, так как поражаются и почки, вызывая развитие синдрома Гудпасчера, а в кровяном русле можно обнаружить антитела к тканям легких и к коровьему молоку.
Гемосидероз печени
Избыточное отложение гемосидерина в печени наблюдается при общем гемосидерозе, когда патологические изменения затрагивают ретикулоэндотелиальную систему в балках по линии синусов и гепатоциты – непосредственно паренхиму. При процессах незначительного характера своевременная терапия может дать полное выздоровление, но при большой выраженности и прогрессировании склероза может развиться пигментозный цирроз.
Гемосидероз печени
Гемосидероз кожи
Гемосидероз кожи
Чрезмерное отложение гемосидерина обычно происходит в виде постравматических гемосидерозов, пигментных капилляритов, геморрагически-пигментных дерматозов и пигментных пурпурных дерматозов. Причиной чаще всего становятся травмы мягких тканей – ушибы и инъекции с последующим развитием гематом, в более редких случаях – системные нарушения метаболизма железа.
Механические воздействия вызывают разрывы капиллярной сети, макрофаги не всегда могут успеть утилизировать всю «подкожную» кровь, поэтому скапливается продукт её распада — гемосидерин. В результате на коже формируются достаточно стойкие локальные изменения цвета и рисунка, которые могут доставлять эстетический дискомфорт (как на фото гемосидероза кожи).
Гемосидероз роговицы
Молекулы гемосидерина могут откладываться в эпителиальных клетках роговицы на базальном уровне и образовывать так называемые кольца Флейшера. Цвет их обычно желтоватый или тёмно-коричневый и они могут быть разорванными. Их можно обнаружить при помощи щелевой лампы вместе с кобальтовым синим светом.
Такие отложения железа наблюдаются у 50% больных кератоконусом и прочих дегенеративых заболеваниях роговицы. Тогда как образование линии Хадсона-Стэли (слоя отложенного железа в толще эпителия роговицы) характерно для здоровых людей достигших 50 лет. Причем, они могут стушевываться к 70 годам.
Подагрическая шишка
При подагре периодически выпадают инородные соединения в мелкие суставы рук и ног, сухожилия, околосуставные ткани, что сопровождается некрозом и воспалением, развитием соединительной ткани, чем очень напоминают картину гемосидероза. Это приводит к формированию подагрических шишек, которые деформируют суставы.
Гигантские клетки инородных тел в подагрической шишке
Подагрические шишки представляют собой отложения уратов (соединений с мочевой кислотой) в мягких тканях. Если рассмотреть микропрепарат подагрической шишки, то можно увидеть участки некроза аморфные массы и отложения кристаллов мочекислого натрия. В описание также входит выявление соединительной ткани, воспалительного инфильтрата с гигантского размера многоядерными клетками, напоминающими «инородные тела».
Лечебная тактика гемосидероза
Лечение назначается врачом-дерматологом и зависит от клинических проявлений и тяжести заболевания.
Консервативная терапия:
- Назначение глюкокортикостероидов. Это лекарства первого ряда, которые подавляют воспаление, восстанавливают физиологические процессы, останавливают аутоиммунные процессы и стабилизируют клеточные стенки. В 50% случаях препараты излечивают гемосидероз.
- Иммунодепрессанты в комбинации с плазмаферезом. Цитостатики и другие иммуносупрессоры угнетают иммунитет, в том числе на клеточном уровне и препятствуют образованию новых антител. С помощью специального аппарата кровь фильтруется. Из тканей, сосудов и клеток убираются токсины, накопившиеся антитела и иммунные комплексы, повышающие проницаемость сосудов.
- Витаминные комплексы, содержащие витамин С, рутин, кальций и пр.
- Железосодержащие средства при наличии анемии и других осложнений.
- Кровоостанавливающие препараты.
- Лекарства для устранения симптомов болезни. При необходимости назначают бронхолитики, ангиопротекторы, антикоагулянты, антиагреганты и пр.
- Местно назначают кортикостероидные мази.
- Ингаляции с кислородом.
- Криотерапия.
В тяжелых случаях врачи проводят спленэктомию, пациентам удаляют селезенку, чтобы добиться стойкой ремиссии. Прибегают к гемотрансфузии, PUVA-терапии, назначают препараты, способствующие выведению железа из организма.
Осложнения
Если пациент с капилляритом не получает должного лечения, то формируются опасные осложнения, способные привести к инвалидизации и летальному исходу. Особенно трудно поддается лечению запущенные формы гемосидероза легких, когда патологический процесс затрагивает альвеолы.
Вероятные осложнения:
- обширный инфаркт легкого;
- острая дыхательная недостаточность;
- множественные внутренние кровоизлияния;
- постоянная перегрузка сердца и формирование легочного сердца;
- стойкое повышение артериального давления;
- спонтанный пневмоторакс.
Гемосидероз кожи отличается благоприятным течением. При запущенных формах заболевания появляются косметические дефекты, которые требуют должной коррекции.
Общие сведения
Гемосидерозом принято называть состояние тканей с патологически повышенным содержанием темно-желтого, коричневатого пигмента – гемосидерина, откладывающегося в толще цитоплазмы аморфными, сильно преломляющими свет зёрнами. Его молекула представляет собой гидроокись железа, образующуюся в процессе распада гемоглобина (железосодержащего белка, переносящего кислород). Затем происходит денатурация и депротеинизация ферритина – сложного белкового комплекса, являющегося основным депо железа в организме.
Наибольшее значение в возникновении гемосидероза отводят усиленному распаду эритроцитов, нарушению процесса утилизации гемосидерина в эритроцитопоэзе, усиленному всасыванию его в желудочно-кишечном тракте, нарушением метаболизма пигментов, содержащих железо, различных заболеваний, например, ацерулоплазминемии, а также развитие патологии может быть связано с приемом сверх доз препаратов железа (например, Венофер или Ликферр).