Воспаление легких и пневмония
Что такое пневмония? Разница между пневмонией и воспалением легких. Симптомы пневмонии при коронавирусе Сколько держится температура при пневмонии Виды пневмонии Пневмония без температуры Полисегментарная пневмония Очаговая пневмония Атипичная пневмония Внебольничная пневмония Вирусная пневмония Крупозная пневмония Пневмония без кашля Интерстициальная пневмония Пневмоцистная пневмония Микоплазменная пневмония Пневмония у детей Заразна ли пневмония Лечение пневмонии Сколько дней лечится пневмония Двусторонняя пневмония у взрослого. Продолжительность лечения Клинические рекомендации Лечение пневмонии в домашних условиях Лечение народными средствами Препараты для лечения пневмонии Антибиотики при пневмонии Дыхательная гимнастика Для профилактики пневмонии Для реабилитации после пневмонии
Что такое пневмония? Разница между пневмонией и воспалением легких.
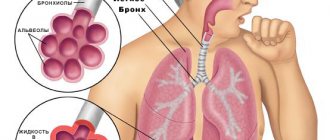
Пневмония или воспаление легких – группа заболеваний, при которых в легких развиваются воспалительные процессы. Разницы между пневмонией и воспалением легких нет
. Эти процессы чаще всего становятся результатами инфекций, вирусов, микробов, и пневмония часто носит инфекционный характер. Раздражители поражают легочную ткань, и развивается воспалительный процесс, требующий интенсивного лечения.
Пневмония может стать следствием:
- недолеченных простуд, ОРВИ, гриппа или бронхита;
- воздействия вирусов, бактерий и грибков, например, хламидий, легионелл, микоплазм;
- некомфортной температуры (переохлаждение легких);
- воздействия ядовитых частиц в воздухе или радиации;
- осложнения после аллергического кашля.
Симптомы пневмонии
- повышение температуры;
- одышка и кашель;
- озноб, лихорадка;
- слабость, головная боль;
- осложненный вдох, боль в груди при глубоком вдохе;
- потливость;
- признаки интоксикации.
Повышенная температура до 38-39 градусов – один из основных признаков воспаления легких. Она сопровождается сильным ознобом, может подниматься и опускаться в течение дня в пределах 1-1,5 градуса. Повышенная температура может длиться до 10 дней.
Во многом сильная слабость, повышенное потоотделение, головная боль, нарушение стула и боли в животе при пневмонии связаны с интоксикацией организма, его отравлением продуктами распада тканей и токсинами.
Сегодня много внимания уделяют психосоматике пневмонии. Длительный стресс, ослабляющий организм, хронические заболевания и серьезные перегрузки неподготовленного организма могут стать почвой для развития легочных заболеваний и привести к воспалению нижних дыхательных путей.
При этом привычная терапия антибиотиками может стать безрезультатной, необходим длительный восстановительный период, направленный на нормализацию функций нервной системы и восстановление сил организма.
Симптомы пневмонии при коронавирусе
Пневмония может быть вызвана рядом вирусов, главными из которых называют аденовирусы, вирусы гриппа и коронавирусы (в том числе, опасные SARS-CoV-1, MERS-CoV и принесший пандемию SARS-CoV-2).
Если коронавирус вызывает пневмонию, обычно этот процесс «запускается» обычными симптомами простуды: температурой в 37,5-38 градусов, болью в горле, утратой обоняния, кашлем, разбитостью тела и болью в мышцах. Как правило, эти симптомы длятся около 7 суток. После этого температура поднимается вплоть до 40 градусов, интоксикация стремительно нарастает, появляется одышка и боли в грудной клетке. Лихорадка, озноб, повышенная потливость и сильная слабость – тоже симптомы развития коронавирусной инфекции в пневмонию.
Кашель — сухой, либо с невыраженной мокротой, иногда она может быть ржавого оттенка из-за разрушения капилляров.
Одним из отличительных симптомов пневмонии при коронавирусе является ограниченный вдох, при тяжелом течении болезни практически невозможность к самостоятельному вдоху. При не осложненном воспалении легких тяжелая одышка наблюдается при поражении нескольких легочных долей и не проявлена в покое. Пневмония, вызванная коронавирусом, характеризуется частотой дыхания более 22, пациент постоянно испытывает чувство нехватки воздуха, невозможность полноценного вдоха.
Дыхательная недостаточность приводит к синюшности носогубного треугольника, у больных наблюдается форсированное дыхание, в котором активно участвуют межреберные мышцы. Пациенты стремятся принять необычные позы для облегчения вдоха. Из-за недостатка поступления кислорода в головной мозг пациенты могут испытывать спутанность сознания, панические атаки или обмороки.
Сколько держится температура при пневмонии
Существует два типа температуры при воспалении легких – субфебрильная и высокая.
При пневмонии температура может резко вырасти до показателей 39-40 градусов и может держаться на протяжении двух недель. Важно помнить, что снижение температуры важно осуществлять под наблюдением врача и с полным соблюдением индивидуального протокола антибактериальной терапии. Хотя высокая температура – симптом, нередкий для пневмонии, понижение ее – часть общего лечения.
Когда показатели температуры тела достигают отметки в 40 градусов, нужно вызвать скорую помощь
. Такое повышение температуры может говорить о том, что иммунитет организма не справляется с инфекцией, и ему необходима экстренная помощь.
Субфебрильная температура при пневмонии находится в пределах 37-38 градусов. При отсутствии сильной одышки сбивать такую температуру обычно не рекомендуют. Она обеспечивает организму возможность иммунного ответа на вирусную атаку. Повышение температуры сигнализирует о нехватке собственных ресурсов организма для подавления вирусной инфекции.
Температура нормализуется при отражении вирусного поражения организма после антибактериальной терапии.
Вторая: красное опеченение
Вторая фаза – это период резкого ухудшения состояния больного. На этом этапе заболевания появляются характерные симптомы пневмонии. Поэтому так часто болезнь диагностируют именно на этой, выраженной стадии.
Вторая стадия именуется стадией красного опеченения. Ее длительность составляет от 1 до 3 дней.
В этот период происходит заполнение альвеол плазмой. Вторая стадия характеризуется уплотнением легочной ткани и покраснением легких.
Пациента беспокоит тупая боль на вдохе-выдохе.
Больной часто жалуется на высокую температуру тела, она может подниматься до 39 °C и выше. У пациента появляется «ржавая» мокрота, которая приобретает такую окраску в результате появления в ней большого количества эритроцитов.
Симптом «ржавой» мокроты требует проведения дифференциальной диагностики с другими наиболее частыми причинами кровохарканья — туберкулезом, раком легкого, гемосидерозом легких и другими.
Второй этап является самым тяжелым периодом пневмонии, потому что в этот период появляются симптомы лихорадки и интоксикации.
Виды пневмонии
Пневмония без температуры
Довольно опасный вид – бессимптомная пневмония
, не проявленная повышенной температурой. При этом может не быть никаких симптомов, кроме слабости. Организм может не сигнализировать о заболевании даже кашлем. Часто подобная ситуация – следствие слабого иммунного ответа и неспособности организма бороться с вирусом.
Медики советуют обращать внимание на цвет лица человека, часто на нем выступает характерный пятнистый румянец на фоне очень бледной кожи. Дыхание человека происходит со свистом. При движении появляются одышка и частый пульс. Организм слабый, быстро утомляется, возможны боли в грудной клетке и затрудненный вдох.
Бессимптомная пневмония опасна тем, что кашель не проявлен, и лишняя мокрота не выходит наружу. Инфекционный процесс застаивается в легких. Часто это – следствие недолеченных простудных заболеваний или бронхитов.
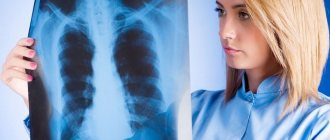
Для диагностики проводится рентгенограмма грудной клетки в 2-х проекциях. Основным признаком пневмонии является ограниченное затемнение легочной ткани.
Полисегментарная пневмония
Двусторонняя полисегментарная пневмония поражает несколько сегментов ткани обоих лёгких. Ей часто заболевают дети в возрасте до одного года и люди с пониженным иммунитетом. Первая стадия заболевания может быть бессимптомной или похожей на ОРВИ
.
Развитие симптомов двусторонней пневмонии — кашель с отхождением мокроты, одышка, влажные хрипы в лёгких, боль в грудной клетке. Эта клиническая картина сопровождается повышением температуры до 39-40 градусов, лихорадкой, повышенной потливостью, тахикардией, головными болями и изменением сознания. При полисегментарной пневмонии в бронхах происходит застой мокроты, которая сложно отходит из-за прогрессирующего отёка.
Очаговая пневмония
Острая форма заболевания с протеканием воспалительного процесса на ограниченном участке ткани легких (доле легкого). Симптомы этой формы пневмонии — лихорадка, сухой кашель или незначительное отделение мокроты, боль в грудной клетке, общая слабость.
Часто очаговая пневмония – осложнение острых респираторных инфекций и бронхитов. Этот диагноз возрастает в период сезонных ОРВИ и гриппа.
Температура тела повышается до 38-39 градусов, иногда может быть нормальной или иметь субфебрильные значения. Дыхание учащается до 25-30 ед., проявлена тахикардия до 110 уд. в мин.
Лихорадка прекращается обычно через 3-5 дней после начала антибактериальной терапии. Срок снятия симптомов очаговой пневмонии – 3-4 недели.
Атипичная пневмония
Атипичная пневмония – инфекционное заболевание, сопровождающееся воспалением. Это поражение легких вызывают нехарактерные возбудители – вирусы, микоплазмы, хламидии и другие многочисленные инфекционные агенты.
Этим этот вид заболевания отличается от «типичных» пневмоний, вызываемых бактериальной кокковой флорой. Симптомы атипичной пневмонии:
- слабость,
- головные и мышечные боли,
- одышка,
- потливость,
- лихорадка,
- кашель.
Для диагностики атипичной пневмонии нужно определить возбудитель, для чего используются методы ПЦР, РИФ, культурального посева. Необходимо проведение рентгенографии легких. После идентификации возбудителя назначается медикаментозное лечение.
Атипичная пневмония, вызванная коронавирусом, носит название «синдром острого респираторного заболевания» (SARS). Она сложна для идентификации инфекционного агента, а значит, и для лечения, из-за быстрой мутации вируса.
Заражение атипичной пневмонией происходит воздушно-капельным путем. Инкубационный период – от 3-х до 10 дней. В зависимости от возбудителя атипичная пневмония делится на:
- лихорадку Q,
- хламидийную пневмонию,
- легионеллезную пневмонию,
- тяжелый острый респираторный синдром,
- микоплазменную пневмонию и т.д.
Среди препаратов, рекомендуемых для лечения атипичной пневмонии, основу составляет рибавирин, который сегодня широко применяется для лечения пневмонии, вызванной коронавирусом. После начала лечения в протокол вводят кортикостероиды, в тяжелых случаях используется переливание плазмы крови. Для лечения применяется кислородотерапия, диуретики для предотвращения отека легких, инфузионная терапия для снятия интоксикации, симптоматическое лечение от кашля и симптомов респираторного синдрома.
Внебольничная пневмония
Внебольничная пневмония не связана с пребыванием больного в стационаре. Этот диагноз ставят, когда заболевший не находился на стационарном лечении или заболел пневмонией не менее, чем через 14 дней после выписки или не позднее двух суток после госпитализации.
Внебольничная пневмония развивается в силу воздействия патогенных микроорганизмов на дыхательные пути. Это происходит при отягощённом анамнезе сердечно-сосудистыми или метаболическими заболеваниями, нездоровом образе жизни больного, слабом иммунитете, состоянии преклонного возраста или при сильном переохлаждении.
Пневмококки, стрептококки, гемофильная палочка, стафилококки, хламидии, легионеллы, аденовирусы проникают в организм человека в бытовых условиях, в местах большого скопления людей воздушно-капельным путем, попадая в воздух при кашле и чихании из респираторного тракта больного.
При сниженном иммунитете и прочих неблагоприятных факторах дренажная система легких нарушается, и в них остаются патогенные микроорганизмы, вызывая воспалительный процесс.
Для лечения внебольничной пневмонии применяется медикаментозная терапия по протоколу, связанному с идентифицированным бактериологическим анализом возбудителем.
Вирусная пневмония
Вирусная пневмония вызывается респираторными вирусами, часто хорошо нам знакомыми. Это вирусы гриппа, парагриппа, энтеровирусы, аденовирусы. Терапия вирусных пневмоний – это прием противовирусных и симптоматических средств.
Симптомы вирусной пневмонии острые:
- резкое повышение температуры,
- синдром интоксикации,
- сильный продуктивный влажным кашель,
- боли в легких.
Диагностика вирусной пневмонии осуществляется на основании лабораторных данных.
Часто вирусная пневмония развивается на фоне ОРВИ, в этом случае типичные симптомы респираторного заболевания отягощаются в течение нескольких дней сильной лихорадкой, цианозом, кашлем с мокротой «ржавого» цвета, хрипами в легких и болями в груди.
Вирусная пневмония, вызванная вирусом гриппа, часто бывает двусторонней, с очаговыми поражениями легких. При этом среди вирусных пневмоний нередки случаи относительно легкой формы заболевания с умеренной симптоматикой и быстрым восстановлением.
В детском возрасте на вирусные пневмонии приходится 90% всех видов этого заболевания. В тяжелых случаях вирусная пневмония протекает у детей тяжело:
- с высокой температурой,
- рвотой,
- интенсивными симптомами интоксикации,
- отсутствием аппетита или полным отказом от еды,
- сильным кашлем.
В тяжелых случаях назначается стационарное лечение.
Взрослые болеют вирусной пневмонией реже, чем дети (процент вирусных пневмоний среди прочих видов заболевания не превышает 35%). Чаще вирусной пневмонией страдают лица старше 65 лет. Частота заболевания увеличивается в осенне-зимний период.
Крупозная пневмония
Крупозная пневмония – острое инфекционное заболевание. Этот диагноз ставят при поражении одной или нескольких долей лёгкого при появлении в альвеолах фибринозного выпота и фибринозных наложений на плевре.
Самые частые возбудителем крупозной пневмонии – пневмококки, а главной причиной болезни является снижение иммунитета.
Заболевание начинается остро, с повышения температуры до 39 градусов, озноба, болей в грудной клетке. Сухой кашель сменяется выделением «ржавой» мокроты. Выражена одышка. Дыхание жесткое, с влажными и сухими хрипами. Впоследствии обнаруживается голосовое дрожание из-за нарушенного дыхания. Крупозная пневмония может сопровождаться нарушением сердечных ритмов, спадом давления и сильными головными болями.
По окончании острой фазы заболевания дыхание нормализуется, при этом частый пульс и снижение артериального давления могут еще беспокоить пациента.
Крупозное воспаление лёгких – болезнь взрослых людей, и она лечится в стационаре в отделении терапии.
Пневмония без кашля
Пневмония сопровождается чаще всего характерным набором симптомов, однако бывает, что заболевание протекает в скрытой форме. Бессимптомная пневмония сложно поддается диагностике, так как пациент не может распознать проблему со здоровьем по явным признакам. Латентная пневмония может протекать без температуры и даже без хрипов в легких.
Чаще всего скрытой пневмонией болеют люди старше 60 лет.
Нарушения в работе иммунной системы – основная причина бессимптомной пневмонии. Также она может развиться из-за неправильного приема препаратов от кашля в период респираторного заболевания. При плохом выведении мокроты она скапливается в легких и становится средой для размножения патогенной флоры.
Осложнение после гриппа, бронхита или ОРВИ – еще одна причина бессимптомной пневмонии.
Если нет кашля, но есть подозрения на заболевание, необходимо прислушаться к следующим симптомам:
- усиление слабости,
- снижение работоспособности,
- сильные головные боли.
У больного проявлена сильная потливость, частый пульс, одышка и боли в грудной клетке. Может повышаться температура.
Для обнаружения пневмонии при скрытых симптомах необходимо проводить глубокую диагностику, которая поможет определить стадию и тяжесть заболевания.
Интерстициальная пневмония
Интерстициальная пневмония – воспалительный процесс, при котором страдают стенки альвеол и соединительная ткань паренхимы. Болезнь вызывают инфекционные агенты:
- микоплазмы,
- хламидии,
- пневмоцисты,
- легионеллы,
- респираторные вирусы,
- вирус герпеса.
Также интерстициальная пневмония может быть реакцией на пыль. Поражение при интерстициальной пневмонии очаговое или диффузное, и оно может охватывать долю или все легкое.
Симптомы заболевания:
- одышка,
- сухой кашель,
- боль в грудной клетке,
- температура до 38 градусов,
- сердечно-легочная недостаточность.
Заболевание определяется при помощи КТ и лабораторной диагностики.
Заболевание может протекать тяжело, при нем высока вероятность фиброза легких. В группе риска:
- курильщики,
- ВИЧ-инфицированные,
- люди с алкоголизмом.
Интерстициальная пневмония может протекать в хронической форме (более 12 месяцев), все это время пациент ограничен в активности, страдает от сильной одышки, высокой утомляемости. Часто наблюдается сильная потеря веса.
Лечение включает в себя оксигенотерапия, кортикостероиды, цитостатики. В силу снижения дыхательной функции назначают ИВЛ.
Пневмоцистная пневмония
Пневмоцистная пневмония относится к виду атипичных пневмоний. Ее инфекционные агенты – простейшие микроорганизмы пневмоцисты. Заболевание передается воздушно-капельным путем и часто развивается у людей с пораженной иммунной системой.
В группе риска по заболеванию пневмоцистной пневмонией:
- пожилые люди,
- больные ВИЧ,
- туберкулезом,
- пациенты с заболеваниями крови,
- больные, принимающие иммунодепрессанты.
Заболевание может иметь рецидивы. В частности, у пациентов с ВИЧ-инфекцией в стадии СПИДа вероятность повторного заболевания – 25%.
Пневмоцисты попадают в организм через дыхательные пути, активно размножаются, провоцируют появление большого количества слизи и продукты обмена. Попадая в кровь, инфекционные агенты провоцируют образование специфических антител. Альвеолы поражаются, газообмен нарушается. В условиях дыхательной недостаточности развивается фиброз лёгких, впоследствии – эмфизема и пневмоторакс.
Симптомы заболевания сначала выглядят как признаки как ОРВИ или ларингита. Период первой стадии – до 10 дней. Слабость, сильный кашель, снижение массы тела на второй стадии заболевания усиливаются сильной одышкой. Кожные покровы приобретают синюшный оттенок. Кашель становится продуктивным с трудноотделяемой мокротой.
Третья стадия приносит облегчение симптомов, но хрипы в легких и симптомы слабости могут сохраняться еще долго.
Лечение пневмоцистной пневмонии происходит в стационаре и включает в себя антибактериальное и симптоматическое лечение.
Микоплазменная пневмония
Микоплазменная пневмония – атипичная легочная инфекция. Инфекционный агент – Мycoplasma pneumoniae. Этот вид пневмонии характеризуется:
- навязчивым кашлем,
- субфебрилитетом,
- болью в грудной клетке и мышечными болями,
- болями в животе и нарушениями в работе ЖКТ.
Микоплазменной пневмонией чаще болеют дети, подростки и взрослые до 35 лет.
При высокой распространённости заболевания, микоплазмы малоустойчивы во внешних условиях. Они реагируют на изменение температур (в частности, на нагревание), не растут в сухих средах.
Эти микроорганизмы часто становятся причинами бронхитов, бронхиальной астмы, также они способны вызвать не респираторную патологию (отита, энцефалита, менингита, анемию).
Инкубационный период при микоплазменной пневмонии – обычно 12-14 дней. Заболевание редко начинается остро, чаще – это появление симптомов ларингита, реже – бронхита. Слабость, потливость, повышение температуры до 38 градусов также сопровождает начало заболевания.
Осложнениями микоплазменной пневмонии могут стать:
- синдром Стивенса-Джонсона,
- синдром Гийена-Барре,
- миелит,
- энцефалит,
- менингит.
Распознав заболевание на ранней стадии, его можно вылечить две-три недели. Для лечения назначают макролиды, фторхинолоны, бронходилататоры, отхаркивающие средства, в стадии выздоровления — иммуномодуляторы, физиопроцедуры, массаж, дыхательную гимнастику.
Третья: серое опеченение
Третья стадия представляет собой стадию серого опеченения. Ее длительность составляет 4-8 дня.
В этот период происходит распад в альвеолах эритроцитов. Стадия характеризуется изменением окраса легких в бурый и серый цвета. У больного наблюдается появление «ржавой» иди гнойной мокроты. Пациента беспокоит тупая боль на вдохе-выдохе. Температура тела больного носит субфебрильный характер, может превышать 39 °C. У больного изменяется кашель, он становится продуктивным. Бронхи все больше и больше освобождаются от мокроты.
Стоит отметить, что состояние больного в целом улучшается, так как отсутствуют признаки выраженной интоксикации.
Пневмония у детей
Пневмония у детей – это острое инфекционное поражение легких. Она протекает одышкой. Кашлем и симптомами интоксикации.
Внутриутробное заражение пневмонией происходит из-за вирусов герпеса, хламидии. Медицине уже известны случаи внутриутробной пневмонии, вызванной коронавирусом.
В первый год жизни чаще всего возбудителями заболевания является пневмококк и гемофильная палочка. Дошкольники болеют пневмонией, причиной которых является:
- заражение гемофильной и кишечной палочками,
- золотистый стафилококк,
- синегнойная палочка.
Школьники чаще болеют атипичными пневмониями.
В группе риска по заболеваниями пневмонией – дети с иммунодефицитом, перенесшие стресс, охлаждение или страдающие хроническими инфекционными заболеваниями.
Лечение пневмонии у детей состоит из антибиотиков, жаропонижающих, отхаркивающих, бронхолитиков. После острой фазы и в период реабилитации показаны физиотерапия, массаж и лечебная физкультура.
Детская пневмония в случае своевременного обнаружения лечится в домашних условиях, а серьезных случаях – в стационаре, и вполне успешно. При детской пневмонии не всегда показана госпитализация, и если родители подойдут ответственно к приему препаратов, детская пневмония вылечивается в течение 2-3 недель.
Четвертая: разрешение
Четвертая стадия пневмонии – это последний этап в лечении пациента. В этот период его состояние улучшается, но врачи все-таки относят процесс восстановления к стадиям пневмонии. В эту фазу врач продолжает лечение больного, которому необходимо соблюдать определенный режим.
Последнюю стадию еще называют стадией разрешения или рассасывания. Ее длительность составляет 10–12 дней.
В этот период растворяется и разжижается мокрота, восстанавливается структура легких. У больного начинает хорошо отходить мокрота, нормализуется температура тела. Мокрота светлеет, становится более прозрачной, исчезают кровянистые, ржавые и гнойные примеси.
Отхождение мокроты не должно волновать больного, она отходит легко и безболезненно. Пациент все также чувствует дискомфорт от кашля, но он уже отличается продуктивным характером. Последняя стадия характеризуется восстановлением сердечного ритма и нормализацией дыхания.
Заразна ли пневмония
Заразна пневмония или нет – зависит от ее вида и причин возникновения заболевания. При этом непосредственно пневмонией заразиться нельзя, но патогенная микрофлора, проникнув в организм другого человека, может стать источником воспалительного процесса, в том силе и пневмонии.
Воспаление легких могут вызвать бактерии, вирусы, грибки, простейшие. Наибольшую опасность для окружающих, человек представляет на начальной стадии заболевания, когда кашляет и с кашлем выделяет инфекционных агентов.
Но важно помнить, что даже при инфицировании, развитие воспалительного процесса может не случится. Крепкий иммунитет не дает развиться пневмонии, а вся борьба с инфекционным агентом происходит в верхних дыхательных путях. Другими словами, один и тот же инфекционный агент может вызвать у разных людей разные реакции: от легкого ОРВИ до тяжелой пневмонии.
Риск заболеть пневмонией присутствует больше:
- у детей до 1,5 лет,
- пожилых людей,
- у тех, кто страдает иммунодефицитом,
- страдающих хроническими патологиями сердечно-сосудистой системы, бронхов и легких, почек,
- у диабетиков,
- аллергиков,
- курильщиков.
При этом важно помнить, некоторые виды пневмонии не заразны. Это те виды заболевания, которые не связаны с инфекцией. Например, воспаление легких, возникшее из-за застоя жидкости в дыхательных путях.
Степени тяжести
По выраженности клинической картины, степени тяжести при пневмонии разделены на 3 группы:
- Легкая степень пневмонии
При такой степени тяжести пневмонии диагностируется слабая симптоматика, что сопровождается повышением температуры тела, не более чем до 38 о С. В таком состоянии частота дыхания больного составляет 25 движений, сознание ясное, показатели артериального давления в пределах нормы.
- Пневмония средней степени тяжести
Такую стадию воспаления можно констатировать при умеренной интоксикации. Температура тела больного может превышать 38 о С, частота дыхания увеличивается до 30 движений, пульс учащается до 100 ударов в минуту. В таком состоянии больной начинает активно потеть, снижаются показатели артериального давления, увеличивается содержание лейкоцитов в общем анализе крови со сдвигом формулы влево.
Тяжелая стадия воспаления легких характеризуется явно выраженной интоксикацией организма. Температурные показатели превышают 39 о С, частота дыхания больше 30 движений, пульс превышает 100 ударов. Такое состояние больного дополняется помутненным сознанием, бредом, существенным снижением артериального давления. Кроме этого может проявиться дыхательная недостаточность, лейкоцитоз.
Лечение пневмонии
Сколько дней лечится пневмония
Продолжительность лечения зависит от первопричин пневмонии. Пневмококковую инфекцию можно победить за 7 дней. Легионеллы или стафилококк вызывают пневмонию, которую нужно лечить не меньше трех недель. Синегнойная палочка заставит проходить терапию до сорока двух дней. Осложненную пневмонию приходится лечить до двух месяцев.
Очаговая пневмония лечится быстрее долевой полисегментарной. В первом случае клиническая картина становится благоприятной в течение десяти дней, во втором лечение занимает около месяца.
Двусторонняя пневмония у взрослого. Продолжительность лечения
При прогнозах лечения двусторонней пневмонии у взрослого всегда следует учитывать хронические заболевания, состояние иммунитета и причины заболевания. Больные с тяжелым поражением обмена веществ, сахарным диабетом, высокой степенью гипертонии, заболеваниями сердца имеют шансы на более длительное лечение и долгую реабилитацию после пневмонии. Клиническая картина может обнаруживать симптомы пневмонии до двух месяцев с начала терапии, при этом сильный организм способен вылечится за один месяц.
Клинические рекомендации
Последние клинические рекомендации по лечению пневмонии содержатся в письме Министерства здравоохранения РФ от 6 марта 2020 г. N 30-4/И2-2702 «Об алгоритме оказания медицинской помощи взрослому населению с внебольничными пневмониями». Документ актуален, и определяет порядок диагностики и лечения всех видов внебольничных пневмоний (тех, которые развились вне стационара, либо диагностированных в первые 48 часов с момента госпитализации). Письмо определяет правила госпитализации при пневмонии, сроки начала антибактериальной терапии после постановки диагноза, классификацию форм заболевания по степени тяжести, исходя из симптомов.
Клинические рекомендации дают максимально подробную информацию о диагностике и лечении пневмонии, но они адресованы врачам и медицинскому персоналу. Каждый желающий может найти в сети и прочитать их для повышения осведомленности о заболевании, но ни в коем случае не стоит заниматься самодиагностикой и самолечением по прописанным протоколам антибактериальной терапии
. При первых признаках недомогания следует обратиться к врачу.
Лечение пневмонии в домашних условиях
Клинические рекомендации дают четкие критерии для госпитализации больных с пневмонией. Пациенты с легкой формой заболевания и многие из страдающих пневмонией средней тяжести без отягощённого анамнеза проходят домашнее лечение.
Главные правила лечения пневмонии дома:
- соблюдение протокола антибактериальной терапии;
- соблюдение постельного режима первые дни и обильное питье для снятия симптомов интоксикации;
- необходимость вставать каждые 5-6 часов и слегка двигаться до 20 минут;
- после нормализации клинической картины показаны короткие прогулки;
- полноценная, но легкая еда;
- полный отказ от курения;
- поддержка влажности воздуха в помещении в пределах 60-70%.
Лечение народными средствами
Многие при лечении пневмонии лекарствами прибегают и к народным поддерживающим лечение средствам. Самыми распространенным из них являются лекарственные травы. Отвары трав помогают отхаркиванию, уменьшают воспалительный процесс, снимают бронхоспазмы.
Травы снижают отечность и обладают диуретическим эффектом, активизируют деятельность иммунной системы, что хорошо поддерживает терапевтический курс.
Полезно пить напитки с богатым содержанием витамина С: отвар шиповника, клюквы, брусники, калины.
При лечении пневмонии народными средствами применяют чеснок, мед, делают различные компрессы и настойки. При обилии народных рецептов для лечения пневмонии важно помнить, что консультация с врачом необходима в каждом случае их применения
. Каждое народное средство должно быть встроено в терапию и не мешать ее успешному течению. Поэтому при желании прибегнуть к помощи народной медицины, стоит не перегружать организм и следовать принципам разумности и согласованности с основным протоколом лечения.
Фтизиатр или пульмонолог: в чем разница?
О компетенции врача пульмонолога уже было сказано выше. Поговорим немного о фтизиатре. В чем разница? Чем занимается этот специалист:
- Его область исследования более узкая, чем у пульмонолога. Он практически занимается только диагностикой и лечением туберкулеза. В медицине даже есть такой раздел – фтизиатрия – лечение туберкулеза.
- Рабочее место фтизиатра находится в поликлинике, в санаторно-курортных учреждениях согласно профилю, а также в тубдиспансерах, научно-исследовательских центрах.
Фтизиатр может заниматься диагностикой и лечением лепры и саркоидоза. Он может проводить специфические обследования, проводить реабилитацию больных, давать оценку БЦЖ, оценивать трудоспособность человека, осуществлять диспансеризацию и госпитализацию.
Препараты для лечения пневмонии
Антибиотики при пневмонии
Лечение пациентов с легкой формой пневмонии проходит на дому. Вылечить её обычно удается таблетками или суспензиями. Врач назначает антибиотики β-лактамного ряда (амоксициллин, амоксин, флемоксин солютаб). Для пациентов старшего возраста или с тяжелыми хроническими заболеваниями назначают защищенные пенициллины и фторхинолоны (амоксиклав, флемоклав солютаб, авелокс).
Для лечения пациентов с тяжелой и крайне тяжелой пневмонией применяют лекарства III и IV поколений, обладающие бактерицидным эффектом, полностью уничтожающим клетки возбудителя. Среди представителей цефалоспоринов III поколения — пероральные и парентеральные формы. В первой подгруппе распространены супракс в капсулах и суспензии, цедекс в капсулах и спекрацеф в капсулах, цефдиторен, цефтазидим, цефоперазон,
Для уничтожения микоплазм при пневмонии подходят антибиотики макролиды, активные против атипичной флоры, тетрациклины – препараты резерва, доксициклин (юнидокс солютаб).
Адекватная терапия пневмонии не может обойтись без антибиотиков. Это единственная современная и эффективная мера для устранения причины болезни – микроорганизмов. Все назначения препаратов должны быть подконтрольны врачу, самолечение чревато усугублением течения заболевания и развитием невосприимчивости бактериальных клеток к эффектам антибиотиков.
Особенности рентгенографии на разных стадиях воспаления
Так как рентгенография – отличный способ для диагностики воспаления легких, на разных стадиях заболевания рентгеновский снимок покажет разные результаты, что очень важно для подбора последующей тактики лечения.
В стадии обратного развития на снимке будет видна затемненная область. Это очень полезная информация, которая может свидетельствовать о стадии долевой пневмонии, и ее конкретном расположении. На стадии разрешения снимок покажет уменьшение затемненной области в размерах.
Бывает так, что даже после полного выздоровления рентген «замечает» усиленный легочный рисунок и фиброзные участки. Поэтому, спустя некоторое время после выздоровления рекомендуется сделать повторный снимок – контрольный.
Дыхательная гимнастика
Для профилактики пневмонии
Сегодня профилактика пневмонии является одной из важнейших в комплексе оздоровительных практик и заботе о состоянии организма человека. Стало очевидным, что поражения легких – это реальная угроза, гораздо более массовая и актуальная, чем казалось еще недавно многим из нас. Пандемия коронавируса внесла коррективы не только в наш образ жизни, но и сделала максимально актуальной заботу о нашей дыхательной системе, о ее здоровом и полноценном состоянии.
Один из самых эффективных способов профилактики пневмонии – регулярные дыхательные тренировки с тренажером «Самоздрав». И этому есть обоснованные причины и многолетние бесспорные подтверждения.
Дыхательные упражнения укрепляют дыхательную мускулатуру, от чего увеличивается подвижность грудной клетки и диафрагмы. Эффективные движения дыхательных мышц увеличивают объем грудной клетки и лёгких. Это обеспечивает максимальную лёгочную вентиляцию и циркуляцию воздуха в альвеолах и увеличивает коэффициент использования кислорода в лёгких и его поступление его к тканям.
Поддержание нормальных лёгочных объёмов и регулярная тренировка дыхательной мускулатуры формирует правильный дыхательный ритм. В результате этого нормализуется частота дыхания, его минутный объём и другие показатели, которые нарушаются из-за стресса, гиподинамии, хронических болезней. Физиологически правильное дыхание сохраняется на долгое время.
Дыхательные тренировки поддерживают эластичность лёгочной ткани. Это увеличивает жизненную ёмкость лёгких, предотвращает развитие фиброза и других изменений лёгочной ткани. СО2 устраняет спазм бронхов, что тоже увеличивает эффективность дыхания.
Дыхательные тренировки повышают эффективность малого круга кровообращения. Это особенно важно для людей преклонного возраста, ведь одна из частых причин пневмонии пожилых – застой крови в малом круге.
В результате восстановления функций дыхательной системы и кровообращения происходит снижение воспалительного процесса, осуществляется профилактика застойных явлений в бронхах и лёгких и рассасывание слизи и экссудата.
Помимо этого, «Самоздрав» компенсирует недостаток физической активности, и дыхательные тренировки, как и физические упражнения, способствуют выработке естественного антиоксиданта (супероксиддисмутазы), препятствующего развитию пневмонии.
Все эти аргументы – результат глубоких многочисленных исследований, связанных с изучением влияния дыхательных тренировок с «Самоздравом» на легкие человека и профилактику пневмоний, а также опыт людей разных возрастов и разного уровня здоровья.
Сегодня миллионы человек из разных стран мира тренируются с «Самоздравом» ради предотвращения развития пневмонии – одной из главных опасностей для организма в период пандемии.
Если вы хотите получить один из самых эффективных способов заботы о своей дыхательной системе, незаменимого помощника для профилактики пневмонии, приобретайте дыхательный тренажер «Самоздрав». Многолетний опыт доказал его эффективность, доступность и самые высокие результаты в поддержании здоровья легких.
Для реабилитации после пневмонии
В непростой период угроз высокой вирусной нагрузки на организм, важно знать, как быстро вернуть форму после пневмонии и дать своим легким снова заработать в полную силу. Во-первых, важно соблюдать общие правила заботы о себе и своем здоровье. Спать не меньше 8 часов ночью и пару часов днем, хорошо питаться, не забывая о витаминах А, В, С и кальции, проветривать помещение каждые три часа.
Особое внимание нужно уделить своим легким, посвятить время дыхательным тренировкам для улучшения легочного кровоообращения и укрепления легочной мускулатуры. За счет дыхательных тренировок с тренажером «Самоздрав» будет рассасываться экссудат, облегчится отделение мокроты, очистятся дыхательные пути, легочная ткань сохранит здоровье и эластичность, нормализуется тканевой обмен и устранится интоксикация, сопровождающая острый этап болезни. Здоровое дыхание и нормальный объем вдоха восстановятся, отдышка уйдет за счет нормализации уровня кислорода в организме,
В процессе дыхательных тренировок с тренажером «Самоздрав» реабилитация после воспаления легких будет успешной, пройдет быстро и комфортно, и вы сможете вернуть себе жизненную энергию естественным способом – тренировкой посредством правильного и здорового дыхания.
Рекомендации врачей
Как мы уже отметили, пневмония имеет 3 стадии заболевания:
- пневмония 1 степени;
- пневмония 2 степени;
- пневмония 3 степени.
Несмотря на то, что для каждой степени есть свои характерные признаки, сегодня принято выделять только 2 степени тяжести воспалительного процесса, а именно: тяжелую и нетяжелую. Чтобы более четко выявить тяжесть воспаления, разработана специальная оценочная шкала: PSI, ATS, CURB-65 и пр.
Суть подобной градации кроется в обозначении неблагоприятного прогноза для больных с воспалением легких.
Для большей наглядности, далее рассмотрим шкалу ATS. Итак, критериями по данной шкале оценок являются:
- частота дыхания более 30 движений;
- наличие полилобарного поражения;
- дезориентация больного, оглушение;
- уремия;
- лейкопения;
- тромбоцитопения;
- гипотермия (при ректальном измерении не превышает 36 о С);
- гипотензия, которая требует интенсивных терапевтических мероприятий.
Кроме этих критериев есть еще более выраженные показатели – необходимость проведения искусственной вентиляции легких больного, а также признаки септического шока.
Несмотря на уже существующую шкалу для оценки стадий пневмонии, на территории Российской Федерации используется отдельная шкала, которую разработало российское респираторное общество. С ее составом можно ознакомиться на картинке.
Согласно этому списку, можно говорить о тяжелой форме пневмонии при наличии хотя бы 1 симптома.
Обратите внимание на список факторов, которые могут ухудшить состояние больного и усугубить ход течения болезни:
- Даже начальная стадия воспаления легких может усугубиться из-за воздействия сопутствующего заболевания на иммунитет больного человека. В таком случае опорные функции организма существенно снижаются, недуги случаются все чаще, процесс выздоровления откладывается на неопределенное время. К группе риска относятся больные, имеющие патологии органов дыхания, сердечнососудистой системы, а также страдающие на сахарный диабет и алкоголизм.
- Первопричина – тип возбудителя, который спровоцировал развитие недуга.
- Масштабы повреждений. Очень большое значение имеют объемы поврежденных тканей, ведь чем они больше – тем тяжелее будет состояние больного.
- Своевременность. Усугубить ситуацию может несвоевременный визит к врачу и, соответственно, несвоевременное лечение. Особенно опасна для жизни последняя стадия пневмонии, особенно если не проводилось никаких терапевтических мероприятий по ее устранению.
- К сожалению, последние стадии воспаления легких очень часто диагностируются у людей с низким доходом либо у лиц, живущих на улице.
Диагностика
Основным методом диагностики остается рентгенологическое обследование грудной клетки — оно поможет специалисту понять объем поражения. Для подбора эффективной терапии важно определить и природу пневмонии: вызвано заболевание наличием бактерий, вирусов или грибов — с этим помогут результаты анализа крови, мочи и выделяемой с кашлем мокроты.
В случае с внутрибольничной пневмонией диагностика осложняется сопутствующими заболеваниями, от которых пациента уже лечат, а также ослабленным и порой крайне ослабленным организмом. Поэтому для врача принципиально важно оперативно и точно определить вызвавшую заболевание бактерию и область поражения. Иногда для этого приходится проводить бронхоскопию (исследование легких эндоскопом с забором материала для последующего анализа); если нет выделяемой естественным путем мокроты, то для анализа берут жидкость, которой предварительно промывают часть легкого – эта процедура называется бронхиальный лаваж.