Экзогенный аллергический альвеолит — диффузное воспаление легочной ткани, приводящее к развитию пневмосклероза, дыхательной недостаточности и легочного сердца.
- Виды аллергического альвеолита
- Патогенез
- Симптомы
- Диагностика Дифференциальная диагностика
- Лабораторная диагностика
Экзогенный аллергический альвеолит, или гиперчувствительный интерстициальный пневмонит, развивается при повторном аэрогенном поступлении в сенсибилизированный организм антигенов (аллергенов) микробного, животного, растительного происхождения или различных низкомолекулярных химических соединений.
Вначале происходит сенсибилизация организма в виде активации Тн2 и появления IgG-антител к причинно-значимому антигену. Реакцию могут вызывать вещества, способные попасть в альвеолы. При попадании причинно-значимого антигена в сенсибилизированный организм реакция протекает быстро (через 4-8 ч) подобно феномену Артюса с образованием иммунных комплексов. Процессы отложения иммунных комплексов и образования хемоаттрактантов, анафилатоксинов (С5а, СЗа) в результате активации комплемента ведут к острому повреждению сосудов и альвеол с привлечением нейтрофилов и макрофагов.
На 2-е сутки после контакта с антигеном развивается ГЗТ с вовлечением CD4+ (Тн1), активированных макросов и CD8+ цитотоксических Т-лимфоцитов. В дальнейшем образуются эпителиоидно-макрофагальные гранулемы, активируются фибробласты, развивается интерстициальный фиброз.
Некоторые виды экзогенного аллергического альвеолита и источники причинно-значимых аллергенов
| Вид экзогенного аллергического альвеолита | Источник аллергенов и аллергены |
| Альвеолиты, вызываемые медикаментами | Медикаменты: пенициллины и другие антибиотики, сульфаниламиды, нитрофураны, соли золота |
| Альвеолиты, вызываемые низко молекулярными соединениями | Дитиоизоцианаты, соли тяжелых металлов |
| Амбарная болезнь | Пшеница, мука (аллергены зернового долгоносика, грибов) |
| Болезнь молольщиков кофе | Зерна кофе |
| Болезнь моющихся в сауне | Влажная древесина (аллергены грибов) |
| Болезнь легких, связанная с при менением увлажнителей и кондиционеров | Вода и воздух, содержащие аллергены грибов и бактерий, в т. ч. аллергены актиномицетов |
| Болезнь сыроваров | Заплесневелый сыр (аллергены пеницилловых грибов) |
| Кашель ткачей | Хлопок (аллергены плесневых грибов) |
| Легкое дубильщиков | Кора клена (аллергены плесневых грибов) |
| Легкое птицевода (любителей птиц) | Перья и помет голубей, волнистых попугайчиков (аллергены птиц и грибов) |
| Легкое рабочего, обрабатывающего солод | Прелый ячмень, солодовая пыль (аллергены аспергилловых грибов — А. fumigatusl А. clavatus) |
| Легкое фермера | Прелое сено (аллергены термофильных актиномицетов и грибов) |
Патогенез
В патогенезе рассматриваемых заболеваний имеет основное значение иммунокомплексный механизм повреждения тканей. Аллерген, который попал в организм, приводит к сенсибилизации (привыканию). В этом процессе формируются антитела к нему. Чаще всего преципитирующие, которые в основном относятся к иммуноглобулину G.
Антитела с аллергеном формируют иммунные комплексы. Отложения последних можно наблюдать с помощью специальных методов на стенках альвеол и мельчайших бронхиол, из-за чего не может не возникнуть воспалительный процесс. В патологическом описанном процессе имеет значение повышенная проницаемость сосудистой стенки, причиной которой является включение IgE-опосредованных аллергических реакций. Вазоактивные амины выделяются из базофильных гранулоцитов или тучных клеток в организме. Имеет значение и тромбоцитактивирующий фактор, который учавствует в выделении из тромбоцитов серотонина и гистамина, которые являются вазоактивными аминами.
Сосуды становятся более проницаемыми (через них могут попадать различные частички более легко) из-за вазоактивных аминов и тромбоцитактивирующего фактора. Усиливается хемотаксис нейтрофильных и эозинофильных гранулоцитов, что вызывает и усиливает воспалительные процессы.
Также в патогенезе может отмечаться замедленная аллергическая реакция, при которой в легких формируются так называемые гранулемы. Появится она или нет — зависит от запустившего патогенез аллергена. Зачастую причина заключается в спорах грибков или частицах их. Также к образованию гранулем приводит наличие иммунных нерастворимых комплексов.
Развитие гранулемы условно делят на стадии, которые кончаются формированием рубца, что говорит о таком диагнозе как фиброз легких. В части случаев заболевания на клетках ткани легкого фиксируются аллергены, что меняет их антигенные свойства. По этой причине запускается цитотоксический механизм повреждения тканей.
В патогенезе экзогенного аллергического альвеолита могут иметь значение псевдоаллергические механизмы. Классический или же альтернативный путь характеризует активацию комплемента аллергенами, которые происходят из некоторых грибков. Также активация может быть вследствие попадания в организм экстрактов, в том числе, из пыли, источником которой является заплесневелое сено.
4.Лечение
Первоочередной мерой всегда должно становиться полное исключение контакта с аллергеном. Во многих случаях этого достаточно (без какого-либо лечения) для нормализации состояния и функционирования дыхательной системы. В более сложных случаях, когда прекращение контактов с аллергеном является невозможным или проблематичным, – например, потому, что это требует определенного времени, смены профессии и/или места жительства, – либо же когда симптоматика принимает выраженный или угрожающий характер, назначается медикаментозная терапия.
Стандартные антигистаминные и десенсибилизирующие средства в данном случае малоэффективны; методом выбора является длительное, в течение месяца или более, введение глюкокортикостероидных гормонов в постепенно снижающихся (до полной отмены) дозировках.
Запись на консультацию
Симптомы
Фазы заболевания:
- острая
- подострая
- хроническая
Острое течение заболевания развивается через 4-1 2 ч после вдыхания аллергена. У больного появляются кашель, прозрачная мокрота, хрипы, одышка, субфебрильная температура, боли в мышцах и суставах.
Хроническая фаза заболевания сопровождается прогрессирующей одышкой при физических нагрузках, пневмосклерозом, усилением дыхательной и сердечной недостаточности.
Профилактика
Профилактика ЭАА основывается на совершенствовании технологических процессов (герметизации, механизации технологий, выносе пультов управления за пределы рабочих помещений, увлажнении воздуха и др.); при поступлении на работу – качественном проведении предварительных профилактических медицинских осмотров, согласно приказу МЗ и МП РФ РФ “Об утверждении перечней вредных и (или) опасных производственных факторов и работ, при выполнении которых проводятся предварительные и периодические медицинские осмотры (обследования), и Порядка проведения предварительных и периодических медицинских осмотров (обследований) работников, занятых на тяжелых работах и на работах с вредными и (или) опасными условиями труда” № 302 н от 12.04.2011, периодическом аллергологическом обследовании работающих.
Дополнительными медицинскими противопоказаниями к приему на работу в контакте с производственными веществами токсикоаллергического действия служат тотальные дистрофические и аллергические заболевания верхних дыхательных путей; хронические заболевания бронхолегочной системы; аллергические заболевания при работе с аллергенными аэрозолями; врожденные аномалии (пороки развития) органов дыхания и сердца.
Правилом при определении трудоспособности больных ЭАА является следующее: наличие заболевания является абсолютным противопоказанием к продолжению работы в контакте с причинным веществом. Больной признается стойко частично утратившим трудоспособность, стойко нетрудоспособным в своей профессии, нуждающимся в постоянном рациональном трудоустройстве, нуждающимся в медицинской и социальной реабилитации.
Диагностика
Для диагностики данного заболевания (точнее, ряда заболеваний экзогенного происхождения) важен детальный сбор анамнеза. Нужно выяснить, в каких условиях проживает и работает пациент, в какой среде находился длительное время и т.д. Также врач собирает жалобы пациента и обнаруживает характерные симптомы. Всех больных отправляют на проведение рентгенографии.
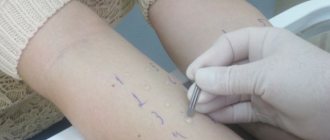
Подтверждение диагноза экзогенного аллергического альвеолита проводится с помощью серологических методов, а также при проведении аллергических диагностических проб. С помощью этих методов обнаруживают хронизированные или подострые формы болезни (особенно важное значение — в тех случаях, когда при сборе анамнеза врач не обнаружил возможный аллерген).
Дифференциальная диагностика
При постановке диагноза нужно учитывать, что схожую симптоматику и развитие могут иметь ряд других патологий:
- саркоидоз
- инфекционные пневмонии
- идиопатический фиброзирующий альвеолит
- диссеминированный туберкулез легких
Рентгенография позволяет дифференциировать ЭАА с инфекционной пневмонией. В последнем случаев выявляют долевое, сегментарное или же дольковое затемнение. При саркоидозе патологический процесс затрагивает, помимо легких, и другие органы. В моче повышенное количество кальция, а бронхолегочные лимфоузлы по размерам больше нормы.
Если у человека диссеминированный туберкулез легких, скорее всего, он ранее болел туберкулезом, или находился какое-то время рядом с больным этой болезнью человеком. Туберкулиновые пробы проводятся для дифдиагностики, они показывают положительный результат. Также можно взять мокроту на анализ для обнаружения в ней возбудителя болезни.
Идиопатический фиброзирующий альвеолит отличается от рассматриваемой болезни пневмофиброзом, развивающимся быстрыми темпами, и дыхательной недостаточностью, которая постепенно усугубляется.
Для идиопатического фиброзирующего альвеолита характерно быстрое прогрессирование пневмофиброза с развитием дыхательной недостаточности.
Лабораторная диагностика
От больных получают бронхоальвеолярный смыв с помощью бронхоальвеолярного лаважа во время фибробронхоскопии. В лаважной жидкости выявляют иммунные комплексы и циркулирующие антитела к причинно-значимому антигену. Титр IgО -, IgА-, ІgЕ-антител при заболевании повышен. Изучают цитограмму лаважной жидкости с количественным учетом альвеолярных макрофагов, нейтрофилов, эозинофилов и базофилов. Полицитоз в острую фазу превышает норму в 5-7 раз.
При гистологическом изучении биоптатов легких выявляется экссудативная фаза воспаления в виде обильной макрофагально-лимфоцитарной инфильтрации, васкулита и выпадения фибрина в альвеолы, в которых скапливаются лимфоциты. Возможно формирование смешанных гранулем.
Этиология
Этиологические факторы, вызывающие развитие профессионального ЭАА, можно разделить на несколько групп [4–8]:
• микроорганизмы (бактерии, термофильные актиномицеты, грибы, простейшие) и продукты их жизнедеятельности (эндотоксины, белки, глико- и липопротеиды, полисахариды, ферменты);
• биологически активные субстанции животного (сывороточные белки, шерсть животных и пр.) и растительного происхождения (опилки деревьев, заплесневелая солома, экстракты кофейных зерен);
• низкомолекулярные соединения (тяжелые металлы и их соли, диизоцианат толуола, тримелитиковый ангидрид и др.), а также многие лекарственные препараты (антибиотики, интал, нитрофураны, антиметаболиты, антимитотические препараты, ферменты, гормоны и др.).
Заболевание под названием “легкое фермера” впервые описано J. Campbell в 1932 г., исследовавшим пять фермеров, у которых наблюдалось развитие острых респираторных симптомов после работы с влажным заплесневелым сеном [13]. Ведущими причинными агентами, приводящими к развитию “легкого фермера”, являются термофильные актиномицеты – бактерии размером менее 1 мкм, обладающие морфологическими свойствами грибов; они широко встречаются в почве, компосте, в воде (табл. 1).
Наиболее частыми видами термофильных актиномицет, ассоциированными с ЭАА, являются Мicropolysporafaeni, Thermoactinomycesvulgaris, Thermoactinomycesviridis, Thermoactinomycessaccharis, Thermoactinomycescandidum. Данные микроорганизмы размножаются при температуре 50–60 °С, т. е. в тех условиях, которые достигаются при прении и гниении органического материала [2, 8, 10, 11].
Описаны случаи ЭАА у зерноводов, тростниководов, хлопкоробов и хлопкопереработчиков, табаководов, мукомолов, сыроделов, скорняков, обувщиков, шлифовальщиков риса, производителей пеньки, рабочих овощехранилищ, зернохранилищ, кофейных плантаций, лиц, изготавливающих солод, лекарственные препараты, в этиологии которых важная роль отводится истинным грибам, термофильным и другим бактериям, бактериальным продуктам (эндотоксинам, гликопротеидам), животным белкам, белкам рыбы, водорослей, растительной пыли.
Возможно развитие ЭАА у работников, контактирующих с пластмассами, полиуретаном, смолами, красителями. Наибольшее значение имеют диизоцианаты, фталиковый ангидрит. Известны случаи ЭАА при воздействии солей тяжелых металлов (хрома, кобальта, золота, мышьяка, меди, цинка), инсектицидов, особенно при использовании сульфата меди для опрыскивания фруктовых деревьев, виноградников, томатов, соединений диизоцианата (диизоцианат толуола, диизоцианат гексаметилена, диизоцианат дифенилметана), широко применяемых в автомобильной, резиновой, лакокрасочной промышленности, в производстве полиуретанов (табл. 2).
ЭАА описан у рабочих производств лекарственных препаратов, а также у больных при использовании ими, например, препаратов из гипофиза крупного рогатого скота (питуитрина, адиурекрина), применяемых в виде ингаляции при лечении несахарного диабета. Тяжелые случаи ЭАА описаны у рабочих производства пепсина, трипсина, пенициллина, стрептомицина, амиодарона, антимитотических препаратов: метотрексата, азатиоприна, 6-меркаптопурина [3, 4, 8].