Комплексное исследование количественного и качественного состава форменных элементов и биохимических показателей крови, которое позволяет оценить насыщенность организма железом и обнаружить недостаточность данного микроэлемента даже до появления первых клинических признаков железодефицита.
Результаты исследований выдаются с бесплатным комментарием врача.
Синонимы русские
Сидеропения, гипоферремия.
Синонимы английские
Iron deficiency test.
Метод исследования
Колориметрический фотометрический метод, SLS (натрий лаурил сульфат) – метод, кондуктометрический метод, проточная цитофлуориметрия, иммунотурбидиметрия.
Единицы измерения
Мкмоль/л (микромоль на литр), *10^9/л, *10^12/л, г/л (грамм на литр), % (процент), фл (фемтолитр), пг (пикограмм).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь за 24 часа до исследования.
- Прекратить принимать пищу за 8 часов до исследования, можно пить чистую негазированную воду.
- Не употреблять лекарственные препараты в течение 24 часов перед анализом (по согласованию с врачом).
- Исключить прием лекарственных препаратов, содержащих железо, в течение 72 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение и не курить в течение 30 минут до исследования.
Общая информация об исследовании
Нехватка железа встречается довольно часто. Около 80-90 % всех форм анемий связано с дефицитом данного микроэлемента.
Железо содержится во всех клетках организма и выполняет несколько важных функций. Основная его часть входит в состав гемоглобина и обеспечивает транспорт кислорода и углекислого газа. Некоторое количество железа является кофактором внутриклеточных ферментов и участвует во многих биохимических реакциях.
Железо из организма здорового человека постоянно выводится с потом, мочой, слущивающимися клетками, а также менструальными выделениями у женщин. Для поддержания количества микроэлемента на физиологическом уровне необходимо ежедневное поступление в организм 1-2 мг железа.
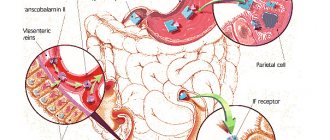
Всасывание данного микроэлемента происходит в двенадцатиперстной кишке и верхних отделах тонкой кишки. Свободные ионы железа токсичны для клеток, поэтому в организме человека они транспортируются и депонируются в комплексе с белками. В крови железо переносится белком трансферрином к местам использования или накопления. Апоферритин присоединяет железо и образовывает ферритин, который является основной формой депонированного железа в организме. Его количество в крови взаимосвязано с запасами железа в тканях.
Дефицит железа развивается постепенно. Вначале возникает отрицательный баланс железа, при котором потребности организма в железе и потери данного микроэлемента превышают объемы его поступления с пищей. Это может быть связано с потерей крови, беременностью, скачками роста в период полового созревания или недостаточным употреблением продуктов, содержащих железо. В первую очередь железо мобилизируется из запасов ретикулоэндотелиальной системы для компенсации потребностей организма. Лабораторные исследования в этот период выявляют уменьшение количества ферритина сыворотки крови без изменения других показателей. Вначале клинические симптомы отсутствуют, уровень железа в крови, показатели клинического анализа крови находятся в пределах референсных значений.
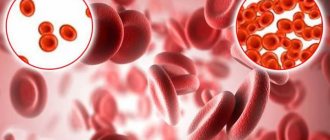
На этапе железодефицитного эритропоэза синтез гемоглобина становится недостаточным и развивается железодефицитная анемия с клиническими проявлениями малокровия. В клиническом анализе крови обнаруживаются небольшие бледноокрашенные эритроциты, снижаются показатели МНС (среднее количество гемоглобина в эритроците), MCV (средний объем эритроцита), МСНС (средняя концентрация гемоглобина в эритроците), падает уровень гемоглобина и гематокрит. При отсутствии лечения количество гемоглобина в крови прогрессивно снижается, изменяется форма красных кровяных телец, сокращается интенсивность деления клеток в костном мозге. Чем глубже дефицит железа, тем ярче становится клиническая симптоматика. Утомляемость переходит в выраженную слабость и вялость, утрачивается трудоспособность, бледность кожных покровов становится более выраженной, изменяется структура ногтей, появляются трещины в углах губ, возникает атрофия слизистых, кожа становится сухой, шелушащейся. При дефиците железа у больного меняется способность чувствовать вкус и запах – возникает желание есть мел, глину, сырые крупы и вдыхать запахи ацетона, бензина, скипидара.
При своевременной и правильной диагностике железодефицита и причин, вызвавших его, лечение препаратами железа позволяет восполнить запасы этого элемента в организме.
Для чего используется исследование?
- Для ранней диагностики железодефицита.
- Для дифференциальной диагностики анемий.
- Для контроля за лечением препаратами железа.
- Для обследования лиц, у которых существует высокая вероятность железодефицита.
Когда назначается исследование?
- При обследовании детей в период интенсивного роста.
- При обследовании беременных.
- При симптомах недостаточности железа в организме (бледность кожных покровов, общая слабость, утомляемость, атрофия слизистой языка, изменение структуры ногтей, аномальные вкусовые предпочтения).
- При выявлении гипохромной микроцитарной анемии по данным клинического анализа крови.
- При обследовании девушек и женщин с обильными менструальными выделениями и маточными кровотечениями.
- При обследовании ревматологических и онкологических больных.
- При контроле за эффективностью применения препаратов, содержащих железо.
- При обследовании пациентов с астенией неясного генеза и выраженной утомляемостью.
Что означают результаты?
Референсные значения
- [02-014] Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- [06-017] Железо в сыворотке
- [06-040] Трансферрин
- [06-042] Ферритин
Начальные проявления железодефицита (отрицательный баланс железа, скрытый дефицит):
- снижение уровня ферритина в сыворотке крови;
- клинический анализ крови без признаков анемии.
Железодефицит без анемии:
- снижение уровня ферритина в сыворотке крови;
- клинический анализ крови без патологии.
Железодефицитная анемия:
- снижение уровня ферритина в сыворотке крови;
- в клиническом анализе крови признаки гипохромной микроцитарной анемии (снижение МНС, MCV, МСНС, уровня гемоглобина и гематокрита).
Причины снижения уровня железа
- Хроническая кровопотеря: желудочно-кишечные кровотечения при язве желудка и двенадцатиперстной кишки, геморрое, полипозе, дивертикулезе, неспецифическом язвенном колите или болезни Крона;
- маточные кровотечения при фибромиоме матки, раке шейки матки, эндометриозе, дисфункции яичников, обильные менструальные выделения;
- легочные кровотечения при бронхоэктатической болезни, раке, туберкулезе, легочном гемосидерозе;
- гематурия при поликистозе почек, раке почек, полипах и опухолях мочевого пузыря;
- носовые кровотечения при болезни Рандю – Ослера;
- гельминтоз (анкилостомоз).
- беременность и лактация;
- мальабсорбция (после субтотальной и тотальной резекции желудка, резекции больших участков тонкой кишки, хроническом энтерите);
- диета с низким содержанием железа, вегетарианство.
Другие причины изменения показателей обмена железа при нормальном или повышенном уровне ферритина (состояния, связанные с перераспределением железа и/или его относительным дефицитом, которые необходимо дифференцировать с железодефицитным состоянием):
- хронические воспалительные заболевания (ревматические болезни, туберкулез, бруцеллез);
- анемия других этиологий (гемолитическая, мегалобластическая, сидеробластическая, талассемия);
- миелодиспластический синдром;
- острый миелобластный или лимфобластный лейкоз;
- отравление свинцом;
- гемохроматоз или гемосидероз;
- острые и хронические болезни печени;
- новообразования (рак молочных желез, рак почек, злокачественная лимфома, болезнь Ходжкина);
- гипертиреоз;
- тяжелая почечная недостаточность.
Что может влиять на результат?
Факторы, искажающие результат:
- переливание крови и ее компонентов;
- использование рентгеноконтрастных внутривенных препаратов незадолго до исследования;
- алкогольная болезнь печени, острые и хронические воспалительные заболевания, новообразования;
- гемодиализ;
- прием препаратов, содержащих железо;
- применение пероральных контрацептивов и антитиреоидная терапия.
Причины развития анемии
Факторов, которые провоцируют анемию, довольно много. Анемия может возникать по причине:
- несбалансированного питания (дефицит железа, дефицит или переизбыток витамина В12, вегетарианство);
- нарушений метаболизма фолиевой кислоты;
- повышенной потребности организма в питательных веществах (период роста — подростки, беременность);
- частых инфекционных заболеваний (цитомегаловирус, вирус герпеса, гепатит);
- отравления тяжелыми металлами.
Кроме этого, анемия нередко сопровождает заболевания желудочно-кишечного тракта (хронический гастрит), развивается на фоне глистных инвазий, особенно часто у детей (паразиты прикрепляются в стенке кишечника и могут вызывать кровотечение), маточных кровотечений (обильные менструации, эндометриоз).
Как распознать анемию?
Типичные симптомы анемии, вызванные гипоксией органов и тканей — головокружение, усталость, слабость, шум в ушах, одышка при подъеме по лестнице, снижение работоспособности. Также наблюдаются снижение аппетита, бледность кожи (в некоторых случаях пожелтение), «заеды» в уголках рта. Могут начать выпадать волосы, ухудшиться состояние ногтей. Кроме этого, меняется настроение и появляются апатия и раздражительность даже при условии, что все хорошо.
Если вы заметили подобные изменения, не торопитесь принимать препараты железа или витаминов, делать инъекции B12. Заключение об анемии дает врач на основании лабораторных показателей. А самостоятельный прием лекарств может быть небезопасным.
Диагностика железодефицитного состояния
В настоящее время разработано несколько лабораторных тестов, необходимых для диагностики железодефицитного состояния. К основным из них относят определение следующих показателей крови:
- количество сывороточного железа;
- показатель общей железосвязывающей способности сыворотки (ОЖСС);
- процент насыщения железом трансферрина;
- количество ферритина;
- количество гемоглобина.
Важно понимать, что большой ошибкой служит выписка препаратов железа исключительно по результатам определения пониженного ферритина. При наличии мутации MTHFR, нарушающей переработку и усвоение железа, фолиевой кислоты, витамина В12, ферритин всегда оказывается низким, а сывороточное железо – высоким, что не позволяет назначать таким пациентам препараты железа.
Целями лабораторных тестов на железодефицитную анемию являются:
- выявление нарушения в обмене и метаболизме железа;
- определение природы анемии;
- оценка риска развития перегрузки организма железом.
Подготовка к лабораторным тестам на анемию несложная и достаточно стандартная. Сдавать кровь необходимо с утра, строго натощак (с 8-ми часовым перерывом после приёма пищи). За сутки перед проведением тестирования необходимо прекратить приём железосодержащих препаратов и/или мультивитаминов. Если накануне проводилась радиоизотопная диагностика, исследование метаболизма железа следует начинать не ранее, чем через 4-5 суток после её завершения. Также важно учитывать, что некоторые лекарственные средства могут искажать результаты тестирования. Например, эстроген или оральные контрацептивы могут повышать ОЖСС, а кортикостероиды и тестостерон, напротив, понижают ОЖСС.