Классификация
По причинам возникновения васкулит делится на 2 типа:
- первичный (самостоятельное заболевание);
- вторичный (осложнение из-за других болезней, приема препаратов, интоксикаций).
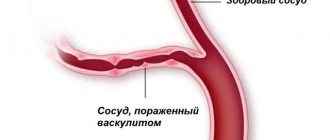
В зависимости от размера кровеносных сосудов, где наблюдается патология, выделяют поражения:
- мелких сосудов (капилляры, артериолы, венулы);
- средних сосудов;
- крупных сосудов (аорта, легочная артерия);
- разных видов сосудов одновременно;
- определенного органа.
В мире насчитывается более 25 видов васкулита, каждый из которых отличается по симптомам, методам лечения и прогнозам.
Обсуждение
Папулонекротический ангиит Вертера—Вернера—Дюмлинга является полиэтиологическим заболеванием. Судя по анамнестическим данным, а также на основании результатов лабораторно-инструментальных методов обследования возникновение васкулита у нашей пациентки было связано с применением НПВП, в частности кеторолака. В литературе отмечена связь возникновения васкулитов кожи с применением аллопуринола, тиазидных диуретиков, препаратов золота, сульфаниламидов, фенитоина, пенициллинов, а также приведены единичные случаи возникновения ангиитов на фоне приема кеторолака. Следует помнить, что развитие васкулита может быть спровоцировано приемом ряда лекарственных препаратов, однако широко и наиболее часто пациенты используют НПВП.
Самые распространенные формы патологии:
- Геморрагический васкулит (по клиническим формам делится на кожный, абдоминальный, почечный и суставной васкулит). Встречается преимущественно в детском возрасте, поражает в основном мелкие сосуды. Главными симптомами являются пальпируемая сыпь (пурпура), нарушения работы ЖКТ и почек, боль в суставах.
- Кожный васкулит. Развивается исключительно в мелких и средних сосудах подкожной клетчатки. Проявляет себя сыпью, пурпурой или язвами.
- Болезнь Бехчета (Адамантиадиса–Бехчета). Поражает слизистые оболочки глаз, полости рта, половых органов и кожи. С прогрессированием болезни на слизистых появляются язвы. Кроме этого, болезнь затрагивает органы ЖКТ и мозг.
Кожные васкулиты охватывают широкую гетерогенную группу заболеваний, поражающих кровеносные сосуды кожи, клинически характеризуются полиморфными поражениями кожи, включая пальпируемую пурпуру, а также уртикарные и некротические язвенные поражения с возможным, хотя и редким, внекожным вовлечением. Кожный лейкоцитокластический ангиит и уртикарный васкулит, которые являются двумя прототипическими и наиболее распространенными вариациями этой группы, обычно являются идиопатическими, но могут также индуцироваться различными триггерами, в частности лекарственными средствами и инфекциями, или могут проявляться в сочетании с системными расстройствами, особенно красной волчанкой.
Побочные явления васкулита могут также возникать во время рецидива хронических системных васкулитов, таких как гранулематоз с полиангитом и эозинофильный гранулематоз с полиангититом, с которым кожные васкулиты могут делиться клиническими и гистологическими особенностями. Чтобы поставить диагноз конкретной формы васкулита, кожная реакция и клиническая история пациента должны быть сопоставлены с гистологическим рисунком, прямыми результатами иммунофлуоресценции, лабораторными данными и возможным присутствием внекожных проявлений. Гистология имеет решающее значение для диагностики васкулита, а время биопсии имеет отношение к правильной оценке характеристик воспалительного инфильтрата. В этом обзоре мы сосредоточимся, в частности, на гистологических особенностях кожных васкулитов, чтобы отличить их от системных форм и избежать ошибочного диагноза, когда кожное проявление является признаком мультисистемного васкулита.
Васкулиты представляют собой широкую группу заболеваний, гистологически характеризующихся воспалительным инфильтратом в / или вокруг сосудов и их повреждением, которое признается фибриноидным некрозом, который служит ключом к его диагностике, а также лейкоцитоклазией, тромбами или дегенерацией соединительной ткани. Васкулит может быть основным расстройством или состоянием, вторичным по отношению к системным заболеваниям, таким как заболевания соединительной ткани, злокачественные опухоли или последствием употребления лекарств. Кожное поражение очень часто встречается при васкулите, его можно выделить, как васкулит отдельного органа или часть полиорганного заболевания, при котором кожа является местом начала заболевания. Клиническое представление зависит от типа и калибра пораженного сосуда, демонстрирующего пурпурные макулы и инфильтрированную эритему, когда затронуты только поверхностные дермальные сосуды, или полиморфную картину с пальпируемой пурпурой, буллезными поражениями, язвами и узелками, когда также затронуты более глубокие слои дермы и подкожная клетчатка.
С гистологической точки зрения, большинство кожных васкулитов поражают небольшие сосуды, особенно венулы, и характеризуются острым нейтрофильным воспалительным инфильтратом, который характеризует особенности лейкоцитокластического васкулита (LCV). Чтобы добиться постановки правильного диагноза, необходимо интегрировать проявление LCV с типом сосуда (маленьким и / или мышечным), нарушенным воспалением, внесосудистыми проявлениями, такими как эозинофилия тканей, нейтрофилия тканей или гранулемы, а также данные прямой иммунофлуоресценции (DIF).
Однако гистологический рисунок кожных поражений часто является одним и тем же при васкулите, ограничивающимся только кожей, например, кожный лейкоцитокластический ангиит (CLA), а также при системном васкулите, например, гранулематоз с полиангититом (GPA) или эозинофильный гранулематоз с полиангититом (EGPA), так как у последнего могут отсутствовать гранулематозные аспекты в пораженной коже. Необходимо сопоставить гистологию с клиническими результатами, такими как системные симптомы и признаки, инструментальные анализы, потенциально выявляющие участие внутренних органов и лабораторные параметры, такие как обычный анализ крови, мочи и антинейтрофильные цитоплазматические антитела (ANCA).
Таким образом, принимая во внимание соотношение между клиническими показателями и гистологией, мы сосредоточимся на гистологической картине кожных васкулитов, а также на гистопатологических особенностях кожных проявлений, возникающих в ходе основных форм системного васкулита.
Классификация васкулитов
Классификация васкулитидов была сложной задачей и активно обсуждалась в последней половине столетия. Наиболее широко используется номенклатура, принятая на Международной консенсусной конференции в Чапел-Хилл в 2012 году (CHCC), не смотря на то, что некоторые спорные моменты по-прежнему обсуждаются (Таблица I).
По сравнению с предыдущей классификацией некоторые традиционные одноименные термины были исключены, например, гранулематоз Вегенера и синдром Чарга-Стросса. Кроме того, васкулиты классифицируются на основе размера затронутых сосудов и патогенеза, в дополнение основному пораженному органу. Кожные васкулиты были разделены на две группы: васкулиты малых сосудов (SVV) и сегментарные васкулиты (SOV). SVV включали васкулиты, которые преимущественно воздействуют на мелкие сосуды (внутрипарехальные артерии, артериолы, капилляры и венулы), но редко поражают средние артерии и вены. SOV — это васкулиты, влияющие на сосуды одного органа без признаков системного участия. В 2012 году Международная консенсусная конференция не включила два типа васкулита, ограничивающихся кожей, стойкую возвышающуюся эритему и острый геморрагический отек новорожденных.
Как выполнить биопсию кожи
Место, глубина и времени биопсии — это три ключевых фактора для диагностики. Поверхностная биопсия дермы (такая как биопсия пуансона) проводится при макулярных или пурпурных поражениях кожи. Более глубокая инцизионная биопсия, которые подразумевает забор подкожной жировой клетчатки, проводится при наличии узелков или поражении сосудов среднего размера, как например при узелковом полиартериите (PAN).
Время проведения биопсии является важным фактором, поскольку васкулит представляет собой динамический процесс и, независимо от его причины, в течение первых 24 часов нейтрофилы проникают в стенку сосуда с осаждением фибрина, что приводит к образованию острого воспалительного инфильтрата и повреждения сосудов; через 24 часа нейтрофилы начинают заменяться лимфоцитами и макрофагами; через 48 часов обычно наблюдается прогрессирование к хроническому инфильтрату, богатому лимфоцитами, с неоваскуляризацией.
По этим причинам биопсия должна выполняться при новом поражении, примерно 24-48 часов. Сроки также важны для DIF, так как иммуноглобулины (Igs) интенсивно положительны в течение первых 48 часов, но через 72 часа воспаление разрушает иммунные комплексы, а поражения становятся ложно отрицательными. Комплемент можно обнаружить при> 50% поражений через 72 часа.
Таблица I. Номенклатура системных васкулитов (Chapel Hill Consensus Conference 2012 г.)
Номенклатура васкулитов Васкулиты сосудов крупного калибра (LVV) — Артериит Такаясу (TAK) — Гигантоклеточный артериит (GCA) Васкулиты сосудов среднего калибра (MVV) — Узелковый полиартериит (PAN) — Болезнь Кавасаки (KD) Васкулиты сосудов мелкого калибра (SVV) — АНЦА – ассоциированные васкулиты (ANCA) — Микроскопический полиангиит (MPA) — Гранулематоз с полиангиитом (Вегенера) (GPA) — Эозинофильный гранулематоз с полиангиитом (Чарджа-Стросса) (EGPA) — Иммуннокомплексные васкулиты (SVV) — Болезнь антител к базальным мембранам клубочков (anti – GBM) — Криоглобулинемический васкулит (CV) — IgA васкулит (Пурпура Шенлейна –Геноха) (IgAV) — Гипокомплементемический уртикарный васкулит (anti – C1q) (HUV) Васкулиты с поражением сосудов разного калибра (VVV) — Болезнь Бехчета (BD) — Синдром Когана (CS) Васкулиты с поражением одного органа (SOV) — Кожный лейкоцитарный антиген — Кожный артериит — Васкулит с преимущественным поражением ЦНС — Изолированный аортит — Другие Васкулиты, ассоциированные с системными заболеваниями — Волчаночный васкулит — Ревматоидный васкулит — Саркоидный васкулит — Другие Васкулиты, ассоциированные с вероятной патологией — Криоглобулинемический васкулит ассоциированный с вирусов гепатита С — Васкулит ассоциированный с вирусом гепатита В — Аортит ассоциированный с сифилисом — Иммуннокомплексный ассоциированный с приемом лекарственного препарата васкулит — АНЦА – ассоциированный с приемом лекарственного препарата васкулит — Васкулит ассоциированный с раком — Другие
Кожные васкулиты: гистологические особенности
Биопсия кожи является золотым стандартом для кожного васкулита. Во-первых, чтобы отличить его от других болезней, которые представляют похожую клиническую картину. Кожные псевдоваскулиты представляют собой гетерогенную группу болезней, которые могут быть охарактеризованы геморрагическими поражениями из-за дисфункции стенки сосуда (например, амилоидоз, цинга, пигментированный пурпурный дерматит и нарушения коагуляции) или цианотическими и язвенными поражениями из-за окклюзии сосудов (например, фульминантная пурпура, варфариновый некроз, антифосфолипидный синдром, миома сердца, холестериновая эмболизация и кальцифилаксия). Диагностика васкулита основывается на доказательстве наличия ангиоцентрического и / или ангиоинвазивного воспалительного инфильтрата, сопровождающегося осаждением фибрина внутри и вокруг сосуда (также известного как фибриноидный некроз), и окрашивании гематоксилином и эозином вновь пораженных участков кожи. Другими частыми признаками, но не исключительными для васкулита, являются экстравазация эритроцитов, периваскулярная «ядерная пыль» и признаки эндотелиального повреждения с эндотелиальным набуханием, шелушением и некрозом. Второй этап классификации и дифференциации типа васкулита определяет размер и распределение (т.е. поверхностная дерма или подкожная клетчатка) и преобладающие воспалительные клетки периваскулярного инфильтрата. Кроме того, следует учитывать экстраваскулярные данные для улучшения дифференциального диагноза, такие как эозинофилия тканей (при EGPA), наличие «красных» гранулем (при GPA) или сочетание гистопатологических признаков, характерных для основного расстройства в ассоциированных с соединительной тканью васкулитах. Присутствие патофизиологических маркеров, таких как депонирование иммунного комплекса DIF или позитивность ANCA, следует интегрировать для постановки дифференциального диагноза: ограниченность кожей и системное заболевание. Например, нейтрофильный васкулит мелких поверхностных сосудов может быть гистологическим признаком как CLA, так и пурпуры Шенлейна –Геноха (HSP), но присутствие DIF в IgA подтверждает диагноз второго заболевания.
Кожный лейкоцитокластический васкулит
Лейкоцитокластический васкулит (LCV) является типичным гистологическим паттерном большинства кожных васкулитов и сам по себе не является диагнозом, хотя он часто применяется вместо CLA. Это острая форма васкулита, гистологически характеризующаяся инфильтратом преобладающих нейтрофилов, локализованных в большинстве случаев вокруг небольших венулов в верхней дерме; реже инфильтрат затрагивает глубокие кожные и гиподермальные малые сосуды и / или мышечные сосуды. Часто присутствует «ядерная пыль» и экстравазация эритроцитов, признаки тромбов выявляются редко.
Кожный лейкоцитокластический ангиит
CLA — это васкулит посткапиллярных венул, вызванный реакцией иммунного комплекса. Он часто является идиопатическим, но может быть вызван приемом лекарств или инфекциями. CLA — это диагностика методом исключения, так как по определению, системное заболевание должно отсутствовать. Заболевание обычно влияет на здоровье взрослых людей среднего возраста (в большей степени женщин, чем мужчин).
Макроскопия
Клинически характеризуется самоограничивающимися петехиальными поражениями или пальпирующейся пурпурой на нижних конечностях (рис. 1А), иногда доходящей до ягодиц, нижней части туловища и плеч. Возможно прогрессирование язвенных инфекций (рис. 1B), заживающих с поствоспалительной гиперпигментацией. Поражения обычно рассасываются через несколько недель или месяцев, однако у 10% пациентов может начаться рецидив, продолжающийся несколько лет.
Микроскопия
Характеризуется типичными особенностями лейкоцитокластического васкулита (рис. 1C, D). Наличие тканевой эозинофилии может быть связано с лекарственной этиологией. Рисунок 1. Кожный лейкоцитокластический ангиит. Полиморфные проявления кожи, включая пальпируемую пурпуру (A) и некротические язвы, связанные с пурпуровыми поражениями (B) на нижних конечностях. Типичные гистологические особенности лейкоцитокластического васкулита с редким инфильтратом нейтрофилов и ядерными обломками, локализованным вокруг дермальных венулов (C, D).
Вспомогательные тесты
DIF ранних поражений выявляет периваскулярные отложения IgG, IgM и / или комплемента в гранулированном образце. Фибриновые отложения могут наблюдаться при ранних и поздних поражениях.
Пурпура Шенлейна –Геноха
Представляет сосбой сосудистый васкулит, вызванный отложением иммунных комплексов IgA. Это обычное явление у детей в зимние месяцы, редко у взрослых. Примерно в 30% случаев триггером является инфекция верхних дыхательных путей, особенно Стафилококк ауреус, реже HSP вызывается приемом лекарств. Помимо кожи, состояние которой иногда служит единственным признаком заболевания, HSP может затрагивать желудочно-кишечную систему, почки и суставы.
Макроскопия
Пальпируемая геморрагическая пурпура симметрично локализована на конечностях и ягодицах. Редкая локализация на туловище и лице, а также свидетельства клинического отека, по-видимому, связаны с желудочно-кишечным поражением. Возможны ишемические и некротические поражения. Сыпь обычно самоограничивается через несколько дней, но может рецидивировать в течение многих лет. Поражения кожи могут быть связаны или сопровождаются артралгией (у 75% пациентов), болями в животе, иногда с желудочно-кишечными кровотечениями (в 65% случаев) и нефритом (в 40% случаев) с микроскопической или макроскопической гематурией и протеинурией. Прогноз обычно хорош, в случаях с легкой почечной недостаточностью и неврологическими симптомами.
Микроскопия
Характеризуется типичными особенностями лейкоцитокластического васкулита с экстравазацией эритроцитов. Наличие папиллярного кожного отека очевидно связано с почечной недостаточностью.
Вспомогательные тесты
Отложения IgA, главным образом подкласса IgA1, видны на стенках сосуда пораженной или непораженной кожи на DIF.
Уртикарный васкулит
Уртикарный васкулит (UV) — хроническое рецидивирующее заболевание, характеризующееся наличием волдырей, которые сохраняются более 24 часов. На основе уровней комплементарных белков в крови, UV можно классифицировать как гипокомплементарный (HUV), что часто происходит при системном вовлечении, особенно почечной недостаточности, и нормокомплементарный (NUV), обычно протекающий без системных проявлений. HUV связан с сокращением комплемента (C) 1q в сыворотке из-за активации комплемента иммунными комплексами, образованными между аутоантителами IgG и коллагеноподобной областью C1q. В большинстве случаев UV является идиопатическим, но проявляется в связи с хроническими инфекциями (гепатит В и С), гематологическими заболеваниями (миелома, IgM-гаммапатия, болезнь Кастлемана, истинная полицитемия), воздействием ультрафиолетового света и холода, физическими упражнениями, системной красная волчанкой (SLE), синдромом Шегрена и злокачественными опухолями.
Рисунок 2. A) Крупные волдыри на теле пациента, пораженного уртикальным васкулитом; B) лейкоцитокластический васкулит с редким инфильтратом нейтрофилов и эозинофилов в дерме и вокруг венулов, с верхним кожным отеком.
Макроскопия
Характеризуется появлением волдырных папул и бляшек (рис. 2А). Поражение кожи UV отличается от обычной крапивницы, тем что они болезненны и «горят», а не «зудят», и сохраняются более 24 ч, и заканчиваются синяками и гиперпигментацией. Клинический курс — хронический с непредсказуемыми рецидивами в течение 3-4 лет. Может присутствовать ангиодистрофия, а также пурпура, ливедо или другие поражения кожи, характерные для CLA (папулы, узлы или некротико-язвенные поражения). HUV может быть связан с системными симптомами, такими как лихорадка, недомогание, миалгия и артралгия, а также затрагивать органы (гломерулонефрит, боль в животе и диарея, одышка и офтальмологические осложнения).
Микроскопия
UV представляет собой редкий или плотный периваскулярный нейтрофильный инфильтрат с лейкоцитоклазией, как правило без отложений фибрина. Тканевая эозинофилия чаще встречается в NUV. Может присутствовать верхний кожный отек (рис. 2B).
Вспомогательные тесты
DIF обнаруживает периваскулярные отложения IgM и / или C3 в верхней дерме, но в NUV он часто отрицателен. В HUV уровни плазмы C1q, C3 и C4 низки, циркулирующие C1q и антинуклеарные аутоантитела обнаружить возможно. IgG и C3 на дермоэпидермальном соединении указывают на положительный результат теста на волчанку, могут относиться к HUV с лежащим в основе SLE.
Криоглобулинемический васкулит
Криоглобулинемический васкулит (CV) представляет собой редкий васкулит малых / средних сосудов, вызванный осаждением криоглобулинов в сосудах. Криоглобулины представляют собой холоднорастворимые иммунные комплексы ревматоидного фактора (RF), Igs (IgM и реже IgG и IgA) и часто HCV РНК. Они осаждаются и откладываются на сосудистом эндотелии, когда сыворотка охлаждается, и повторно растворяются при нагревании сыворотки. CV может проявляться как криоглобулинемия I типа, характеризующаяся моноклональным IgM, связана с лимфопролиферативными нарушениями (лимфома, миелома, макроглобулинемия Вальденстрема, хроническая лимфоцитарная лейкемия) или как смешанная криоглобулинемия II типа (моноклональная и поликлональная IgM и IgG) и тип III (поликлональный IgM / IgG), который обычно связан с гепатитом, ревматологическими расстройствами и вирусом Эпштейна-Барра. Тем не менее, CV является идиопатическим в 50% случаев. Кожные проявления часто связаны с артралгией, слабостью, лихорадкой, потерей веса, полинейропатией и поражением почек.
Макроскопия
Классическая клиническая картина представляет собой не зудящую пальпирующуюся пурпуру, уртикарные папулы, ретикулярное ливедо, акроцианоз и болезненные язвы на нижних конечностях. Поражения развиваются в течение 3-10 дней с гиперпигментацией, и курс обычно хронически рецидивирует в течение нескольких месяцев или лет. Редко CV может возникать на верхних конечностях, оральных и носовых слизистых. Возможны и другие кожные проявления, такие как крапивница, язвы, бляшки, акроцианоз и цианоз.
Микроскопия
Лейкоцитокластический васкулит посткапиллярных венулов с экстравазацией эритроцитов обычно наблюдается при CV, возникающем во время смешанной криоглобулинемии II и III типов. Гистологическая характеристика поражений кожи при криоглобулинемии типа I не является истинным васкулитом, но характеризуется наличием периваскулярного инфильтрата преимущественно мононуклеарных клеток, тромбов, осевших криоглобулинов в дермальных кровеносных сосудах и экстравазированных эритроцитов.
Вспомогательные исследования
DIF показывает отложения IgM и комплемента в стенке сосуда. Криоглобулины обнаруживаются в периферической крови. Как правило, ANCA являются отрицательными, а гипокомплексия присутствует. Высокий титр РФ в 70% случаев.
Ревматоидный васкулит
Двенадцать процентов случаев кожного васкулита связаны с заболеванием соединительной ткани (CTD), а наиболее частыми и определяемыми лучше всего определенными являются SLE с волчаночным васкулитом (LV) и ревматоидным васкулитом (RV). В СКВ кожный васкулит встречается примерно у 19% пациентов, что представляет собой неспецифические поражения, основанные на модифицированной классификации Гиллиама. RV, вероятно, является наиболее широко признанным вторичным васкулитом.
Макроскопия
Кожные проявления многочисленны и включают пальпируемую пурпуру, пузырно-мышечные и уртикарные поражения, гангрену, кожные язвы и инфаркт ногтевого ложа.
Микроскопия
Кожный LV обычно характеризуется небольшим нейтрофильным васкулитом, реже — нейтрофильным васкулитом сосудов мышечного типа (похожим на полиартериит). Возможны экстраваскулярные палозированные нейтрофилы и гранулемы. Наличие гистологических признаков кожной красной волчанки полезно для диагностики. В RV гистологическая картина характеризуется LCV с участием небольших кровеносных сосудов в поверхностной и средней дерме и, реже затрагивает более крупные сосуды поверхностных и более глубоких слоев дермы.
Вспомогательные исследования
Сосудистое отложение IgM и C3 широко распространено в RV. В LV часто выполняется тест на волчанку, характеризующийся отложениями IgG, IgM и C3 на дермоэпидермальном переходе. Атипичные ANCA (a-ANCA) могут быть положительными.
Васкулит с гранулематозом
Другая гистологическая картина васкулита характеризуется наличием переменных степеней гранулематоза, как ангиоцентрических, так и не связанных с сосудами, но относящихся к васкулиту.
Гранулематоз с полиангитом (гранулематоз Вегенера)
Гранулематоз с полиангититом (GPA) представляет собой редкое иммунологически обусловленное мультисистемное заболевание, характеризующимся наличием гранулематозного воспаления верхних и / или нижних дыхательных путей, гломерулонефритом и системным некротизирующим васкулитом малых и средних сосудов. Обычно он развивается на четвертом и пятом десятилетии жизни, преимущественно у женщин. Кожные проявления распространены (в 50% случаев) и клинически полиморфны. Обычно поражается назально-синусовый тракт, и иногда наблюдается только один признак. Часто встречается почечная недостаточность, которая может угрожать жизни.
Макроскопия
Наиболее распространенная клиническая картина GPА – пальпируемая и не пальпируемая пурпура на нижних конечностях, которая может развиться до некроза с образованием пузырьков, волдырей и язв. Другими возможными кожными проявлениями являются подкожные узелки, ретикулярное ливедо, инфаркты (гангрена), пиодермические гангренозные язвы и уртикарные бляшки (рис. 3А). Поражения ротовой полости обычно характеризуются неспецифическими эрозивными или язвенными поражениями и, реже, гиперплазией десны. Поражения кожи следуют за хроническим рецидивирующим курсом, эпизоды могут длиться от нескольких недель до нескольких месяцев. Редкая форма GPA ограничена слизистой оболочкой лицевой области и поражает верхние дыхательные пути, приводя к разрушению хрящей и костей. Рисунок 3. A) Пиодермическая гангренозная язва на правом плече пациента, страдающего гранулематозом с полиангититом; B) некротизирующий васкулит с частичным тромбозом, фибриноидная дегенерация и инфильтрация нейтрофилов лейкоцитоклазией сосуда среднего калибра на дермально-подкожном переходе (предоставлено проф. Ф. Ронгиолетти).
Микроскопия
Гистологические особенности зависят от типа биопсии клинических поражений. Пальпируемая и не пальпируемая пурпура обычно представляет собой типичный аспект LCV. При более агрессивных поражениях кожи наблюдается типичный некротизирующий гранулематозный инфильтрат нейтрофилов, лимфоцитов, плазматических клеток и редко эозинофилов с участием малых и средних артерий и вен. Часто присутствуют тромбы, что приводит к обширному некрозу (рис. 3В). Инфильтрат может быть перифолликулярным, может присутствовать экстравазация эритроцитов.
Вспомогательные исследования
DIF обычно обнаруживает отложения IgM и C3 вокруг небольших сосудов в дерме. Цитоплазматический (c) — ANCA против лейкоцитарной протеиназы 3 (PR3) обычно положительный.
Эозинофильный гранулематоз с полиангитом (синдром Чарга-Стросса)
Эозинофильный гранулематоз с полиангититом (EGPA) является редким системным васкулитом мелких сосудов. Обычно он начинается с астмы, часто ассоциированной с периферической и тканевой эозинофилией, а затем прогрессирует с некротизирующим гранулематозным васкулитом, воздействующим почти на каждую систему органов. Почечная вовлеченность наблюдается примерно у 25% пациентов. Также возможны: эозинофильный гастроэнтерит, периферическая невропатия и сердечная вовлеченность. Чаще всего наблюдается у мужчин на третьем и четвертом десятилетии жизни.
Макроскопия
Распространенными проявлениями являются пальпируемая пурпура, петехии, синяки, кожные и подкожные узлы, симметрично распределенные по коже головы и конечностям (рис. 4А). Уритикария, эритематозные макулы, множественные формы эритемы и гроздевидное ливедо встречаются реже.
Рисунок 4. A) Эритуматозные некротические папулы и бляшки, окруженные пурпуровым ореолом на ногах пациента, пораженного эозинофильным гранулематозом с полиангитом; B) лейкоцитокластический васкулит вокруг небольшого сосуда, связанного с гранулематозным воспалительным инфильтратом с многочисленными эозинофилами (предоставлено проф. Р. Джьянотти).
Микроскопия
EGPA характеризуется LCV малых сосудов (как посткапиллярных венул, так и артериол), связанных с наличием большого количества эозинофилов в дерме. Другой типичной особенностью является палязирование гранулематозного воспаления с некрозом, многочисленные эозинофилы и дегенеративные коллагеновые пучки (красные гранулемы), покрытые оболочкой, внутри сосудов, окружающей дермы и подкожной жировой клетчатки (рис. 4B).
Вспомогательные исследования
Для диагностики помогает периферическая эозинофилия. DIF может обнаружить отложения IgM и C3 в дермальных сосудах. Перинуклеарные (p) — ANCA антитела против миелопероксидазы (МРО) являются положительными у двух третей пациентов.
Васкулит сосудов среднего калибра
Узелковый полиартериит
Узелковый полиартериит (PAN) является некротизирующим заболеванием малых и средних мышечных артерий. С момента первого описания PAN разделен на системные и кожные формы. Системный PAN опасен для жизни и включает в себя поражение нескольких органов, в том числе почки, желудочно-кишечный тракт и нервную систему. У кожного PAN есть доброкачественный курс хронического рецидива, но нет признаков системного заболевания. Внекожные проявления включают лихорадку, миалгию, артралгию и чувствительную полинейропатию. Патогенез PAN неизвестен, но многие инфекционные агенты (особенно вирус гепатита В), также вовлечены в образование иммунных комплексов.
Макроскопия
При кожном PAN типичные поражения имеют несколько розовых до фиолетово-красных конкреций в основном на дистальных нижних конечностях. Поражения могут проявлять себя на поверхности ретикулярного ливедо. В системном PAN наиболее распространенными признаками кожных проявлений являются пальпируемая пурпура и подкожные узлы на нижних конечностях. Также может возникнуть ретикулярное ливедо.
Микроскопия
Ранние поражения показывают сегментный некротизирующий васкулит средних (или малых) артериол в глубокой дерме. Присутствует смешанный инфильтрат с преобладанием нейтрофилов и заметным утолщением стенки сосуда. Эозинофильное кольцо фибриноидного некроза создает рисунок, похожий на мишень. Иногда присутствует лейкоцитоклазия. В старых поражениях преобладают лимфоциты.
Вспомогательные исследования
DIF показывает сосудистые отложения IgM и C3. ANCA обычно отрицательны.
Выводы. Кожный васкулит может быть заболеванием одного органа, ограничиватся кожей или может быть признаком мультисистемного состояния. Диагноз васкулита может быть схож с точки зрения клинических и патологических особенности между двумя группами кожных и системных васкулитов. Биопсия является обязательной для диагностики, но функции кожи, возможное наличие системных симптомов, гистологические аспекты и лабораторные данные также необходимы для классификации типа васкулита и выбора подходящего лечения. Типичная гистологическая картина общей группы кожных васкулитов — лейкоцитокластический васкулит небольших сосудов, но более крупные дермальные сосуды могут также участвовать. Экстраваскулярные гистопатологические данные, такие как воспалительный инфильтрат, обогащенный эозинофилами, и / или гранулематозными аспектами, а также системные симптомы или знаки являются ключевыми диагностическими подсказками, поскольку кожный васкулит следует рассматривать как диагноз исключения.
Симптомы
Из-за существования различных форм, степеней и локализаций васкулитов симптомы могут сильно отличаться. К общим признакам, которые появляются практически при всех видах патологии, относят:
- боль и припухлость суставов, боль в мышцах;
- сыпь на коже или слизистых (язвы, пятна и пр.);
- проблемы с сердечно-сосудистой системой (повышение АД, онемение конечностей, перебои в работе сердца, бледность, пониженная температура конечностей);
- недомогание (лихорадка, отсутствие аппетита, сонливость, перепады настроения, слабость).
В зависимости от локализации васкулит воздействует на разные органы, которые также будут сигнализировать о проблемах.
Диагностика
Так как заболевание тяжелое и проявляет себя у каждого человека по-разному, диагностировать васкулит может только врач. После того как терапевт соберет необходимый анамнез, он направит пациента к узкому специалисту.
Для точной диагностики пациенту назначаются:
- УЗИ и рентген больного органа;
- МРТ и КТ;
- ангиография;
- эхокардиография;
- общие анализы крови и мочи;
- биохимический анализ крови.
При затруднении в постановке диагноза проводится биопсия пораженных тканей, которая позволяет с высокой точностью определить наличие и вид болезни.
Лечение васкулита
Лечение направлено на устранение симптомов и установление контроля над болезнью. Терапия занимает довольно продолжительное время.
При вторичном васкулите лечение направлено на устранение основного заболевания. В таких случаях после выздоровления признаки болезни проходят сами по себе, и врачебного вмешательства не требуется.
Лечение первичного васкулита более проблематичное. Оно может проводиться как дома, так и в стационаре, но обязательно под контролем врача. В лечении используются кортикостероиды и иммунодепрессанты. Также врач может предписать другие препараты в зависимости от пораженных органов и общего состояния человека. Чтобы снизить побочное действие препаратов, пациенту рекомендуются витамин D и кальций. Пользу приносят лечебная гимнастика, физиопроцедуры и психологическая поддержка окружающих.
Часто задаваемые вопросы про васкулит
Как проявляется васкулит?
У этого заболевания множество симптомов. К общим признакам относят недомогание, лихорадку, изменение АД и нарушения работы кровеносной системы.
Чем опасен васкулит?
Васкулит – это коварная болезнь, которая приводит к разрушению тканей и нарушению функций жизненно важных органов.
Что будет, если не лечить васкулит?
При отсутствии должного лечения болезнь будет прогрессировать и осложняться, нередко это заканчивается инвалидностью или летальным исходом.
Механизм развития (патогенез) кожных васкулитов
Заболевание имеет иммунокомплексную природу. Это означает, что стенки сосудов поражаются агрегатами (иммунными комплексами), состоящими из защитных антител и различных внешних вредных агентов – антигенов.
В качестве антигенов часто выступают стрепто- и стафилококки, длительно существующие в очагах инфекции (тонзиллит, кариес). Также антигенами могут быть и дрожжевые грибки при кандидозе, туберкулезные микобактерии и другие микробы, длительно существующие в организме. К ним вырабатывается большое количество антител, которые и образуют иммунные комплексы.
Предрасполагают к развитию кожного васкулита:
- алкоголизм и курение;
- промышленные интоксикации;
- сахарный диабет;
- ожирение;
- переохлаждение;
- гипертония;
- облитерирующий тромбангиит и другие заболевания периферических сосудов;
- ревматологические заболевания, например, волчанка, ревматоидный артрит или склеродермия.