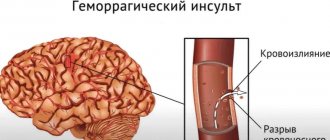
Геморрагический инсульт (ГИ) – клинический синдром, при котором происходит резкое развитие очаговой и/или общемозговой неврологической симптоматики по причине спонтанного кровоизлияния в вещество головного мозга или в подоболочечные участки. Патологический процесс запускают факторы нетравматического генеза. Этот вид кровоизлияния имеет самую высокую инвалидизирующую способность и сопряжен наивысшими рисками раннего смертельного исхода.
Причины и механизм развития геморрагического инсульта
Факторами, из-за которых происходит разрыв сосудистой стенки и кровоизлияние, могут быть первичные и вторичные заболевания артерий головного мозга. Первичные заболевания изначально развиваются в одном или нескольких сосудах мозга, они не являются следствием каких-либо других болезней и часто представляют собой врожденные изменения. Вторичные патологии артерий мозга появляются на фоне других болезней, таких как сахарный диабет или системная красная волчанка.
Наиболее частыми первичными факторами могут быть:
- аневризматическое расширение — участок, где из-за слабости сосудистой стенки или последствий перенесенной травмы артерия становится шире и хуже приспосабливается к повышению артериального давления или другим изменениям сосудистого тонуса;
- сосудистая мальформация — врожденное нарушение строения сосуда, которое проявляется формированием “сосудистых клубочков” с полостями различного размера;
- другие врожденные аномалии артериальных сосудов мозга.
К вторичным причинам, которые могут привести к изменениям сосудов мозга и их разрыву, относятся:
- артериальная гипертензия, особенно плохо поддающаяся лечению;
- атеросклеротическое поражение сосудистой стенки;
- васкулиты — воспалительные изменения в стенке сосудов;
- тромбозы внутричерепных вен, которые влекут за собой кровоизлияние;
- болезни, проявляющиеся патологией свертывающей системы (заболевания крови, печени);
- бесконтрольный прием препаратов, влияющих на свертывание крови (антикоагулянтов, антиагрегантов, фибринолитиков);
- выраженные метаболические нарушения, развивающиеся при длительных тяжёлых заболеваниях.
Самая частая причина геморрагического инсульта у пациентов пожилого возраста — артериальная гипертензия — это около 80% “сосудистых катастроф”. Второе место занимает атеросклероз.
В возрастных группах до 40 лет среди причин развития геморрагического инсульта преобладают врожденные локальные расширения сосудов (аневризмы) и мальформации.
Из-за различия причин заболевания в разных возрастных группах на первое место выходит ранняя и максимально точная диагностика патологии. На нашем сайте вы сможете найти исчерпывающую информацию о методах выявления факторов риска развития инсульта, а также узнать в каких центрах они проводятся.
Факты статистики из достоверных источников
В общей структуре всех типов инсультов геморрагический занимает 10%-15%. Частота его распространения среди мирового населения составляет порядка 20 случаев на 100 тыс. человек. Специалисты, базируясь на ежегодную динамику, оповещают, что примерно через 50 лет все эти показатели увеличатся в два раза. Конкретно в Российской Федерации ежегодно диагностируют около 43000-44000 случаев ГИ. Что примечательно, приблизительно в 1,5 раза он чаще возникает у мужчин, однако летальность от его последствий преобладает у женщин.
Согласно клиническим наблюдениям, при данном диагнозе смерть наступает у 75% людей, которые находятся на ИВЛ, и у 25% людей, не нуждающихся в ней. Проведенные консолидированные исследования показали, что в среднем 30%-50% больных погибает в течение 1-го месяца с момента приступа геморрагии, причем 1/2 из них умирает уже в течение первых 2-х суток. Инвалидизация (из-за паралича лица и конечностей, афазии, слепоты, пр.) среди выживших пациентов достигает 75%, из них 10% остаются прикованными к постели. И лишь 25% больных спустя 6 месяцев независимы в повседневной жизни.
Патология представляет огромную социальную проблему, поскольку эпидемиологический пик приходится на трудоспособные годы – 40-60 лет. Геморрагические инсульты существенно «помолодели», сегодня они достаточно распространены даже среди молодежной группы людей (20-30 лет). Однозначно в категорию риска входят люди, страдающие артериальной гипертонией, так как в большинстве случаев подобного рода кровоизлияния случаются именно на почве хронически повышенного АД.
Первоочередной фактор, который влияет на прогноз исхода, – оперативность оказания адекватной медицинской помощи больному.
Виды внутричерепных кровоизлияний
В зависимости от расположения сосуда, из которого произошло излитие крови, данный вид инсульта разделяют на:
- паренхиматозное кровоизлияние, характеризующееся образованием гематомы внутри головного мозга или геморрагического пропитывания нервной ткани;
- субарахноидальное, возникающее при скоплении крови между паутинной и мягкой оболочками мозга.
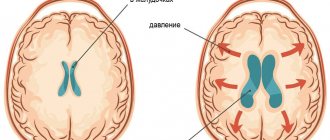
При паренхиматозном кровоизлиянии в зависимости от калибра и локализации сосуда может происходить прорыв крови в желудочки мозга. Такие инсульты часто характеризуются крайне тяжёлым течением и потерей относительно большого количества крови.
Классификация
Следует отметить, что инсульт ствола мозга приводит к практически мгновенной смерти. Лишь в редких случаях удается спасти жизнь пациента при таком диагнозе. При этом, вероятность возвращения к полноценной жизни отсутствует.
Ствол головного мозга является центром всех систем организма, и напрямую связан со спинным мозгом. Он служит связующим звеном между командами мозговых центров и нервами тела: именно благодаря ему мы способны двигаться, дышать, глотать, видеть, слышать и так далее. Ствол мозга также регулирует систему кровообращения, терморегуляцию, сердцебиение. Вот почему его повреждение при инсульте чаще всего приводит к летальному исходу.
По происхождению различают первичный и вторичный геморрагический инсульт:
| Первичный | спровоцирован гипертензионным кризом или истончением стенок артерий и вен, обусловленным длительной нагрузкой на них (например, в связи с повышенным давлением, физическими и нервными перегрузками и т.д.) |
| Вторичный | спровоцирован разрывом аневризмы, гемангиомы и других сосудистых деформаций и аномалий (мальформаций), врожденных или образовавшихся в процессе жизнедеятельности. |
В зависимости от зоны локализации различаю следующие виды геморрагического инсульта:
- Субарахноидальное – кровоизлияние в пространство между твердой, мягкой и паутинной оболочками мозга;
- Кровоизлияние на периферии мозга или в толще его ткани;
- Вентикулярное кровоизлияние – локализуется в боковых желудочках;
- Комбинированный тип: встречается при обширном кровоизлиянии, затрагивающем несколько участков мозга.
Периферическое кровоизлияние намного менее опасно, чем внутримозговое, которое в обязательном порядке провоцирует образование гематом, отека и последующее отмирание тканей мозга. Гематомы также различают по локализации:
- Лобарная – гематома локализуется в пределах одной доли мозга, не выходя за пределы коры мозга.
- Медиальная – кровоизлияние повреждает таламус.
- Латеральная – поражение подкорковых ядер, локализованных в белом веществе полушарий (ограда, миндалевидное, хвостатое, чечевицеобразное ядра).
- Смешанная – гематомы, затрагивающие сразу несколько зон мозга, встречаются чаще всего.
Что происходит при инсульте
Независимо от причины развития геморрагического инсульта, механизм поражения клеток головного мозга одинаков. Патологическое действие имеет несколько направлений:
- Нарушение питания тканей — благодаря тому, что головной мозг получает кровь из нескольких магистральных сосудов, этот эффект частично компенсируется.
- Механическое повреждение из-за того, что кровь выходит из сосуда под давлением и “раздвигает” ткани.
В случае паренхиматозного поражения и формирования гематомы в большей степени выражен второй путь, в результате чего происходит нарушение связи между клетками мозга. Геморрагическое пропитывание — это относительно равномерное распространение крови между тканевыми структурами мозга, поэтому клиническое течение такого кровоизлияния более благоприятное.
При субарахноидальном кровоизлиянии (САК), есть пространство, в которое попадает кровь. По этой причине механическое повреждение меньше,чем при формировании гематомы, но кровопотеря и нарушение питания ткани мозга могут быть выраженными.
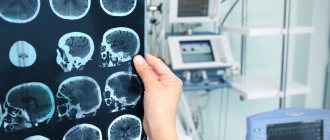
Кровоизлияние в мозг (каким бы легким оно ни казалось изначально) — это состояние, требующее проведения срочных диагностических и лечебных мероприятий. Назначение корректного лечения возможно только после проведения нейровизуализации, то есть магнитно-резонансной или компьютерной томографии.
На нашем сайте вы сможете получить достоверную информацию о действующих в этом месяце скидках и акциях в различных диагностических центрах на исследование головного мозга. А также узнать где возможно проведение осмотра в ночное время, если это необходимо.
Что это такое?
Геморрагический инсульт – это остро возникшее кровоизлияние в головной мозг вследствие разрыва или повышения проницаемости сосудов. Такое нарушение мозгового кровообращения отличается от классического (ишемического) инсульта, который встречается чаще (70% больных).
Характер изменений сосудов при ишемическом инсульте – закупорка их просвета тромбами, вследствие чего наступает постепенное омертвение клеток мозга, а при геморрагическом – нарушение целостности сосудистой стенки, вследствие чего мозговая ткань пропитывается и сдавливается излившейся кровью.
Инсульт головного мозга геморрагического типа – опасное и коварное заболевание. Для него характерны:
- Высокая смертность (60–70% больных умирают в течении первой недели после возникновения болезни).
- Внезапность (у 60–65% больных кровоизлияние возникает без каких-либо предшествующих симптомов).
- Глубокая инвалидность выживших больных – 70–80% людей прикованы к кровати и не могут обслуживать себя, остальные 20–30% имеют менее выраженный неврологический дефицит (нарушается работа конечностей, ходьба, речь, зрение, интеллект и пр.)
Более 80% кровоизлияний в головной мозг связаны с повышением артериального давления (гипертонией). Принимая антигипертензивные препараты (нормализующие давление) можно снизить риск возникновения инсульта, объем кровоизлияния и тяжесть поражения мозга. Если больные госпитализированы в лечебное учреждение в первые 3 часа, это увеличивает шансы на выживание. Специализированные реабилитационные центры помогают максимально восстановить утраченные функции головного мозга после инсульта. Полное излечение наступает редко, но возможно.
Проявления геморрагического инсульта
Симптомы и признаки геморрагического инсульта очень разнообразны, зависят они от:
- локализации процесса;
- распространенности поражения;
- объема и продолжительности кровопотери;
- степени отека ткани мозга и повышения внутричерепного давления.
Чем короче период от начала заболевания до оказания квалифицированной помощи пациенту, тем меньше осложнений и лучше прогноз. Чтобы не потерять время, необходимо знать общие признаки инсульта:
- внезапная слабость в руке/ноге;
- онемение половины лица, руки/ноги с одной стороны;
- впервые возникшая асимметрия лица;
- нарушение речи;
- резкое снижение зрения на один глаз или слепота;
- беспричинная потеря сознания, особенно в сочетании с предыдущими симптомами.
При возникновении любого из симптомов на фоне полного благополучия, необходимо в кратчайшие сроки провести точную диагностику в условиях специализированного медицинского учреждения.
Всю доступную информацию о ближайших медцентрах, в которых возможно проведение срочной компьютерной или магнитно-резонансной томографии головного мозга, возможно получить по телефону 8(812)317-00-37.
Разные виды геморрагического инсульта могут протекать по-разному, однако у них есть и общие черты. Заболевание часто характеризуется:
- резким началом;
- быстрым ухудшением состояния;
- потерей сознания;
- развитием во второй половине дня, на пике физической или эмоциональной нагрузки.
Учитывая особенности течения заболевания, самым важным фактором благополучного исхода является время. Это значит, что не стоит ждать, когда состояние улучшится, следует срочно обратиться за квалифицированной медицинской помощью.
Провести своевременную и точную диагностику этого заболевания возможно, набрав номер телефона. Наши сотрудники помогут в кратчайшие сроки подобрать медицинский центр, отвечающий вашим запросам: ближайшее расположение, квалификация специалистов, качество диагностических аппаратов, стоимость исследования и наличие действующих акций.
Левая сторона
Если поражена левая сторона, последствия характеризуются нарушением работы правой части тела. У больного наблюдается полный или частичный паралич, причем страдает не только нога и рука, но и половина языка, гортани. У таких пациентов появляются нарушения походки, характерная поза правой руки (сложена лодочкой).
У пострадавшего отмечается ухудшение памяти и речи, нарушается возможность внятно высказывать мысли. Для поражения левого полушария головного мозга характерны проблемы с распознаванием временной последовательности, он не может разложить сложные элементы на составляющие. Появляются нарушения письменной и устной речи.
Общемозговые симптомы
К общемозговой симптоматике относится:
- Головная боль большой интенсивности, которая возникает резко и сопровождается головокружением. Некоторые пациенты описывают ее как “удар по голове”. Она не прекращается самостоятельно и не купируется обезболивающими препаратами. Нередко САК сопровождается только этим симптомом.
- Рвота без предшествующей тошноты, причиной которой является отек мозга и повышение внутричерепного давления.
- Потеря сознания с последующим развитием коматозного состояния. Этот симптом может быть единственным проявлением геморрагического инсульта. Важно, чтобы с пациентом находился человек, который видел произошедшее.
- Оглушенность, беспричинная сонливость. Однако нередко на начальном этапе развития геморрагического инсульта наблюдается повышенная эмоциональная и двигательная возбудимость, которую затем сменяет заторможенность.
- Признаки нарушения функционирования вегетативной нервной системы: холодный пот, чувство жара, сухость во рту.
- Повышение температуры тела до высоких значений может наблюдаться в тяжёлых случаях.
Симптомы-предвестники
Предшествующие признаки или так называемая аура развиваются не всегда. Это скорее исключение из правил, поскольку с основной части случаев наблюдается как раз обратное.
Кровоизлияния возникает внезапно. Если же говорить о проявлениях, которые подскажут приближение неотложного состояния, они могут быть такими:
- Сильный жар в груди, приливы к лицу. Внезапное ощущение, которое возникает ни с того, ни с сего. Объективных причин, как правило, нет.
- Онемение половины лица. Помимо этого, возможно покалывание. Парестезии указывают на резкую, острую ишемию. Это очень тревожный признак, даже если после него ничего не последовало. На такие «звонки» нужно обращать пристальное внимание и срочно бежать к врачу.
- Проблемы с восприятием речи. Родной язык, на котором человек говорил долгие годы, вдруг оказывается непонятным. Это первый признак нарушения питания височных долей мозга, в которые возможно излияние крови.
- Проблем с координацией движений. Острое головокружение. Может закончиться падением и травмами.
Внимание:
Аура или предвестники патологического процесса встречаются всего в 5-10% от общей массы случаев. Гораздо чаще расстройство дебютирует прямо с основной клиники.
Все возможные симптомы предынсульта у женщин подробно описаны здесь.
Очаговая симптоматика
Очаговые проявления — это группа симптомов, характеризующаяся рядом специфических неврологических признаков, возникающих в зависимости от локализации очага поражения.
Самыми частыми очаговыми проявлениями являются:
- слабость в руке/ноге/половине туловища, вплоть до паралича;
- нарушение движения мимической мускулатуры, из-за чего не поднимается веко, опускается угол рта и “парусит” щека при выдохе;
- нарушение чувствительности кожи;
- патология речи, зрения, слуха;
- расходящееся косоглазие;
- нарушение глотания;
- пространственная дезориентация различной степени выраженности — пошатывание, наклон и поворот в сторону при ходьбе, невозможность принятия вертикального положения тела.
Иногда по характерным очаговым проявлениям можно предположить локализацию патологии:
- При расположении очага в лобной доле характерными симптомами могут быть насильственный поворот головы и глаз пациента в сторону кровоизлияния. Часто развивается так называемая “лобная психика”, которая проявляется неадекватной оценкой состояния здоровья, снижением критики своих поступков.
- О локализации гематомы в височной доле может свидетельствовать ранние эпилептические припадки.
- Гематомы теменно-затылочной локализации иногда могут иметь скудную симптоматику и выявляться случайно при КТ или МРТ головного мозга, что говорит о важности методов нейровизуализации.
- Геморрагический инсульт в стволе мозга часто проявляется нарушением дыхания и сердцебиения.
- Поражение мозжечка характеризуется потерей сознания, рвотой, выраженным головокружением и нарушением координации.
Следует отметить, что данные клинические проявления возможно увидеть при небольших размерах гематомы. При её значительных размерах происходит быстрое нарастание отёка мозга и состояние пациента становится настолько тяжёлым, что определить очаговый симптомы становится невозможно.
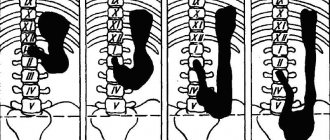
Типичная локализация кровоизлияний
Наиболее часто, а это порядка в 55% случаев, геморрагии происходят в путаментальной зоне. Путаментальное кровотечение образуется вследствие разрыва дегенерированных лентикулостриарных артерий, из-за чего кровь попадает в скорлупу мозга. Виновником патогенеза с такой локализацией обычно становится длительно существующая гипертония. В ряде случаев кровотечения путамента прорываются в желудочковую систему, что чревато тампонадой ЖС и острым окклюзионно-гидроцефальным кризом.
Следующей по распространенности локализацией является субкортикальная область (подкорковая). Субкортикальные ГИ наблюдаются в 17%-18% случаев. Как правило, ведущими источниками такого кровоизлияния являются разорвавшиеся АВМ и аневризмы на фоне повышенного давления. Подкорковые зоны, вовлеченные в геморрагический процесс, – лобная, теменная, затылочная или височная доля.
Третье по встречаемости место, где в 14%-15% случаев определяют геморрагию мозга, – это зрительный бугор, или таламус. Таламические геморрагии наступают по причине выхода крови из кровеносного сосуда вертебробазиллярного бассейна. Патогенез может быть связан с любым этиологическим фактором, однако, как всегда, достоверно чаще отмечена причастность гипертензивного синдрома.
На четвертом месте (7%) по частоте развития встречаются мостовые ГИ. Они концентрируются в задней части ствола мозга, то есть в варолиевом мосту. Через мост осуществляется связь коры с мозжечком, спинным мозгом и другими главнейшими элементами ЦНС. Этот отдел включает центры контроля над дыханием и сердцебиением. Поэтому мост – самая опасная локализация кровоизлияния, практически несопоставимая с жизнью.
Менингеальные симптомы
Признаки раздражения оболочек мозга могут возникать при паренхиматозном кровоизлиянии из-за отёка мозга, но они более характерны для субарахноидального кровоизлияния.
Наиболее типичными признаком является ригидность мышц затылка, когда пациент не может прижать подбородок к грудной клетке в положении лежа.
Если во время проверки ригидности пациент сгибает ноги в коленях — это еще один признак раздражения оболочек мозга, который называют симптомом Брудзинского.
Инсульт геморрагический правая сторона
Такой инсульт имеет ряд характерных признаков. Клиническая картина, характерная для правостороннего инсульта формируется из следующих симптомов:
- Стойкие двигательные нарушения на противоположной поражению стороне. Формируется гемипарез левой верхней и нижней конечности.
- Нарушение всех видов чувствительности кожных покровов (тактильной, мышечо-суставной, болевой, температурной и других).
- Мышечный спазм с формированием контрактур или отсутствие мышечного тонуса.
- Комплекс менингеальных симптомов: Брудзинского, Кернига, глазо-лицевой феномен и
другие.
Осложнения геморрагического инсульта
Наиболее частым осложнением нетравматического кровоизлияния являются эпилептические приступы. Их разделяют на ранние, возникшие в первую неделю после инсульта, и поздние, развившиеся спустя 7 дней после сосудисто-мозговой катастрофы.
На тяжёлое заболевание, угрожающее жизни, организм человека отвечает системной воспалительной реакцией — повышением температуры тела, изменениями в анализах крови. Такое осложнение может свидетельствовать об ухудшении состояния пациента. Тогда врач предполагает увеличение очага кровоизлияния или присоединение инфекции.
Последствием сохранения лежачего положения может быть развитие тромбоза глубоких вен ног, что повлечет за собой развитие других, не менее опасных, заболеваний.
Также к осложнениям относят декомпенсацию сердечной деятельности, которая может проявляться в развитии различных аритмий, кардиомиопатий, застойной пневмонии.
Из-за поражения ткани мозга может происходить нарушение памяти и умственной деятельности.
Диагностика
Для точного выявления заболевания и дифференциации кровоизлияния от ишемии проводится инструментальное обследование:
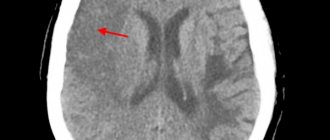
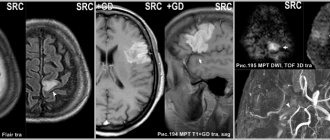
- МРТ или КТ — на снимках отмечается ограниченный участок гематомы. Безопасность прохождения магнитного томографа позволяет проводить обследование многократно и контролировать восстановление нейронов.
- Ангиография — показывает состояние сосудов. Хорошо отображает разрыв артерии, признаки атеросклероза и врожденные аномалии.
- Люмбальная пункция — взятие на анализ спинномозговой жидкости в поясничной области. Диагноз геморрагический инсульт выставляется при обнаружении в ликворе эритроцитов в большой концентрации.
Диагностика геморрагического инсульта
Для того, чтобы человек без медицинского образования смог вовремя заподозрить начальные признаки инсульта у родственника или знакомого, разработаны специальные рекомендации.
Тест “Лицо-рука-речь” подразумевает обнаружение наиболее типичных признаков патологии:
- Выявление асимметрии лица.
- Пациенту нужно вытянуть перед собой две руки. Если одна из них непроизвольно опускается, то есть вероятность сосудистой катастрофы.
- Пациента просят назвать свои ФИО, адрес, пору года для определения нарушения речи и ориентации человека в пространстве и времени.
Существуют упрощенные варианты тестов, например, УЗП — улыбнуться, заговорить и поднять руки. При заметных отклонениях в этих действиях следует принимать экстренные меры по доставке пациента в стационар, то есть вызывать бригаду скорой помощи.
Перед проведением эффективного лечения врачу необходимо ответить на два вопроса:
- Есть ли инсульт?
- Если да, то какой это вид инсульта развился?
Определение характера поражения головного мозга возможно только при проведении КТ или МРТ — без этих высокоточных методов исследования диагностика инсульта является неполноценной.
Выделяют признаки, которые с большей вероятностью свидетельствуют о возникновении геморрагического инсульта:
- У пациента ранее диагностировалась артериальная гипертензия. При этом лекарства не оказывали должного эффекта или человек их не принимал.
- Ухудшение состояния связано с пиком физической активности или эмоционального перенапряжения.
- Резкое и значительное ухудшение самочувствия с выраженной общемозговой и очаговой симптоматикой.
Для субарахноидального кровоизлияния выделены несколько иные признаки, среди которых:
- Молодой возраст пациентов.
- Часто первичный симптом — сильная головная боль.
- Незначительная выраженность очаговой симптоматики.
Часто важной отличительной особенностью геморрагического инсульта от ишемического является нарастание нарушения сознания при неизменной двигательной и чувствительной патологии. Это может быть признаком увеличения гематомы.
Дифференциальная диагностика жизненно важна, потому что лечение разных видов инсульта может кардинально отличаться.
Симптомы геморрагиечского инсульта
Субарахноидальное кровоизлияние сопровождается сильной головной болью, рвотой, могут начаться судороги, нарушается сознание, наблюдается синдром Терсона, появляются менингеальные симптомы. Паренхиматозный инсульт характеризуется неожиданно возникшей сильной головной болью, бледностью или покраснением лица, асимметрией черт лица, расстройством координации движения, нарушением дыхательной функции, возбуждением. Желудочковый инсульт, наиболее тяжелая форма заболевания, характеризуется быстрым ухудшением состояния больного, могут наблюдаться кровавая рвота, потеря сознания, лихорадка, судороги, кома. Желудочковый инсульт чаще всего приводит к смерти больного. В большинстве случаев геморрагический инсульт происходит в дневное время, больной неожиданно теряет сознание.
При первом осмотре врачи отмечают изменение цвета лица, высокое артериальное давление, нарушение дыхательной функции, замедленность пульса, снижение мышечного тонуса, сухожильных рефлексов. Такие симптомы характерны для первых часов после инсульта, затем происходит повышение мышечного тонуса и сухожильных рефлексов, нарушается функция органов малого таза, состояние ухудшается, больной может впасть в кому.
Записаться на приём
Инструментальная диагностика
Компьютерная томография является “золотым стандартом” для определения кровоизлияния в мозг. Это исследование отличается своей доступностью, информативностью и небольшим временем сканирования.
КТ, проведенное в первые часы заболевания, поможет врачу установить точный диагноз и назначить корректное лечение.
Если причиной повреждения сосуда стала мальформация, то для ее выявления с помощью КТ необходимо введение контрастного препарата. Магнитно-резонансное сканирование без особых проблем позволит установить локализацию патологически измененных сосудов без парамагнитного усиления.
МРТ обладает большей чувствительностью к мелким очагам кровоизлияния и помогает более точно определить стадию процесса. Однако для того, чтобы уточнить геморрагическую природу инсульта, МР-сканирование нужно делать спустя 24 часа от начала заболевания. Даже спустя много лет после сосудистой катастрофы при проведении МРТ головного мозга будет выявлена патология.
Так как МРТ более детально показывает структуры головного мозга, то для определения первопричины геморрагического инсульта этот вид томографии предпочтителен.
У каждого метода есть свои преимущества и недостатки, поэтому перед их проведением рекомендуется осмотр специалиста — врача-невролога.
Так как от времени начала лечения зависит дальнейшее благополучие пациента, то первичную диагностику проводят с помощью компьютерной томографии. Позже, после начала необходимой терапии или хирургического лечения, МРТ поможет уточнить причину инсульта.
Правая сторона
Если поражена правая сторона, амым опасным последствием является повреждение ствола головного мозга, при котором шансы человека выжить приближаются к нулю. Этот отдел отвечает за работу сердца и дыхательной системы.
Диагностировать геморрагический инсульт справа достаточно сложно, так как в этой части находятся центры ориентации в пространстве и чувствительности. Определяется данное поражение по нарушению речи у правшей (у левшей речевой центр находится в левом полушарии). Кроме того, прослеживается четкая взаимосвязь: так при нарушении функциональности правой половины головного мозга страдает левая сторона и наоборот.
Лечение геморрагического инсульта
После выявления признаков инсульта родственникам или знакомым необходимо оказать пострадавшему неотложную помощь, которая заключается в:
- расположении человека на правом боку (особенно при рвоте) для профилактики попадания содержимого желудка в дыхательные пути;
- приподнятии верхней половины тела приблизительно на 30 градусов;
- измерении артериального давления и помощи в принятии лекарства при повышенном АД (в данном случае не следует давать медикаменты, которые нужно запивать водой, потому что инсульт может сопровождаться нарушением глотания);
- организации оптимального доступа воздуха, то есть ослаблении воротничка, галстука, ремня и освобождении от стесняющей одежды.
По приезде бригады скорой помощи любая информация о заболевании поможет правильной диагностике. Для этого нужно рассказать медикам о:
- времени начала заболевания;
- характере развития патологии: резко или постепенно ухудшалось состояние;
- симптомах, с которых началась болезнь;
- признаках инсульта, возникших позже;
- хронических заболеваниях (особенно тех, которые могли быть причиной развития сосудистой катастрофы);
- постоянном приеме лекарственных средств;
- цифрах артериального давления (если оно было измерено).
Медицинскому работнику следует рассказать всё, что происходило с пострадавшим.
Причины
Факторы развития уже были названы ранее, стоит конкретизировать описанные механизмы и определить точных провокаторов. Среди таковых:
Гипертония
Стабильное повышение артериального давления. Считается самостоятельным заболеванием сердечно-сосудистого профиля. Встречается часто, особенно у пациентов старшей возрастной группы. Чуть ли не в 90% случаев, пусть и в разной степени тяжести.
Чем больше уровень АД, тем серьезнее риски. Поскольку сосуды находятся в состоянии постоянной повышенной нагрузки, быстрее изнашиваются. В определенный момент они просто не выдерживают и лопаются. Что и приводит к неотложному состоянию.
Причина кровоизлияния в мозг — это избыточное воздействие на внутреннюю выстилку артерии, ее мышечный слой, дистрофия и, как конечный результат — резкий разрыв и истечение жидкой соединительной ткани.
Сахарный диабет
Эндокринное заболевание, которое стоит особняком. Для него типично стабильное регулярное повышение уровня сахара в крови.
Помимо этого, патология несет опасность для всех тканей организма. В первую очередь, страдают как раз сосуды. Развивается патологическое сужение просвета артерий. Ткани недополучают питания.
Кроме того, нарастают явления дистрофии внутренней выстилки, мышечного слоя. Результат тот же самый, что и в предыдущем случае.
Заболевание не лечится как таковое, потому вероятность столкнуться с геморрагическим инсультом огромна и растет с каждым годом.
Кстати говоря, это один из основных факторов гибели пациентов с диабетом.
Курение
Субъективная причина. Проблема не только и не столько в никотине, сколько в других токсичных веществах. На качество сосудов влияют пары кадмия, мышьяка, сернистые структуры, углеродные соединения и прочие химикаты.
Если курить систематически, повышается вероятность инсульта. Поскольку сосуды быстро изнашиваются, сужаются.
Потребление алкоголя
Происходит примерно то же самое, только яды другие. При переработке этанола вырабатывается ацетальдегид и уксусная кислота. Они опасны для сердца, артерий. Что и становится тем виновником, который провоцирует кровоизлияние.
Потребление наркотиков
Если верить исследованиям, особенно рискуют пациенты-любители кокаина и синтетических психостимуляторов.
Причина внутримозгового кровоизлияния заключается в истончении стенок сосудов, повышении давления, дистрофии артерий. Результат очевиден.
Аритмии
Как ни странно, но и сам характер сердечного выброса обуславливает состояние сосудов. Получается так, что нагрузка на артерии распределяется неравномерно. То она высокая, то низкая. То давление растет, то падает.
В подобном авральном режиме организм работает постоянно. Ничем хорошим такое закончиться не может. Итогом аритмий становится кровоизлияние в мозг. При условии, что нарушения ритма не будут своевременно скорректированы.
Подробнее о видах аритмий, возможных рисках и лечении читайте здесь.
Атеросклероз
Отложение жировых соединений на стенках сосудов. Холестериновые бляшки мешают току крови. Результатом становится рост давления, поскольку приходится преодолевать сопротивление на местном уровне.
Постепенно артерия изнашивается, возможно стеночное выпячиваие сосуда (аневризма), тогда вероятность кровоизлияния в разы повышается. Имеет смысл лечить заболевание на самой ранней стадии, пока шансы на восстановление достаточно высокие.
Пороки сосудов
Врожденные или приобретенные расстройства. Например, слишком узкий просвет или дистрофия стенок. Возможны разные варианты. Суть в том, что они потенциально повышают вероятность инсульта.
Если такое изменение было обнаружено, нужно придерживаться правил профилактики: не перегружаться физически, правильно питаться и т.д. Стратегию помогает разработать лечащий специалист.
Пороки сердца
Также врожденные или приобретенные. Чаще всего имеют место анатомические изменения состояния клапанов.
Есть и более опасные варианты патологического процесса, комплексные. Подробнее о видах пороков сердца читайте здесь.
Лечением занимаются специалисты по кардиологии и профильные хирурги.
Ожирение
Повышенная масса тела ассоциирована с двумя нарушениями: ростом артериального давления (гипертензией) и изменением характера липидного обмена (атеросклерозом).
Анемии
В основном, редкие формы патологического процесса. Обуславливают расстройство очень нечасто, не более чем в 0.5% случаев.
Неправильный образ жизни
Питание с высоким содержанием жиров, углеводов, также сидение на одном месте, недостаток подвижности (так называемая гиподинамия). Повышают риск, но сами собой не обуславливают кровоизлияние в мозг.
Нарушения гормонального фона
Рост концентрации веществ коры надпочечников, гипофиза или щитовидной железы.
Применение некоторых препаратов
Для повышения текучести крови, оральных контрацептивов, прочих медикаментов.
Эти причины нужно устранять и как можно быстрее. На ранних стадиях предотвратить непоправимое еще удается.
Общие принципы лечения
После поступления в стационар невропатолог проводит оценку тяжести состояния, после чего определяет, нужно оперировать пациента или лучше лечить его консервативно.
Многие врачи сходятся во мнении, что самыми опасными являются 3-и сутки после сосудистой катастрофы, а стабилизация состояния наступает на 5-7-14 день в зависимости от тяжести патологии.
Независимо от вида инсульта лечение начинается с:
- Соблюдения постельного режима.
- Исключения любого физического напряжения. С этой целью могут назначаться слабительные препараты и другие симптоматические средства, например, противокашлевые при сильном сухом кашле.
- Организации ухода за пациентом для профилактики инфекционных осложнений и пролежней.
- Адекватного питания в зависимости от уровня сознания: если больной может глотать самостоятельно, он питается щадящей пищей через рот, если не может — через зонд.
- Назначения препаратов, регулирующих свертываемость крови. Это необходимо для остановки кровотечения или профилактики его повторного развития.
- Применения нейропротекторов — медикаментов, уменьшающих “страдание” клеток мозга от кислородного голодания.
Лекарственные препараты назначаются только в том случае, когда они необходимы и не противопоказаны.
Тактика лечения
Схема лечения подбирается индивидуально, в зависимости от результатов обследования, общего состояния пациента и других факторов, в том числе возраста и сопутствующих заболеваний. Клинический институт мозга — это штат профессионалов, которые помогут правильно подобрать схему терапии и будут сопровождать больного на всех этапах лечения и реабилитации. При инсульте могут быть рекомендованы консервативные методики либо оперативное вмешательство.
Консервативные методы
В остром периоде геморрагического инсульта важно регулировать показатели артериального давления, а также восстановить уровень кровообращения в нервных тканях. Этот процесс контролируется системным применением препаратов разных групп:
- гипотезивные средства для снижения уровня артериального давления;
- антагонисты калия;
- спазмолитики и обезболивающие препараты;
- седативные средства;
- кровоостанавливающие лекарства;
- антипротеазные и антифибринолитические группы;
- витаминные комплексы;
- диуретики для предотвращения отечности головного мозга;
- заместители плазмы крови.
Медикаментозная терапия возможна только при условии, если размер гематомы не препятствует нормальной работе головного мозга. Как только состояние пациента становится стабильным, можно начинать проведение мероприятий по восстановлению утраченных навыков. Если при ишемических инсультах такая возможность появляется уже через несколько дней после приступа, то после кровоизлияния в головной мозг процесс протекает дольше.
Хирургическое лечение геморрагического инсульта
Хирургическое вмешательство проводится для удаления крупных гематом, которые препятствуют нормальному восстановлению. Операция сложная, поэтому ее назначают только в тех случаях, когда консервативные методы не приносят результат. Так, размеры гематомы 30 мл и более считаются критичными — такой объем не рассасывается самостоятельно. Также операция рекомендуется при кровоизлияниях в область мозжечка, которые проявляются выраженной неврологической симптоматикой. Существует две методики выполнения операции: с получением доступа классическим и эндоскопическим методами.
Специалисты Клинического института мозга советуют принять озвученное лечащим врачом решение. Если без операции полноценное лечение и реабилитация невозможны, лучше проводить ее методом эндоскопии. Однако, существуют и противопоказания к хирургическому вмешательству. К ним относятся медиальные гематомы и пребывание пациента в состоянии глубокой комы — в обоих случаях риск летального исхода во время операции составляет до 100%.
Ведение пациентов с субарахноидальным кровоизлиянием
При подтверждении диагноза субарахноидального кровоизлияния пациент должен находится в стационаре не менее месяца. Лечение состоит из:
- Контроля артериального давления и его снижения с помощью медикаментов при необходимости.
- Назначения препаратов, купирующих головную боль, возбуждение.
- Нормализации дыхания и метаболических нарушений.
- Снижения внутричерепного давления путём назначения осмотических диуретиков и поднятия головного конца кровати на несколько недель.
- Проведения терапевтических мероприятий для предотвращения осложнения в виде спазма мозговых сосудов, то есть профилактики ишемических нарушений.
Опасность САК заключается в том, что многие пациенты обращаются к врачу только спустя некоторое время после начала патологии. Поэтому лечение может проходить с меньшей эффективностью.
Клиническая картина
При первых симптомах геморрагического инсульта важно сразу же приступить к лечению. Это острое состояние, которое не проходит бессимптомно. В большинстве случаев у пациента наблюдается резкое ухудшение самочувствия, может происходить потеря сознания.
Первые симптомы геморрагического инсульта
Первые проявления инсульта могут отличаться, в зависимости от объема гематомы и ее локализации. Задача близких — определить их на раннем этапе и вызвать бригаду медиков для срочной госпитализации больного. Специалисты Клинического института мозга советуют ознакомиться с основными симптомами, которые могут указывать на острое нарушение мозгового кровообращения:
- ощущение покалывания кожи, онемение части лица;
- тошнота и рвота;
- головные боли, а также болезненность в области глаз и за глазами;
- нарушение двигательной координации;
- учащенный пульс;
- парезы и параличи мышц на любом участке тела, чаще процесс односторонний.
Эти симптомы характерны, если больной остается в сознании. Обмороки являются частым признаком геморрагического инсульта, при этом человека категорически запрещено пытаться привести в чувство. Выделяют несколько фаз регрессии сознания — прогноз при каждом из них также будет отличаться:
- оглушение — незначительные изменения, при которых пострадавший плохо осознает происходящее и практически не реагирует на окружающих;
- сомноленция — отсутствие реакции на внешние факторы, при этом глаза остаются открытыми, дыхание и сердцебиение в норме;
- сопор — состояние, которое напоминает сон, с сохранением глотательного рефлекса и реакцией зрачков на свет;
- кома — полное отсутствие реакции на происходящее, жизнедеятельность больного поддерживается специальной аппаратурой.
Различные нарушения сознания присутствуют практически у всех пациентов — сообщают специалисты Клинического института мозга. На основании их состояния уже можно предварительно прогнозировать их шансы на восстановление. Так, при сохранении сознания вероятность летального исхода остается в пределах 20%, при оглушении — до 30%, при сомноленции — до 55%, при сопоре — до 85%. При развитии комы прогноз сомнительный — выживаемость составляет не более 10%.
Признаки острой фазы инсульта
Клиническая картина инсульта включает несколько основных синдромов. Они являются следствием острого нарушения мозгового кровообращения и возникают при отмирании нейронов. По этим синдромам можно предположить геморрагический инсульт, даже если пациент находится в сознании:
- анизокория — зрачки больного расширены неравномерно, имеют разные размеры;
- снижение выраженности рефлексов, в том числе замедление реакции зрачков на яркий свет;
- появление окулоцефалического рефлекса — если пациенту в коме повернуть голову в сторону, его зрачки смещаются в противоположном направлении;
- бульбарный синдром — снижение тонуса жевательных, глотательных мышц и языка, что проявляется соответствующими симптомами;
- псевдобульбарный синдром — нарушение глотания, жевания и речи при сохранении тонуса соответствующих мышц.
Непосредственно после геморрагического инсульта сложно прогнозировать вероятность полного восстановления. Состояние пациента можно определить только в динамике, поэтому первое время больной проводит под круглосуточным наблюдением врачей. Дело в том, что в течении болезни часто проявляются несколько критических периодов, при которых повышена вероятность рецидива. Первый из них приходится на второй-четвертый день после приступа, следующий проявляется спустя 10—12 дней.
Ведение пациентов с внутримозговым кровоизлиянием
Геморрагический инсульт — это состояние, требующее экстренной диагностики, адекватного лечения и наблюдения.
Для этого необходимо:
- Проводить постоянный мониторинг состояния пациента, особенно в первые дни после начала заболевания: контроль дыхания и показателей состояния сердечно-сосудистой системы.
- Контролировать цифры артериального давления. Их часто не снижают до нормального уровня, чтобы не ухудшить кровоснабжение мозга и не спровоцировать спазм сосудов.
- Назначение гипогликемических препаратов — почти у половины пациентов происходит повышение уровня глюкозы крови.
- Использование жаропонижающих препаратов. Повышение температуры тела влечет за собой усугубление отека мозга, повышение внутричерепного давления и может привести к значительному ухудшению общего состояния пациента.
- Проведение симптоматической терапии и лечения осложнений.
Механизм становления
В основе развития расстройства лежит один фактор или сразу несколько патогенетических моментов. Что именно может повлиять на вероятность нарушения:
- Сердечно-сосудистые болезни. Представлены широкой группой диагнозов. В подавляющем большинстве случаев, геморрагический инсульт развивается как осложнение длительно текущей и нелеченой гипертонии. То есть стабильного и выраженного повышения артериального давления.
Как показывает статистика, на долю механизма приходится до 85% от общего числа кровоизлияний. Это абсолютное большинство. Единственный способ предотвратить неотложное состояние, это пройти качественное лечение основной патологии.
- Нарушения обменных процессов. В основном, отклонение движения липидов. То есть расстройство, при котором скорость депонирования и выведения жиров существенно отклоняется от условной нормы.
Патологический процесс приводит к другой проблеме — атеросклерозу. Когда на стенках сосудов образуются холестериновые отложения, которые мешают кровотоку. Результат — в разы повышается вероятность геморрагического инсульта и гибели от осложнений.
- Гормональный дисбаланс. Речь идет о самых разных расстройствах: от изменения качества и интенсивности синтеза половых веществ и до проблем с выработкой инсулина, соединений коры надпочечников.
- Наследственные причины. Механизм связан с пока еще не до конца изученным способом перехода рисков от родителей к детям. Само заболевание, конечно же, не передается.
Если у матери, отца, бабушки, дедушки произошел геморрагический инсульт, это не говорит, что у потомка случится то же самое. Но вероятность растет. Судя по всему — на несколько десятков процентов. Тема не до конца изучена, исследования продолжаются.
- Токсические поражения организма. Отравления парами неметаллов, некоторыми лекарственными препаратами. Риск геморрагического инсульта повышается при систематическом применении антиагрегантов, антикоагулянтов, гормональных средств.
- Некоторые формы анемий, заболеваний крови. Изменение реологических свойств соединительной ткани приводит к нарушению скорости и качества трофики систем, повышению артериального давления. В некоторых случаях растет проницаемость сосудов. Результат — увеличение риска кровоизлияния в мозг.
Механизмы существуют изолированно или сочетаются друг с другом. Этот вопрос нужно уточнять, поскольку от происхождения патологического процесса зависит стратегия терапии, ее суть.
Реабилитация после геморрагического инсульта
Восстановление постинсультных пациентов — это важный этап улучшения качества жизни человека. Проведение этих мероприятий помогает устранить имеющиеся расстройства движения и чувствительности.
Медицинская реабилитация должна быть:
- индивидуальной — разработанной для конкретного пациента;
- своевременной — начинаться как можно раньше;
- адекватной — зависеть от состояния пациента и его возможностей;
- этапной — постепенное медленное усложнение упражнений и увеличение разнообразия методов реабилитации;
- длительной;
- комплексной — для большей эффективности задействуют максимально возможные методы реабилитации для воздействия на организм человека с разных сторон;
- преемственной — при переходе пациента из одного лечебного учреждения в другое восстановительные мероприятия должны продолжать друг друга.
Главным критерием начала восстановительных мероприятий при геморрагическом инсульте является не только нормальная гемодинамика (АД, ЧСС), но и обратное развитие изменений в мозге (например, признаки уменьшения отека мозга).
Самым важным фактором, влияющим на качество восстановления, является активное участие пациента в процессе реабилитации.
Переход к более сложным упражнениям производится только при соблюдении контроля за состоянием сердечно-сосудистой и дыхательной систем пациента.
Операция при гемморагическом инсульте
Вторым этапом лечебного процесса выступает нейрохирургическое вмешательство. Его целью является удаление жизнеугрожающей гематомы для повышения выживаемости и достижения максимально возможного удовлетворительного функционального исхода. Чем скорее проведут операцию, тем лучших прогнозов можно будет ожидать. Однако ранняя операция, как правило, предполагает выполнение хирургических манипуляций не раньше чем через 7-12 часов после инсульта. В ультра-раннем периоде она может привести к повторным кровотечениям.
В какой срок разумнее приступить к удалению сгустков крови, решается сугубо компетентными нейрохирургами. Отмечено, что к положительному эффекту могут приводить и операции, совершенные даже спустя 2-3 недели (включительно) после состоявшегося ГИ. Так что вопрос, когда прооперировать пациента, полностью берется под ответственность врача. Рассмотрим основополагающие методы операций, широко применяемые при геморрагических инсультах.
- Открытая декомпрессивная краниотомия показана при средних и крупных подкорковых, а также больших путаментальных и мозжечковых кровоизлияниях. К ней обращаются и при выраженном смещении и нарастающем отеке мозгового компонента, ухудшении неврологического статуса больного. Открытая операция выполняется под полной общей анестезией с применением микрохирургической оптики. Извлечение скопившегося сгустка реализуется через классический трепанационный доступ. Далее делается экономная энцефалотомия, затем патологический компонент отсасывается специальным прибором. Плотные скопления удаляются окончатым пинцетом. В конце операционное поле досконально промывается раствором хлорида натрия, выполняется тщательный гемостаз посредством коагуляции и антигеморрагических средств.
- Пункционно-аспирационная процедура рекомендуется при небольших геморрагиях таламического, путаментального, мозжечкового расположения. Способ заключается в создании маленького отверстия в черепной коробке, пункции гематомы с последующим освобождением мозга от ее жидкой массы посредством аспирации. Такая технология может быть реализована одним из двух миниинвазивных приемов: по принципу стереотаксической или нейроэндоскопической аспирации. Иногда их целесообразно сочетать с локальным фибринолизом. Фибринолиз подразумевает установку дренажа после пункции и аспирации в полость гематомы. Через дренаж в течение нескольких дней вводят фибринолитики для активации растворения (разжижжения) кровяного сгустка и выведения лизированных элементов крови.
Функции аппарата ЦНС, к сожалению, после геморрагических инсультов полностью восстановить невозможно. Но в любом случае, в интересах больного будет обращение в клинику, где работают врачи международного уровня по диагностике и хирургическому лечению внутримозговых поражений. Только так можно рассчитывать на организацию адекватного и безопасного хирургического обеспечения. Следовательно, минимизацию осложнений, более продуктивные результаты в восстановлении качества жизни.
Акцентируем, что идеальное исполнение операции в правильные сроки в 2-4 раза повышает процент выживаемости. Грамотный послеоперационный уход сокращает вероятность рецидива. Нельзя не предупредить, что повторный инсульт с кровоизлиянием у 99,99% пациентов приводит к летальному исходу.
В качестве рекомендации считаем важным сказать, что в уровне развития сферы нейрохирургии мозга на территории Европы Чехия показывает хорошие результаты. Чешские медцентры славятся безупречной репутацией и отличными показателями благополучного восстановления даже самых тяжелых пациентов. И это не все: в Чехии минимальные цены на нейрохирургическую помощь и одна из лучших послеоперационная реабилитация. Выбор медучреждения для прохождения оперативного вмешательства, безусловно, остается за пациентом и его родственниками.
Реабилитация в реанимационном отделении
Спустя 12-24 часа после сосудистой катастрофы уже возможно проведение восстановительных мероприятий. Перед их началом проводится тест по оценке самостоятельного глотания, после чего выбирается способ кормления пациента.
Следующие методы реабилитации используют в острейший период инсульта:
- Лечение положением. Следует приблизительно раз в два-три часа менять положение головы/руки/ноги пациента, а также поворачивать на бок (если состояние это позволяет). Для того, чтобы удерживать человека в определенном положении используют валики или подушки.
- Вертикализация — придание пациенту вертикального положения. Это может происходить пассивно (с помощью функциональной кровати или стола), пассивно-активно и активно. Однако для проведения этого метода реабилитации необходимо удостовериться о стабильности системы кровообращения. Чаще вертикализация начинается в неврологическом отделении.
- Дыхательная гимнастика может проводится различными способами в зависимости от состояния пациента: вибрация с помощью рук на выдохе, в положении, облегчающем дыхание, контактное дыхание (стимулирование при прикосновении рук к грудной клетке) и другие.
- Лечебная гимнастика включает помощь в восстановлении не только крупных мышц конечностей, но и мышц шеи, глаз. На начальном этапе проводится пассивная гимнастика, когда сгибание/разгибание пальцев, рук и ног пациенту проводит квалифицированная медсестра ЛФК.
Также в этот период активно применяется физиотерапевтическое лечение: магнитотерапия, магнито-лазеротерапия, рефлексотерапия, электростимуляция, дарсонвализация и другие методы.
Виды паралича правой стороны
По характеру, локализации сосудистых катастроф классифицируют виды и подвиды параличей:
- Центральный паралич. Развивается при повреждении зон головного и спинного мозга, ответственных за функцию движения и состояния нервно-мышечного комплекса. Характеризуется специфическими спастическими реакциями. При центральной форме паралича поражаются все мышцы, которые пребывают в постоянном напряжении, а в спокойном демонстрируют клонусы — ритмичные подергивания, в основном в области коленей и стоп. На многих участках отсутствуют или ослабляются диагностические рефлексы.
- Периферический паралич. При этом виде инсульта развивается снижение или отсутствие неврологических рефлексов. В мышцах не определяется тонус, они атрофируются, уменьшаются по массе, пациенты теряют способность к передвижению, самообслуживанию и вообще какой-либо деятельности. Главной задачей становится восстановление путей проводимости импульсов головного и спинного мозга к нервно-мышечному аппарату. По характеру патологических симптомов и зон их расположения можно определить, какие именно сегменты центральной нервной системы вышли из строя.
Реабилитация в остром периоде
На этом этапе (от 24 часов до 3 недель) значимую роль играет поддержание достигнутого эффекта и улучшение переносимости нагрузки. С этой целью применяют такие методы, как:
- лечение положением;
- массаж, который приравнивается к пассивной гимнастике;
- дыхательная гимнастика;
- активная вертикализация при отсутствии противопоказаний (при необходимости с использованием средств дополнительной опоры);
- механотерапия;
- тренировки на циклических тренажёрах.
В этот период восстановления проводится активная коррекция речевых нарушений с привлечением логопедов.
Последствия
Если больных удается спасти, они сталкиваются с неврологическим дефицитом – симптомами, обусловленными повреждением той зоны головного мозга, в которую произошло кровоизлияние.
Это могут быть таки последвия геморрагического инсульта:
- парезы и параличи – нарушение движений конечностями на одной половине тела, так как они постоянно находятся в полусогнутом положении и разогнуть их невозможно;
- нарушение речи и ее полное отсутствие;
- психические расстройства и раздражительность;
- постоянные головные боли;
- расстройства координации движений;
- невозможность самостоятельно ходить и даже сидеть;
- нарушения зрения вплоть до полной слепоты;
- перекошенность лица;
- вегетативное состояние – отсутствие любых признаков мозговой деятельности (сознания, памяти, речи, движений) при сохраненном дыхании и сердцебиении.
Симптомы болезни и их продолжительность зависят от локализации кровоизлияния и его объема. Первые 3 дня самые опасные, так как в это время в мозге происходят тяжелые нарушения. Большинство смертей (80–90%) происходят именно в этот период. Остальные 10–20% больных умирают в течении одной–двух недель. Выжившие пациенты постепенно восстанавливаются от нескольких недель до 9–10 месяцев.
Реабилитация в раннем восстановительном периоде
Этот этап начинается с 21 дня от начала заболевания и длится до полугода.
Раннее восстановление может проходить в реабилитационных центрах, поликлиниках или на дому. Самостоятельное выполнение упражнений возможно только при их правильном исполнении и отсутствии необходимости постоянного контроля за пациентом. Поэтому все упражнения на дому подбираются строго индивидуально.
Период ранней реабилитации должен быть продолжением стационарного этапа восстановления. Сейчас большее внимание уделяется бытовым навыкам: их возобновлению или обучению возможным альтернативам. Не менее важной является помощь в социальной адаптации человека.
Восстановление в условиях реабилитационного центра
Наиболее эффективную помощь в реабилитации оказывают в специализированных медицинских центрах. Она включает такие методы:
- кинезотерапия – обучение ходьбе, бытовым навыкам;
- электростимуляция периферических нервов и мышц;
- физиопроцедуры и массаж;
- занятия с логопедом-афазиологом для восстановления речи;
- применение нейротрофических медикаментов (Церебролизин, Пирацетам, Семакс);
- психотерапия;
- сеансы биологической обратной связи;
- иглорефлексотерапия;
- трудотерапия.
- Инсульт левой стороны: последствия и особенности восстановления. Сколько живут с таким диагнозом?
Если же больной оказался в домашних условиях, возможности реабилитации снижаются.
Реабилитация в позднем восстановительном периоде
Этот этап продолжается от полугода до года после инсульта, а иногда и дольше (при стойких изменениях). Реабилитация в позднем восстановительном периоде подразумевает подготовку пациента к максимальной самостоятельности, которую он может достичь.
Помимо физической реабилитации, продолжается работа по социальной адаптации и восстановлению профессиональных навыков или переориентации.
Большинство специалистов указывают на положительное влияние трудотерапии, особенно работе, связанной с землей.
В этом периоде человеку может понадобиться психологическая поддержка, поэтому проводится психотерапевтические консультации.
Восстановление после инсульта
Реабилитационный период после геморрагического инсульта длительный,особенно в пожилом возрасте. Он зависит от утраченных функций и не гарантирует их полной реабилитации. Быстрее всего потерянные способности восстанавливаются в первый год после инсульта, потом этот процесс идет медленнее. Тот неврологический дефицит, который остался после трех лет, скорее всего, останется на всю жизнь.
Врачи-неврологи и реабилитологи готовы максимально помочь восстановить утраченные функции. Для этого:
- проводятся занятия с психологом или психотерапевтом;
- при утрате навыков чтения/письма проводятся занятия по их возобновлению;
- проводится гидротерапия (массаж в бассейне, легкие упражнения в воде);
- занятия на особых тренажерах;
- при нарушениях воспроизведения речи человеку придется заниматься с логопедом; при парезах или параличах проводятся физиопроцедуры (например, на аппарате «Миотон»), выполняются массаж и ЛФК с инструктором;
- назначаются препараты, которые будут помогать возобновлять утраченные нейронные связи («Цераксон», «Сомазина»), снижающие повышенное артериальное давление («Эналаприл», «Нифедипин»), антидепрессанты и успокоительные средства;
- цветотерапия – лечение зрительными образами.
Прогноз выздоровления зависит от того, насколько большую область охватило кровоизлияние, а также от того, насколько квалифицированными были действия врачей и реабилитологов. Геморрагический инсульт – это очень сложная патология, от последствий которой полностью избавиться вряд ли удастся. Поддерживающее лечение и реабилитация продолжаются очень долго.
Через сколько восстанавливается речь
Реабилитация речевых функций обычно начинается через неделю после разрыва сосуда в мозге при условии, что состояние пациента стабильно. Однако бывают ситуации, когда больной не способен приступить к упражнениям даже спустя месяц. Так или иначе восстановительную терапию следует начать не позднее, чем через два месяца. В противном случае вернуть утраченные способности будет гораздо труднее.
Точный прогноз касательно времени восстановления речи после инсульта дать очень сложно. Реабилитация представляет собой поэтапный процесс с четкой последовательностью. Продолжительность каждого этапа варьируется и является индивидуальной для всех пациентов. В среднем максимальное улучшение речевых способностей наблюдается в первые полгода после болезни. Весь восстановительный период продолжается от трёх до пяти лет.
Массаж правой стороны
Восстановление после инсульта с парализацией правой стороны с помощью массажа начинается на 20-ый день болезни. Это усредненная дата, учитываются тяжесть состояния больного, возраст, сопутствующие заболевания и т.д.
Первые сеансы массажа начинают с осторожного поглаживания конечностей, области мышц спины и шеи. Интенсивность воздействия наращивается от сеанса к сеансу, действия массажиста направлены на восстановление нормального кровообращения и чувствительности в пораженной части тела.
Осложнения
Неврологам приходится сталкиваться с многочисленными осложнениями физического и психологического состояния при инсульте, которые представляют:
- Грубые нарушения мыслительной, когнитивной, речевой деятельности;
- Заторможенность восприятия;
- Воспалительные явления бронхо-легочной, мочеполовой системы из-за застойных явлений обездвиженного больного;
- Депрессивные состояния с суицидальными высказываниями.
Эти проявления требуют самого пристального внимания и активной терапии специалистов разного профиля.
Юсуповская больница располагает всем комплексом реабилитационного оборудования, в том числе и инновационного, штатом высококвалифицированных специалистов, владеющих современными методиками и видами массажа и лечебной физкультуры. Их усилия под руководством лучших неврологов страны помогают восстановиться после парализации при инсульте.