Невринома слухового нерва — (вестибулярная шваннома, акустическая невринома) это доброкачественные, медленнорастущие новообразования головного мозга, имеющие хроническое течение в зависимости от выбранного метода лечения и клинического проявления.
По причине возникновения и механизму развития выделяют два вида неврином слухового нерва:
- спорадические невриномы слухового нерва – этиология не ясна;
- нейрофибромы – возникающие при нейрофиброматозе I и II типа. Развитие заболевания связано с повреждением/мутацией гена NF2 на длинном плече 22 хромосомы (22q12).
По данным действующих регистров в Российской Федерации в год диагностируются 1800-2000 спорадических неврином слухового нерва.
Клиническая картина
Клинические проявления неврином слухового нерва зависит от размера опухоли. Увеличиваясь в размере, невринома сдавливает слуховые и вестибулярные нервы в области костного канала — отверстия внутреннего слухового прохода, таким образом развивается ишемия слухового и вестибулярного нервов. Ишемия слухового и вестибулярных нервов в клинической картине проявляется, как вестибулокохеларный синдром:
- одностороннее снижение слуха;
- шум в ухе;
- нарушение равновесия и головокружения.
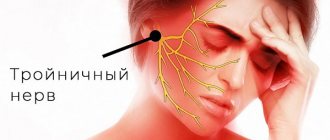
Если опухоль останется не диагностированной, дальнейший рост опухоли оказывает влияние на тройничный нерв, что проявляется недостаточностью функции тройничного нерва:
- онемение на лице;
- снижение и/или выпадение роговичного рефлекса (чувства песка на одном глазу);
- снижение чувствительности передней третьи языка – нарушение вкусового восприятия.
Встречаются случаи, когда опухоль вызывает ишемию лицевого нерва на стороне поражения, что приводит к парезу (перекос лица) и/или спазм лицевой мускулатуры (подёргивание мышц вокруг глаза и рта).
Увеличиваясь в размере, невринома начинает сдавливать ствол головного мозга и ножку мозжечка, что ведет к блоку IV желудочка и нарушению ликвородинамики, как следствие развивается окклюзионная гидроцефалия (водянка головного мозга). При отсутствии своевременного лечения гидроцефалия приводит к необратимому снижению зрения и когнитивным расстройствам:
- прогрессирующее снижение зрения
- тошнота и рвота
- нарушение памяти
- недержание мочеиспускания
Таким образом клиническое проявление неврином слухового нерва впрямую зависит от размера опухоли, скорости роста, направление роста опухоли и степени разрушения внутреннего слухового канала. При больших размерах опухоли нередко в клинической картине встречается бульбарные и псевдобульбарные расстройста:
- нарушение глотания
- изменение голоса (гнусавость, осиплость и охриплость голоса)
Общие сведения
Шваннома (невринома) представляет собой новообразование из клеток Шванна, которые являются составляющим элементом миелиновой оболочки нервов. Шваннома может иметь различную локализацию, поражая спинномозговые корешки, периферические нервные стволы конечностей, черепные нервы (лицевой, тройничный, блуждающий, языкоглоточный), реже — нервы желудка, кишечника, глотки. Среди верифицированных опухолей головного мозга на ее долю приходится 8-10%, среди опухолей спинного мозга около 20%, среди неоплазий периферических нервов встречается почти в 50% (например, неврома Мортона).
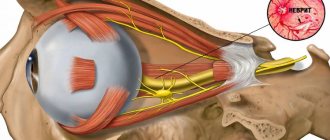
Среди поражений периферических нервов чаще встречается невринома Мортона (стопы), которая характеризуется фиброзным утолщением (разрастанием) тканей стопы вокруг подошвенного нерва. Среди новообразований головного мозга наиболее часто встречается невринома слухового нерва (поражение преддверно-улиткового нерва). Преддверно-улитковый (слуховой) нерв состоит из слуховой части, которая передает в церебральные центры сигналы от слуховых рецепторов и вестибулярной, несущей сигналы от вестибулярных рецепторов улитки.
Частота встречаемости по данным разных авторов варьирует в пределах 0,6-1,9/100 тысяч населения. Опухоль является преимущественно доброкачественной, развивается медленно на протяжении многих лет. Злокачественная шваннома — достаточно редкое явление, встречающееся в 4-7% всех случаев. Невринома головного мозга сама по опасности не представляет, однако со временем по мере ее роста и увеличения размеров происходит сдавление прилегающих структур.
Чаще (в 1,5-2 раза) заболевание встречается у женщин. Опухоль может образоваться у лиц любого возраста (чаще 30-40 лет). Заболевание не встречается у детей до периода начала полового созревания. Невриномы не обусловлены заболеваниями ЦНС, возникают спорадически, не наследуются. Невринома слухового нерва в подавляющем большинстве случаев является односторонней. На долю двусторонних неврином приходится лишь 4% случаев (у пациентов с нейрофиброматозом II-го типа).
Наиболее частая локализация опухоли — у входа во внутренний слуховой проход на концевой части слухового нерва. Поскольку слуховой нерв вместе вестибулярным и двигательным лицевым нервом нерв входят в единый внутренний слуховой проход на основании черепа, то увеличение опухоли сдавливает все прилежащие нервы, вызывая типичную клиническую симптоматику (рис. ниже).
В большинстве случаев опухоль растет медленно. Темпы ее роста варьируют в пределах 1-10 мм/год и по мере роста невриномы из внутреннего слухового канала распространяются в мостомозжечковый угол. При отсутствии своевременного и адекватного лечения существует значительный риск потери слуха, вкусового восприятия, зрения и различных церебральных осложнений, о чем свидетельствуют в том числе отзывы пациентов, посещающих специализированный форум.
Лечение
В настоящее время существует три метода лечения неврином слухового нерва:
- Микрохирургическое удаление;
- Стереотаксическая радиохирургия/радиотерапия;
- Динамическое наблюдение.
В настоящее время для первично диагностированных тактика лечения выбирается на основе имеющего неврологического дефицита, данных МРТ головного мозга и качества жизни.
По действующим современным протоколам лечения принятым 12-15 апреля 2015 года в 7-ой Международной конференции посвященная проблемам неврином слухового нерва (Шанхай, Китай), принятым стандартом лечения считаются:
- Динамическое наблюдение показано: случайно выявленны неврином слухового нерва;
- размер опухоли около ствола головного мозга менее 15мм;
- возраст старше 70 лет
- функционально сохранный слух
- размер опухоли более 20мм
- размер опухоли около ствола головного мозга менее 20мм;
Примечение: Стереотаксическая радиохирургия/радиотерапия НЕ показано при большом размере опухоли, сдавление ствола головного мозга и при гидроцефалии
Важно отметить, что в настоящее время для сохранения качества жизни пациентов с большими и гигантскими невриномами слухового нерва применяется комбинированная тактика лечения – хирургическое удаление (уменьшение объема) опухоли с последующей лучевой терапией.
Невриномы слухового нерва (Вестибулярные или акустические шванномы)
Невриномы слухового нерва в 90% случаев берут свое начало из шванновской оболочки вестибулярной (vestibular) порции VIII черепно-мозгового нерва и в 10% — из слуховой (acoustic). В медицинской англоязычной литературе они обозначаются и как вестибулярные, и как акустические шванномы. Клинические проявления не отличаются, поэтому употребляются оба термина. В русскоязычной литературе утвердился термин невриномы слухового нерва.
Существует три основных тактики ведения пациентов с невриномами слухового нерва:
- динамическое наблюдение
- хирургическое удаление
- стереотаксическая радиохирургия
В случае мелких шванном, при отсутствии симптомов, либо при нежелании пациента лечиться, допустимо динамическое наблюдение (в англоязычной литературе — тактика wait&see или wait&scan, оно же — консервативное лечение) – периодическое проведение контрольных МРТ для выявления признаков продолженного роста опухоли. При наличии признаков увеличения размеров – показано удаление опухоли или проведение стереотаксического облучения. Следует отметить, что вариант динамического наблюдения традиционно связан именно с хирургическим лечением, когда решение об операции должно быть максимально обосновано ввиду большого количества различных рисков.
Динамическое наблюдение — контроль состояния пациента, наблюдение за опухолью, а также за другими возможными сопутствующими патологическими процессами в головном мозге (например, за гидроцефалией). При этом, на протяжении наблюдения, естественное развитие опухоли в большинстве случаев приводит к постепенному снижению и утрате слуха, а вероятность хирургического или радиохирургического вмешательства со временем только возрастает. В то же время, проведение стереотаксической радиохирургии Гамма-ножом (СРХГН), достоверно снижая риск необходимости хирургического удаления опухоли, позволяет при этом реально побороться за сохранность функционального слуха [1]
ВАЖНО! Динамическое наблюдение не должно быть самоцелью. Подавляющее большинство опухолей, однажды возникнув, будут дальше расти — медленно или быстро, но верно. И в этой связи, отказ от операции или радиохирургии должен быть четко мотивирован, а пациент должен в полной мере представлять, какие варианты дальнейшего развития болезни его могут ожидать
Клинический пример 1 Пациентка 75 л. Обследована по поводу шаткости при ходьбе, снижения слуха. На СКТ выявлена относительно небольшая опухоль в левом мосто-мозжечковом углу, предположительно невринома. Исходный объем опухоли составил 7.8 куб см. Предложено оперативное лечение, от которого пациентка воздержалась. В дальнейшем ежегодно проводилось контрольная МРТ, при которой отмечалось медленное увеличение опухоли. От оперативного лечения пациентка воздерживалась. Только через 5 лет наблюдения, когда опухоль увеличилась до 10.6 куб см, появились и наросли симптомы тригеминальной невралгии, а пациентка в очередной раз отказалась от операции, она была информирована об альтернативной возможности проведения СРХГН. Пациентка предупреждена о риске постлучевого отека-набухания опухоли и связанных с этим рисков и дала свое согласие на проведение СРХГН. Через 4 месяца после облучения опухоль увеличилась до 11.6 куб см, что привело к усилению тригеминальной невралгии слева, развитию окклюзионной гидроцефалии со снижением уровня спонтанной активности (пациентка вялая, адинамичная, нуждается в посторонней помощи). Проведена операция вентрикулоперитонеального шунтирования. Гидроцефалия регрессировала, состояние пациентки нормализовалось. На фоне постепенного (на протяжении 2 лет) уменьшения объема опухоли до 9.2 куб см (2015 г.) также значительно регрессировала тригеминальная невралгия. Пациентка социализирована. Обслуживает себя самостоятельно.
Резюме: данный пример наглядно демонстрирует бесперспективность и необоснованность длительного динамического наблюдения. Своевременное проведение СРХГН с высокой долей вероятности могло бы позволить избежать ухудшения состояния больной и необходимости оперативного вмешательства
Рис. 1 Динамика изменений ВШ в процессе ее естественного роста и после СРХГН
В нейрохирургическом сообществе до сих пор сильны некоторые предрассудки и заблуждения относительно результатов применения Гамма-ножа. В одних из наиболее известных хирургических «методических рекомендаций», вышедших в 2009 г и посвященных обзору результатов лечения акустических шванном, глава посвященная сравнению результатов хирургии и радиохирургии, начинается со ссылки на мнение Национального института здоровья США от 1991 г. (т.е. почти 20-летней давности) о том, что лечением «первой линии» для большинства пациентов является хирургия: в то время как облучение назначается только тем, кому хирургия противопоказана или они от нее отказались.
На самом деле, за последнее десятилетие опубликовано множество работ посвященных не только результатам применения Гамма-ножа, но и сравнению с их с результатами хирургического лечения. И это сравнение — не в пользу традиционной хирургии, даже с учетом нынешних технических возможностей и оснащения нейрохирургических отделений.
Что происходит со шванномой после радиохирургии? Через 6-18 месяцев после облучения для неврином слухового нерва характерны явления постлучевого патоморфоза на контрольных томограммах: внутри опухоли появляется не накапливающий контраст участок так называемого «центрального некроза», окруженный зоной повышенного накопления контрастного вещества. В этот период опухоль может несколько увеличиваться в размерах. Данный феномен встречается очень часто при облучении шванном. Это ожидаемое явление, а главное — самостоятельно обратимое. В течение первых двух лет после радиохирургии наличие подобной динамики не должно ни коим образом настораживать. Если же данные постлучевые изменения затягиваются на более продолжительное время — необходимо четко дифференцировать их от продолженного роста опухоли. Как показал 12-ти летний опыт работы, у 10% больных подобные изменения могут наблюдаться и более 2 лет, достигая своего пика, а потом полностью регрессируя в более поздние сроки
Рис. 2. Динамика типичных изменений невриномы слухового нерва после облучения (слева-направо: на момент СРХГН, через 6-24 мес, через 2 года)
Как видно на рисунке 2, в сроки 6-24 месяца, опухоль может значительно увеличиваться в размере: однако впоследствии она существенно уменьшается, возвращаясь к исходному размеру или уменьшаясь. В данной серии явления типичного для неврином постлучевого патоморфоза отмечались приблизительно в 70% наблюдений. Причем увеличение опухоли на этом этапе происходило только в трети случаев.
Основные клинико-рентгенологические паттерны постлучевого патоморфоза вестибулярных шванном были описаны Pollock в 2006 г. [2]:
Стереотаксическая радиохирургия, в отличие от хирургии не преследует цель непременно удалить опухоль. Важно, чтобы опухоль не росла и не вызывала грубых, инвалидизирующих симптомов. Отсутствие дальнейшего роста опухоли после радиохирургии — это минимально желаемый результат
Правда ли, что хирургическое удаление опухоли более эффективный способ лечения, чем стереотаксическая радиохирургия Гамма-ножом?
Обращусь к опыту своей работы в при НИИ нейрохирургии им. Бурденко:
- С 2005 по 2013 г. проведено 653 сеанса стереотаксической радиохирургии неврином слухового нерва (исключая пациентов с нейрофиброматозом) 646 пациентам.
- Соотношение мужчин и женщин составило: 1:2,4.
- Средний возраст пациентов – 49 (14-80) лет
- Отношение ранее оперированных больных к первичным пациентам 1:2. Обратите внимание на то, что каждый третий пациент проходивший радиохирургию на Гамма-ноже, ранее был оперирован и обратился к нам в связи с развитием рецидива опухоли или продолженного роста ее остатков
- Средняя продолжительность контрольного наблюдения составляет 41.9 месяца (от 12 месяцев до 8 лет)
- Количество рецидивов – 23
- Среднее время развития рецидива – 35.33 месяца
- Повторное облучение – 16 пациентам, с положительным эффектом в 13 случаях
- Оперировано после СРХГН – 10 пациентов, в т.ч. 3 после двух СРХГН
Таким образом, общее количество рецидивов неврином слухового нерва после Гамма-ножа составило 3.6%, причем в большинстве случаев пациентам проведено повторное облучение — с положительным результатом, и только в 1.5% случаев потребовалось хирургическое удаление опухоли
Также проведено лечение 180 человек, у которых опухоли вызывали локальную компрессию прилежащих отделов ствола мозга и мозжечка, в т.ч. у 59 больных с деформацией 4-го желудочка (стадия Т4b по Сами).
Показанием к применению Гамма-ножа являлся информированный выбор больного при отсутствии грубых стволовых симптомов, окклюзионной гидроцефалии, внутричерепной гипертензии.
- 35 человек ранее оперированы.
- Аудиография до радиохирургии на Гамма-ноже была проведена 69 пациентам, у 27 из которых выявлена глухота (5 степень по Гарднеру-Робертсону).
- Средний объем опухолей составил 6,9 куб. см (максимально до 13,8 куб. см). Максимальный диаметр (в среднем) – 3,2 см
- Доза облучения по краю опухоли составляла 12-13 Гр.
В случае крупных вестибулярных шванном: с признаками компрессии ствола мозга, деформацией 4-го желудочка, т.е. в ситуациях пограничных с хирургическим вмешательством, решение о проведении СРХГН принималось при отсутствии грубых стволовых нарушений, окклюзионной гидроцефалии и клинических признаков внутричерепной гипертензии. Все пациенты предупреждались о возможном нарастании симптомов на фоне постлучевых изменений в опухоли, а также о вероятной необходимости, в этом случае, хирургического удаления опухоли или вентрикуло-перитонеального шунтирования
У 27% наших больных уже при первой контрольной МРТ отмечалось уменьшение опухоли в размерах. При последующих контрольных МРТ количество пациентов со стабильными размерами опухоли оставалось приблизительно прежним, а число больных с увеличившимися и уменьшившимися размерами опухолей существенно изменялось. При последней контрольной МРТ 68% опухолей уменьшились после облучения.
График 1. Динамика изменения объема опухолей в различные сроки после СРХГН
Клинический пример 2 Пациентка, 47 лет. интра-экстраканальная невринома слухового нерва. Уменьшение объема опухоли на 96% уже через 1 год после облучения
Клинический пример 3. Пациент, 45 лет. Небольшая (Т3а по Сами) невринома слухового нерва. Регресс объема опухоли на 90% за 4.5 года
Клинический пример 4 Пациентка, 48 лет. Крупный рецидив акустической шванномы через 6 лет после хирургического удаления. Объем опухоли 12.5 куб см. Через 4 г после СРХГН отмечается уменьшение объема на 57%, до 5.4 куб см
Клинический пример 5Пациент, 32 года. Рецидив акустической невриномы через 2 года после хирургического удаления. Быстрый регресс объема опухоли (на 88%). Положительный эффект сохраняется на протяжении 10 лет наблюдения
Данные опубликованные в зарубежной литературе еще более убедительны. Нейрохирурги из Питтсбургского университета [3] опубликовали одну из наиболее показательных серий пациентов – 829 больных с вестибулярными шванномами и периодом наблюдения более 10 лет после СРХГН. Уверенный контроль роста опухоли отмечен у 98% больных на протяжении 10 и более лет наблюдения. В 73% случаев опухоль уменьшилась в размерах. Стабилизация размеров отмечалась в 25%. Хирургическое удаление потребовалось только в 0.4% случаев. Хирургическое лечение гидроцефалии (шунтирующая операция) проведена 0.8% больных. Таким образом, наш опыт и данные литературы показывают: радиохирургическое лечение не только не уступает хирургическому в плане контроля роста опухоли, но даже превосходит его
Какие функциональные нарушения возможны после Гамма-ножа или оперативного лечения?
Нарушения слуха. Опыт показывает: что слух остается стабильным (на том же уровне, что и до применения Гамма-ножа) у 77% больных. У 75% больных с функционально сохранным слухом, так же удается сохранить его на прежнем уровне.
Нарушения мимики. Парез лицевого нерва после Гамма-ножа отмечался у 8 (1,6%) больных, в т.ч. у 4 (2%) в группе крупных шванном (Т4 по Сами). В то же время, у 3 больных с парезом лицевых мышц ДО радиохирургии отмечалось быстрое улучшение функции лицевого нерва после облучения.
Тики (подергивания) в лице, различной выраженности, в т.ч. и гемифациальный спазм, после Гамма-ножа отмечались у 17 (3,3%) больных, в т.ч. у 11 (6.1%) в группе крупных шванном (Т4 по Сами). Стоит отметить, что практически у всех пациентов парез лицевого нерва и гемифациальный спазм регрессировали полностью на фоне проведенной медикаментозной терапии. Исключение составили две пациентки с парезом лицевого нерва обратившиеся за квалифицированной помощью довольно поздно (через 1 и 3 месяца), в результате чего функцию нерва удалось восстановить лишь частично.
Нарушения чувствительности на лице. Во-первых, данное осложнение весьма редко, во-вторых, оно весьма успешно поддается медикаментозной терапии, а в-третьих, в большинстве случаев развивающегося снижения чувствительности в определенной зоне лица качество жизни существенно не меняется
Снижение чувствительности на половине лица после радиохирургии Гамма-ножом отмечается у 3,4% пациентов. Стойкий характер только у 2%. Усугубление ранее имевшейся гипестезии отмечается в 2.5%
Невралгия тройничного нерва после СРХГН встречается в 3.7%, развивается в сроки 1-2 года после облучения, имеет временный характер и регрессирует на фоне лекарственной терапии
Сроки возникновения тригеминальной нейропатии в среднем 6,5 месяцев (от 1 до 11 месяцев).
У больных с ухудшением функции тройничного нерва после облучения в 67% опухоли относились к Т4 классу по Sami, 33% к Т3 классу, т.е. заполняли собой мосто-мозжечковую цистерну, в большинстве случаев вызывая локальную компрессию ствола мозга.
Однако, если сравнивать указанные осложнения с хирургией, то статистика явно не в пользу традиционных операций:
В одной из публикаций посвященных сравнению результатов хирургии и радиохирургии на примере небольших (максимальным диаметром 25 мм) вестибулярных шванном, отмечается значительно более частая сохранность функционального слуха и вообще несопоставимые результаты в отношении дисфункции лицевого нерва[4]
В публикации Chung и соавт (2010), посвященной сравнению результатов лечения крупных (более 3 см) вестибулярных шванном, приводятся данные метаанализа наглядно демонстрирующие огромный процент функциональных осложнений после хирургического удаления опухолей. При использовании транслабиринтного доступа утрата слуха – 100%, а при использовании ретросигмовидного доступа сохранить слуховой нерв удалось только в 23.6%. И это в самой крупной серии (1000 пациентов) – проф. Сами из Ганновера, нейрохирурга номер 1 в лечении данных опухолей. Результаты сохранности лицевого нерва также не впечатляют и составляют от 36 до 86%, т.е. не менее чем у 14% больных не удалось сохранить функцию лицевого нерва [5]. Что касается данных отечественных авторов, то они деликатным образом не афишируются.
Табл. 1 Функциональные исходы (сохранность функции лицевого и слухового нервов) микрохирургического удаления неврином слухового нерва в зависимости от хирургического доступа, анализ литературы из статьи Chung WY и соавт (2010)
В следующей таблице представлены данные стереотаксического облучения крупных шванном, в т.ч. на ГН. В сериях применения ГН функцию лицевого нерва удалось сохранить в 100% случаев, а функциональный слух – у 33-100% больных
Табл. 2 Функциональные исходы (сохранность функции лицевого и слухового нервов) стереотаксического облучения неврином слухового нерва, анализ литературы из статьи Chung WY и соавт (2010).
Из другого метаанализа литературы, представленного в монографии Ж. Реджиса и П. Роше «Современное лечение акустических неврином» [6] также видно, что тотальный парез лицевого нерва в хирургических сериях отмечался с частотой от 12.4 до 43.4%. В то же время в серии ГН процент грубых нарушений функции ЛН составил от 1 до 4.8%.
Табл. 3 Частота развития пареза лицевого нерва после микрохирургического удаления неврином и после Гамма-ножа, анализ литературы, из монографии Régis J. и Roche P.-H. (2008)
Возвращаясь к уже упомянутой статье Питтсбургской группы (829 пациентов и 10 и более лет наблюдения) функция лицевого нерва сохранена в 100% случаев, нормальная функция тройничного нерва более чем в 95%: стабильный уровень слуха в 70%: а функциональный слух более чем в 78% случаев, а улучшение слуха отмечено у 1.5% больных [3]
Таким образом, радиохирургия Гамма-ножом гораздо более безопасна для функции вовлеченных в патологический процесс черепных нервов, чем хирургическое удаление опухоли
Так ли страшен риск развития радиоиндуцированной опухоли после радиохирургии?
Опухоль считается радиоиндуцированной, если отвечает трем следующим критериям:
В одной из недавних публикаций [7] посвященной анализу результатов лечения вестибулярных шванном Гамма-ножом с периодом наблюдения не менее 10 лет, среди 440 пациентов описан один случай развития радиоиндуцированной опухоли. В связи с этим авторы проанализировали данные опубликованные в литературе. Всего описано 15 подобных случаев в течение 14 лет.
Табл. 4. Радиационно-индуцированные злокачественные опухоли у пациентов с вестибулярными шванномами, после радиохирургии, обзор литературы из статьи Hasegawa T и соавт (2013)
В то же время за период с 1991 по 2011 г. радиохирургия Гамма-ножом проведена почти 64 тысячам больных по всему миру
Диаграмма 1. Количество больных с доброкачественными опухолями, прошедших лечение на Гамма-ноже по всему миру (2011, ELEKTA)
Несложные расчеты показывают, что вероятность развития радиоиндуцированной опухоли после радиохирургии вестибулярной шванномы составляет примерно 0.025%. В то же время, среднестатистическая летальность после хирургического удаления этих опухолей в последние годы составляет в зависимости от клиники, оперирующего хирурга и множества других факторов от 0 до 3% [8]. Таким образом, вероятность летального исхода в ближайшем послеоперационном периоде в среднем примерно в 100 раз превышает риск развития злокачественной опухоли через 3 года и более после применения Гамма-ножа.
В работе американских нейрохирургов, посвященной применению Гамма-ножа у беременных пациенток, указывается, что измеренный в эксперименте и на практике уровень облучения на уровне критических органов, в т.ч. на уровне плода – чрезвычайно низкий. Поэтому при необходимости, возможно применение Гамма-ножа даже у беременных, во II-III триместре беременности [9]
Английские авторы проанализировали данные 5000 пациентов после стереотаксической радиохирургии, общей продолжительностью наблюдения 30000 пациенто-лет, из которых более 1200 больных наблюдались более 10 лет. Так вот в данной материале была выявлена лишь одна вновь возникшая астроцитарная опухоль, при ожидаемой средней вероятности возникновения подобных опухолей в популяции почти 2,5. Этот результат лишний раз демонстрирует, что вероятность развития радиоиндуцированной опухоли после стереотаксической радиохирургии по-меньшей мере не превышает таковой риск у любого из людей, даже близко не подходивших к Гамма-ножу [10]
Правда ли, что оперировать после ранее проведенной радиохирургии гораздо сложнее?
Прежде всего, хочу заметить, что рецидивы опухолей после Гамма-ножа действительно случаются. Как я уже отмечал ранее, по нашему опыту и данным зарубежной литературы вероятность неудачи радиохирургического лечения неврином слухового нерва оценивается примерно в 2-5%, что совершенно сопоставимо с зарубежными данными о 5-7% рецидивов после хирургического удаления (отечественные данные за последние 10 лет отсутствуют). Ни в одном случае в нашей практике не отмечалось признаков злокачественности шванном по данным биопсии. Во всех случаях это были абсолютно доброкачественные опухоли. Вероятно, причиной неудачи радиохирургии является наличие повышенной резистентности небольшого количества опухолей в популяции к ионизирующему излучению.
В доступной зарубежной литературе за период с 1995 г. встретилось 6 публикаций [11-16], в которых обсуждался вопрос о локальных постлучевых изменениях после радиохирургии неврином слухового нерва Гамма-ножом. Суммарно, среди 54 проанализированных пациентов в 2\3 случаев отмечено наличие локального спаечного процесса, который вызывал определенные сложности при хирургических манипуляциях. Однако есть один вопрос, на который ни в одной статье нет ответа. Нет на него ответа и у практикующих нейрохирургов. Вопрос простой: а существует ли вообще принципиальная разница между спайками, образующимися после хирургического вмешательства и после радиохирургии? В чем разница между сложностью операции после облучения и повторной операции после операции? Судя по дружному молчанию – особой разницы не существует. Стоит задуматься: разве возникновение спаек после хирургической операции, и связанные с этим сложности повторных вмешательств в случаях рецидивов опухоли, означают, что опухоли не надо оперировать?
Возвращаясь к вопросу о постлучевых изменениях следует помнить, что увеличение шванномы после облучения в ближайшие 1-2 года в подавляющем числе случаев является обратимым процессом и ни в коем случае не является убедительным критерием продолженного роста опухоли.
Крайне редко возникающие в этот период показания к удалению опухоли могут быть обусловлены лишь отчетливым нарастанием неврологических симптомов: мозжечковой атаксии и внутричерепной гипертензии. При этом хирургическое вмешательство должно преследовать цель лишь уменьшения объема опухоли, а не радикального удаления, которое может привести к грубым стойким неврологическим нарушениям [17]
Возможен ли отек ствола мозга после Гамма-ножа?
За более чем 10 лет работы с ГН неоднократно приходилось слышать о т.н. «отеке ствола», который якобы обязательно возникает вследствие радиохирургии и о той опасности, что таится в этом осложнении. Слышал от врачей, слышал от пациентов, которые слышали от врачей. А видел — только один раз. У этой пациентки отек ствола появился через 5 месяцев после облучения, на фоне временного увеличения размеров опухоли. Даже локальных симптомов при этом не возникло. И прошел он самостоятельно, через некоторое время, без какой-либо лекарственной поддержки. Наш опыт показывает: применение дозы 12-13 Гр по краю опухоли и «правильное» планирование облучения имеет высокую эффективность в отношении опухоли и безопасно для ствола мозга. Справедливости ради, надо признать, что на заре развития радиохирургии, когда для лечения неврином слухового нерва применялись гораздо большие дозы облучения (от 20 до 100 Гр) и побочные эффекты были изучены еще недостаточно, действительно были описаны случаи развития отека ствола мозга, но та эпоха закончилась в 90-х годах XX века.
Правда ли, что радиохирургия приводит к развитию гидроцефалии?
Гидроцефалия при ВШ может иметь неокклюзионный характер, т.е. вызывается не вследствие сдавления большой опухолью ликворопроводящих путей, а нарушением соотношения между процессами выработки ликвора сосудистыми сплетениями мозга и его обратного всасывания в подоболочечном пространстве. В нашей практике и по данным литературы частота встречаемости гидроцефалии до облучения ВШ составляет от 4 до 40%, в то время как развитие гидроцефалии после радиохирургии составляет около 2%. Обусловлено это повышением содержания белка в ликворе при ВШ, причем это никак не зависит от размеров опухоли. Этот феномен либо есть, либо его нет [18]. При прогрессирующем развитии гидроцефалии сначала проводят лекарственную терапию, а если не помогает — возможно проведение несложной шунтирующей операции в любом нейрохирургическом отделении
Правда ли, что повторная радиохирургия имеет высокий риск осложнений?
Еще один миф – повторная радиохирургия имеет высокий риск осложнений. Однако в реальности, и степень утраты слуха (по шкале Gardner&Robertson), и тем более нарушения мимики (по шкале House&Brekmann) в действительности развиваются после повторного Гамма-ножа крайне редко [19].
Табл. 5 Неврологические результаты повторной радиохирургии Гамма-ножом, из статьи Yomo и соавт (2009) GKS — радиохирургия Гамма-ножом, G&R — степень утраты слуха по шкале Гарднера-Робертсона, H&B — степень дисфункции лицевого нерва по шкале Хаус-Брэкманна
Правда ли, что радиохирургия проводится только пожилым людям и не показана молодым пациентам?
Нет никаких оснований отказывать молодым пациентам в проведении радиохирургии, т.к. результаты их лечения ничем не отличаются от результатов у пожилых больных. Более того, учитывая быстрое и максимально полное возвращение трудоспособных пациентов к активной жизни, радиохирургия имеет явное преимущество перед хирургическим лечением [20].
Эффективна ли радиохирургия в отношении кистозных шванном?
За 10 лет работы неоднократно приходилось слышать о том, что кистозные шванномы необходимо удалять, т.к. они якобы плохо поддаются радиохирургии. На практике — не было ни одного случая неудачи лечения кистозных видов шванном.
Клинический пример 9. Крупная (объем 13 куб см) кистозная вестибулярная шваннома). После стадии предсказуемых постлучевых изменений в виде увеличения опухоли (через 6 месяцев), опухоль уменьшилась почти в два раза через 1 год после Гамма-ножа
Влияют ли мобильные телефоны на развитие неврином слухового нерва?
Действительно, быстрое распространение использования мобильных телефонов вызвало обеспокоенность по поводу возможных рисков для здоровья вследствие наличия радиочастотных электромагнитных полей от этих устройств. В связи с этим в 13 странах по общему протоколу было проведено исследование 1105 пациентов с недавно диагностированной акустической невриномой (вестибулярной шванномой) и 2145 контрольных пациентов.
В результате исследования не было выявлено никакого увеличения риска развития акустических неврином при постоянном использовании мобильных телефонов или для пользователей, которые начали регулярное их использование 10 лет и более до контрольной даты. Исследователи сделали предположение, что поскольку акустическая невринома является обычно медленно растущей опухолью, интервал между широким распространением мобильных телефонов и возникновением опухолей, возможно, был еще слишком коротким, чтобы наблюдать эффект, если он все-таки есть [21].
Regis J. с соавторами (2002) в исследовании больных с вестибулярными шванномами использовали объективные данные и ответы пациентов при анкетировании для сравнения результатов радиохирургии (97 пролеченных подряд пациентов) и микрохирургии (110 пациентов, отвечающих критериям отбора). Авторы сделали вывод, что стереотаксическая радиохирургия была более эффективной и менее дорогой стратегией ведения пациентов с односторонними вестибулярными шванномами до 3 см в диаметре и признавалась ими методом первичного выбора в тактике лечения этих опухолей [22].
Табл. 6 Функциональные исходы, реабилитация и социальная адаптация пациентов с ВШ после хирургического лечения и радиохирургии (на основе анкетирования 207 пациентов, по Regis J. с соавт. (2002)
Berkowitz O и соавторы (2017) подробно изучив качество жизни 353 больных с вестибулярными шванномами в среднем через 5 лет после Гамма-ножа, среди прочих фактов отметили, что 91,1% пациентов были удовлетворены функциональным результатом и уровнем своей повседневной активности, а 96,8% были готовы рекомендовать данный вид лечения своим родным и друзьям, в случае диагностирования у них такой опухоли [23]
ВЫВОДЫ:
При отсутствии выраженных неврологических симптомов воздействия на ствол мозга СРХГН является высоко эффективным методом лечения ВШ, в т.ч. значительного объема (стадия Т4 по Samii)
Нарушение функции нервов мосто-мозжечковой группы при СРХГН ВШ встречается значительно реже, чем при микрохирургическом удалении
Вероятность развития радиоиндуцированных опухолей после СРХГН ВШ чрезвычайно мала и составляет не более 0.03%
Продолженный рост вестибулярных шванном после СРХГН встречается в 2-5% случаев. Повторное проведение СРХГН с применением аналогичных доз облучения по краю опухоли обеспечивает высокий уровень контроля опухолевого роста. Необходимость хирургического удаления ВШ после СРХГН возникает лишь в 1-3% случаев
Список источников
- Резакова Н.В., Гудкова А.А., Павлова Л.В., Лузин Р.В., Гаскин В.В. Клиническое наблюдение невриномы слухового нерва // Лечебное дело. — 2021. №3. С. 97-99.
- Скобская О. Е., Киселева И.Г., Гудков В. В. Современное состояние проблемы ранней диагностики вестибулярной шванномы // Украинский неврологический журнал. 2012.- №3. С. 4-6.
- Гайдар Б.В., Хилько В. А., Парфёнов В. Е., Щербук Ю. А., Мартынов Б. В., Труфанов Г. Е., Асатурян М. А. Опухоли задней черепной ямки // Практическая нейрохирургия / Под ред. Б. В. Гайдара. — СПб.: Гиппократ, 2002. 648 с.
- Ступак В.В., Пендюрин И.В. Результаты хирургического лечения больших и гигантских неврином слухового нерва// Современные проблемы науки и образования. – 2021. – № 5.
- Тастанбеков, М.М. Рецидивируюшие вестибулярные шванномы: результаты лечения, особенности хирургической тактики и техники / М.М. Тастанбеков, Т.Н. Фадеева, С.В. Пустовой и соавт. // Поленовские чтения: Материалы XI Всерос. науч.-практ. конф. — СПб., 2012. — С. 277.
2.Симптомы заболевания
Первые симптомы невриномы слухового нерва, или акустической невриномы, часто выражены не ярко. И их нередко объясняют обычными возрастными изменениями. Поэтому диагноз невринома не всегда ставят быстро.
Первым симптомом невриномы слухового нерва
обычно становится потеря слуха на одно ухо. Часто она сопровождается
звоном в ушах или одном ухе и или чувством заложенности уха
. В редких случаях акустическая невринома становится причиной
внезапной потери слуха.
Другими симптомами невриномы слухового нерва, которые могут развиваться постепенно, являются:
- Проблемы с балансом и равновесием;
- Головокружение (ощущение, что окружающая обстановка двигается);
- Онемение на лице и покалывание на лице, которые могут быть постоянными или периодическими;
- Слабость лицевых мышц;
- Изменение вкусовых ощущений;
- Затрудненное глотание и охриплость;
- Головные боли;
- Неуклюжесть;
- Спутанность мышления.
Важно обратиться к врачу при появлении вышеперечисленных симптомов. Неуклюжесть и спутанность сознания могут быть сигналом очень серьезной проблемы, которая требует срочной медицинской помощи.
Посетите нашу страницу Неврология
Патологическая анатомия
Основная статья: Невринома
Гистологическое изображение невриномы
Макроскопически невринома имеет вид плотного, ограниченного узла округлой, овальной или неправильной формы. Поверхность узла неровная, бугристая. Невринома покрыта соединительнотканной капсулой. Ткань опухоли на разрезе бледно-серая, с участками, имеющими жёлтый, ржавый оттенок за счёт жировых отложений либо буро-коричневый цвет (следы старых кровоизлияний). Окраска ткани может меняться в зависимости от условий кровоснабжения опухоли; при венозном застое она приобретает синюшный оттенок. В ткани опухоли часто встречаются кисты различных размеров, заполненные буро-коричневой жидкостью. Кистозное перерождение может отмечаться во всей опухоли либо её части. Часто наблюдаются обширные поля фиброза.
Невринома состоит из веретенообразных клеток с палочкоподобными ядрами. Клетки и волокна опухоли образуют «палисадные» структуры (ядерные палисады, тельца Верокаи) с участками, состоящими из волокон.
Традиционно различают два гистологических типа неврином: тип Верокаи, или тип А, и тип Антони, или тип Б. Данное разделение условно и практического значения для диагностики не имеет. Советский нейрохирург, академик АМН СССР Б. Г. Егоров при исследовании неврином слухового нерва обнаружил, что их структурное многообразие зависит не от изначальных свойств опухолевой ткани, а от деструктивных и рубцовых процессов.
Микроскопическое строение опухоли на разных стадиях роста может быть различным в зависимости от интенсивности дистрофических процессов и нарушений кровообращения. Нарушения кровообращения сопровождаются скоплением гемосидерина и разрастанием фиброзной ткани. Всё это создаёт пёструю гистологическую картину.
Количество сосудов в ткани опухоли значительно колеблется. Периферические отделы обычно окружены богатой сосудистой сетью: в центральных участках их количество варьирует от одиночных, до сосудистых клубков, напоминающих по строению кавернозную ангиому. Стенки сосудов тонкие, иногда образованы одним слоем эндотелия, но могут встречаться сосуды с резко утолщёнными гиалинизированными стенками.
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Хирургическое удаление невриномы
Основные показания к операции – это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию – направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Методы диагностики невриномы
Перечень исследований подбирает нейрохирург или невролог. Диагностика начинается с исключения заболеваний с похожей симптоматикой, проводится физикальное обследование – осмотр, опрос пациента на предмет жалоб.
Далее могут назначаться следующие обследования:
- При внутричерепной шванноме – МРТ или КТ головного мозга. КТ менее информативна, потому что не «видит» новообразования менее 2 см. Если МРТ сделать нельзя, то делают КТ с контрастом.
- МРТ или КТ позвоночника. Позволяет обнаружить опухоли, сдавливающие спинной мозг и спинномозговые нервные корешки.
- Аудиометрия. Это часть комплексной диагностики шванномы слухового нерва. Она дает возможность узнать степень потери слуха, причину его снижения.
- УЗИ или МРТ при расположении новообразования на периферических нервах. Первое обнаруживает утолщение неврилеммы. МРТ определяет точную локализацию опухоли, ее структуру и степень поражения нервного волокна.
- Электронейромиография. Таким способом оценивают проходимость по нерву электрических импульсов. Применяется почти при любом виде патологии и оценивает степень нарушения структуры нерва.
- Биопсия. Это прижизненный забор биоматериала с последующим цитологическим анализом. Определяет, злокачественная опухоль или доброкачественная.
История изучения
Большинство специалистов согласны с утверждением основоположника американской нейрохирургии Х. Кушинга, что описанное в 1777 году Сендифортом (англ. Sandifort) после вскрытия новообразование являлось невриномой слухового нерва. Таким образом, впервые невринома слухового нерва была обнаружена во второй половине XVIII столетия.
Сендифорт описал плотную опухоль правого слухового нерва, сращённую со стволом мозга в месте выхода лицевого и преддверно-улиткового нервов. Он также отметил её распространение во внутренний слуховой проход височной кости. Сендифорт предположил, что именно это образование явилось причиной прижизненной глухоты.
Харви Кушинг — основоположник американской нейрохирургии, который внёс большой вклад в развитие хирургии неврином слуховых нервов
Патологию неврином слухового нерва исследовал французский патологоанатом XIX столетия Крювелье.
Шотландский физиолог и анатом Чарльз Белл в 1830 году впервые поставил прижизненный диагноз опухоли слухового нерва. У больного отмечались тригеминальная невралгия, утрата вкусовой чувствительности, частые головные боли, а также глухота. Через 1 год больной умер. На вскрытии была обнаружена кистозная опухоль мостомозжечкового угла, распространяющаяся в область внутреннего слухового прохода. Аутопсия подтвердила правильность диагноза Белла.
Уолтер Денди — пионер хирургии неврином слуховых нервов
Впервые оперативное удаление невриномы слухового нерва произвёл английский хирург Чарльз Балланс в 1894 году. Больной после операции прожил не менее 12 лет. Балланс удалил инкапсулированную опухоль мостомозжечкового угла. Клиническое описание свидетельствует о том, что опухоль являлась невриномой слухового нерва. У больного после оперативного вмешательства возникло осложнение, потребовавшее энуклеации глаза. Также было отмечено повреждение тройничного и лицевого нервов.
Большой вклад в лечение неврином слуховых нервов внёс Х. Кушинг. Первая его операция по удалению данного типа опухоли в 1906 году закончилась смертью больного. Кушинг пришёл к выводу, что с использованием хирургического инструментария начала XX столетия осуществить полное удаление невозможно. В связи с этим он начал производить частичное удаление опухоли. Вначале смертность после таких операций оставалась крайне высокой, достигая 40 % в течение 5 лет. Дальнейшие нововведения Кушинга позволили значительно улучшить результаты операций. Суммарно Кушингом было удалено 176 неврином слуховых нервов (в 13 случаях ему удалось достичь тотального удаления). Послеоперационная летальность составила 7,7 %.
В 1917 году бывший ученик Кушинга У. Денди продемонстрировал успешный случай тотального удаления опухоли. В течение 1917—1941 годов, используя односторонний субокципитальный доступ — удаление нижнебоковой части затылочной кости, Денди значительно усовершенствовал технику удаления. В последних 41 случае уровень летальности составил 2,4 %. До классических работ Кушинга и Денди уровень смертности больных у хирургов, которые брались за операции подобного рода, составлял около 75 %.
После внедрения шведским нейрохирургом Ларсом Лекселлом радиохирургии она стала широко использоваться в лечении неврином слуховых нервов.
Последствия и осложнения
Послеоперационный период может сопровождаться такими осложнениями как ликворея, кровоизлияние в ложе операции, гемипарез; отек мозжечка/ствола мозга, менингит, раневая инфекция, парез 8-черепного и других черепных нервов. Отдаленные последствия могут проявляться головной болью, недостаточностью функции лицевого нерв, мозжечковыми расстройствами, грубыми расстройствами функции лицевой мускулатуры, бульбарной симптоматикой. А такие послеоперационные осложнения как глазодвигательные нарушения, расстройства глотания, паралич лицевого нерва существенно увеличивают риск инвалидизации пациента.
Прогноз
Прогноз невриномы во многом определяется своевременностью диагностики/размерами опухоли и адекватностью лечения. В большинстве случаев при вестибулярной шванномы в 1-2 стадиях при адекватном лечении прогноз благоприятен. При стереотаксической радиохирургии на ранних стадиях прекращение роста/полное восстановление трудоспособности больного отмечается в 95%.
В случаях хирургического удаления опухоли присутствует высокий риск повреждения лицевого нерва и потери слуха. При невриноме 3 стадии прогноз неблагоприятен с высоким риском летального исхода из-за сдавления увеличивающейся опухолью жизненно важных структур головного мозга.