Разновидности
Нарушения чувствительности подразделяются на две группы – повышенная или сниженная.
К сниженной относится аналгезия, гипестезия, терманестезия. При аналгезии человек не чувствует боли, может проявляться при многих заболеваниях и травмах нервной системы. Гипестезия проявляется снижением тактильной чувствительности, больной не реагирует на прокол кожи, на ползающих насекомых по телу. Для терманестезии характерно нарушение восприятия температурных режимов (теплых и холодных воздействий).
Повышенная чувствительность выделяет такие термины, как гипералгезия, гиперестезия и гиперпатия. Гипералгезия – это патологически повышенное восприятие боли, резкое или усиленное восприятие раздражителей называют гиперпатией. При этом состоянии неприятные ощущения продолжаются достаточно длительно, больной не может определить точное место локализации и ощущения раздражения продолжаются дольше, чем происходит контакт с раздражителем. Гиперестезия – это повышенное восприятие раздражителей, но при этом пациент способен ощущать верно место действия раздражителя и какой вид воздействия.
Нарушения, при которых больной воспринимает единичное воздействие как множественное, называют полиестезия. Аллохейрия – состояние, при котором больной ощущает раздражение не в месте его воздействия, а на тех же участках с противоположной стороны тела. При дизестезии наблюдается извращенное восприятие раздражителей, то есть их путаница. При болевом воздействии больной может ощущать тепло, при воздействии низких температур – покалывание. Парестезия – это спонтанно проявляющиеся и кратковременные ощущения онемения, жжения и чувства «ползающих мурашек».
Психическая гипестезия
Психическая гипестезия — ослабление чувствительности вплоть до ее утраты, т. е. анестезии. Определение «психическая» указывает на то, что нарушение не связано с неврологической патологией, проводниковой или центральной, не связано оно и с повреждением рецепторов соответствующих органов чувств. Добавим к сказанному еще одно важное замечание. В настоящем фрагменте текста невозможно не коснуться темы патологии самовосприятия, т. е. утраты способности осознавать те или иные ощущения. Разграничить, где наблюдается нарушение самого процесса формирования ощущений, а где ощущения вполне сформированы, но не осознаются, достаточно сложно.
Более того, оба вида нарушения вполне могут сочетаться один с другим, и здесь трудно формулировать какие-то конкретные суждения. Тем не менее укажем два признака, позволяющие, пусть и далеко не всегда, провести соответствующее разграничение. Во-первых, нарушения собственно ощущений могут быть выявлены объективными методами исследования. Например, при утрате болевой чувствительности нанесение болевых раздражений не сопровождается появлением ощущения боли. Утрата осознавания чувства боли отличается тем, что ощущение боли, как выясняется при этом, в той или иной степени сохраняется. Во-вторых, нарушение ощущений часто не замечается пациентом и выявляется лишь при специальном обследовании.
| | В нашей клинике безошибочно диагностируют подобные состояния |
Нередко такое расстройство и не тяготит пациентов. В случае расстройства самоосознавания пациент чаще всего сам заметит факт нарушения, может быть, обратит на это внимание врача. Кроме того, такое расстройство нередко сопровождается более или менее выраженной реакцией страдания. В приводимых далее клинических иллюстрациях гипи гиперестезии особенно часто фигурируют свидетельства пациентов, обнаруживающих симптомы нарушения самовосприятия.
Снижение интенсивности ощущений может возникать в разных анализаторах и проявляться в каждой из вышеупомянутых модальностей. В соответствии с этим мы и укажем симптомы расстройства.
Психическая гипалгезия и аналгезия — снижение и утрата болевой чувствительности. Реже пользуются термином индоленция. Выпадение болевой чувствительности, в том числе и стойкое, особенно часто выявляется в остром психотическом состоянии с симптомами помрачения сознания, кататонии, бреда и галлюцинаций. О том, что болевые ощущения у кататоников сохранены, свидетельствует живая реакция зрачков на боль — при нанесении болевого раздражения зрачки у пациентов расширяются.
Данный симптом у кататоников впервые описал О.Бумке (1903). Такие пациенты нередко совершают акты членовредительства и суицида с обширными самоповреждениями различных, включая внутренние, органов, совершенно не осознавая при этом боли. Так, пациент по приказу «голосов» перерубил «как палки» обе свои ноги, совершенно не ощущая боли. Болевая чувствительность восстанавливается по мере улучшения психического состояния. Теряется осознание боли и у больных с тяжелой депрессией, в состоянии аффекта, при оглушении сознания, в гипнотическом трансе, в опьянении, во время медитации. Механизмы аналгезии при этом, скорее всего, неоднородны. Так, утрата чувства боли при оглушении сознания связана, возможно, с выключением высших инстанций личности, в частности самоосознавания, а также нарушением функции корковых структур боли.
Спутанность сознания с неизбежностью влечет и спутанность самоосознавания, как это хорошо видно при онейроиде, и, следовательно, влечет нарушение восприятия различных проявлений Я, включая аналгезию. При депрессии в большей степени, вероятно, страдает осознавание чувства боли. Болевая чувствительность снижается иногда в связи с деперсонализацией. Больные ощущают при этом собственную боль так, будто она принадлежит кому-то другому или воспринимается где-то далеко и тем самым как бы теряет свою остроту. Потеря поверхностной болевой чувствительности («быстрой боли») возникает у пациентов с прогрессивным параличом, скорее всего, в силу повреждения нервных клеток и проводящих боль нервных путей.
Истерическая аналгезия объясняется избирательной направленностью внимания или, по терминологии психоанализа, с вытеснением чувства боли. Происходит это потому, что истерикам нарушение выгодно в том или ином отношении. Во всяком случае, большинство врачей, следуя за П.Жане и З.Фрейдом, все еще разделяет подобные обвинения больных. Во время сна болевая чувствительность чаще снижается — гипноаналгезия. Вероятно, это обусловлено «сонным торможением» нервных клеток. Описан и такой феномен, как аудиоаналгезия — снижение болевой чувствительности под влиянием громких звуков. Аудиоаналгезия является, видимо, следствием реципрокных интермодальных ощущений. При спинной сухотке встречается симптом Абади — отсутствие реакции боли в ответ на сжатие пяточного сухожилия. Аналогичные предположения могут быть выдвинуты и в отношении нижеследующих видов выпадения чувствительности.
Психическая анакузия и гипоакузия — утрата (ослабление) ощущений звука. Притупление остроты восприятия акустических стимулов. Особенно часто встречается при депрессии. Звуки кажутся пациентам ослабленными, неотчетливыми, плохо модулированными, доносящимися как бы издалека: «Уши как заложило, будто вата в них, я вроде недослышу, плохо разбираю, что мне говорят, иногда переспрашиваю». При истерии встречается функциональная глухота, обычно сочетающаяся с потерей способности говорить — сурдомутизм.
Психическая анопсия и гипоопсия — утрата (ослабление) светочувствительности. Депрессивные пациенты часто рассказывают, что яркое освещение им кажется тусклым, матовым, вечерним, все воспринимается как в дымке, через вуаль, пелену, завесу, как через окно в дождливый день или как если бы глаза были зашторены, покрыты пленкой. Нечетко воспринимаются контуры предметов, они видятся неясными, размытыми, лишенными четких очертаний, колеблющимися в неверном свете. Страдает при этом и цветоощущение. Цвета кажутся угасшими, блеклыми, пастельными, плохо различаются оттенки различных цветов. При истерии наблюдается функциональная амблиопия — мотивированная слепота. Характерным при этом является и симптом взгляда в глаза: пациент смотрит собеседнику прямо в глаза, даже если тот меняет свое местоположение.
Психическая агевзия и гипогевзия — утрата (притупление) вкусовых ощущений. Описывается в основном при депрессии. Пища кажется пациентам безвкусной, пресной, однообразной: «Будто траву жуешь или резину. Что бы ни есть, все кажется одинаково безвкусным. Если не глядеть, что на столе, то, кажется, и не различить, какая это пища… Не чувствую сладкого вкуса, пища кажется горькой». Агевзия может быть частичной, затрагивать лишь некоторые субмодальные вкусовые ощущения. Объективно вкусовая чувствительность может быть не нарушена.
Психическая аносмия и гипоносмия — утрата (притупление) обонятельных ощущений: «Не пойму, пахнет чем или нет… Не различаю запахов, как при насморке, их будто нет совсем… Не ощущаю запаха духов… Пища, кажется, не пахнет или пахнет как-то по-другому». Детальный расспрос может показать различные оттенки того, что пациенты называют потерей обоняния. При объективной проверке нарушения обоняния нередко не выявляется.
Психическая анафия и гипонафия — утрата (притупление) тактильных ощущений:
«Кожа на щеке как онемела, щека будто деревянная, я трогаю ее, а она ничего почти не чувствует… Кожа под коленными чашечками будто обморожена. Дотрагиваюсь до нее, давлю, но этого не ощущаю… Губами ничего не ощущаю, они будто не мои, точно приклеены… Моюсь утром, а воду руками не чувствую, будто трусь сухими ладонями». Участки потери чувствительности имеют различную локализацию и конфигурацию, не совпадающую с анатомическими зонами иннервации. В Средние века в Европе участки кожной анестезии считались «метками дьявола», таких пациентов обычно ждали пытки и костер. Если считать такое расстройство истерическим, то трудно придумать, какой может быть здесь «вторичная выгода», будто бы свойственная пациентам. При истерическом сурдомутизме, добавим, одновременно выявляется тактильная гипестезия кожи ушных раковин и слуховых проходов.
Психическая апаллестезия и гипопаллестезия — утрата (ослабление) вибрационных ощущений. На это, по-видимому, указывают следующие сообщения пациентов: «Внутри все замерло, остановилось… Не ощущаю, как бьется сердце, нет, кажется, пульса… Внутри будто бы ничего нет, там пустота».
Психическая абатестезия и гипобатестезия — утрата (ослабление) кинестетических ощущений: «Ноги как ватные, я плохо ощущаю их… Руки онемели, как затекли, будто отлежал их… Движения легкие, незаметные, будто суставы смазаны… Все делаю с какой-то невероятной легкостью, без усилий, руки как на шарнирах болтаются». Иногда нарушается восприятие положения частей тела: «Закрою глаза и не могу понять, как лежат руки, согнуты или вытянуты ноги, сжаты кулаки или нет… Не чувствую, в какую сторону я повернула голову, сижу я или лежу».
Психическая абарестезия и гипобарестезия — утрата (ослабление) ощущений давления и веса: «Не чувствую тяжести ноши… Мне кажется, что я не могу, закрыв глаза, определить, полное ведро или пустое… Не могу сообразить, под силу мне этот груз или нет… Я кажусь себе невесомым… Я, кажется, такой легкий, прыгну сейчас и полечу… Тело мое, кажется, легкое, как пушинка. Боюсь, чихнет сейчас кто или дунет ветер, и меня понесет… Сдавливаю ногу или руку, но этого не ощущаю… Пережимают жгутом руку, а я и не чувствую давления».
Психическая астатестезия и гипостатестезия — утрата (ослабление) статического чувства: «Машина разгоняется, а ускорение я чувствую только спиной… Самолет попадает в яму, я чувствую только невесомость, а ощущения падения нет… Бывало, покрутишься, остановишься и все вертится в другую сторону. А теперь такого нет».
Психическая атерместезия и гипотерместезия — утрата (ослабление) температурной чувствительности: «Не чувствую, горячее или холодное… Обжег руку и этого даже не почувствовал… Не чувствую руками, холодный ли лед… Не ношу ни рукавиц, ни перчаток, руки не мерзнут… Зимой в мороз хожу без шапки и не мерзну… Не чувствую температуры. На градуснике под 40, а я совершенно этого не ощущаю».
К содержанию
Прогноз посттравматической нейропатии
Важно! Невозможно классифицировать степень и прогноз повреждения сенсорного нерва, основываясь на клинических данных раннего периода после травмы. Таким образом, чтобы оценить реальный результат повреждения нерва, необходимо провести повторный опрос, осмотр и тестирование пациента через 2 — 3 недели медикаментозного лечения.
Прогноз восстановления после повреждения нижнего альвеолярного нерва во время имплантации:
Полное восстановление– 50%
Частичное восстановление – 44%
Без признаков восстановления – 6%
Диагностические методики
При частом проявлении гипестезии и длительности ее более 2 – 3 минут необходимо немедленно обратиться к неврологу для обследования. Оно включает в себя следующие процедуры:
- первичный осмотр, определение жалоб, симптомов, выяснение образа жизни пациента и приверженность его вредным привычкам;
- общий анализ крови, позволяющий выявить железодефицитную или пернициозную анемию;
- анализ крови на холестерин и липопротеин, дающий возможность выявить склонность к образованию атеросклеротических бляшек;
- компьютерная томография (КТ) и рентген – данные исследования позволят установить наличие переломов костей, вызвавших повреждение нервных волокон, а также помогут диагностировать остеохондроз, артрит и другие патологии;
- электронейромиография, которая даст возможность найти место, где поврежден нерв;
- ультразвуковое допплеровское обследование, дающее возможность обнаружить патологии сосудов, такие как варикоз, атеросклероз, тромбоз и прочие.
С чем связано онемение кончиков пальцев
Парестезии кончиков пальцев, как правило, имеют двусторонний характер. Наиболее частая причина онемения кончиков пальцев рук – полинейропатии. Это одновременное поражение множества периферических нервов. Наиболее уязвимы дистальные (то есть наиболее удалённые) участки. Этим и объясняется онемение только кончиков пальцев. На запущенных стадиях парестезии распространяются на всю кисть и выше.
Причины онемения пальцев конечностей (рук и ног):
- сахарный диабет;
- хроническая почечная и печёночная недостаточности;
- системные заболевания соединительной ткани;
- токсическое поражение (алкогольное, медикаментозное, инфекционное).
Диабетическая нейропатия клинически проявляется у 50% больных сахарным диабетом. На ранних этапах поражается миелиновая оболочка, после разрушается само нервное волокно. Помимо онемения, больного беспокоят жгучие боли в пальцах, покалывание, зябкость.
Для полинейропатии при хронической почечной и печёночной недостаточностях характерно развитие чувствительных и двигательных нарушений.
Невропатия развивается на фоне приёма различных медикаментов:
- амиодарона;
- изониазида;
- препаратов золота;
- новокаинамида;
- лекарств, используемых для химиотерапии при онкологических заболеваниях.
Онемение медикаментозного происхождения ослабевает после прекращения соответствующей терапии. Симптом усиливается при возобновлении лечения.
Парестезии в дистальных отделах конечностей могут появляться из-за отравления мышьяком. Больного беспокоят выраженные боли кончиков пальцев. При объективном обследовании – гипестезия или анестезия.
Свинцовая полинейропатия развивается на протяжении нескольких недель после действия токсического вещества. Онемению предшествует интоксикационный синдром, нарушение сна, ухудшение памяти, раздражительность. Вместе с парестезией развиваются двигательные нарушения.
Среди инфекционных заболеваний наиболее ярко поражение периферических нервов представлено при дифтерии. Полинейропатия обусловлена действием токсина бактерии и аутоиммунным синдромом. Патология развивается на 4-7 неделе после инфицирования. Онемение с пальцев верхних и нижних конечностей быстро распространяется проксимально с развитием глубоких парезов.
Лечение
Лечение гипестезии зависит от основного состояния человека, вызывающего онемение. Некоторые состояния могут быть более сложными для диагностики и лечения.
Вот возможные способы лечения некоторых состояний:
- Наркотические лекарства. Врач может снизить дозу или назначить другое лекарство.
- Дефицит витаминов. Лечащий врач, скорее всего, предложит вам изменить диету и добавить добавки.
- Диабет. Постарайтесь принять меры, чтобы лучше контролировать уровень сахара в крови и заботиться о нижних конечностях, надев удобную обувь. Врач может назначить физиотерапию, чтобы сохранить равновесие и походку.
- Кистевой туннельный синдром. Врач может назначить растяжку, другие упражнения и специальную шину. В некоторых случаях операция может облегчить симптомы.
- Некоторые травмы нерва. Стероиды эффективно используются при повреждениях лицевого, зрительного и спинного мозга.
Важно! В других случаях эффекты гипестезии могут быть уменьшены с помощью физических упражнений или физической терапии.
Изменения психики. Нервное истощение. Астения. Депрессия. Психоз
Депрессия и астения – частые спутники и поддерживающий фактор многих хронических заболеваний. Они обусловлены не просто снижением настроения, но и биохимическим дисбалансом центральной нервной системы, в т.ч. дезорганизацией серотониновых систем мозга. Образуется своего рода замкнутый круг «болезнь-депрессия-болезнь». В большинстве случаев хороший результат лечения строится как раз на работе с этим замкнутым кругом, т.е. на лечении основного заболевания и восстановлении регуляторных процессов в нервной системе, в т.ч. и серотониновой регуляции.
Под воздействием антидепрессивного лечения изменяются к лучшему показатели иммунитета и биохимии крови, артериального давления, ЭКГ, ЭЭГ, налаживается сон. Быстрее идет восстановление утраченных функций движения, бывает и снижение спастичности.
Причины изменения психики
К депрессии при заболеваниях нервной системы приводит несколько основных причин:
- Иммунная и инфекционная агрессия против нервной системы;
- Продолжительный стресс, вызванный болезнью;
- Длительно ощущаемые неприятные симптомы (боль, слабость и др.);
- Неприятные медицинские процедуры;
- Нарушение мозгового кровообращения;
- Вынужденное изменение образа жизни;
- Побочное действие некоторых лекарств (например, интерферонов).
Симптомы изменения психики
Изменение личности. Развитие изменений личности можно встретить практически при любом заболевании головного мозга. Характеризуется заострением (усилением) одних личностных особенностей в ущерб другим или появлением патологических черт личности. Так, может появиться патологическая агрессивность, жадность, подозрительность, негативизм и депрессия, эйфория, патологическая склонность к плоским шуткам, гипо- или гиперсексуальность, пренебрежение гигиеной, чрезмерная религиозность и др. Снижается способность адекватной оценки собственных поступков, отсюда возможны конфликты с окружающими людьми и неприятности с законом. При длительном течении расстройства, особенно в отсутствии лечения, возможно снижение интеллекта.
Психоз. В отдаленном периоде травматических, инфекционных и интоксикационных заболеваний, вызвавших гибель клеток головного мозга, могут развиваться периодические органические психозы. Часто психозы возникают через равные промежутки времени (иногда имеют четкую сезонность).
Возможные симптомы:
- Сумеречное помрачение сознания с возбуждением;
- Галлюцинации;
- Бред;
- Бессонница;
- Вегетативные расстройства (изменение артериального давления, температуры тела, менструального цикла и др.).
Лечение расстройств личности
Мы рекомендуем обратиться за помощью при появлении симптомов расстройства личности. В нашей клинике лечение ведется сразу в нескольких направлениях:
- Предотвращение гибели вещества мозга. Помимо лечения основного заболевания применяются препараты ноотропного ряда, антиоксиданты, препараты полипептидной природы.
- Купирование депрессии и возбуждения, расстройств сна. Здесь применимы, в основном, ноотропы с успокаивающим действием, антидепрессанты и нейролептики, в правильной, сохраняющей нормальную жизнедеятельность комбинации.
- Работа с психотерапевтом для осознания и коррекции социальных и личностных проблем.
Симптомы и признаки заболевания
Гипестезию можно распознать по таким признакам:
- высокая частота приступов заболевания;
- нечувствительность к перепаду температур;
- онемение в области головы, шеи, спины, а также паралич;
- слабость и нарушения речи;
- потеря обоняния;
- кратковременная потеря сознания, затрудненное дыхание;
- головокружение и нарушение походки;
- жжение, зуд, ощущение покалывания и сыпь;
- онемение конечностей во время ходьбы;
- боль в области поясницы, спазмы мышц;
- при гипестезии лица может ухудшаться зрение, слух, повышается температура;
- может происходить непроизвольная дефекация или опорожнение мочевого пузыря.
Причины возникновения
Гипестезия нередко появляется у людей, которые ведут малоподвижный образ жизни или выполняют монотонную, повторяющуюся работу.Эта патология сопровождает и сахарный диабет, влияющий на обменные процессы организма.
Частой причиной недуга является недостаточная концентрация в крови человека витаминов группы В. Такая гипестезия сопровождается повышенной раздражительностью пациента, частыми головокружениями, обморочными состояниями и неправильным функционированием пищеварительной системы.
Потеря чувствительности кожей головы может происходить вследствие неправильного функционирования сердечно-сосудистой и нервной системы.
Еще одной причиной появления онемения является так называемый тоннельный синдром, представляющий собой сдавливание нервных окончаний, которые проходят в узких местах человеческого организма.
Кроме того, факторами, провоцирующими появление онемения могут быть мигрени, травмы головы, ишемическая болезнь сердца, алкоголизм, наследственность.
Помимо перечисленных выше причин, гипестезия может быть вызвана ревматоидным артритом. Нерв пережимается деформированным суставом, вызывая хорошо известное онемение.
Эти симптомы требуют немедленной диагностики в условиях медицинского учреждения и назначения медикаментозной терапии.
Хирургическое лечение облитерирующих заболеваний нижних конечностей
Хирургическое лечение назначают больным, которые могут благополучно перенести крупное вмешательство на сосудах и чьи тяжелые симптомы не отвечают на атравматичные методы лечения. Цель состоит в уменьшении симптоматики, излечении язвы и предотвращении ампутации. Поскольку многие больные страдают сопутствующей ИБС, в свете опасности острого коронарного синдрома они попадают в категорию высокого риска хирургического лечения, поэтому обычно оценивают функциональное состояние сердца больного до операции.
Тромбоэндартерэктомию (хирургическое удаление обтурирующего объекта) выполняют при коротких ограниченных поражениях в аорте, подвздошных, общих бедренных или глубоких бедренных артериях.
Реваскуляризацию (например, наложение бедренно-подколенного анастомоза) с использованием синтетических или естественных (часто это подкожная вена ноги или другая вена) материалов применяют для шунтирования окклюзированных сегментов. Реваскуляризация помогает предотвратить ампутацию конечности и уменьшает хромоту.
- Причины возникновения гипестезии
- Симптомы облитерирующих заболеваний нижних конечностей
- Изменения психики. Нервное истощение. Астения. Депрессия. Психоз
- Причины возникновения
- Виды гипестезии
- Онемение и снижение чувствительности
- С чем связано онемение кончиков пальцев
- Профилактика
- 3 Туннельный синдром
- Как предотвратить проблему
- 5. Психотерапия
- Причины гиперакузии
- Симптомы психической гиперестезии
- Этиология и патогенез
- Причины развития и лечение гипестезии
У больных, не способных перенести обширное хирургическое вмешательство, эффективной может быть симпатэктомия, когда дистальная окклюзия вызывает тяжелую ишемическую боль. Химическая симпатическая блокада по эффективности схожа с хирургической симпатэктомией, поэтому последнюю проводят редко.
Ампутация — крайняя мера, назначаемая при некурабельной инфекции, неукротимой боли в состоянии покоя и прогрессирующей гангрене. Ампутация должна быть как можно более дистальной, с сохранением колена для оптимального использования протеза.
Гипестезия рук (пальцев и кисти)
Гипестезия рук является частым симптомом развития туннельных синдромов. При поражении карпального клапана или запястного канала возникает гипестезия пальцев, а при поражении локтевого нерва – может онеметь вся кисть на стороне поражения.
Помимо туннельных синдромов гипестезия кисти сопровождает плечевой плексит или плексопатию. При компрессии любой из трех ветвей, отходящих от плечевого нервного сплетения, могут возникать явления нарушения чувствительности в кисти и предплечье. Затем нарушение чувствительности распространяется и на плечо.
При гипестезии рук важно начинать дифференциальную диагностику с проведения комплексного обследования состояния шейного отдела позвоночника. Здесь может присутствовать два патологических фактора негативного влияния на процесс иннервации верхних конечностей:
- при остеохондрозе, осложненном протрузией и грыжей диска оказывается давление на корешковый нерв, отвечающих за иннервацию руки;
- при синдроме задней позвоночной артерии нарушается кровоснабжение структур головного мозга, отвечающих за проведение сенсорных импульсов от верхних конечностей.
Поэтому необходимо проводить комплексную диагностику. В зависимости от выявленной патологии назначается индивидуальный курс терапии.
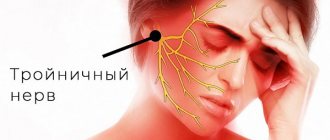
Особенности проявлений ятрогенного повреждения тройничного нерва
- Болевой дискомфорт, изменение ощущений, онемение (анестезия).
- Функциональные последствия — пациенты, испытывающие боль от прикосновения или холода, часто испытывают трудности с ежедневными функциями: поцелуи, общение, речь, еда и питье и т. д. https://www.ncbi.nlm.nih.gov/pubmed/22677874
- Психологические последствия — у пациентов развиваются различные беспокойства, страх, гнев, посттравматическое стрессовое расстройство. Психологические расстройства могут усугубляться в тех случаях, если до медицинского вмешательстване не было подписано информированное осознанное согласие на имплантацию, эндодонтическое лечение, ортогнатическую хирургию и т. д., где конкретно указано о возможном повреждении нерва.
Рис. 6. Схематическое изображение соотношения веток нижнего альвеолярного нерва с формируемым ложе имплантата. Боль во время сверления — важный диагностический критерий близости нерва.
Гипестезия ноги (бедра, голени, стоп)
В большинстве случаев гипестезия ноги возникает на фоне развития пояснично-крестцового остеохондроза и его осложнений. Двусторонняя гипестезия бедра является первым клиническим признаком компрессии «конского хвоста». Это может быть симптомом травмы копчика или артроза крестцового-копчикового сустава. Одностороннее поражение характерно для компрессии корешкового нерва в промежутке L5-S1. При туннельных синдромах может появляться гипестезия стоп, провисание сих сводов и развитие плоскостопия поперечного, продольного или смешанного типа.
При появлении гипестезии голени важно исключать сосудистые патологии, такие как:
- варикозное расширение вен нижних конечностей с выраженным отеком нижней трети голени;
- атеросклероз (образование холестериновых бляшек в первую очередь происходит в крупных кровеносных сосудах нижней конечности);
- облитерирующий эндартериит (чаще формируется у мужчин в возрасте от 30 до 45 лет, курящих);
- диабетическая ангиопатия.
При появлении первых признаков гипестезии нижних конечностей следует обратиться на консультацию к неврологу. Этот доктор сможет установить очную причину нарушения чувствительности уже в ходе первичного осмотра.
Профилактика заболоевания
Для того, чтобы предупредить дальнейшее развитие заболевания, необходимо начать вести здоровый образ жизни:
- отказ от вредных привычек;
- здоровый полноценный сон;
- сбалансированное питание, включающее в себя овощи и фрукты;
- легкие упражнения, обеспечивающие подвижность конечностей;
- прогулки на свежем воздухе;
- чередование работы и отдыха;
- своевременное лечение хронических заболеваний, которые могут стать причиной гипестезии.
Итак, мы выяснили, что гипестезия – это довольно серьезное нарушение работы организма, которое нельзя пускать на самотек, ожидая, что оно пройдет само собой.
Потому как порой это заболевание может приводить к самым трагичным последствиям.
Поэтому, часто ощущая признаки онемения какой-либо части тела, стоит проконсультироваться с опытным врачом, а также по возможности избавляться от вредных привычек, способствующих развитию гипестезии.