Термин «Ишемическая болезнь сердца» включает в себя группу заболеваний:
- инфаркт миокарда
- атеросклеротический кардиосклероз
- стенокардию.
Стенокардия (синоним Грудная жаба) характеризуется приступами резкой загрудинной боли и дискомфортом в области грудной клетки вследствие недостатка кровоснабжения определенного участка сердца. Сила приступов различна, в редких случаях он заканчивается смертью. Основная причина болезни – атеросклероз венечных артерий сердца.
Для постановки точного диагноза следует исключить и ряд других заболеваний, которые могут проявляться болью в области сердца: остеохондроз позвоночника, опоясывающий герпес, болезни пищевода и желудка, заболевания легких, кардионевроз, перикардит.
Виды стенокардии
Существуют следующие виды заболевания, которые зависят от клинической картины:
Стенокардия напряжения
Одно из основных проявлений ИБС. В результате несоответствия между потребностью миокарда в кислороде и его доставкой по суженным вследствие атеросклероза артериям возникает ишемия миокарда, которая проявляется болью за грудиной или одышкой и резкой утомляемостью при нагрузках.
Стабильная стенокардия напряжения подразделяется на четыре функциональных класса. Функциональные классы стенокардии разработаны для точной диагностики и включают самую разнообразную клиническую информацию (например, ходьба без особых физических затрат по ровной местности и подъем в быстром темпе по лестнице).
Вариантная (спонтанная) стенокардия
Характеризуется непредсказуемым появлением, т.е. боль может появляться и в покое. Она не возникает как ответ сердца на эмоциональную и физическую нагрузку и отличается от стенокардии напряжения тем, что в ее основе, как правило, лежит спазм венечных артерий сердца, а не только атеросклеротическое их поражение.
Нестабильная стенокардия
Требует безотлагательной госпитализации, есть высокая вероятность развития инфаркта миокарда.
Причины развития патологии
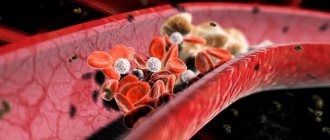
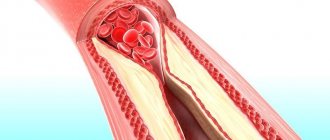
Симптомы нестабильной стенокардии формируются на фоне постепенного сужения просвета коронарных артерий. Это явление становится причиной некроза кардиомиоцитов. Липидные отложения на коронарных сосудах приводят к формированию атеросклеротических бляшек. Пациент страдает от снижения кровотока в коронарных артериях.
Значительное количество липидных отложений может стать причиной образования тромбов. Поврежденные сосуды становятся чрезмерно восприимчивыми к выделяемым тромбоцитами веществам. Это явление провоцирует дальнейшее сужение артериального просвета.
Симптомы
Основные симптомы включают:
- острую загрудинную боль, иррадиирущую с левой (или правой) стороны в нижнюю челюсть, руку, лопатку
- одышку
- ощущение удушья и нехватки воздуха
- чувство страха, тревоги
- усиление болезненности в левой загрудинной области при попытке глубокого вдоха
- повышенная потливость
- тахикардию
- отклонение артериального давления от нормы (низкое или высокое).
Основные факторы развития заболевания, при которых возникают симптомы стенокардии, включают в себя
- возраст (чаще после 40 лет)
- пол (мужчины заболевают ИБС в среднем на 10 лет раньше женщин)
- наследственный фактор.
Большую роль в формировании заболевания играет избыточная масса тела, наличие в анамнезе таких болезней как: сахарный диабет, артериальная гипертензия, повышенная свертываемость крови, метаболический сидром, эмоциональная лабильность, недостаток физической активности, курение и алкоголизм.
Ингибиторы ангиотензин-превращающего фермента (ИАПФ)
Ингибиторы ангиотензин-превращающего фермента (ИАПФ)
–
при стенокардии
назначаются для профилактики развития сердечной недостаточности. Поэтому дозы препаратов, как правило, ниже, чем при лечении гипертонии. Если после перенесённого ИМ у вас появились симптомы сердечной недостаточности или врачи выявили нарушение функции ЛЖ, добавление к терапии ИАПФ позволит существенно снизить риск смерти и вероятность повторного ИМ. Доказан эффект таких препаратов, как рамиприл, трандолаприл, зофеноприл, эналаприл. При плохой переносимости этих препаратов возможна замена на антагонисты рецепторов ангиотензина. ИАПФ могут назначаться
при стенокардии и без инфаркта в анамнезе
– доказана их способность замедлять прогрессирование атеросклероза. Доказан эффект препаратов рамиприл и периндоприл.
Диагностика
В диагностике стенокардии необходим взвешенный и грамотный подход, т.к. при нестабильной стенокардии возможно ухудшение состояния пациента вплоть до развития инфаркта миокарда. Каждое исследование должно быть обоснованным.
- ЭКГ
- суточное мониторирование ЭКГ
- велоэргометрия или тредмил (нагрузочная проба с одновременной регистрацией ЭКГ)
- ЭхоКГ
- стресс-ЭхоКГ
- коронарная ангиография
- сцинтиграфия миокарда
В Клинике ЭКСПЕРТ врачи кардиологи являются также врачами функциональной диагностики. Они взвесят все риски перед проведением обследования.
С чем можно спутать заболевание?
Что касается болезней, не связанных с сердечно-сосудистой системой, то по симптомам и признакам стенокардию можно принять за:
- остеохондроз шейного или грудного отдела позвоночника;
- вегетососудистую дистонию;
- заболевания ЖКТ (диафрагмальную грыжу пищеводного отверстия);
- плеврит, эмболию легких;
- ущемление нервов.
Обычно данное заболевание путают с началом инфаркта миокарда. Признаки действительно очень похожи. Основное отличие в том, что приступ стенокардии снимается приемом нитроглицерина. При инфаркте лекарство не действует или снимает боль незначительно и на время.
Лечение
Цели лечения – улучшение прогноза (профилактика инфаркта) и устранение симптомов заболевания. Применяют немедикаментозные (спорт, диета), медикаментозные (таблетированные препараты и капельные инфузии) и хирургические методы лечения.
В Клинике ЭКСПЕРТ у пациентов есть возможность получить полноценную консультацию врача кардиолога по изменению образа жизни и модификации факторов риска. При необходимости возможно лечение в дневном стационаре под наблюдением опытного медицинского персонала.
Терапевтические мероприятия
Консервативное лечение предполагает назначение пациенту препаратов нескольких групп. Антиангинальные средства купируют симптомы стенокардии. При острых приступах, сопровождающихся интенсивными болями, выполняется внутривенное вливание обезболивающих препаратов.
Тромболитические средства снижают вероятность образования тромбов. Аналогичная цель преследуется при назначении пациенту прямых антикоагулянтов.
Неотъемлемой составляющей при медикаментозном лечении нестабильной стенокардии остаются гиполипидемические препараты. Они способствуют нормализации уровня холестерина в крови пациента. Постоянный прием подобных средств снижает вероятность развития осложнений и возникновения повторных приступов.
При низкой эффективности консервативного лечения пациенту назначается операция. Тип хирургического вмешательства определяется кардиологом на основании данных коронароангиографии. Визуализация позволят понять объем поражения коронарных артерий. Наиболее распространенными методами хирургического лечения стенокардии остаются коронарное шунтирование и коронарная ангиопластика.
Рекомендации
Для предотвращения приступов стенокардии необходимо:
- бросить курить
- контроль уровня холестерина, при необходимости диета с низким содержанием жиров
- выполнять дозированный и подобранный врачом комплекс физических упражнений
- избегать стрессов
- вести здоровый образ жизни
Рациональное питание, дозированные физические нагрузки и регулярное наблюдение у квалифицированного врача способны спасти больного стенокардией от операции на сердце.
Цитопротекторы
Цитопротекторы
– защищают от гибели клетки сердечной мышцы во время эпизодов острой и хронической нехватки кислорода (ишемии), позволяя клеткам вырабатывать энергию для сокращения сердца с использованием меньшего количества кислорода. Доказательная база имеется по препарату триметазидин (Предуктал МВ). Препарат не имеет противопоказаний (за исключением индивидуальной непереносимости) и побочных эффектов.
Партнерство врача и пациента – залог успешного лечения стенокардии. Остались вопросы? Запишитесь на приём!
С использованием материалов статьи Н.С. Веселковой
Часто задаваемые вопросы
Как избежать возникновения стенокардии?
Чтобы не было стенокардии, нужно по возможности препятствовать развитию атеросклероза, т.к. в подавляющем большинстве случаев именно он является причиной стенокардии. Как известно, многие факторы непосредственно влияют на образование атерослеротических бляшек. Пол, возраст, наследственность — это предрасполагающие факторы, которые не поддаются изменениям, однако другие факторы можно контролировать и даже предотвращать:
- высокое артериальное давление
- курение
- высокий уровень холестерина
- избыточный вес
- диабет
- низкая физическая активность
- стрессы
Изменить эти факторы в Ваших руках!
Можно ли полностью излечиться от стенокардии?
Стенокардия, как правило, возникает в результате поражения коронарных артерий, кровоснабжающих миокард, атеросклерозом, а это хронический неизлечимый процесс. Однако, при правильно подобранной схеме лечения можно добиться того, что наступит длительная ремиссия и приступы стенокардии беспокоить не будут. Также в настоящее время при необходимости возможна установка стента в суженный просвет сосуда для восстановления кровообращения или операция МКШ/АКШ — это хирургическое вмешательство, в результате которого восстанавливается кровоток сердца ниже места сужения сосуда. При этой хирургической манипуляции вокруг места сужения создают другой путь для кровотока к той части сердца, которая не снабжалась кровью.
Где болит при приступе стенокардии?
Характерной именно для стенокардии является приступообразная боль за грудиной, по центру грудной клетки. Боль сжимающего, давящего характера, чаще связана с физической или психоэмоциональной нагрузкой и проходит при ее прекращении. Боль может отдаваться в левую руку, лопатку, нижнюю челюсть и ключицу. Если используются нитраты, то эффект при стенокардии не отсроченный, он развивается незамедлительно, в течение 1-2 минут.
Есть ли способы справиться с приступом стенокардии без лекарственных средств?
Поскольку у многих людей приступы стенокардии возникают при физической нагрузке, то иногда просто прекращение нагрузки (ходьбы и т. д.) и отдых могут привести к прекращению боли. Однако люди, страдающие стенокардией, должны всегда иметь при себе нитроглицерин или нитроспрей, для того чтобы в течение одной-двух минут купировать приступ боли. Не следует задерживать время до приема нитроглицерина, так как боль – это проявление ишемии миокарда (недостаточности его кровоснабжения), и если она сохраняется, то могут возникнуть очаги некроза в миокарде (клетки миокарда могут погибнуть). Если приступы стенокардии участились, необходимо срочно обратиться к врачу кардиологу.
Какие препараты помогут при приступе стенокардии?
Приступ стенокардии необходимо купировать как можно раньше от момента его возникновения, т.к. затянувшаяся ишемия приведет к развитию некроза, т.е. инфаркта миокарда. Если приступ возник впервые в жизни, вызовите скорую помощь. Самостоятельно можно принять таблетку нитроглицерина или использовать нитроспрей под язык. Эффект наступит в течение 1-2 минут и длится недолго, 10-15 минут. Принимать препарат лучше сидя или лежа, так как может возникнуть кратковременное снижение артериального давления, головокружение, головная боль, шум в ушах – эти симптомы безопасны и являются следствием действия нитроглицерина. При возобновлении болей можно принять нитроглицерин повторно, т.к. он не кумулируется в организме, в течение суток возможен многократный прием препарата (до 6 таблеток в сутки). При повышенном давлении необходимо снизить его до нормальных цифр.
Всем больным, перенесшим приступ стенокардии, необходимо выполнение ЭКГ и решение вопроса врачом кардиологом о госпитализации в стационар.
Почему необходимо отказаться от курения? Как курение усугубляет течение стенокардии?
Если вы курите и у вас есть стенокардия, то самое лучшее, что вы можете сделать в помощь своему сердцу, это бросить курить!
Исследования показали, что уровень смертности у тех больных стенокардией, которые бросили курить, в 2 раза снизился по сравнению с теми, кто продолжает курить. Почему? В основе стенокардии лежит нехватка кислорода в сердечной мышце, а курение повышает уровень углекислоты в крови, и она вытесняет кислород в крови. Это приводит к кислородному голоданию сердечной мышцы. Также курение способствует повышению вязкости крови. Курение учащает и отягощает приступы стенокардии, многократно увеличивает риск возникновения инфаркта миокарда. Прекращение курения устраняет неблагоприятное воздействие никотина на коронарные артерии, приступы стенокардии исчезают или становятся реже.
Важно: замена сигарет сигарами и трубочным табаком, переход на сигареты с меньшим содержанием смол и никотина не уменьшают сердечно-сосудистый риск!
Вопреки расхожему мнению, резкий отказ от курения не вреден, преодоление этой вредной привычки дает бесспорный положительный эффект независимо от стажа курения.
Нужно быть готовым к тому, что иногда при отказе от курения возникает депрессия, раздражительность, в этом случае вы можете обратиться за помощью к врачу психотерапевту.
Страдаю стенокардией, но мечтаю избавиться от лишнего веса. Какие физические нагрузки допустимы для людей с такими проблемами?
Для людей, страдающих стенокардией, рекомендованы физические нагрузки по 30–45 минут в день. Наилучшим выбором является ходьба (желательно быстрым шагом) или скандинавская ходьба с лыжными палками, езда на велосипеде, плавание. Важно, чтобы упражнения не вызывали болей, сердцебиения, одышки. При занятиях плаванием или аквааэробикой следует помнить о том, что холодная вода может провоцировать приступы стенокардии, поэтому температура воды в бассейне должна быть для вас комфортной. Лучше заниматься аквааэробикой под контролем тренера и по программе, специально адаптированной для людей, имеющих кардиологические проблемы. При этом нагрузки должны увеличиваться очень постепенно. Однако для снижения массы тела необходима не только физическая нагрузка, но и правильное питание, подобрать подходящее меню поможет на консультации врач диетолог.
Может ли быть стенокардия, если нет боли?
К сожалению, да. К примеру, при сахарном диабете развивается диабетическая полинейропатия, и больной может не чувствовать боль, это так называемая безболевая ишемия. Это состояние опасно тем, что больной не примет мер вовремя, и разовьется инфаркт миокарда. Эквивалентом боли в некоторых случаях может считаться одышка при физических нагрузках, так можно заподозрить наличие стенокардии и прийти на обследование к врачу кардиологу.
Как развивается болезнь?
Именно в такие моменты проявляются распространенные признаки стенокардии у женщин и мужчин: вы ощущаете недостаток воздуха, аритмию. В это время в миокарде идут химические изменения, связанные с нарушением обмена, уменьшением синтеза веществ, накоплением кислот. Постепенно нарушаются функции миокарда, в нем изменяется метаболизм.
Что вызывает данное заболевание? Существуют определенные факторы:
- повышенное содержание холестерина;
- ожирение при употреблении чрезмерного количества жиров, углеводов;
- гиподинамия нарушает липидный объем;
- курение вызывает кислородное голодание клеток и спазм артерий;
- артериальная гипертония вызывает напряжение миокарда;
- анемия, интоксикации способствуют кислородному голоданию;
- сахарный диабет повышает риск развития ишемии;
- повышенная вязкость крови – это прямой риск образования тромбов;
- психоэмоциональные стрессы (особенно у женщин) ухудшают питание миокарда.
История лечения
Случай №1
Кирилл, 57 лет. Курильщик со стажем, гипертоник («рабочее» давление 150/95 мм рт ст). Пять лет назад, со слов больного, были проблемы с сердцем и давлением, обследовался, назначенные препараты принимал полгода, затем самостоятельно прекратил их прием. Во время обращения в клинику появились приступы загрудинной боли при физических нагрузках, которые проходят при прекращении нагрузки. На приеме врача АД — 170/100 мм рт ст, частый пульс 90 уд в мин. Выполнено обследование больного – выявлено повышение уровня «плохого» холестерина, ЭКГ и УЗИ сердца без признаков ишемии, а на суточном мониторе ЭКГ в момент значительной физической нагрузки была зарегистрирована ишемия, т.е. имеется стенокардия напряжения. Больному подобрана схема лечения при стенокардии, на фоне которой за 3 месяца нормализовались цифры АД, уровень холестерина, значительно увеличилась переносимость физических нагрузок. С помощью психотерапевта больной решился бросить курить, занялся скандинавской ходьбой с постепенным увеличением нагрузок под наблюдением кардиолога. В течение последнего года приступы стенокардии не беспокоят. Рекомендовано продолжать прием препаратов и регулярно проходить профилактическое обследование.
Благодаря сотрудничеству с врачами и желанию чувствовать себя лучше, пациент смог изменить образ жизни, не допустить осложнений заболевания и продлить свою жизнь на долгие годы.
Анагонисты кальция
Анагонисты кальция – способны расширять сосуды сердца, увеличивая поступление крови к сердечной мышце (миокарду), за счет этого уменьшается количество приступов стенокардии
. Разделяют на три основные группы, имеющие характерные особенности. Препараты из группы
дигидропиридиновых антагонистов кальция
(нифедипин) могут назначаться вместе с бета-блокаторами, или вместо бета-блокаторов (при непереносимости или противопоказаниях к последним). Первые поколения (нифедипин) увеличивают частоту сердечных сокращений, поэтому таблетки короткого действия (нифедипин 10 мг) принимать при стенокардии запрещено. Существуют специальные пролонгированные формы (осмо-адалат, коринфар-ретард, нифекард), содержащие от 20 до 60 мг нифедипина. Третье поколение препаратов (амлодипин, фелодипин) практически не увеличивает частоту пульса и принимается один раз в сутки.
Препараты из группы верапамила и дилтиазема
снижают частоту сердечных сокращений, совместный прием с бета-блокаторами противопоказан из-за риска брадикардии и др. осложнений. Доказано, что регулярный прием антагонистов кальция способен снизить частоту инсультов.