Аортальная регургитация ошибочно принимается за название заболевания. Некоторые даже пытаются найти аналог в МКБ за счет поражений аортальных клапанов разной природы. Регургитация — это физическое явление, обусловленное возвратом потока жидкости. В применении к аорте — обратный ток крови в левый желудочек. Именно такое значение придается термину в функциональной диагностике.
Если раньше опытные врачи могли указывать на этот процесс только с субъективной точки зрения (в результате аускультации и определения характерного шума на аорте), то с внедрением в практику ультразвукового обследования сердца стало возможно увидеть движение крови в обратном направлении. А способ допплерографии позволил дать оценку степени возврата и подключить этот диагностический признак к решению проблемы выбора метода лечения.
Распространенность
Учет пациентов с аортальной регургитацией ведется только в кабинетах функциональной диагностики. Поэтому о распространенности можно судить по отношению к числу обследованных допплеровским способом, а не к общему количеству населения.
Разные степени и признаки обратного потока крови через аортальное отверстие обнаруживают у 8,5% обследованных женщин и у 13% мужчин. Среди всех пороков сердца у взрослых хроническую аортальную регургитацию выявляют у каждого десятого пациента. Наиболее часто в пожилом возрасте у мужчин.
Список источников
- Л.А. Бокерия, О.Л. Бокерия, Е.Р. Джобава обзорная статья «Функциональная митральная регургитация при фибрилляции предсердий», 2015
- Машина T.В., Голухова Е.З. Диастолическая дисфункция левого желудочка у больных с фибрилляцией предсердий: патогенетические механизмы и современные ультразвуковые методы оценки (аналитический обзор). Креативная кардиология. 2014
- Карпова Н.Ю., Рашид М.А., Казакова Т.В. , Шостак Н.А. Аортальная регургитация, Регулярные выпуски «РМЖ» №12 от 02.06.2014
Какие анатомические структуры участвуют в формировании регургитации
Строение четырех камер сердца обеспечивает в норме наполнение желудочков (кровь перетекает из предсердий) и активный выброс в аорту из левого желудочка, в легочную артерию — из правого. Клапанная система между полостями, главными сосудами образует естественную преграду для возвратного потока.
Вид незакрытого аортального отверстия при остановленном сердце, когда требуется замена клапанов
Физиология клапанов, их устройство, мышечные пучки для натяжения реагируют на давление крови, подчиняются нервным импульсам, руководящим функциями сердца. Любые нарушения структуры и строения способствуют неполному смыканию створок. Кровь, пройдя через отверстие, направляется обратно.
В сердце имеется 4 вида клапанов между:
- предсердиями и желудочками слева и справа;
- левым желудочком и аортой;
- правым желудочком и легочной артерией.
Соответственно, в зависимости от локализации поражения возможна митральная регургитация, возврат через трикуспидальный клапан, неполноценность клапанов в легочной артерии.
Аортальная регургитация представляется частным случаем нарушения работы клапанного аппарата.
Патогенез
Сердце — это мышечный, полый орган, состоящий из 4 камер: 2 предсердия и 2 желудочка. Правые отделы сердца и левые отделены перегородкой. Кровь поступает в желудочки из предсердий, а дальше выталкивается по сосудам: из правых отделов – в лёгочную артерию и малый круг кровообращения, из левых отделов – в аорту и большой круг кровообращения.
Структура сердца включает в себя 4 клапана, которые определяю ток крови. В правой половине сердца между желудочком и предсердием располагается трикуспидальный клапан, в левой половине – митральный. На сосудах, выходящих из желудочков, располагается клапан лёгочной артерии и аортальный клапан.
В норме створки клапанов регулируют направление тока крови, смыкаются и препятствуют обратному течению. При изменении формы створок, их структуры, эластичности, подвижности нарушается полное закрывание клапанного кольца, часть крови забрасывается обратно, регургитирует.
Митральная регургитация
Митральная регургитация возникает в результате функциональной недостаточности клапана. При сокращении желудочка часть крови обратным током возвращается в левое предсердие. Одновременно туда же поступает кровь по лёгочным венам. Всё это приводит к переполнению предсердия и растяжению его стенок. Во время последующего сокращения желудочек выбрасывает больший объём крови и тем самым перегружает остальные полости сердца. Первоначально мышечный орган реагирует на перегрузку гипертрофией, а затем атрофией и растяжением — дилатацией. Для компенсации потери давления сосуды вынуждены сужаться, повышая тем самым периферическое сопротивление току крови. Но этот механизм лишь усугубляет ситуацию, т. к. усиливается регургитация и прогрессирует правожелудочковая недостаточность. На начальных этапах пациент может не предъявлять никаких жалоб и не чувствовать никаких изменений в своём организме благодаря компенсаторному механизму, а именно — изменению конфигурации сердца, его формы.
Регургитация митрального клапана может развиться из-за отложения кальция и холестерина на коронарных артериях, из-за нарушений функций клапанов, заболеваний сердца, аутоиммунных процессов, изменений в метаболизме, ишемии некоторых участков тела. Митральная регургитация проявляет себя по разному в зависимости от степени. Минимальная митральная регургитация может клинически никак себя не проявлять.
Что такое митральная регургитация 1 степени? Диагноз устанавливается, если обратный заброс крови в левое предсердие распространяется на 2 см. О 2 степени говорят, если патологический поток крови в противоположную сторону достигает почти половины левого предсердия. Для 3 степени характерен заброс дальше половины левого предсердия. При 4 степени поток обратной крови доходит до ушка левого предсердия и даже может заходить в лёгочную вену.
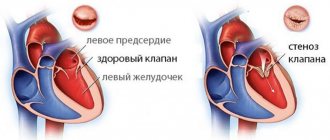
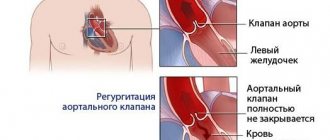
Аортальная регургитация
При несостоятельности клапанов аорты идёт возврат части крови во время диастолы обратно в левый желудочек. От этого страдает большой круг кровообращения, т. к. в него попадает меньший объём крови. Первым компенсаторным механизмом является гипертрофия, стенки желудочка утолщаются.
Мышечная масса, увеличившаяся в объёме, требует большего питания и притока кислорода. Коронарные артерии не справляются с этой задачей и ткани начинают голодать, развивается гипоксия. Постепенно мышечный слой замещается соединительной тканью, которая неспособна выполнять все функции мышечного органа. Развивается кардиосклероз, сердечная недостаточность прогрессирует.
При расширении кольца аорты увеличивается и клапан, что, в конечном счете, ведёт к тому, что створки аортального клапана не могут полностью смыкаться и закрывать клапан. Идёт обратный заброс тока крови в желудочек, при перезаполнении которого стенки растягиваются и в полость начинает поступать много крови, а в аорту – мало. Компенсаторно сердце начинает сокращаться чаще, всё это ведёт к кислородному голоданию и гипоксии, застою крови в сосудах крупного калибра.
Аортальная регургитация классифицируется по степеням:
- 1 степени: обратный ток крови не выходит за границы выносящего тракта левого желудочка;
- 2 степени: струя крови доходит до передней створки митрального клапана;
- 3 степени: струя достигает границ сосочковых мышц;
- 4 степени: доходит до стенки левого желудочка.
Трикуспидальная регургитация
Недостаточность трикуспидального клапана чаще всего носит вторичный характер и связана с патологическими изменениями в левых отделах сердца. Механизм развития связан с повышением давления в малом круге кровообращения, что создает препятствие для достаточного выброса крови в лёгочную артерию из правого желудочка. Регургитация может развиться из-за первичной несостоятельности трёхстворчатого клапана. Возникает при повышении давления в малом круге кровообращения.
Трикуспидальная регургитация может привести к опустошению правых отделов сердца и застою в венозной системе большого круга кровообращения. Внешне проявляется набуханием шейных вен, посинением кожных покровов. Может развиться фибрилляция предсердий, увеличиться в размерах печень. Классифицируется также по степеням:
- Регургитация трикуспидального клапана 1 степени. Трикуспидальная регургитация 1 степени — это незначительный заброс крови, который никак себя клинически не проявляет и не оказывает воздействия на общее самочувствие пациента.
- Регургитация трикуспидального клапана 2 степени характеризуется забросом крови на расстояние 2 см или меньше от самого клапана.
- Для 3 степени характерен заброс дальше 2-х см от трёхстворчатого клапана.
- При 4 степени заброс крови распространяется на большую дистанцию.
Легочная регургитация
При неполноценном смыкании клапанов лёгочного створа в период диастолы кровь частично возвращается в правый желудочек. Сначала перегружается только желудочек из-за чрезмерного поступления крови, далее нагрузка увеличивается и на правое предсердие. Признаки сердечной недостаточности постепенно нарастают, формируется венозный застой.
Регургитация лёгочной артерии или пульмональная регургитация наблюдается при эндокардите, атеросклерозе, сифилисе, а может быть и врождённой. Чаще всего параллельно регистрируются заболевания лёгочной системы. Заброс крови возникает из-за неполного закрытия клапана в артерии малого круга кровообращения.
Пульмональная регургитация классифицируется по степеням:
- Легочная регургитация 1 степени. Никак себя клинически не проявляет, при обследовании обнаруживается небольшой обратный заброс крови. Регургитация 1 степени не требует специфического лечения.
- Легочная регургитация 2 степени характеризуется забросом крови до 2 см от клапана.
- Для 3 степени характерен заброс на 2 см и более.
- При 4 степени наблюдается значительный заброс крови.
Механизм регургитации в норме и при патологии
Кардиологи выделяют незначительную физиологическую регургитацию, которая возможна в нормальных условиях. Например, у 70% взрослых людей с высоким ростом имеется неполное закрытие трикуспидального клапана, о котором человек не догадывается. На УЗИ определяются незначительные завихряющиеся потоки при полном смыкании клапанов. Это не сказывается на общем кровообращении.
Патология возникает при воспалительных процессах:
- ревматизме,
- инфекционных эндокардитах.
Наиболее типично для митральной локализации, формирования порока сердца. Не следует путать с пролапсом (растяжением и прогибанием створок внутрь предсердия). Именно при пролапсе чаще возникает физиологическая регургитация, обнаруживается у растущих детей, подростков. Ее учитывают как возможную причину экстрасистолии. Ребенка необходимо наблюдать у кардиолога и повторно обследовать. Специального лечения не требуется.
Образование рубцов после острого инфаркта, на фоне кардиосклероза в зоне, приближающейся к створкам и нитям клапана, ведет к поломке необходимого механизма натяжения, изменяет форму створок. Поэтому не происходит их полного смыкания.
При патологическом процессе не менее значимую роль играет диаметр выходного отверстия, которое должно перекрываться. Значительное увеличение при дилатации левого желудочка или гипертрофии препятствует плотному соединению створок аортальных клапанов.
Основные клапанные причины аортальной регургитации
Причинами поражения аортальных клапанов, диаметра отверстия между левым желудочком и начальным отделом аорты являются:
- ревматическое воспаление с локализацией по линии замыкания клапанов — инфильтрация тканей на начальном этапе приводит к сморщиванию створок, образует отверстие в центре для прохождения крови в систолу в полость левого желудочка;
- бактериальный сепсис с поражением эндокарда и дуги аорты;
- бородавчатый и язвенный эндокардит при тяжелых формах инфекции (брюшной тиф, грипп, корь, скарлатина), воспалении легких, раковой интоксикации (миксома) — клапаны полностью разрушаются;
- врожденные пороки (образование двух створок вместо трех) с вовлечением аорты, большой дефект межжелудочковой перегородки;
- специфические аутоиммунные процессы в восходящем отделе аорты при хроническом сифилисе, болезни Бехтерева, ревматоидном полиартрите;
- гипертоническая болезнь, атеросклероз — процесс уплотнения створок с отложением солей кальция, расширение кольца за счет дилатации аорты;
- последствия инфаркта миокарда;
- кардиомиопатии;
- травмы грудной клетки с разрывом мышц, сокращающих створки.
Двухстворчатый клапан аорты считается разновидностью врожденного порока, увеличивает риск регургитации
К причинам приходится причислять осложнения лечения заболеваний сердца способом катетерной радиочастотной абляции, а также случаев разрушения биологического протеза клапана.
Причины, связанные с поражением аорты
Ближайший к сердцу участок аортальной дуги называют корнем аорты. Именно его строение влияет на «здоровье клапанов» и ширину кольца-ворот из левого желудочка. Поражения корня включают:
- возрастные или дегенеративные изменения, вызывающие дилатацию;
- кистозный некроз среднего слоя аорты при синдроме Марфана;
- расслоение стенки аневризмы;
- воспаление (аортит) при сифилисе, псориатическом артрите, болезни Бехтерева, язвенном колите;
- гигантоклеточный артериит;
- злокачественную гипертензию.
Среди причин обнаружено отрицательное влияние лекарственных препаратов, применяемых для снижения аппетита при ожирении.
Последствия аортальной регургитации
Возврат крови в левый желудочек неминуемо приводит к его расширению и увеличению объема. Возможно расширение митрального кольца и дальнейшее увеличение левого предсердия.
В месте контакта потока крови на эндокарде образуются «карманы». Чем больше степень регургитации, тем быстрее развивается перегрузка левого желудочка.
Исследования показали значение частоты сердечных сокращений:
- брадикардия усиливает объем возвратного потока и способствует декомпенсации;
- тахикардия снижает регургитацию и вызывает большее приспособление.
Выводы
Регургитация в двустворчатом клапане возникает из-за неспособности его створок плотно закрыться при систоле. Опасность обратного тока крови состоит в расширении полостей сердца и их чрезмерном наполнении кровью. Для поддержки насосной функции миокард компенсаторно гипертрофируется. Сердечная мышца не приспособлена для длительных нагрузок такой степени, поэтому возникает декомпенсация, выражающаяся в характерных клинических симптомах, самым ранним из которых является одышка.
Золотой стандарт диагностики регургитации – доплеровское ультразвуковое исследование сердца. Хирургическому лечению подлежат 3 и 4 стадия митральной недостаточности.
Формы аортальной регургитации
Принято различать острую и хроническую аортальную регургитацию.
Особенности острой формы
Типичными причинами острой аортальной регургитации служат:
- травмы;
- расслаивающая аневризма;
- инфекционный эндокардит.
Объем крови, поступающий в фазу диастолы в левый желудочек увеличивается внезапно. Механизмы приспособления не успевают развиться. Резко возрастает нагрузка на левые отделы сердца, слабость миокарда. В аорту выбрасывается недостаточный объем крови для поддержки общего кровообращения.
У пациентов появляются признаки отека легких, кардиогенный шок. Симптоматика очень тяжелая при сочетании гипертонической болезни и расслоения аневризмы аорты.
Особенности хронической аортальной регургитации
Отличительным признаком хронической формы служит достаточное время для полного включения компенсаторных механизмов и приспособления левого желудочка. Это вызывает период компенсации нарушений кровообращения. Гипертрофия миокарда помогает возместить сниженный выброс.
При истощении резервных запасов энергии наступает стадия декомпенсации с тяжелой сердечной недостаточностью.
3.Симптомы заболевания
Для хронической митральной регургитации характерно отсутствие симптомов на протяжении многих лет. Как правило, больные долгое время не знают о заболевании сердца, признаки которого проявляются постепенно. Острая форма регургитации гораздо серьезнее и сопровождается такими же симптомами, как кардиогенный шок и острая сердечная недостаточность.
Перечислим основные симптомы регургитации митрального клапана:
- постоянная одышка;
- слабость и повышенная утомляемость;
- головокружение;
- болевые ощущения в груди;
- спутанность сознания;
- отечность нижних конечностей.
При обнаружении хотя бы двух вышеотмеченных симптомов обязательно обратитесь к хорошему кардиологу. Возможно, вам требуется немедленного лечения.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Клинические проявления
При острой форме аортальной регургитации у пациента внезапно проявляются признаки кардиогенного шока:
- резкая слабость;
- бледность кожи;
- выраженная гипотония;
- одышка.
При отеке легких:
- пациент задыхается;
- дыхание шумное и хриплое;
- при кашле выделяется пенистая мокрота с примесью крови;
- лицо, губы, конечности синюшны;
- тоны сердца резко приглушены;
- в легких прослушивается масса влажных хрипов.
При хронической аортальной регургитации возможен длительный бессимптомный период. Симптомы появляются только при развитии ишемии миокарда и выраженной декомпенсации сердца. Пациент отмечает:
- одышку при физической нагрузке;
- сильные удары сердца;
- экстрасистолы;
- приступы стенокардии по ночам;
- возможна клиника «сердечной астмы».
При осмотре врач отмечает:
- покачивание головы в ритме пульсации сердца;
- типичный пульс на лучевой артерии — резкий удар волны и сразу спадение;
- дрожание при пальпации грудной клетки в области основания сердца;
- расширение левой сердечной границы;
- пульсирующие сонные артерии;
- диастолический шум на аорте, по левому краю грудины в третьем и четвертом межреберьях, лучше прослушивается в сидячем положении при небольшом наклоне вперед, хлопающий первый тон.
Методы диагностики
Косвенные признаки аортальной регургитации отмечаются на:
- рентгенограмме грудной клетки — левый контур сердечной тени расширен в сторону и вниз, расширение дуги аорты похоже на аневризму, четкие признаки увеличения левого предсердия, возможно обнаружение кальцинатов в дуге аорты;
- электрокардиограмме — выявляется перегрузка левых отделов сердца.
Отклонение электрической оси влево, характерное изменение формы желудочковых комплексов в отведениях I, AVL, V3-V6, отрицательные зубцы Т
Эхокардиографический метод
В диагностике регургитации эхокардиография служит главным объективным способом, позволяет определить причину, степень регургитации, достаточность компенсаторных запасов, нарушение кровообращения даже в бессимптомной стадии болезни при минимальных нарушениях. Его рекомендуется проводить пациентам в начальной стадии ежегодно, при появлении клинических симптомов дважды в год.
При расчетах учитывается площадь поверхности тела больного, в связи с отсутствием выраженного расширения камеры желудочка у низкорослых людей.
Наиболее часто используется режим цветного допплеровского сканирования. Датчики устанавливают таким способом, чтобы замерить площадь потока крови у аортальных створок, в начальном отделе аорты и сопоставить его с шириной прохода. В тяжелых случаях она превышает 60% диаметра кольца.
Аппарат позволяет зафиксировать временной промежуток волны, установить расширение левого желудочка
В практике кардиологов применяется подразделение возвратной струи на 4 степени по отношению ее длины к размерам и внутренним образованиям левого желудочка:
- 1 — не выходит за границу половины длины передней створки у митрального клапана;
- 2 — достигает или переходит створку;
- 3 — по величине потока подходит к половине длины желудочка;
- 4 — струя касается верхушки.
Определение регургитации зависит от площади (ширины) струи, ее расположения, уровня потери выброса крови левым желудочком, объема на одно сокращение. По количественным показателям условно разделяют легкую, умеренную и тяжелую формы.
Если информации при допплерографии недостаточно, проводятся:
- магниторезонансная томография;
- радионуклидная ангиография;
- катетеризация сердца.
4.Диагностика и лечение регургитации митрального клапана
Диагностика регургитации митрального клапана может включать в себя:
- осмотр врача;
- эхокардиограмму – процедуру, основанную на использовании звуковых волн для определения формы, размера и структуры сердечной ткани;
- рентген грудной клетки;
- электрокардиограмму сердца, позволяющую выявить нарушения в сердечном ритме;
- катетеризацию сердца – исследование полостей сердца, а также близлежащих кровеносных сосудов с помощью полой гибкой трубки.
Эти тесты позволяют не только выявить митральную регургитацию, но и определить степень митральной недостаточности. Полученная в ходе исследования информация является основой, на которой базируется дальнейшее лечение.
Выбор способа лечения регургитации митрального клапана зависит в первую очередь от формы заболевания, а также от степени его прогрессирования.
К примеру, в хронических случаях врачи чаще всего назначают постоянное наблюдение за состоянием сердца больного и прием специальных медикаментозных средств для устранения симптомов болезни. К таким препаратам можно отнести:
- вазодилататоры – группу сосудорасширяющих лекарственных средств;
- диуретики и мочегонные средства;
- антикоагулянты – препараты, препятствующие образованию тромбов.
При необходимости врач может рекомендовать операцию для восстановления или замены митрального клапана. Пациентам с митральной регургитацией необходимо кардинально изменить свой образ жизни для того, чтобы уменьшить нагрузку на сердце. Врачи рекомендуют избегать сильных физических нагрузок и эмоциональных переживаний, вести здоровый образ жизни и правильно питаться.
Кому показано хирургическое лечение
Единственная форма хирургического вмешательства — протезирование аортального клапана. Операция показана при:
- тяжелой форме регургитации с нарушением функции левого желудочка;
- если течение бессимптомное, при сохраненной функции желудочка, но выраженном расширении (дилатации).
Операцию замены аортальных клапанов часто объединяют с коронарным шунтированием
Прогноз
Прогноз для жизни пациента зависит от основного заболевания, степени регургитации, формы. Ранний показатель смертности типичен для острого развития патологии. При хронической форме 75% пациентов живут более 5 лет, а половина — 10 и дольше.
При отсутствии своевременного хирургического вмешательства отмечают развитие сердечной недостаточности в ближайшие 2 года.
Лечение умеренной клинической картины сопровождается положительными результатами у 90% пациентов. Это подтверждает важность обследования и наблюдения пациентов с аортальной регургитацией.
Процедуры и операции
При остро возникшей регургитации пациентам проводится экстренная замена клапана. Изменённый клапан удаляется, а на его место устанавливается искусственный. В некоторых случаях достаточно проведения пластики клапана. В реабилитационном периоде пациентам назначают медикаменты, которые поддерживают нормальную сердечную деятельность: вазодилататоры и ноотропы. При хронически протекающем процессе также проводятся хирургические вмешательства по замене клапана в плановом порядке при прогрессировании отрицательной динамики. При отсутствии негативной симптоматики и стабильных показателям ЭхоКГ назначается симптоматическая терапия.