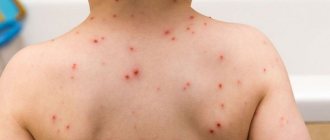
Лейкоз, который часто называют раком крови либо лейкемией, относится к тяжёлым онкологическим заболеваниям. Он поражает кроветворные органы и вызывает изменения, из-за которых в крови больного резко увеличивается количество лейкоцитов. С развитием заболевания кровь постепенно перестаёт выполнять свои функции в организме, из-за чего при отсутствии лечения наступает летальный исход. Болезнь поражает не только взрослых, но и детей, с одинаковой частотой обнаруживается у мужчин и женщин.
Виды заболевания
Современная классификация лейкозов включает несколько принципов деления на виды. Прежде всего, следует упомянуть разделение случаев заболевания по характеру протекания на:
- острые, характеризующиеся быстрым развитием и образованием большого количества незрелых клеток крови — бластов;
- хронические, которым свойственно длительное течение и патологическое продуцирование зрелых лейкоцитов с изменёнными свойствами.
Ещё один принцип классификации лейкозов основан на уровне дифференцирования поражённых клеток, которые могут быть:
- недифференцированными;
- цитарными;
- бластными.
Кроме того, онкологи выделяют множество видов лейкозов по типам клеток, патологическое изменение которых лежит в основе заболевания. По этому принципу различают лимфобластные, монобластные, миелобластные, лимфоцитарные, миеломные и другие разновидности болезни.
Знаменитости, победившие рак
Актёр Майкл Дуглас. Рак гортани. Диагноз был поставлен в 2010 г. Уже спустя 2 года актёр вернулся в кино.
Певица Кайли Миноуг. Рак груди. Врачи обнаружили опухоль в 2005 г. После курса лечения певица вернулась на сцену.
Актёр Роберт Де Ниро. Рак простаты. Диагноз был поставлен в 2003 г. Лечение заняло около 2 месяцев, затем актёр вернулся к работе.
Певец Род Стюарт. Рак щитовидной железы, рак простаты. В 2000 г. певец перенёс операцию по удалению опухоли щитовидной железы, а три года назад заявил, что у него диагностировали рак простаты. Между тем в 2021 г. Род выпустил свой новый альбом.
Писательница Дарья Донцова. Рак груди. Опухоль была обнаружена в 1998 г. Сейчас она активно помогает женщинам, столкнувшимся с этим заболеванием.
Певица Лайма Вайкуле. Рак груди. Диагноз был поставлен в 1991 г. Сейчас она продолжает выступать на сцене.
Миссия выполнима. Российские звезды, которым удалось победить рак Подробнее
Симптомы
Течение разных видов заболевания не сопровождается специфическими симптомами лейкоза. Напротив, его проявления одинаковы для всех типов патологии и на начальных стадиях слабо диагностируются. К ним относят:
- повышенную склонность к простудам и сезонным недомоганиям;
- ночную потливость;
- суставные и костные боли;
- набухание лимфатических узлов;
- нестабильность температуры тела, постоянные резкие скачки;
- бледность, сероватый оттенок кожи;
- общее недомогание, слабость;
- длительное заживление даже небольших повреждений;
- беспричинное понижение массы тела.
На поздних стадиях болезни появляются более отчётливые признаки лейкемии:
- характерная желтизна кожи и глазных белков;
- ухудшение зрения, вплоть до полной дисфункции;
- сильные головные боли;
- затруднённое дыхание, пневмония;
- частая тошнота, рвотные позывы;
- проблемы с сердечной деятельностью;
- онемение лицевых мышц, частичное либо полное.
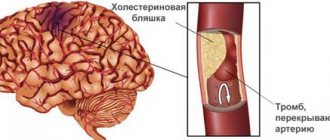
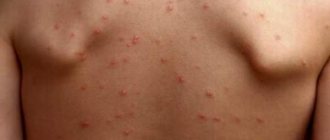
На поздних стадиях из-за повышенной хрупкости сосудов часто развиваются подкожные и внутренние кровоизлияния. Могут появиться язвенно-некротические поражения тканей, ангина в тяжёлой форме.
Никакой самодеятельности!
Многие из нас пытаются самостоятельно определить наличие рака у себя или своих близких, опираясь на различные симптомы. Не стоит этого делать!
Поскольку название «рак»– это своеобразная «корзинка», в которой «лежат» сотни различных видов опухолей и заболеваний, ни одного точного признака болезни не существует.
Похудание, бледность, тошнота и повышение температуры хоть и могут сопутствовать злокачественным опухолям, но также могут быть симптомами множества других заболеваний. И даже боль не является достоверным признаком опухоли – боль может возникнуть по самым разным причинам, а многие виды рака до определённого момента протекают скрытно. Поэтому забудьте о попытках поставить себе диагноз без врача, ведь диагностика рака сложна даже для специалистов.
Ещё одна вещь, о которой стоит забыть, – это походы к онкологу с жалобами на каждый тревожащий вас симптом. Этот специалист занимается раком только в том случае, если существование опухоли уже доказано или на этот счёт имеются веские подозрения. Проводить полное обследование и выяснять причину потери веса или тошноты онколог, скорее всего, не будет.
Поэтому разумнее обратиться к терапевту или врачу общей практики. В идеале именно эти врачи должны заниматься первичной диагностикой, а затем при необходимости назначать дополнительные обследования и привлекать врачей-специалистов.
Диагноз по сети
В интернете немало приложений и сайтов, где можно заполнить анкету, а затем оценить свой риск возникновения рака. Но на сегодняшний день нет эффективных методик, которые позволяют выявить рак без врача и дополнительных обследований. Поэтому доверять таким приложениям не следует. Более того, они могут сослужить вам недобрую службу: «плохой» результат онлайн-теста заставит понапрасну нервничать, а «хороший» может заставить отказаться от похода к специалисту, когда это действительно необходимо.
Как группа крови связана с раком? Мнения ученых разделились Подробнее
Онкомаркеры – сдавать или нет?
Некоторые из нас пытаются самостоятельно сдавать эти анализы, чтобы определить наличие у себя злокачественной опухоли. Однако для выявления рака исследования онкомаркеров бесполезны. Повышение уровня онкомаркеров могут быть связаны с воспалением в различных органах и другими причинами, не имеющими отношения к раку. С другой стороны, многие злокачественные опухоли не сопровождаются ростом онкомаркеров.
То есть эти анализы необходимы лишь для того, чтобы оценить эффективность лечения некоторых видов рака, когда диагноз уже поставлен.
Единственный онкомаркер, который может использоваться для выявления рака, – простатический специфический антиген (ПСА), который направлен на диагностику рака простаты у мужчин. Однако до сих пор в медицинском сообществе нет консенсуса касательно полезности этого исследования. Дело в том, что повышение ПСА не всегда связано со злокачественной опухолью, кроме того, часто рак простаты развивается настолько медленно, что его лечение не требуется – зачастую пожилые мужчины с такой опухолью умирают от естественных причин, а не от рака. Поэтому многие специалисты считают, что сдавать ПСА, если больного ничего не беспокоит, бессмысленно.
Справка
Единственные доступные способы самодиагностики – регулярный осмотр молочных желёз у женщин и осмотр кожи для выявления меланомы. При осмотре груди вас должны насторожить любые изменения кожи молочной железы, наличие уплотнений в груди, увеличение подмышечных лимфоузлов, выделения из соска и изменение его формы. При этих симптомах не тяните с обращением к врачу. Что касается меланомы, то её признаком может стать любое изменение родинки – её увеличение в размере, изменение её формы, очертаний, изъязвление на поверхности родинки. Во всех этих случаях проконсультируйтесь с врачом.
Причины и факторы риска
Конкретную взаимосвязь между определёнными воздействиями и появлением рака крови обнаружить пока не удалось, однако факторы риска, повышающие вероятность возникновения болезни, хорошо известны онкологам.
- Наследственность. Если в семье имеются случаи заболевания, то риск возрастает в 3-5 раз. Кроме того, существенным фактором риска являются генетические болезни.
- Радиация. Значительно чаще, чем обычно, симптомы лейкоза возникают у людей, подвергшихся радиационному воздействию.
- Химические вещества. Патогенным воздействием, провоцирующим мутацию клеток крови, обладают десятки химических соединений, с которыми люди контактируют в процессе профессиональной деятельности. В частности, к ним относятся пары бензина.
- Курение. У курящих людей в несколько раз возрастает риск острого миелобластного лейкоза.
Присутствие одного и даже нескольких перечисленных факторов не означает, что человек обязательно заболеет, однако вероятность онкопатологии крови у них существенно повышена.
Что вызывает острые лейкозы и можно ли их предотвратить?
Фактор риска — это то, что повышает вероятность заболевания. От некоторых факторов риска, например, курения, можно избавиться. Другие факторы, например, возраст, изменить нельзя.
Курение является доказанным фактором риска при остром миелоидном лейкозе (ОМЛ). Хотя многие люди знают, что курение вызывает рак легкого, лишь некоторые понимают, что курение может влиять на клетки, напрямую не контактирующие с дымом.
Вещества, вызывающие рак, и содержащиеся в табачном дыму, проникают в кровоток и распространяются по организму. Одна пятая случаев ОМЛ вызывается курением. Курящие люди должны предпринять попытку прекращения курения.
Существуют некоторые факторы окружающей среды, которые связывают с развитием острого лейкоза. Например, длительный контакт с бензином является фактором риска для ОМЛ, а воздействие высоких доз радиации (взрыв атомной бомбы или инцидент с ядерным реактором) повышает риск ОМЛ и острого лимфобластного лейкоза (ОЛЛ).
У людей, страдавших другими злокачественными опухолями и получавших некоторые противоопухолевые препараты, риск возникновения ОМЛ повышен. Большинство таких случаев ОМЛ возникает в течение 9 лет после лечения болезни Ходжкина (лимфогранулематоза), неходжкинских лимфом (лимфосарком), ОЛЛ или других злокачественных опухолей, например, рака молочной железы и яичников.
Существует определенная озабоченность относительно высоковольтных линий передач как фактора риска лейкоза. По некоторым данным, в этих ситуациях риск лейкоза не повышен или повышен незначительно. Ясно одно, что большинство случаев лейкоза не связано с высоковольтными линиями передач.
У небольшого числа людей, страдающих очень редкими заболеваниями или вирусом HTLV-1, риск возникновения острого лейкоза повышен.
Однако у большинства людей с лейкозом не было выявлено факторов риска. Причина их заболевания остается неизвестной до настоящего времени. В связи с тем, что причина лейкоза неясна, то и не существует способов профилактики, за исключением двух важных моментов: избегайте курения и контакта с веществами, вызывающими рак, например, бензина.
Стадии
Острый и хронический рак крови несколько различаются по характеру протекания болезни. Онкологи различают следующие стадии острого лейкоза:
- полное клиническое развитие, при которой у пациента появляются кровотечения, воспалительные процессы в различных органах, уменьшается количество эритроцитов, падает гемоглобин;
- ремиссия, когда клинические проявления уменьшаются, а количество незрелых клеток в костном мозге не превышает 5%;
- рецидив, когда самочувствие больного ухудшается с ростом числа незрелых лейкоцитов в костном мозге и крови;
- терминальная, в которой опухоль прогрессирует, а практически все клетки крови становятся патологическими, из-за чего во многих органах развиваются язвенно-некротические процессы.
Стадии ремиссии и рецидива могут циклично повторяться несколько раз, при этом рецидивы становятся всё более тяжёлыми, а ремиссии — короткими и мало выраженными.
Хронический лейкоз разделяют на следующие стадии:
- начальную, длящуюся до года, во время которой в крови возрастает количество нейтрофильных лейкоцитов и падает в несколько раз показатель щелочной фосфатазы;
- развёрнутую, продолжающуюся до пяти лет, с характерной для заболевания клинической картиной, когда костный мозг постепенно перестаёт продуцировать нормальные клетки крови, увеличивается в размерах селезёнка, изменённые клетки постепенно проникают в периферийный кровоток;
- терминальную, продолжительность которой не превышает полугода, характеризующуюся распространением раковых клеток во все жизненно важные органы с током крови.
Почему появляется злокачественная патология
Ученым так и неясны некоторые причины возникновения лейкоза у детей. Однако существуют некоторые теоретико-практические обоснования ответа на вопрос, почему дети болеют лейкозом. Выделяют следующие причины лейкоза у детей:
- Генетическая предрасположенность. Формируются патологические гены в результате внутриутробных хромосомных изменений, производящих при этом вещества, препятствующие созреванию здоровых клеток.
- Вирусное инфицирование организма. В результате перенесенных ребенком болезней вирусной этиологии, например, ветряная оспа, мононуклеоз, ОРВИ и др., вирусы встраиваются в клеточный геном.
- Иммунодефицит. Иммунная система не справляется с уничтожением чужеродных организмов и перестает уничтожать собственные патологические клетки, включая злокачественные.
- Радиационное излучение приводит к мутации кровяных клеток. К факторам риска относится облучение матери (рентген, томография) в период вынашивания плода, а также проживание в радиоактивной зоне.
- Пагубные привычки родителей, особенно матери. Курение, употребление алкоголя и наркотическая зависимость.
- Вторичный лейкоз после перенесенной лучевой или химиотерапии при другом онкозаболевании.
Развивается также лейкоз у детей по причине образования озоновых дыр в результате активного солнечного излучения. Причины лейкемии у детей кроются также в генетических патологиях, таких как синдромы Дауна, Блума и др., а также полицитемия.
Диагностика
Основными процедурами в диагностике лейкоза являются лабораторные анализы крови: общий, биохимический, генетический.
Не менее важны исследования пункции костного мозга и цереброспинальной жидкости:
- цитогенетическое, выявляющее атипичные хромосомы, характерные для изменённых клеток;
- цитохимическое, позволяющее выявить на ранней стадии острую форму заболевания;
- иммунофенотипическое, в результате которого становится понятно, какие типы клеток подверглись злокачественному изменению;
- миелограмма, позволяющая определить стадию заболевания и динамику процесса.
Одновременно пациенту назначают инструментальные исследования внутренних органов — УЗИ, КТ, МРТ, чтобы определить лейкозную инфильтрацию.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1. Клинические рекомендации Министерства здравоохранения Российской Федерации «Острый лимфобластный лейкоз», 2021. 2. Bernbeck B., Wüller D., Janssen G., Wessalowski R., Göbel U., Schneider D.T. Symptoms of childhood acute lymphoblastic leukemia: red flags to recognize leukemia in daily practice. Klin Padiatr. Nov-Dec 2009;221(6):369–73. doi: 10.1055/s-0029-1239538. Epub 2009 Nov 4. PMID: 19890789 (https://pubmed.ncbi.nlm.nih.gov/19890789/). 3. Lyengar V., Shimanovsky A. Leukemia. StatPearls. Publishing LLC 2020. PMID: 32809325 (https://www.ncbi.nlm.nih.gov/books/NBK560490/). 4. Соколова Т.А., Котловский Ю.В., Дубынина Е.В., Ивановская О.В., Веселова В.К., Кузнецова Е.Ю. Цитогенетическая диагностика при онкогематологических заболеваниях. Академия Естествознания, 2012. ISBN: 978-5-91327-211-9. 5. Клинические рекомендации Министерства здравоохранения Российской Федерации «Острые миелоидные лейкозы», 2020. 6. Lee J.W., Chung N.G. The treatment of pediatric chronic myelogenous leukemia in the imatinib era. Korean J Pediatr 2011 Mar;54(3):111–6. doi: 10.3345/kjp.2011.54.3.111. PMID: 21738540 (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3120996/). 7. Dvorak C.C., Loh M.L. Juvenile Myelomonocytic Leukemia: Molecular Pathogenesis Informs Current Approaches to Therapy and Hematopoietic Cell Transplantation. Front Pediatr. 2014;2:25. doi: 10.3389/fped.2014.00025. PMID: 24734223 (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3975112/). 8. Davis A.S., Viera A.J., Mead M.D. Leukemia: an overview for primary care. Am Fam Physician. 2014 May 1;89(9):731–8. PMID: 24784336 (https://pubmed.ncbi.nlm.nih.gov/24784336/). 9. National Cancer Institute, Advances in Leukemia Research, May 29, 2020 (https://www.cancer.gov/types/leukemia/research). 10. Whitehead T.P., Metayer C., Wiemels J.L., Singer A.W., Miller M.D. Childhood Leukemia and Primary Prevention. Curr Probl Pediatr Adolesc Health Care. 2021 Oct;46(10):317–52. doi: 10.1016/j.cppeds.2016.08.004. PMID: 27968954 (https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5161115/).
Программа La Fondation La Roche-Posay (Ля Фондейшн Ля Рош Позэ) и CCI (Международная Ассоциация по борьбе с детским раков) прилагают все усилия, чтобы гарантировать, что предоставленная информация является точной и актуальной на момент публикации. Мы не несем ответственность за информацию, предоставленную третьими лицами, в т.ч. теми, на которых ссылаемся или выделили в данной публикации. Информацию в данной публикации следует использовать как дополнение к соответствующим профессиональным консультациям в ваших конкретных обстоятельствах.
Лечение
После обнаружения лейкоза лечение выбирается в соответствии с формой и стадией заболевания, уровнем поражения жизненно важных органов, возрастом, общим состоянием организма. Методику лечения выбирает специалист — онколог, онкогематолог, а его целью становится восстановление нормального кроветворного процесса, достижение продолжительной ремиссии, а в идеале — полное излечение.
Выбор метода во многом зависит от формы патологии. При остром течении болезни хороший эффект даёт химиотерапия, в случаях хронического заболевания наиболее действенным методом часто становится пересадка костного мозга или лечение стволовыми клетками. Неблагоприятные симптомы купируются проведением дезинтоксикационной и гемостатической терапии, введением здоровых тромбоцитов и лейкоцитов, курсами антибиотиков.
Реабилитация
В перечень клинических рекомендаций при остром лейкозе в период реабилитации входят:
- мероприятия по повышению иммунитета;
- сбалансированное питание;
- дезинтоксикационная терапия;
- восстановление кишечной микрофлоры;
- антистрессовая психотерапия;
- улучшение качества сна.
В период восстановления важно выполнять все назначения лечащего врача-онколога, вовремя и полностью проходить рекомендованные лечебные курсы.
Прогнозы
Успех лечения лейкоза зависит от многих факторов, но в большинстве случаев прогноз благоприятен. Острые формы более сложны, так как стремительное течение заболевания оставляет меньше времени для действий врача. При хронической форме благоприятные исходы, согласно статистике, составляют до 85% случаев.
В любом случае остаются шансы на продолжительную ремиссию и на полное избавление от болезни. У взрослых вероятность позитивного исхода составляет не менее 40%, у детей — до 90%.
Как часто встречаются острые лейкозы у взрослых?
В 2002 году в России выявлено 8149 случаев лейкозов. Из них острые лейкозы составили 3257 случаев, а подострые и хронические — 4872 случая.
По предварительным подсчетам, в 2004 году в США будет диагностировано 33440 новых случаев лейкозов. Приблизительно половина случаев составят острые лейкозы. Наиболее частым типом острого лейкоза у взрослых является острый миелоидный лейкоз (ОМЛ). При этом ожидается выявление 11920 новых случаев ОМЛ.
В течение 2004 года в США от острых лейкозов может умереть 8870 больных.
Средний возраст больных с острым миелоидным лейкозом (ОМЛ) составляет 65 лет. Это заболевание пожилых людей. Вероятность развития лейкоза для 50-летнего человека составляет 1 к 50000, а для 70-летнего — 1 к 7000. ОМЛ чаще возникает среди мужчин по сравнению с женщинами.
Острый лимфобластный лейкоз (ОЛЛ) чаще выявляется у детей, чем у взрослых, причем наиболее часто в возрасте до 10 лет. Вероятность диагностики ОЛЛ у 50-летнего человека составляет 1 к 125000, а для 70-летнего — 1 к 60000.
Афроамериканцы в 2 раза реже болеют ОЛЛ, чем белое население Америки. Риск заболеть ОМЛ у них также несколько ниже, чем у белого населения.
При ОМЛ и ОЛЛ у взрослых можно добиться длительной ремиссии или выздоровления в 20-30% случаев. В зависимости от некоторых особенностей лейкозных клеток прогноз (исход) у больных с ОМЛ и ОЛЛ может быть лучше или хуже.