- Анализы
- Цены
- О нас
- Контакты
Синдром Патау – это хромосомное заболевание, обусловленное наличием лишней хромосомы 13 пары.
Данная патология была открыта в 1657 году ученым Эразмусом Бартолином, однако хромосомная причина была доказана только в 1960 году доктором Клаусом Патау.
Синдром Патау относится к редким патологиям (1:7000-1:10000 случаев), с одинаковой частотой встречается у обоих полов. Наследственная этиология заболевания не доказана, частота возникновения увеличивается с возрастом родителей.
Узнать с точностью 99% о риске синдрома Патау и других хромосомных аномалий, а также пол плода, можно с 9 недель беременности, всего лишь сдав кровь из вены. Подробнее о НИПТ-тесте.
Статистика синдрома Патау
Правильное развитие человеческого организма требует наличия 2 (и только 2) копий аутосомных хромосом человека. Наличие третьей копии хромосомы обычно летально для развивающегося эмбриона. Трисомия 13 относится к узкой группе трисомий, которая включает только три заболевания.
Синдром Патау встречается с частотой 1 на 8000 — 12000 рождений. Хотя непосредственная причина заболевания до сих пор не установлена, риск его возникновения увеличивается с возрастом матери.
Синдром Патау хорошо выражен даже у плода, но полные симптомы патологии становятся видны сразу после рождения ребенка. В большинстве случаев плод с трисомией 13 умирает в матке. Также очень высок процент смертей в неонатальном периоде.
У детей, которые выживают более 1 месяца, наблюдается прогрессирующее нарушение развития. Средняя продолжительность жизни малышей, затронутых этим генетическим дефектом, составляет чуть более 3 лет. Лишь некоторые дети достигают подросткового возраста. Сообщения о случаях синдрома Патау у взрослых людей чрезвычайно редки.
Девушки с синдромом Патау встречаются немного чаще. Вероятно, это связано с более частым замиранием плодов мужского пола в матке.
Краткая историческая справка
Впервые симптомы данной патологии были описаны в 1657 году в работах датского ученого Эразмуса Бартолина. Тем не менее хромосомная природа заболевания была доказана доктором Клаусом Патау в 1960 году (в его честь и был назван синдром).
Случаи подобных врожденных патологий были описаны учеными, которые занимались исследованием племен Тихоокеанских островов. Считается, что учащенные хромосомных мутаций в этой географической области были вызваны радиационным поражением, появившимся после испытаний ядерного оружия.
Причины развития синдрома Патау у плода
Синдром Патау может развиваться в результате самопроизвольного дублирования 13-й хромосомы или, реже, из-за так называемой Робертсоновской транслокации с наличием дополнительной 13 хромосомы, присоединенной к другой хромосоме или когда удвоилась только часть 13 хромосомы.
Робертсоновская транслокация
Если произошла Робертсоновская транслокация, ее носителем, вероятно, является один из родителей, несмотря на то, что сам он здоров. Поэтому наличие транслокации может быть определена по родительскому кариотипу (анализ крови).
Иногда возникает явление мозаицизма. Это предполагает наличие дополнительной хромосомы 13 только в некоторых клетках организма. В этом случае тяжесть заболевания зависит от соотношения «здоровых» и аномальных клеток.
Виды патологии
На сегодняшний день выделяют несколько форм данного заболевания.
- Простая форма. В данном случае нарушения происходят на ранних этапах развития зародыша. При этом каждая клетка организма содержит в себе лишнюю хромосому в тринадцатой паре.
- Мозаичная форма. Подобные изменения происходят уже на более поздних этапах развития плода. При этом некоторые органы состоят лишь из здоровых клеток, в то время в других тканях и органах содержатся патологически измененные клетки. При данной форме заболевания симптомы могут быть менее выраженными.
Симптомы синдрома Патау
Синдром Патау обычно диагностируется после рождения на основании наличия врожденных дефектов и неврологического обследования. Наиболее чувствительные к наличию аномалий в генетическом материале — центральная нервная система и система кровообращения.
Дети с синдромом Патау вскоре после рождения получают низкий балл по шкале Апгар. Врожденные дефекты, наблюдаемые сразу после рождения:
- заячья губа и / или небо;
- полное отсутствие или деформация носа;
- микроцефалия, микроофтальмия (маленькие глаза), анофтальм (без глазных яблок);
- гипотелоризм (уменьшение расстояния между глазными яблоками);
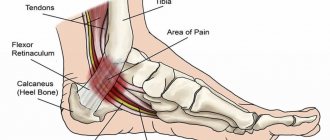
- деформация стоп (отсутствие или реверсирование продольных сводов стопы, позиционирование стопы в подошвенном сгибании, с поднятой передней частью), полидактилия (дополнительные пальцы рук и ног);
- пупочная грыжа и дефекты нервной трубки;
- В 80% случаев наблюдаются пороки сердца, то есть открытый артериальный проток, дефект межжелудочковой и / или межпредсердной перегородки и декстрокардия (положение сердца на правой стороне грудной клетки);
- Часто встречается голопрозенцефалия, то есть ситуация, когда мозг не был полностью разделен на левое и правое полушария. Это причина серьезных неврологических расстройств.
Отсутствие носа
Полидактилия
Пупочная грыжа
Из-за высокого риска смерти сразу после рождения любые возможные решения относительно операции (например, реконструкция неба) откладываются на более поздний период жизни ребенка.
К наиболее распространенным причинам смерти у детей с синдромом Патау относятся: сердечно-сосудистая недостаточность, врожденные пороки сердца и пневмония. Люди с этим врожденным расстройством имеют тяжелую умственную отсталость и задержку развития. Эти дети подвергаются повышенному риску рака.
Прогнозы для маленьких пациентов
На сегодняшний день крайне опасным считается синдром Патау. Кариотип ребенка изменить невозможно и прогнозы для детей крайне неблагоприятны. Очень часто беременность заканчивается выкидышем.
Если малыш все же рождается, то, согласно статистике, редко доживает до одного года. Лишь в некоторых развитых странах у врачей и родителей есть возможность продлить жизнь ребенка до 4-5 лет. К сожалению, на сегодняшний день медицина не может предложить эффективные методы профилактики или лечения.
Когда можно обнаружить заболевание?
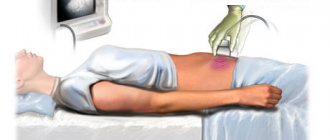
В некоторых случаях аномалии, указывающие на синдром Патау, можно обнаружить с помощью тестов, проводимых в первом триместре беременности. Для этого назначается УЗИ с оценкой просвечивания шеи и тест PAPPA.
УЗИ
При обнаружении патологии доктор порекомендует сделать аборт. Метод прерывания беременности зависит от того, на какой стадии беременности была диагностирована патология.
Если подозрение на синдром Патау появляется только после рождения ребенка, необходимо будет провести цитогенетические анализы, которые позволят поставить окончательный диагноз. Из-за частого возникновения пороков сердца ребенку также необходимо сделать УЗИ сердца. Часто требуются дорогие методы визуализации: компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), выявляющие нарушения в мозге и почках.
В течение всего диагностического процесса чрезвычайно важна помощь центра генетического консультирования, где родители имеют возможность получить:
- информацию по механизму возникновения дефекта (спонтанная трисомия или ношение дополнительного фрагмента хромосом у одного из родителей);
- прогноз по состоянию ребенка;
- информацию по риску возникновения дефекта у последующих детей и т. д.
Лечение
Обычно лечение синдрома Патау назначается каждому ребенку индивидуально, если это возможно. Часто проводят хирургическое вмешательство с целью корректирования врожденных пороков. Назначается общеукрепляющая терапия для восстановления уровня иммунитета и остальных важных функций организма.
Каждое лечение проводится от конкретных физических проблем, которые присутствуют у ребенка при рождении. Но однозначно без оперативного вмешательства не обойтись. При этом заячью губу или волчью пасть можно исправить с помощью хирургии, а в дальнейшем таким детям необходима неоднократная помощь логопеда, профессиональная и физическая терапия. Поэтому ребенку необходимо обеспечить соответственный уход и полноценное питание.
Но все же полноценно вылечить данное заболевание невозможно, так как оно возникает на генетическом уровне, откорректировать который не представляется возможным в меру множества трудностей.
Будет ли болеть следующий ребенок?
Риск возникновения синдрома Патау у последующих детей тесно связан с первопричиной заболевания у первого ребенка, а также с возрастом матери.
В случае спонтанной трисомии риск развития трисомии 13 (и трисомии 21 и 18, то есть синдрома Дауна и синдрома Эдвардса, соответственно) увеличивается на 0,5% по сравнению с уже существующим риском, связанным с возрастом матери.
В случае транслокации Робертсона, вероятность повторения ситуации может варьироваться от нескольких процентов до 100%. Риски определяются индивидуально на основании результатов генетических тестов.
ЗАПИСЬ НА ПРИЕМ
[contact-form-7 id=»296" title=»Без названия»]
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Диагностические мероприятия
Диагностика данной патологии, как и любого другого генетического заболевания, проводится пренатально и постнатально. Внутриутробное обнаружение подобных аномалий позволяет сопоставить возможные риски рождения больного ребенка. Методы пренатальной диагностики делятся на инвазивные и неинавазивные.
Неинвазивные методы считаются безопасными. Чтобы обнаружить генетическую аномалию, не требуется материал плода. Ультразвуковое исследование плода и допплерография маточно-плацентарного кровотока рекомендованы всем беременным женщинам. Диагностика с помощью УЗИ является достоверной на 100%.
Стандартный пренатальный скрининг включает анализ крови на биохимические маркеры. Полученные результаты соотносят с возрастом беременной женщины и сроком гестации. Если полученные данные выходят за пределы нормальных значений, врачи рекомендуют прервать беременность. Для анализа необходима венозная кровь беременной женщины, в которой имеются фрагменты генетической структуры плода.
Инвазивные методы включают:
- Биопсию ворсин хориона, позволяющую диагностировать недуг с 8 по 12 неделю беременности. Одну из плодных оболочек берут на анализ с помощью пункционной иглы. Для исследования достаточно небольшого количества материала.
- Амниоцентез — забор околоплодных вод специальной иглой через брюшину для проведения клеточного анализа. Метод актуален с 14 по 18 неделю беременности. Исследование проводится под контролем УЗИ. Клетки, содержащие ДНК плода, проверяют на наличие генетических заболеваний.
- Кордоцентез — исследование пуповинной крови плода, позволяющее определить генетические аномалии с высокой точностью. Проводится оно после 20-й недели гестации.
Несмотря на высокую точность и надежность инвазивных методов, их применяют только в крайних случаях. Внедрение в организм беременной женщины и проникновение в оболочки плода несет определенный риск. Любое неверное движение специалиста, проводящего процедуру, может привести к внутриутробной гибели плода.
Диагноз устанавливают после определения кариотипа младенца путем КФ-ПЦР. Только анализ ДНК позволяет подтвердить или опровергнуть предполагаемый диагноз. С помощью хромосомных исследований можно определить, есть ли у ребенка трисомия 13, наследственная ли у аномалии этиология или она обусловлена спонтанной внутриутробной мутацией. Чтобы оценить риски и суметь предотвратить подобные мутации, родители должны пройти подробное генетическое исследование, которое дает 100%-ный результат. Генетическая экспертиза проводится, даже если произошла внутриутробная смерть плода, с целью предотвращения синдрома при повторной беременности.
Постнатальная диагностика заключается в обследовании новорожденного неонатологом и выявлении яркой и специфичной симптоматики. Больным детям показано тщательное всестороннее обследование, включающее следующие инструментальные методики:
- Кардиографию – электрокардиографию, фонокардиографию, коронарографию, магнитокардиографию;
- УЗИ внутренних органов, расположенных в абдоминальной полости и малом тазу: поджелудочной железы, почек, мочеточников, органов репродуктивной системы;
- Нейросонографию — УЗИ головного мозга;
- Томографическое исследование мозговых структур — КТ или МРТ.
Больным детям обычно требуется консультация врачей — специалистов в области офтальмологии, отоларингологии, неврологии, детской хирургии, генетики, эндокринологии, психиатрии.