Печеночная энцефалопатия
Терапия печеночной энцефалопатии является сложной задачей, и начинать ее нужно с устранения причин этого состояния, лечения острой либо хронической печеночной недостаточности. В схему лечения печеночной энцефалопатии включают диетотерапию, очищение кишечника, снижение уровня азота, симптоматические мероприятия.
Следует снизить количество поступающего с пищей белка до 1г/кг/сут. (при условии переносимости такого рациона пациентом) на достаточно длительное время, так как у некоторых больных возврат к нормальному содержанию белка вызывает повторное появление клиники печеночной энцефалопатии. На время диеты назначаются препараты аминокислот, ограничивается содержание соли.
Для обеспечения эффективного выведения аммиака с калом необходимо достигнуть опорожнения кишечника не менее двух раз за сутки. С этой целью производятся регулярные очистительные клизмы, назначаются препараты лактулозы (их прием необходимо продолжить и на этапе амбулаторного лечения). Также улучшает утилизацию аммиака орнитин, сульфат цинка.
Антибактериальная терапия включает назначение препаратов широкого спектра действия, проявляющих активность преимущественно в просвете кишечника (неомицин, ванкомицин, метронидазол и др.). С седативной целью при печеночной энцефалопатии нежелательно назначать препараты бензодиазепинового ряда, предпочтение отдают галоперидолу.
Течение печеночной энцефалопатии может осложниться отеком головного мозга, кровотечениями, аспирационной пневмонией, панкреатитом; поэтому лечение пациентов на 3-4 стадии заболевания должно осуществляться в отделении реанимации.
Прогноз и профилактика печеночной энцефалопатии
Прогноз при печеночной энцефалопатии зависит от нескольких факторов, но в целом неблагоприятный. Выживаемость лучше в случаях, когда энцефалопатия развилась на фоне хронической печеночной недостаточности. При циррозе печени с печеночной энцефалопатией прогноз ухудшается при наличии желтухи, асцита, пониженного уровня белка в крови. При острой печеночной недостаточности прогноз хуже у детей до 10 лет и взрослых после 40 лет, на фоне вирусного гепатита, желтухи и гипопротеинемии. Летальность на 1-2 стадиях печеночной энцефалопатии 35%, на 3-4 стадии – 80%. Профилактика данной патологии заключается в отказе от алкоголя и неконтролируемого приема медикаментов, лечении заболеваний, которые приводят к развитию печеночной энцефалопатии.
Причины гепатоэнцефалопатии при алкогольной зависимости
В основе мозговых нарушений при этом заболевании лежит печёночная недостаточность на фоне гепатита, вызванного алкоголем. Этанол оказывает прямое повреждающее действие на клетки печени. Гепатоциты разрушаются, перестают выполнять ряд своих основных функций. Особенно опасен острый процесс на фоне приёма больших количеств спиртных напитков.
Сбои работы печени приводит к:
- скоплению токсинов избирательно действующих на нейроны;
- изменению кислотно-основных свойств крови, гемостаза;
- отклонениям значений онкотического (создаваемого белками плазмы) и гидростатического давления;
- нарушению электролитного и водного баланса организма.
Указанные патологические процессы становятся причиной угнетения функции астроцитов – клеток, выполняющих роль естественной защиты между тканями нервной системы и крови.
В результате деструкции гепатоцитов и астроцитов в центральной и периферической нервной системе:
- скапливаются необезвреженные яды;
- наступает электролитный дисбаланс;
- формируется сбой работы нейромедиаторов – передатчиков импульсов;
- резко возрастает продукция ликвора – цереброспинальной жидкости, приводящая к выраженному повышению внутричерепного давления;
- отмечаются нарастающие признаки отёка головного мозга.
Особый разрушительный эффект на нервную ткань оказывает:
- аммиак;
- появление ложных нейротрансмиттеров – веществ, замещающих собой основные медиаторы нервной системы, что приводит к недостаточности функций последних;
- некоторые виды жирных кислот и аминокислот.
Источники
- И. Л. Кляритская Печеночная энцефалопатия. 2005. Крымский терапевтический журнал;
- Полухина А.В., Хайменова Т.Ю., Винницкая Е.В. Печеночная энцефалопатия: проблема фармакотерапии. 2021. Медицинский совет;
- Иваников И. О., Сюткин В. Е. Печеночная (порто-системная) энцефалопатия. 2003. Практическая медицина;
- Подымова Светлана Дмитриевна Новые подходы к патогенезу, клинике, лечению печеночной энцефалопатии. 2021. Терапевтический архив;
- Цапяк Т. А., Клопотий Е. В., Вильцанюк И. А. Печеночная энцефалопатия и возможности ее медикаментозной коррекции. 2007. Крымский терапевтический журнал;
- Полунина Т. Е., Маев И. В. Печеночная (порто-системная) энцефалопатия. 2011. Медицинский совет.
Видео с YouTube по теме статьи:
Клиническая картина
В настоящее время выделяют три клинических варианта ПЭ [2, 3]:
1. Субклиническая энцефалопатия
Субклиническая ПЭ характеризуется отсутствием клинических симптомов, однако при дополнительных исследованиях выявляется ряд нервно-психических нарушений (ухудшение познавательных способностей, утрата тонких моторных навыков, устанавливаемых только при помощи психометрических тестов). Согласно литературным данным, у больных ЦП субклиническая ПЭ выявляется в 50–70 % случаев. У больных ЦП с портосистемным шунтированием ПЭ может быть эпизодической со спонтанным разрешением или интермиттирующей, длящейся многие месяцы и даже годы.
2. Хроническая энцефалопатия
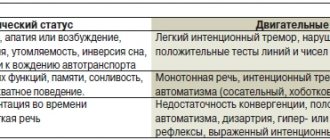
Эта форма ПЭ делится на три стадии (табл. 2). При I стадии клинически наблюдаются малозаметное изменение личности, рассеянность, сниженное внимание, неспособность сосредоточиться, легкая атаксия, нарушения сна.
Стадия II проявляется усталостью, сонливостью, апатией, монотонной речью, неадекватным поведением с заметными изменениями в “структуре” личности, нарушениями ориентации во времени, наличием интенционного тремора, рефлексов орального автоматизма, атаксией.
Для III стадии ПЭ характерны выраженная дезориентация во времени и пространстве, бессвязная речь, агрессия, гипо- или гиперрефлексия, патологические рефлексы (Гордона, Жуковского), выраженный интенционный тремор, ригидность мышц. При неадекватном лечении ПЭ возможно наступление печеночной комы, которая характеризуется отсутствием сознания, исчезновением реакций на болевые раздражители. Отмечается ригидность мышц конечностей и затылка, маскообразное лицо, патологические рефлексы (Бабинского, Гордона, Жуковского). Иногда выявляются хватательный и хоботковый рефлексы [5].
Помимо психоневрологических симптомов для комы характерны клинические проявления печеночно-клеточной недостаточности – желтуха, печеночный запах, асцит, геморрагические симптомы. Причинами летальных исходов являются отек мозга, отек легких, гепаторенальный синдром, инфекционно-токсический или гиповолемический шок.
3. Острая ПЭ
Может развиться у пациентов с тяжелой желтухой на фоне асцита при выраженных некротических процессах в печени, а также у больных фульминантной печеночной недостаточностью. Острая ПЭ может сопровождаться развитием печеночной комы.
Формы заболевания
В зависимости от этиологического фактора выделяют несколько типов печеночной энцефалопатии:
- тип А – обусловлен острой печеночной недостаточностью;
- тип В – вызывается попаданием в кровоток нейротоксинов из кишечника;
- тип С – связан с циррозом печени.
По скорости нарастания симптомов печеночная энцефалопатия подразделяется на две формы:
- острая – развивается стремительно, сопровождается выраженными психическими расстройствами;
- хроническая – симптоматика нарастает медленно, на протяжении месяцев, а порой даже лет.
Какие симптомы характерны
Симптомы печёночной энцефалопатии:
- раздражительность;
- апатия;
- снижение работоспособность;
- заторможенность, вплоть до нарушения сознания;
- снижение памяти;
- тошнота;
- нарушение сна: сонливость днем и бессонница в ночное время;
- одышка;
- фиксированный взгляд;
- потеря интереса к ранее любимым вещам;
- чередование раздражительности с чрезмерно весёлым настроением;
- нарушение письма;
- невозможное выполнение простых заданий, например, последовательное связывание чисел (тест Рейтана);
- речь замедленная и монотонная.
На ранних стадиях печёночной энцефалопатии у пациентов могут отмечаться лишь незначительные изменения в поведении, которые окружающие могут списать на последствия употребления алкоголя:
- нарушение внимания,
- заторможенность и замедление выполнения повседневных привычных дел,
- замедление психомоторных процессов,
- повышенная раздражительность,
- эмоциональная неустойчивость,
- агрессия,
- затруднение при выполнении мелких движений руками.
Диагностика гепатоэнцефалопатии
При алкогольном характере поражений печени и головного мозга врача интересует:
- симптоматическая картина;
- установление степени тяжести недуга;
- стадия процесса.
На основании полученных данных, при опросе и осмотре доктор назначает дополнительные виды диагностики печеночной эгцефалопатии.
К ним относятся:
- Развернутый клинический анализ крови с определением содержания эритроцитов, лейкоцитов, гемоглобина, тромбоцитов.
- Данные биохимии с печеночными пробами, билирубином, щелочной фосфатазой, гамма-глобулинтрансферазой.
- УЗИ паренхиматозных органов брюшной полости. Особенно специалиста интересует состояние печени, поджелудочной железы, почек.
- Компьютерная томография – наиболее информативный метод рентгендиагностики.
- МРТ в сомнительных случаях, в качестве дополнительного диагностического способа.
- Пункционная биопсия как самый точный вариант дифференциальной диагностики.
Течение, жалобы и симптомы печёночной энцефалопатии при алкоголизме
ПЭ может протекать в острой и хронической форме. Первая развивается в течение нескольких часов или суток. Второму варианту свойственно медленное течение, иногда продолжающееся не один год.
Стадии печеночной энцефалопатии:
- Начальных изменений (компенсации). Пациенты отмечают расстройства сна, повышенную немотивированную раздражительность, приступы апатии, общего упадка сил. При осмотре врач определяет желтушность слизистых оболочек, реже – кожи.
- Клинических проявлений (субкомпенсации). Психические сбои усугубляются. К ним присоединяется выраженная агрессивность. Выявляются мышечные (хлопающие) подергивания при напряжении – астериксис. Амплитуда этих болезненных движений широкая и наблюдается как в конечностях, так и мышцах шеи, туловища. Поражение центра терморегуляции дает периодические и ничем необоснованные повышения и понижения температуры. Имеют место нарушения интеллектуальных способностей. Больной становится забывчивым, не может читать и писать, рассеянно и неуверенно смотрит вокруг себя. В определённые периоды отмечается фиксация взгляда. Специфический сладковатый (печёночный) запах, исходящий от болящего свидетельствует о расстройстве обмена веществ.
- Терминальная (декомпенсации). В этой фазе болезни развиваются нарушения сознания. Среди основных симптомов – дезориентация, агрессивность которой постепенно доходит до сопорозного статуса. Для него характерно угнетение сознательных функций, но сохранение рефлексов. В исходе сопора формируется кома – полностью бессознательное состояние с полным угнетением рефлекторной деятельности организма, которую предваряет судорожный синдром. Именно в этот момент погибает большинство больных.
Общие данные
Патология печени крайне редко осложняется печеночной энцефалопатией. Однако, если болезнь все-таки была обнаружена, исход ее почти всегда трагичный: для 2/3 заболевших энцефалопатия заканчивается смертью. Заболевания печени хронического характера чаще осложняются печеночной энцефалопатией, чем острые. Они являются потенциально обратимыми, но в значительной степени влияют на трудоспособность, образ жизни пациента.
Современная медицинская наука пока не имеет четкого представления о причинах развития заболевания, но последние исследования позволяют надеяться на решение этой проблемы в скором времени. Раскрытие механизмов возникновения болезни будут способствовать разработке эффективного плана лечения, которое не только уменьшит количество смертельных исходов, но значительно улучшит качество жизни заболевших.
Этиология
Основной причиной болезни являются:
- цирроз печени: это самый неблагоприятный вариант, так как по статистике, в течение года после манифестации энцефалопатии, умирают до 50% пациентов с цирротическим повреждением гепатобилиарной системы, а на протяжении 5 лет — до 80%;
- вирусные гепатиты В и С.
К факторам риска относят:
- пожилой возраст и, соответственно, более тяжелое течение заболеваний печени;
- сопутствующую язвенную болезнь желудка и гастрит с повышением концентрации H.pylori (предполагают, что эти патологии ЖКТ провоцируют усиленную выработку аммиака);
- снижение моторики толстого кишечника;
- чрезмерное употребление в пищу белка;
- употребление алкоголя, длительный прием гепатотоксичных лекарственных средств (в частности, это противоопухолевые препараты, иммунодепрессанты и т.д.), диуретиков;
- хронические метаболические и электролитные нарушения, связанные с какой-либо тяжелой лихорадкой, воспалительным процессом (в том числе аутоиммунной природы).
Печеночную энцефалопатию, обусловленную патологией гепатобилиарной системы, называют «истинной» или «эндогенной». Она развивается как результат некроза большей части паренхимы печени и, как следствие, снижения ее детоксикационной функции. Однако в некоторых случаях из-за необратимых изменений формируются шунты (своего рода «альтернативные» сосуды) между системами портального и общего кровообращения. В результате токсичные продукты метаболизма попадают сразу в системный кровоток и, соответственно в головной мозг, минуя печень. Такая форма недуга называется портосистемной.
Неврологическая симптоматика заболевания развивается из-за влияния следующих факторов:
- Накопление эндогенных нейротоксинов (аммиака, меркаптанов, фенолов и т.д.).
- Нарушение синтеза и баланса аминокислот.
- Дисбаланс нейротрансмиттеров (в частности, снижение уровня дофамина и норадреналина, повышение концентрации серотонина и γ-аминомасляной кислоты).
- Повышение активности бензодиазепиновых рецепторов.
- Повышение проницаемости гематоэнцефалического барьера для токсичных веществ.
- Патологии энергетического обмена.
Но ведущую роль в патогенезе играет именно влияние аммиака — одного из сильнейших нейротоксических метаболитов. В норме синтез этого соединения происходит именно в печени в результате биохимической трансформации аминокислот, в гораздо меньшем количестве он образуется в мышцах, почках и пищеварительном тракте.
Но печень является не только основным «источником» аммиака, но и органом, где происходит его обезвреживание за счет синтеза мочевины, глутамина и других соединений. Соответственно, чем серьезнее поражение гепатобилиарной системы, тем выше уровень аммиака.