Характер и продолжительность боли
Кратковременная боль (обычно локализуется в области пупка справа и слева), проходящая без приема обезболивающих, часто спровоцирована неврозом и сопровождается диареей (поносом). Срочное врачебное вмешательство не требуется. Однако при повторных эпизодах стоит записаться на прием к терапевту. Возможно, потребуется консультация невролога.
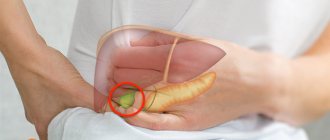
Впервые возникшая острая боль в животе справа — серьезный повод обратиться за медицинской помощью. Болевые ощущения в верхней части брюшной полости справа могут указывать на желчную колику и язвенную болезнь.
Яростная (наиболее интенсивная) боль в животе с правой стороны возникает при движении камня по мочеточнику из правой почки. Приступ почечной колики сопровождается рвотой, метеоризмом, частыми позывами к мочеиспусканию и отхождением малого количества мочи. В тяжелых случаях снижается артериальное давление, пациент теряет сознание. При малейшем подозрении на приступ почечнокаменной болезни следует вызвать скорую помощь.
Сильная болезненность внизу живота с правой стороны часто ассоциируется с аппендицитом. Однако в начальной стадии воспаления аппендикса боль ноющая (менее интенсивная в положении лежа на правом боку с согнутыми ногами), усиливается со временем и отдает в желудок и справа от пупка. В дальнейшем болевой синдром нарастает, живот становится твердым.
Схваткообразные боли в животе возникают при воспалении кишечника (включая кишечные инфекции, например, сальмонеллез) и отравлении. Болевые ощущения локализуются в области пупка, сопровождаются тошнотой/рвотой, поносом, повышением температуры и интоксикацией (слабость, боли в мышцах, головная боль). При заболеваниях толстой кишки (восходящей её части, расположенной в правом боку) боли возникают во время движения каловых масс и часто сопровождаются запором/поносом, вздутием живота.
Резкие боли в правом подреберье, усиливающиеся на вдохе, характерны для правостороннего плеврита, осложняющего течение пневмонии. При этом наблюдаются все симптомы поражения легких: повышение температуры, одышка, кашель.
На пульсирующую боль у пупка справа или слева часто жалуются люди, ведущие сидячий образ жизни. Неприятные ощущения связаны с застоем крови и быстро проходят после разминки. Однако при постоянной пульсации в животе следует нельзя исключать аневризму брюшной аорты.
При возникновении острой боли в животе вызовите неотложную помощь!
Тянущая, ноющая боль в брюшной области справа указывает на хроническое воспаление. Неприятные ощущения возникают периодически или носят постоянный характер. При болезни Крона боль часто локализуется в правой подвздошной области (справа, внизу) и имитирует аппендицит.
Для пиелонефрита характерны тупые боли в спине, отдающие вниз живота, паховую область и ногу на стороне пораженной почки. При этом больной страдает от сильной интоксикации. При хроническом воспалении появляются отеки на ногах, высокое а/д трудно снизить обычными гипотензивными средствами.
Ноющая боль в правом подреберье после приема пищи, тошнота, тяжесть и распирающие ощущения в области живота (в верхней его части с правой стороны), отсутствие аппетита характерны для хронического холецистита и воспаления печени. При гепатите и циррозе появляется желтуха, темная моча, обесцвеченный кал.
Боль может указывать на онкопатологию. Однако в большинстве случаев начальная стадия рака протекает безболезненно. Пациент отмечает потерю веса без видимой причины, отсутствие аппетита, извращение вкуса, нестабильный стул (чаще диарею), фрагменты непереваренной пищи в кале, желтуху (при раке печени). Интенсивный болевой синдром указывает на распространение злокачественного процесса.
Причины болей в правом подреберье
Дискинезия желчевыводящих путей
При гиперкинетическом варианте дискинезии ЖВП преобладает коликообразная боль в правом подреберье, развивающаяся спустя 20-30 минут по завершении еды. Болевой приступ может провоцироваться физической нагрузкой, стрессами. Схваткообразным болям сопутствуют тошнота, а затем и рвота. Неприятные ощущения проходят самостоятельно либо снимаются спазмолитиками. Между приступами общее самочувствие хорошее, болезненности под ребрами справа нет.
Гипокинетическая дискинезия характеризуется постоянными ноющими болями, чувством тяжести и распирания в подреберье. Употребление жирной пищи усиливает болезненность. При прощупывании правых верхних отделов живота человек ощущает тупую боль. При этой форме дискинезии возникают выраженные диспепсические нарушения. Больные предъявляют жалобы на горечь во рту, отрыжку, снижение аппетита.
Гепатит
Боль в правом подреберье — типичный симптом, выявляемый при всех видах гепатита. Наблюдается тупая болезненность и чувство давления в указанной области, обычно не связанные с приемом пищи или стрессом. Для острого гепатита характерны резкие боли, которые усугубляются при пальпации живота в зоне подреберья. Болевой синдром дополняется диспепсическими расстройствами, признаками интоксикации, желтухой.
Хронический холецистит
При воспалении желчного пузыря ощущается умеренная боль в подреберье, которая сохраняется несколько дней и даже недель. Типична иррадиация болевого синдрома в лопатку, поясницу, правое надплечье или плечо. Усилению болей способствует прием жирных и острых блюд, газированных напитков. Заболевание протекает с периодами ремиссии, во время которых болезненные ощущения исчезают, а пациентов беспокоит только дискомфорт или тяжесть под правой реберной дугой.
При бескаменном холецистите симптомы менее выражены, общее состояние остается удовлетворительным. Как правило, на первый план выходят диспепсические расстройства. При хроническом калькулезном холецистите помимо тупой болезненности могут возникать сильные болевые приступы. В таком случае боли становятся схваткообразными, резкими. Кроме них отмечаются сильная тошнота, рвота с желчью, субфебрилитет.
Печеночная колика
Симптоматика обусловлена обострением желчнокаменной болезни. Человек испытывает мучительную боль, которая может иметь схваткообразный, режущий, раздирающий или жгучий характер. В момент приступа больной ложится на бок, поджав ноги к животу, либо мечется по постели, чтобы найти удобное положение. Патогномонична иррадиация болезненных ощущений в правое плечо и лопатку. Клиническая картина дополняется тошнотой, рвотой желчью, метеоризмом.
Боль в правом подреберье
Желчный перитонит
Вначале появляется резкая болезненность в правом подреберье с иррадиацией в соответствующую лопатку и плечо. Пациент лежит неподвижно на боку, колени подтягивает к брюшной стенке. При ощупывании правых отделов живота боли усиливаются. На второй стадии желчного перитонита болевой синдром сохраняется, открывается многократная рвота, нарастает интоксикация. Если человек не обращается за медицинской помощью, наступает терминальная фаза, когда боли стихают из-за гибели нервных окончаний.
Паразитарные инвазии
При эхинококкозе печени болевой синдром постепенно нарастает. Сначала больного беспокоит тяжесть, дискомфорт, особенно после употребления больших объемов пищи. Увеличение размеров эхинококковой кисты сопровождается усилением болей. Характерно развитие симптоматики после физической нагрузки. Боли в правом подреберье встречаются и при других инфекциях: амебиазе, описторхозе, аскаридозе.
Цирроз печени
Длительное время протекает малосимптомно. Пациенты испытывают периодическую тупую боль в правых отделах живота, провоцируемую нарушениями диеты или употреблением алкоголя. Отмечаются быстрое насыщение, тяжесть под ребрами по окончании еды. При осложнении цирроза портальной гипертензией боли распространяются на эпигастральную и околопупочную области.
Рак печени
Болезненные ощущения в правом подреберье обусловлены увеличением размеров опухоли и растяжением печеночной капсулы. Они беспокоят человека постоянно, не связаны с внешними провоцирующими факторами. Для онкологической патологии типична тупая боль, чувство распирания и тяжести в правом боку. При злокачественном перерождении печеночных тканей наблюдается прогрессирующее похудение, симптомы диспепсии, анемия и геморрагический синдром.
Гемолитические анемии
Постоянные тупые боли справа под ребрами характерны для токсических анемий, вызванных действием отравляющих веществ или лекарственных препаратов. Реже болезненность живота под реберной дугой справа служит признаком пароксизмальной ночной гемоглобинурии, аутоиммунных повреждений эритроцитов. Сильные боли в области печени возможны при обострениях наследственных анемий — мембранопатий, ферментопатий, гемоглобинопатий.
Сердечная недостаточность
Дискомфорт и боли в правом подреберье типичны для дисфункции правого желудочка сердца, когда происходит застой крови в венозном русле. Больные жалуются на распирание в животе, усиливающееся при активных движениях, после еды. Помимо болевого синдрома определяются отеки нижних конечностей, одышка и быстрая утомляемость при физической нагрузке, набухание шейных вен.
Отраженные боли
Зачастую при локализации патологического процесса в правой подвздошной области наблюдается иррадиация болезненности в подреберье, что обусловлено особенностями иннервации. Боли имеют острый, колющий, тупой или сжимающий характер. Если симптом вызван хирургической патологией, развиваются нестерпимые болезненные ощущения, резко усиливающиеся при надавливании на стенку живота. Самые частые причины иррадиирующей боли:
- Аппендицит.
Такая локализация болевого синдрома типична для ретроцекального расположения червеобразного отростка. Ощущаются интенсивные боли в правом верхнем квадранте живота, тошнота со рвотой, нарушается стул. - Гинекологические заболевания.
У женщин болезненность справа в подреберье может служить признаком обострения эндометрита или правостороннего аднексита. Часто болевой синдром обусловлен хирургическими патологиями: нарушенной внематочной беременностью, апоплексией правого яичника. - Поражение толстой кишки.
Боли в правом подреберье иногда возникают при колитах, болезни Крона. Они свидетельствуют об обострении. Болевые ощущения могут иррадиировать вправо в подреберье у больных с полипозом, раком толстого кишечника.
Редкие причины
- Заболевания желчного пузыря
: холестероз, полипы, злокачественная опухоль. - Сосудистые патологии
: синдром Бадда-Киари, веноокклюзионная болезнь, инфаркт печени (ишемический гепатит). - Редкие болезни печени
: гепатоптоз, перигепатит. - Поражение гастродуоденальной зоны
: острый и хронический гастрит, гастродуоденит, язвенная болезнь желудка и двенадцатиперстной кишки. - Осложнения беременности
: гестоз, холестаз беременных.
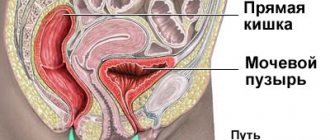
Причины боли в животе справа у женщин
Боли внизу живота у женщин возникают перед месячными и обусловлены сокращениями матки. Неприятные ощущения проходят через 2-3 дня. Нередко на 14-й день от начала менструации в период овуляции (созревание и выход яйцеклетки в полость матки) женщины жалуются на тянущие боли или спазмы внизу живота с одной стороны. При этом отмечается незначительное вздутие, увеличение влагалищных выделений. Состояние не требует врачебного вмешательства. Если боль с одной стороны (справа или слева) не связана с менструальным кровотечением, следует исключить гинекологическую патологию. При этом характер боли поможет поставить предварительный диагноз.
- Острая боль — внематочная беременность, разрыв кисты яичника, аднексит (воспаление придатков). Болевой синдром часто сопровождается кровянистыми выделениями, состояние пациентки стремительно ухудшается.
- Ноющая боль — миома, загиб матки, эндометриоз, киста желтого тела. Болезненность усиливается при половом акте, сопровождается патологическими выделениями из влагалища. Если интенсивность боли резко нарастает и появилась кровь, необходимо срочно обратиться за медицинской помощью.
Важно! Все женщины, обратившиеся с жалобами на боли внизу живота, направляются на консультацию гинеколога.
Боль в правом боку может быть связана с беременностью — растущая матка сдавливает органы брюшной полости. Возникает неприятная, пульсирующая боль, учащенное мочеиспускание, изжога. Зачастую за пульсацию принимают движения плода. Первое осознанное шевеление фиксируется в 18-20 недель, до этого срока движения плода обычно не ощущаются. Боли в животе справа и в паховой области во время беременности обусловлены расхождением тазовых костей. Однако при сильной боли в животе справа у беременной женщины нельзя исключать острую хирургическую патологию: перекрут кисты, кишечную непроходимость, аневризму брюшной аорты.
Важно! При боли внизу живота справа или слева категорически запрещены согревающие процедуры (использование грелки). Это только усилит кровотечение во время менструации, а у беременных может спровоцировать выкидыш. Будущим мама нельзя принимать лекарственные препараты (обезболивающие, спазмолитики) без назначения врача. Многие современные средства негативно влияют на плод и тонус матки.
Схваткообразная боль в животе после родов, усиливающаяся при кормлении грудью — нормальное явление, обусловленное сокращением матки. Однако из-за перерастяжения связочного аппарата в послеродовом периоде нередко образуется пупочная грыжа. Выпячивание брюшной стенки сопровождается болезненными ощущениями в области пупка справа или слева, вздутием и урчанием в животе.
Абдоминальную боль у рожениц могут вызвать запоры. Поэтому важно после родов, проконсультировавшись с врачом, выполнять приседания. Упражнения на пресс ускорят сокращение матки, уменьшат кровопотерю и укрепят брюшную стенку.
Важно! Прием слабительных противопоказан кормящим мамам. Это приведет к поносу у малыша. Дефекацию после родов поможет наладить чернослив, овсянка, кисломолочные продукты и употребление 1 ст. л. подсолнечного масла по утрам. Из лекарственных средств самыми безопасными являются глицериновые свечи.
Нельзя исключать развитие послеродового эндометрита. После кесарева сечения воспаление матки возникает в 43% случаев. Болезнь проявляется повышением температуры, гнойными выделениями и усилением кровотечения, болью внизу живота и в паху. Риск заболевания снижает профилактический курс антибиотиков.
Синдром после холецистэктомии в практике терапевта и гастроэнтеролога
Проблема рецидивирующих болей, которые развиваются или возобновляются после холецистэктомии, в историческом плане появилась недавно, как недавно была проведена и первая холецистэктомия — в 1882 г. немецким хирургом C. Langebuch. Тогда же он сформировал концепцию, которая позволила провести эту операцию: «Желчный пузырь должен быть удален не потому, что он содержит камни, а потому, что он их продуцирует». Привлекательность этой концепции заключается в том, что она создает ложное представление о лечебном действии удаления желчного пузыря, а не о тех издержках, к которым приводит болезнь и которые вынуждают удалять очень важный в функциональном отношении орган. Уже через 40 лет от начала оперативного удаления желчного пузыря стало понятно, что далеко не у всех больных наблюдается улучшение (у части больных боли сохраняются, у части появляются новые ощущения, которые ухудшают качество жизни). В 1926 г. [1] французский хирург Малли-Ги предложил термин «постхолецистэктомический синдром» (ПХЭС), в который вкладывались чисто хирургические аспекты (хирургическая травма протоковой системы печени; оставление длинной культи пузырного протока, операции в «остром периоде» болезни и др.). Сам опыт того времени (6000 холецистэктомий), когда потребовалось провести 497 повторных операций (что составило 8,1%), привел к пониманию того, что даже в чисто хирургическом понятии ПХЭС является неоднородным. Кроме хирургической неоднородности начали фиксироваться функциональные расстройства, основанные не на хирургических ошибках, а на самой операции [1]. Стало ясно, что часть причин связана с недостаточным предоперационным обследованием больных и после операции клинические проявления возвращаются вновь, часть проявлений усугублялась, появлялись новые. Статистика последнего времени (Звягинцева Т. Д., Шаргород И..И., 2011 [7]) показывает, что только у 46,7% оперированных больных наступает улучшение, у 25% операция не приносит облегчения, а у 28% фиксируется возврат приступов [7]. ПХЭС начал все более принимать общемедицинское значение, и в его изучение начали вовлекаться не только хирурги, но и гастроэнтерологи и терапевты [2–4]. С сегодняшних позиций «постхолецистэктомический синдром» является собирательным понятием, которое объединяет самые различные патологические состояния, прямо или косвенно возникающие после холецистэктомии и подчас не имеющие причинной связи с отсутствием у больного желчного пузыря, но сопровождающиеся хронической повторяющейся болью без четкого источника [5, 6]. В то же время Римский конcенсус II (1999 г.) предлагает рассматривать постхолецистэктомический синдром как сугубо функциональное расстройство, характеризующееся дисфункцией сфинктера Одди (ДСО), обусловленное нарушениями его сократительной функции, затрудняющими нормальный отток желчи в двенадцатиперстную кишку при отсутствии органических препятствий.
С этого времени начинается новый (терапевтический) период в изучении ПХЭС и успехи в его лечении начинают в значительной мере зависеть от фармакотерапевтических воздействий.
Из чего складывается и чем объясняется физиология движения желчи:
При наличии желчного пузыря
- печеночной секрецией;
- ритмичной деятельностью сфинктеров терминального отдела общего желчного протока;
- нормальной работой сфинктера желчного пузыря;
- нормальной работой клапана пузырного протока;
- всасывательной функцией слизистой желчного пузыря и протоков.
Все эти анатомо-функциональные образования участвуют в формировании (формируют) градиет давления, который является двигателем желчи. Движение желчи по протоковой системе зависит также от фазы пищеварения:
- вне фазы пищеварения желчь поступает в желчный пузырь в момент закрытия сфинктера Одди (СО), при этом небольшими порциями поступает и в двенадцатиперстную кишку, поэтому СО закрыт непостоянно;
- в фазу пищеварения СО открывается, желчный пузырь сокращается и желчь поступает в двенадцатиперстную кишку, участвуя в эмульгации жиров и активации пищеварительных ферментов, запуская внутрипросветное пищеварение [8, 9].
С удалением желчного пузыря из системы, формирующей градиент давления, исключается очень важное звено этой важной (в значительной мере) саморегулирующейся системы и вся система начинает функционировать по законам патофизиологии.
Основные патогенетические звенья представлены следующими положениями:
- Необходимым условием, обеспечивающим местную саморегуляцию, является наличие СО и желчного пузыря.
- При отсутствии желчного пузыря (холецистэктомия) процесс регуляции и саморегуляции нарушается, основным саморегулирующим образованием становится СО, который при отсутствии желчного пузыря проявляет постоянную готовность к дисфункции.
- Работа СО в значительной мере начинает зависеть от градиента давления (печень, протоки, дуоденум).
- При низком тонусе СО желчь постоянно сбрасывается в дуоденум и в короткие сроки развивается хроническая билиарная недостаточность с расстройством пищеварения жиров.
- У части больных СО проявляет наклонность к спазму, что формирует болевую симптоматику (приступообразную, постоянную).
- В разные периоды времени дисфункция СО может носить разный характер и формировать различную клиническую симптоматику.
- У части больных в разные сроки после холецистэктомии формируется синдром избыточного бактериального роста (СИБР), приводящий к дуоденальной гипертензии, изменяющий градиент давления и пассаж желчи (с застоем в протоках).
- У части больных дуоденальная гипертензия развивается в связи с хронической билиарной недостаточностью и расстройством кишечного пищеварения, приводящим к кишечному гипертонусу.
- У части больных нарушение тонуса кишечника и абдоминальная гипертензия приводят к дуоденожелудочному рефлюксу и рефлюкс-гастриту.
Исходя из вышеизложенного и рекомендаций Римского конценсуса II и III, который рекомендовал рассматривать ПХЭС как следствие дисфункции сфинктера Одди, можно выделить следующие варианты ПХЭС:
- спастический вариант;
- вариант с недостаточностью СО, хронической билиарной недостаточностью и нарушением пищеварения жиров;
- вариант с СИБР, дуоденальной гипертензией, ДСО, застоем желчи в протоках;
- вариант с дисфункцией СО, с хронической билиарной недостаточностью, нарушением пищеварения жиров, кишечной гипертензией, спазмом СО;
- то же с дуоденожелудочным рефлюксом, рефлюкс-гастритом [9].
Исходя из вышеизложенного и опираясь на рекомендации Римского конценсуса II и III, рекомендации общества гастроэнтерологов, мы предложили в 2012 году собственное определение ПХЭС.
ПХЭС следует трактовать как функциональное расстройство, развивающееся после холецистэктомии и в значительной степени связанное с дисфункцией сфинктера Одди не только билиарного, но и панкреатического типа. ПХЭС включает также и другие функциональные расстройства (дуоденостаз, хроническую билиарную недостаточность, синдром избыточного бактериального роста, функциональные кишечные расстройства, дуоденогастральный рефлюкс).
С нашей точки зрения это определение имеет большее практическое значение, так как четкое определяет характер лечения и позволяет все факторы, влияющие на формирование ПХЭС, разделить на две основные группы:
- Cпособствующие (дисфункция сфинктера Одди).
- Разрешающие:
— синдром избыточного бактериального роста; — дуоденальную гипертензию; — хроническую билиарную недостаточность; — кишечную и абдоминальную гипертензию; — дуоденогастральный рефлюкс.
Выделение этих факторов позволяет максимально адекватно составить программу обследования, сформулировать диагноз и назначить лечение.
Статистика
- Ежегодно в мире на желчных путях производится около 2,5 млн плановых и экстренных операций.
- В США ежегодно проводится 600 000 холецистэктомий.
- В России до 2012 года проводилось 340 000 холецистэктомий. В последние 2 года производится по 500 000 холецистэктомий.
- Постхолецистэктомический синдром развивается у 5–40% оперированных больных (и то, и другое правильно и зависит от времени формирования групп, от характера операций) [10].
Приведенные статистические данные очень важны, т. к. они, к сожалению, свидетельствуют о росте операций по поводу желчнокаменной болезни, что, в свою очередь, приводит к росту числа больных, страдающих ПХЭС.
Так как основным фактором, способствующим формированию ПХЭС, является дисфункция СО, то мы бы хотели в настоящем сообщении представить рекомендации Римского конценсуса II и III по этому расстройству. Римский конценсус II (2002) предлагает выделять два клинических типа ДСО:
- билиарный;
- панкреатический.
Билиарный тип имеет три подтипа.
Первый характеризуется приступом болей в правом подреберье (с иррадиацией и без) в сочетании с тремя следующими признаками:
а) подъем АСТ и (или) ЩФ в 2 и более раза при двукратном измерении (во время приступа); б) замедленное выделение контрастного вещества при эндоскопической ретроградной панкреатохолецистографии (ЭРПХГ) (более 45 минут); в) расширение общего желчного протока более 12 мм.
Второй — приступ болей с одним или двумя признаками.
Третий характеризуется только приступами боли.
Панкреатический тип ДСО может быть представлен классическим панкреатитом с эпигастральными болями и повышением сывороточной амилазы и липазы. При менее выраженных формах боли есть, но нет повышения ферментов.
В тех случаях, когда ЭРПХГ исключает отсутствие стриктурной патологии, показана манометрия билиарного и панкреатического сфинктеров.
Римский конценсус III (2006) сохранил основные типы дисфункции, но рекомендовал исключить инструментальные исследования как более опасные, чем сама патология (ЭРПХГ, манометрия).
В связи с этим в диагностический спектр исследований должны входить:
- трансабдоминальная ультрасонография;
- эзогастродуоденоскопия с прицельным осмотром ФС;
- ультразвуковое исследование (УЗИ) с оценкой функционального состояния СО (пищевая и фармакологическая пробы);
- эндоскопическая ультрасонография;
- динамическая эхография;
- динамическая холецистография с Т 99;
- водородный тест;
- рентгенологическое исследование (при подозрении на синдром гастродуоденостаза, клиническим проявлениями которого является тяжесть и боли в эпигастральной области с возможной иррадиацией как в правое, так и левое подреберье, чувство тошноты, быстрого насыщения, рвота, приносящая облегчение).
Рентгенологически фиксируется увеличение в объеме желудка и луковицы двенадцатиперстной кишки, нарушение эвакуации из желудка, преимущественно за счет низкого мышечного тонуса его. Просвет луковицы 12-перстной кишки расширен, замедленно продвижение контраста, фиксируется обратный заброс содержимого из 12-перстной кишки в желудок, перистальтика вялая, пропульсивная способность резко снижена [11].
Установление билиарной недостаточности. Билиарная недостаточность (БН) — это симптомокомплекс нарушения пищеварения, развивающийся либо вследствие уменьшения продукции желчи и желчных кислот, либо вследствие невосполнимых потерь желчных кислот. БН регистрируется путем измерения количества желчи и уменьшения желчных кислот, поступающих в кишечник за 1 час после введения раздражителя.
Для больных после холецистэктомии мы предложили динамическую ультрасонографию с пищевой нагрузкой. Техника ее выполнения следующая.
- Производится поиск и определение диаметра общего желчного протока (ОЖП) натощак.
- Дается пищевая нагрузка: 20 грамм сливочного масла, сыр, сладкий чай — 6,5 г/сахара, белый хлеб.
- Через 30 минут после пищевой нагрузки производится поиск и определение диаметра ОЖП.
- Через 1 час после пищевой нагрузки повторно — поиск и определение диаметра ОЖП.
- Фиксируются также клинические симптомы, их появление, нарастание, длительность или их отсутствие. Все эти данные заносятся в протокол исследования [8].
Трактовка результатов исследования:
Через 30 минут после пищевой нагрузки.
1. Расширение холедоха после пищевой нагрузки может свидетельствовать либо о спазме СО, либо об органическом стенозе. 2. Сокращение диаметра холедоха свидетельствует о нормальном функционировании СО (увеличение синтеза желчи после пищевой нагрузки изменяет градиент давления, и СО открывается — физиологическая реакция). 3. Отсутствие колебаний диаметра холедоха после пищевой нагрузке может свидетельствовать либо о гипотонии СО, либо о СО в связи со спаечным процессом.
Через 60 минут после пищевой нагрузки:
4. Расширение протока нарастает, появляется и усиливается боль. Это, скорее всего, является свидетельством стеноза СО. 5. Сохраняется исходный диаметр холедоха, или имеющееся расширение сохраняется без пар (подтверждает п. 2 — нормально функционирующий СО). 6. Сохраненный исходный диаметр холедоха.
Это исследование вполне отвечает требованиям Римского конценсуса III (чтобы само исследование было не опаснее той патологии, которое диагностируется) и дает информацию, достаточную для принятия лечебного решения.
После установления (подозрения) на наличие хронической билиарной недостаточности определяется ее степень. Характеристика представлена в табл. 1.
Важность этого определения связана с физиологической ролью желчи в пищеварении.
- Нейтрализация кислой пищевой кашицы, поступающей из желудка в 12-перстную кишку.
- Активация кишечных и панкреатических ферментов.
- Эмульгация жиров, благодаря чему действие липазы осуществляется на большей поверхности.
- Активация липазы, что способствует гидролизу и всасыванию компонентов переваривания жиров.
- Облегчает растворение в воде и всасывание растворимых в жирах витаминов А, D, Е, К.
- С желчью из крови выводится билирубин, холестерин, продукты обмена половых гормонов, щитовидной железы и надпочечников.
- Активация перистальтики кишечника.
- Экскретирует соли тяжелых металлов, яды, лекарственные и др. вещества.
Так как проведение дуоденального зондирования после холецистэктомии связано с техническими трудностями, можно в этой трактовке опираться на клинические эквиваленты, представленные в табл. 2.
Наш опыт диагностики и лечения больных ПХЭС
Изучено 140 больных, у которых сохранились, появились, усилились, изменились боли в правом подреберье, эпигастральной области или левом подреберье в разные сроки после холецистэктомии (от 6 месяцев до 19 лет, преимущественно женщины 110/30, возраст от 19 до 74 лет). Характер обследования представлен выше.
В результате проведенного исследования было установлено:
- 60 больных имели либо спазм СО, либо его недостаточность (по преобладающему клинико-инструментальному симптомокомплексу);
- 50 больных имели преобладающую несостоятельность СО с хронической билиарной недостаточностью;
- у 20 больных кроме ДСО фиксировался гастродуоденостаз и СИБР;
- 40 больных — ДСО, билиарная недостаточность, расстройство пищеварения (преимущественно жиров), дисфункция кишечника с повышением внутрибрюшного давления, гастродуоденостаз, рефлюкс-гастрит.
Результаты исследований и анализ клинических проявлений позволили поставить следующие диагнозы (в рамках одной нозологии — ПХЭС).
- Постхолецистэктомический синдром: спастическая дисфункция сфинктера Одди.
- Постхолецистэктомический синдром: гипокинезия сфинктера Одди, хроническая билиарная недостаточность I, II, III ст.
- Постхолецистэктомический синдром: дисфункция сфинктера Одди (билиарного 1, 2, 3; дуоденогастростаз, синдром избыточного бактериального роста 1-й, 2-й, 3-й ст.).
- Постхолецистэктомический синдром: ДСО (билиарного типа), хроническая билиарная недостаточность, расстройство пищеварения (преимущественно жиров), кишечное функциональное расстройство с преобладанием гипертензии, дуоденостаз.
- Постхолецистэктомический синдром: дисфункция сфинктера Одди с преобладанием гиперкинезии, дуоденогастростаз, рефлюкс-гастрит.
После того как диагноз поставлен и расшифрован его патогенез, назначается лечение, общие принципы которого могут быть сведены к следующим положениям.
- Диетотерапия рассматривается как важный компонент лечения. По срокам — диета раннего послеоперационного периода: дробное 6-разовое питание с последним приемом пищи перед сном, ограничение жиров, добавление в рацион продуктов, содержащих клетчатку, овощи и фрукты должны быть термически обработаны. Диета периода функциональной адаптации сохраняет дробность питания с восстановлением имевшихся ограничений. Диета периода некомпенсированной билиарной недостаточности и нарушенного пищеварения жиров. Необходимо восстановление жиров в рационе в сочетании с восполнением желчных кислот и ферментов.
- Фармакотерапия зависит от формы и выраженности ПХЭС (при этом при нимаются в расчет как основная, так и ассоциированная симптоматика):
- антихолинергические средства;
- нитраты;
- блокаторы кальциевых каналов;
- миотропные спазмолитики;
- «регуляторы моторики»;
- противовоспалительная (преимущественно антибиотиками, антибактериальные препараты — невсасывающиеся при установлении СИБР);
- препараты урсодезоксихолевой кислоты (при установлении хронической билиарной недостаточности (ХБН), доза которых зависит от степени ХБН);
- ферментные препараты (при нарушении пищеварения, преимущественно жиров).
- Терапия должна быть перманентной (продолжительность, интенсивность вырабатываются индивидуально).
Собственные данные
Первые 2 варианта ПХЭС — 60 больных (30 мужчин, 30 женщин), возраст от 20 до 77 лет. Сроки холецистэктомии от 6 месяцев до 19 лет. Все больные имели боли в правом подреберье или эпигастральной области, связанные с приемом пищи. Боли возникали в разные сроки после холецистэктомии, у 3 больных носили прогрессирующий характер (у части больных боли носили приступообразный характер, у части были постоянными, ноющими, усиливающими после еды).
Больным проведено УЗИ органов брюшной полости (с пищевой нагрузкой), при этом установлено, что у 23 больных холедох 1,1–1,2 см; у 37 больных холедох был 0,5–0,6 см.
Результаты исследования ОЖП после пищевой нагрузки:
| А) через 30 минут 1 — 25 больных 2 — 21 больной 3 — 14 больных | Б) через 60 минут 4 — 4 больных 5 — 34 больных 6 — 22 больных |
Таким образом, спазм сфинктера Одди или его органический стеноз констатирован у 38 больных, что составило 60,38%, у остальных 22 больных — недостаточность сфинктера Одди. У этой группы больных отсутствовали признаки гастродуоденального стаза и СИБР. Следует отметить, что наклонность СО к спазму характерна для больных в ранние сроки после холецистэктомии (ранний период после операции — 1-й год и начальный период адаптации 1–3 года, в последующие годы чаще фиксировалась недо статочность СО).
Лечение больных с 1-м вариантом ПХЭС — спастическим
Выбор миотропного спазмолитика
Характеристика препаратов, обладающих спазмолитическим эффектом действия, представлена в табл. 3. В ней же представлена зона распространения эффекта, что немаловажно для лечения, так как препарат должен характеризоваться максимально селективным эффектом.
Как видно из представленной таблицы, таким эффектом обладает гимекромон (Одестон).
Одестон (гимекромон) является синтетическим аналогом умбеалоферина, обнаруженного в плодах аниса и фенхеля, которые используются как спазмолитики (папавериноподобный эффект). Второй эффект связан с его взаимоотношением с холецистокинином (на желчный пузырь и протоки влияет как антагонист, на сфинктер Одди оказывает синергический эффект).
Исходная доза Одестона была 200 мг (1 табл.) × 3 раза с возможным повышением дозы до 1200 мг/сутки, продолжительность курса лечения составила 3 недели (в виде монотерапии). У 34 больных боли значительно уменьшились в течение 1-й недели лечения, 11 больных в последующем потребовали увеличения дозы препарата до 800–1000 мг/сутки. У 4 больных несмотря на проводимое лечение боли сохранялись. Отсутствие эффекта было расценено как следствие органического стеноза. Им было проведено контрастное исследование билиарных протоков, установлен стеноз СО (или терминального отдела холедоха), проведена папиллосфинктеротомия с эффектом.
Эти данные позволили заключить, что:
- УЗИ с пищевой нагрузкой у больных после холецистэктомии позволяет установить тип ДСО и выбрать адекватный спазмолитик.
- Одестон является по отношению к СО селективным спазмолитиком и максимально эффективен для лечения 1-го типа ПХЭС (спастического).
- Отсутствие эффекта лечения Одестоном является основанием для контрастного исследования билиарных протоков с целью установления органического стеноза и его степени и последующего хирургического лечения.
Лечение больных со 2-м вариантом ПХЭС(гипокинетическая дисфункция СО и хроническая билиарная недостаточность)
В эту группу вошли 22 больных, у которых кроме гипокинезии СО и ХБН отсутствовали признаки расстройства пищеварения, СИБР и гастродуоденостаз. В качестве лечения использовался регулятор моторики Итомед (Чехия), механизм действия которого заключается в блокаде D2-рецепторов и блокаде холинэстеразы (потенцируя тем самым действие ацетилхолина). Действуя на протяжении всего желудочно-кишечного тракта, он влияет на градиент давления, восстанавливая пассаж желчи и повышая тонус СО. В качестве восполнения желчных кислот использован Урсосан — препарат урсодезоксихолиевой кислоты (УРДХ) (Чехия, Про-Мед). Суточная доза Итомеда 50 мг × 3 раза, доза Урсосана зависела от степени билиарной недостаточности (легкую степень имели 7 больных — они получали 500 мг/сутки, среднюю степень билиарной недостаточности имели 15 больных — доза Урсосана 750 мг/сутки, которую они получали в один прием на ночь). Продолжительность курса лечения — 3 недели.
В результате проведенного лечения боли (чувство дискомфорта в эпигастральной области и правом подреберье) были купированы к 10-му дню лечения. Больные, получавшие 750 мг Урсосана, имели эффект в те же сроки, но он характеризовался большей стабильностью.
Обсуждение. Учитывая невозможность изменить анатомо-функциональную ситуацию и несостоятельность СО, к терапии «регуляторами моторики» следует прибегать тогда, когда появляются боли. Продолжительность их приема должна определяться стабильностью купирования болей. Билиарная недостаточность требует постоянного восполнения препаратами желчных кислот. Настоящий период времени характеризуется отработкой доз и продолжительности приема. Нами изучаются подобные варианты (10 дней каждого месяца, месяц каждого квартала, постоянный прием небольших доз 250–500 мг/сутки). Каждая из этих схем может оказаться достаточной для конкретного больного. Критерием эффективности лечения является отсутствие прогрессирования билиарной недостаточности и отсутствия признаков нарушения пищеварения жиров.
Лечение больных с 3-м вариантом ПХЭС
Дисфункция СО (по преобладающему компоненту), дуоденогастростаз, СИБР. Группу наблюдения составили 40 больных (преимущественно женщины 30/10), возраст от 40 до 70 лет. В качестве базисной терапии использован Альфа нормикс в суточной дозе 200–400 мг (каждые 8–12 часов), доза препарата и продолжительность лечения зависели от степени выраженности СИБР (1-я, 2-я, 3-я степень), продолжительность лечения 7–10 дней. Контроль за эффективностью лечения осуществляли с помощью водородного теста. Удобством теста является быстрота получения ответа. Так как дисфункция СО носила разнонаправленный характер, в качестве регулятора моторики был использован Тримедат (тримебутин), который относится к группе опиатных пептидов и является агонистом периферических μ-, δ- и κ-опиатных рецепторов. Так как эти рецепторы формируют разнонаправленные эффекты, то общий эффект носит регулирующий характер. В этом варианте ПХЭС объектами воздействия являются ДСО, дуоденогастростаз, формируемый и поддерживаемый СИБР. Кроме того, препарат изменяет висцеральную чувствительность, что немаловажно в лечении функциональных расстройств. Суточная доза Тримедата составила 600 мг (3 таблетки). Общая продолжительность лечения 3 недели.
Эффективность: боли, чувство дискомфорта, быстрое насыщение, вздутие верхней части живота и расстройства стула были купированы в течение 10 дней. Быстрота наступления эффекта зависела от купирования СИБР, который, по всей вероятности, поддерживал гастродуоденостаз и провоцировал ДСО.
Таким образом, базисным препаратом в лечении 3-го варианта является невсасывающий антибиотик (Альфа нормикс), который купирует микробную контаминацию в желудке и 12-перстной кишке и способствует купированию гастродуоденостаза. В качестве средства, восстанавливающего моторику, могут использоваться «регуляторы моторики», а препаратом выбора является Тримедат, восстанавливающий тонус СО и верхних отделов ЖКТ.
Водородный тест проводили сотрудники кафедры Логинов В. А. и Кручинина М. А.
Лечение больных с 4-м вариантом ПХЭС
ДСО, хроничекая билиарная недостаточность, расстройство пищеварения (преимущественно жиров), дуоденогастростаз, кишечное функциональное расстройство с преобладанием гиперкинезии.
Группу наблюдаемых составили 20 больных. Комплекс используемых препаратов: Дюспаталин 600 мг/сутки (мебеверин гидрохлорид, достоинством которого является преимущественное влияние на тонус кишечника, без существенного влияния на перистальтическую активность); Урсосан — 500–750 мг/сутки; Пангрол — ферментный препарат, содержащий 10 000 и 25 000 ЕД липазы (мы использовали 25 000 × 3 раза в каждый прием пищи). Нормализация кишечной микрофлоры, достаточное ферментное и «желчно-кислотное возмещение» привели к восстановлению давления в желудке и 12-перстной кишке и восстановлению тонуса СО. В последующем поддерживающее лечение препаратами УДХК и ферментными препаратами должно носить перманентный характер. Это устраняет факторы риска ДСО и предотвращает рецидив болей в эпигастрии и правом подреберье. Достаточной поддерживающей дозой Пангрола является 10 000 ЕД, а Урсосана 500 мг/сутки с отработкой ритма приема.
Лечение больных 5-м вариантом ПХЭС
ДСО, дуоденогастростаз, рефлюкс-гастрит.
Под нашим наблюдением находилось 20 больных. Этот вариант, кроме принятых обследований, требует изучения кислотопродуцирующей функции желудка (достаточно эндоскопической рН-метрии) и при установлении гиперсекреции — введения в комплекс лечения, включающего регуляторы моторики Тримедат, Итомед, Урсосан, еще и блокаторы желудочной секреции. Базисным препаратом в данной ситуации является Урсосан, который, с одной стороны, возмещает недостаток желчных кислот, а с другой — переводит синтез желчных кислот на увеличение продукции нетоксичных, так как основными повреждающими факторами являются забрасываемые в желудок желчные кислоты, лизолецитин и ферменты поджелудочной железы. Эффект лечения (устранение болей и желудочной диспепсии фиксируется к концу 1-й недели лечения). В качестве поддерживающей терапии используют препараты УДХК.
Общее заключение
Нужно согласиться с заключением Римского конценсуса II и III, что в основе развития ПХЭС лежит дисфункция сфинктера Одди. Основой этой дисфункции является удаление желчного пузыря — органа, очень важного в функциональном отношении. Хирургические погрешности в операции вряд ли могут лежать в основе ПХЭС, так как они не имеют прямого отношения к нарушению функции СО, поддерживающего градиент давления и нормальный пассаж желчи по протоковой системе. Также к этому не имеют прямого отношения и болезни, развившиеся до операции.
Наши материалы показывают, что существует несколько вариантов ПХЭС (мы выделили 5), и они формируются вследствие различных функциональных расстройств, прямо или косвенно ведущих к нарушению пассажа желчи (это гастродуоденостаз, расстройство пищеварения, дискинезия, дисфункция кишечника, СИБР, рефлюкс-гастрит). Эти расстройства являются факторами риска ДСО и ее поддержания. От их наличия зависит лечебный подход, выбор фармакотерапии, наиболее адекватно купирующей обострение ПХЭС.
По существу, работа по изучению терапевтических подходов ПХЭС и лечению только началась, ее необходимо продолжать, активизировать с надеждой получить желаемый эффект.
Литература
- Малле-Ги П., Кестелс П. Ж. Синдром после холецистэктомии. М., 1973.
- Лазебник Л. Б., Конанев М. И., Ежова Т. Б. Сравнительное исследование качества жизни у больных желчекаменной болезнью и постхолецистэктомный синдром. Мат-лы 5-го Славяно-Балтийского научного форума, СПб, Гастро-2003, с. 93.
- Ковалев А. И., Соколов А. А., Аккуратова А. Ю. Постхолецистэктомический синдром: причины. Тактика хирургического лечения // Новости хирургии. 2011, т. 19, № 1, с. 20–21.
- Ильченко А. А. Почему холецистэктоми не всегда улучшает качество жизни? // Фарматека. 2012, 17, с. 23–29.
- Циммерман Я. С., Куисман Т. Г. Постхолецистэктомический синдром: современный взгляд на проблему // Клиническая медицина. 2006, № 8, с 4–11.
- Шептулин А. А. Римские критерии функциональных расстройств желчного пузыря и сфинктера Одди: спорные и нерешенные вопросы // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2005, № 4, с. 70–74.
- Звинцева Т. Д, Шаргород И. И. Постхолецистэктомический синдром: дисфункция сфинктера Одди // Лiки Украiни. 2011, № 2, с. 100–106.
- Минушкин О. Н., Максимов В. А. Билиарно-печеночная дисфункция. Методическое пособие. М., 2008.
- Минушкин О. Н. Применение препарата «Одестон» в клинической практике, М., 2014.
- Ветшев П. С., Шкроб О. С., Бельцевич Д. Г. Желчекаменная болезнь. М., 1998.
- Соколов Л. К., Минушкин О. Н., Саврастов В. М., Терновой С. К. Клинико- инструментальная диагностика болезней органов гепатопанкреатодуоденальной зоны. М., 1987.
- Максимов В. А. и др. Билиарная недостаточность. М., 2008. С. 232.
О. Н. Минушкин, доктор медицинских наук, профессор
ФГБУ УНМЦ УДП РФ, Москва
Контактная информация
Болит живот справа у мужчин
Тупая абдоминальная боль у мужчин чаще всего возникает из-за паховой или пупочной грыжи. Причина — чрезмерные физические нагрузки. Выпячивание в паху нередко формируется у мальчиков до 1 года из-за слабости связочного аппарата, поэтому малышам нельзя позволять долго надрывно плакать. Пупочные и паховые грыжи устраняются пластикой (ушиванием грыжевого отверстия или укреплением специальной сеткой). Без своевременного хирургического вмешательства с большой вероятностью происходит ущемление грыжи. Боль нарастает, распространяется на весь живот, больные отмечают частую рвоту, задержку стула и вздутие живота. Хирургическая операция проводится в экстренном порядке.
Боль в пояснице, отдающая в пах и ногу, характерна для протрузии и грыжи межпозвоночного диска. Пациенты часто жалуются на слабость и онемение в ногах. При подтверждении диагноза врач назначит эффективный курс противовоспалительных препаратов. При необходимости проводят лечебную блокаду или операцию.
Заболевания мочеполовой системы у мужчин (цистит, простатит, аденома простаты) проявляются болезненностью внизу живота, которая утихает после дефекации и мочеиспускания. Однако иногда боль сильнее справа или слева.
При орхите (воспаление яичка) и везикулите (воспалительный процесс, развивающийся в семенных пузырьках) внезапно повышается температура, резкая или тупая боль иррадиирует в пах и промежность, усиливается при ходьбе по лестнице вниз и физической нагрузке. Поврежденное яичко отекает. Воспаление яичек нередко осложняет течение венерических заболеваний и чревато бесплодием.
Варикоцеле (варикоз семенных канатиков) диагностируется у каждого четвертого мужчины в возрасте до 30 лет. Заболевание часто протекает бессимптомно и диагностируется при диспансеризации подростков. Только в тяжелых случаях возникает ноющая боль с одной стороны мошонки и в паху. Болевые ощущения усиливаются при перегревании, физических нагрузках и во время полового акта.
При перекруте яичка внезапно возникает резкая боль в мошонке с одной стороны с иррадиацией в пах, промежность и поясницу. У маленьких мальчиков заболевание сопровождается тошнотой и рвотой. При пальпации обнаруживается более высокое положение яичка в мошонке. Патологию устраняют в экстренном порядке.
Важно! При подозрении на простатит, аденому простаты и заболевания яичек следует обращаться к урологу-андрологу.
Диагностика
Для постановки диагноза при боли в животе справа врач назначает следующие исследования.
Анализы крови
Клинический анализ крови выявляет признаки воспаления (увеличение лейкоцитов, ускоренное СОЭ). Для аппендицита характерно резкое повышение уровня лейкоцитов до 15х109/л. Печеночные пробы позволяют оценить работу печени.
Анализ мочи
Общий анализ и при необходимости посев мочи исключают / подтверждают воспаление почек, наличие камней.
Анализы кала
Копрограмма диагностирует заболевания ЖКТ. При подозрении на кишечную инфекцию делают посев кала. Исследование на скрытую кровь назначают при подозрении на кровотечение (например, при болезни Крона). Детям при жалобах на боли в животе проводят анализ на дисбактериоз и яйца глист.
Инструментальные методы
УЗИ (в том числе в режиме доплера) — самый безопасный метод обследования брюшной полости, тазовых органов и почек. Исследование проводится при абдоминальной боли любой локализации взрослым, беременным и детям всех возрастов. При подозрении на заболевание желудка и желчного пузыря целесообразно пройти ФГДС. Патология тонкого кишечника диагностируется с помощью рентгена. При колитах назначают колоноскопию. Однако максимально точную информацию об органических изменениях в ЖКТ врач получает на КТ/МРТ.
У ребенка болит живот: когда бить тревогу
Диагностика боли в животе у ребенка – порой непростая задача даже для опытного клинициста. Ведь дети, особенно дошкольного возраста, не способны указать определенную зону болезненности и отметить нарушения стула. А родители не всегда могут вспомнить связь симптома с приемом пищи или другими провоцирующими факторами. Так, о чем же нужно помнить, если ребенок жалуется на боль в животе? И когда визит к врачу откладывать не стоит?
Как появляется боль
Большая часть пищеварительной системы болевых рецепторов, как таковых не имеет, а боль «в животе» обусловлена раздражением оболочки, покрывающей органы и отделяющей их друг от друга (брюшина).
Такое раздражение может возникать из-за:
- спазма (у детей чаще кишечника)
- воспаления (отек),
- или перерастяжения органа, и соответственно, брюшины (например, в следствии газообразования или непрходимости).
И, в зависимости от причины, сопровождается рядом характерных признаков.
Качественные отличия
Так, катастрофа в животе еще имеет название «острый живот», характеризуется высокой интенсивностью и нестпермимостью, имеет разлитой (при аппендиците, холецистите, панкреатите) или схваткообразный характер (при кишечной непроходимости, завороте, ущемленной грыже), сопровождается рвотой (чаще многократной), температурной реакцией и, в отличие от пищевых отравлений, задержкой стула и газов, а не диареей.
Лечение таких патологий требует обязательного участия детского хирурга и срочных исследований:
- клинический анализ крови лейкоформулой (повышение лейкоцитов)( 0.D2.202),
- общий анализ мочи (дифференциальная диагностика с патологией почек, боль при которой может «отдавать» в живот),
- УЗИ органов брюшной полости
- и, при необходимости, рентгенографическое исследование с контрастом.
А для уточнения степени воспалительного процесса, в зависимости от результатов УЗИ и рентген-исследования, может быть назначен анализ крови на:
- панкреатическую амилазу и липазу (при подозрении на острый панкреатит),
- общий билирубин, Гамма-ГТ и щелочную фосфатазу (при признаках острого холецистита).
- Кстати, эти же анализы показаны и при менее выраженном характере боли, но возникающем регулярно и связанным с приемом пищи.
А основным анализом, вне острой патологии, в этом случае является копрограмма (общий анализ кала), где следует обратить внимание на:
- нейтрального жира (появляется при недостатке желчи или ферментов поджелудочной железы)
- жирных кислот (при нарушении всасывательной функции кишечника),
- внутриклеточного (признак желудочной патологии),
- и внеклеточного крахмала (недостаток амилазы поджелудочной железы или слишком быстрое продвижение пищи по кишечнику),
- а также повышение лейкоцитов
- и появление эритроцитов ( крови).
- Среди кишечных причин «хронической» боли в животе – целиакия (непереносимость глютена), лактазная недостаточность (непереносимость молока),а также язвенный энтероколит и болезнь Крона.
При этом,
- в первом случае отличительной чертой служит «особая» зловонность кала и антитела к трансглутаминазе и эндомизию в крови;
- во втором – кал у ребенка приобретает пенистый вид и кислый запах, а подтвердить диагноз позволяет кал на углеводы;
- а две последние патологии характеризуются появлением лейкоцитов, эритроцитов и кальпротектина (наиболее эффективный маркер «кишечного» воспаления) в кале.
Следует помнить и том, что «пищеварительные» патологи сопровождаются признаками авитаминозов, белковой недостаточности, анемией, нарушениями кальциевого обмена (рахит, разрушение эмали, переломы), кожными патологиями (особенно при целиакии) и другими дефицитными состояниями. Поэтому своевременная диагностика регулярной боли в животе необходима не только для поддержания здоровья самой пищеварительной системы, но и всего организма в целом.
Как облегчить боль в домашних условиях
- При впервые возникших болях в животе справа нельзя самостоятельно принимать анальгетики. Обезболивание может исказить клиническую картину и затруднит постановку диагноза.
- При признаках «острого живота» (боли, доскообразный живот, рвота, задержка стула, повышение температуры) — рекомендуется холод (грелка со льдом на эпицентр боли), голод, покой (следует уложить больного в удобное положение) и вызов неотложной помощи.
- Если больной не может потерпеть до приезда скорой, допустимо дать таблетку спазмолитика.
Лечение
Лечебная тактика зависит от установленного диагноза. Самолечение чревато ухудшением самочувствия и порой связано с риском для жизни. Необходимо вызвать скорую помощь в нескольких случаях.
- Острая боль в животе, не проходящая в течение нескольких часов.
- В течение 1 часа после приема спазмолитика боли не прекращаются или усиливаются.
- Болевые ощущения сопровождаются повышением температуры, неоднократной / кровавой рвотой, черным калом или наличием алой крови в стуле, кровотечением из влагалища.
- Болезненность в животе развивается на фоне резкого ухудшения состояния пациента.
- Живот стал твердым (напряжение брюшной стенки).
- Абдоминальная боль у беременной.
Запишитесь на прием в «Первую семейную клинику Петербурга», если вас беспокоят постоянные или периодические боли животе средней интенсивности, в случаях ухудшения состояния или отсутствия лечебного эффекта при ранее диагностированном заболевании.
Лечебная тактика при боли в животе справа
- Болезни ЖКТ — спазмолитики, антацидные и противоязвенные препараты, слабительные (при запорах), противовоспалительные средства и антибиотики (при воспалении, кишечных инфекциях).
- Урогенитальная патология и заболевания почек — антибактериальная терапия, зачастую требуются в/в вливания для устранения интоксикации.
- Острая хирургическая патология (аппендицит, внематочная беременность, кишечная непроходимость) — срочная операция.
Лучшее решение даже при незначительной боли в животе и отсутствии других симптомов — записаться на прием к терапевту. Своевременно оказанная медицинская помощь не допустит усугубления патологического процесса и зачастую позволяет избежать операции. Терапевты, гастроэнтерологи и другие узкие специалисты «Первой семейной клиники Петербурга» назначат только необходимые исследования, в кратчайшие сроки установят точную причину боли и назначат эффективное лечение. Для быстрого выздоровления соблюдайте врачебные рекомендации по дозировке и продолжительности приема препаратов, диету, придерживайтесь здорового режима труда и отдыха.