Актуальность проблемы
К проблеме чрезмерного употребления алкоголя и его последствий уже давно приковано внимание почти во всех странах мира. По данным официальной статистики, самое большое потребление наблюдается в европейских странах, где порядка 50 % (58 млн человек) чрезмерно употребляют спиртные напитки. Употребление алкоголя на душу населения у лиц старше 15 лет составляет 11 л этанола в год.
Диагностика и лечение алкогольной болезни печени
Чтобы установить диагноз, первым делом необходимо подтвердить анамнез хронического употребления алкоголя, в том числе при помощи опроса родственников. Проводятся клинические анализы:
- общий анализ крови;
- функциональные печёночные тексты.
Проводятся ультразвуковые и КТ-исследования для определения формы и состояния печени, если среди симптомов есть асцит — анализ жидкости. В некоторых случаях может быть рекомендована биопсия печени.
Лечение проводится амбулаторно, если состояние не угрожает жизни больного: при стеатозе, компенсированном циррозе, малоактивном гепатите. При наличии асцитного синдрома, декомпенсированном циррозе и гепатите высокой активности показана госпитализация и стационарное лечение. Здесь пациент проходит через процедуру очищения печени, ему назначаются общеукрепляющие средства.
Причины развития
Основная причина развития АБП – злоупотребление спиртным. Опасными считаются дозы, превышающие 30 мл водки (коньяка, виски), 150 мл вина или 250 мл пива в день для женщин и 60 мл водки (коньяка, виски), 300 мл вина или 500 мл пива в день – для мужчин. Факт злоупотребления несложно определить с помощью специального опросника (CAGE). Об этом свидетельствуют не менее двух положительных ответов на следующие вопросы:
- Когда-нибудь Вы думали о том, что Вам следует сократить потребление алкоголя?
- Бывает так, что люди, критикующие потребление Вами алкоголя, раздражают Вас?
- У Вас бывает плохое самочувствие или чувство вины после употребления алкоголя?
- Бывает, что Вы употребляете алкоголь с утра для улучшения настроения или избавления от похмелья?
Дополнительными факторами риска поражения печени являются:
- употребление пива или крепкого спиртного;
- недостаточное питание;
- употребление алкогольных напитков натощак;
- женский пол;
- дефицит витаминов А и Е, белка;
- избыток полиненасыщенных жиров в рационе;
- ожирение и избыточная масса тела;
- гепатит С;
- наследственная предрасположенность.
Этиология
Самая очевидная причина развития — многолетнее злоупотребление спиртными напитками. При этом значение имеет не только количество алкоголя, но и частота эпизодов выпивки, конкретный вид горячительных напитков. Для большинства людей критическая доза этанола — 80–160 г в сутки в течение 10–20 лет регулярного пьянства.
Но у женщин болезнь развивается при употреблении гораздо меньших доз спиртного (20–40 г в день) и за более короткий период. Это объясняется меньшим количеством участвующих в расщеплении этанола ферментов. И если терапия начата слишком поздно, у 50% женщин патология прогрессирует вплоть до и гепатоцеллюлярной карциномы даже при условии избавления от зависимости.
По мнению специалистов, разовые алкогольные эксцессы (даже при значительном злоупотреблении выпивкой) более безопасны, так как редкий прием спиртного дает печени возможность «восстановиться», чего нельзя сказать о ежедневном пьянстве.
Кроме того, риск алкогольного токсикоза печени повышен при:
- генетических особенностях, из-за которых нарушаются механизмы выработки ферментов, которые влияют на метаболизм спирта;
- избыточном весе, что провоцирует накопление висцерального жира;
- сопутствующих вирусных и инфекционных заболеваниях печени;
- приеме гепатотропных лекарственных препаратов (противогрибковые средства, антибиотики, иммунодепрессанты), противоязвенных медикаментов, которые снижают активность алкогольдегидрогеназы;
- аутоиммунных болезнях.
Механизмы поражения печени
Ключевую роль в поражении печени алкоголем играет этанол и его более токсичное производное – ацетальдегид. Можно выделить несколько механизмов поражения.
- Во-первых, алкоголь способствует повышенному образованию жирных кислот и уменьшает их окисление. Это приводит к накоплению избытка жира в клетках печени (гепатоцитах), то есть к развитию ее жировой дистрофии.
- Второй механизм поражения печени связан с окислением алкоголя ферментами, в частности алкогольдегидрогеназой. В результате в избытке образуются свободные кислородные радикалы (оксидативный стресс) и ацетальдегид, оказывающие повреждающее действие на ее клетки.
- Третий механизм обусловлен повышением проницаемости кишечной стенки. Вследствие этого липополисахариды (продукты жизнедеятельности грам-отрицательной флоры кишечника) через кровь проникают в печень, где стимулируют выработку клетками Купфера провоспалительных цитокинов – биологически активных веществ, вызывающих воспаление.
- Четвертый механизм связан с активацией свободными радикалами иммунной системы и иммуноопосредованным воспалением, и поражением печени.
Следствием воспаления является разрушение гепатоцитов (цитолиз), их гибель (некроз) и разрастание соединительной ткани (фиброз). Прогрессирующий фиброз приводит к нарушению нормального долькового строения печени – циррозу, а в дальнейшем к первичному раку – гепатоцеллюлярной карциноме.
Как печень реагирует на алкоголь?
Под влиянием алкоголя в гепатоцитах (печеночных клетках) запускаются процессы, которые приводят к разрушению клеточных мембран, вырабатываются вещества, разрушающие клетки печени и блокирующие механизмы регенерации (восстановления) печени.
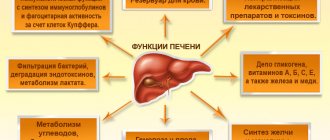
Длительное воздействие токсических доз алкоголя на печень приводит к тому, что вместо разрушенных печеночных клеток формируется плотная жировая ткань. Она не выполняет те многочисленные функции, которые свойственны печеночным клеткам, обеспечивающим основные жизненно важные процессы в организме. Терминальная стадия заболевания характеризуется развитием печено-клеточной недостаточности.
Кроме того плотная жировая ткань препятствует нормальному внутреннему кровообращению с последующим повышением давления в портальной вене (портальная гипертензия) и увеличением селезенки. Реальной угрозой для жизни является внутренне кровотечение из расширенных вен желудка и пищевода.
При одинаковом потреблении алкоголя у разных людей выраженность повреждения печени зависит от их индивидуальной чувствительности к токсическому действию алкоголя. При этом имеет значение пол, возраст, генетические особенности, тип употребляемых напитков, наличие вирусов гепатита, перегрузка железом и другие факторы.
Количество употребляемого в сутки алкоголя и его качество являются также важными прогностическими показателями влияния его на печень.
Симптомы болезни
АБП может протекать бессимптомно. Вместе с тем, симптомы алкогольного поражения печени могут быть неспецифическими. К ним относятся такие жалобы, как тяжесть или боль в правом подреберье, вздутие живота, нарушение стула, тошнота и др.
Кроме печени в патологический процесс могут вовлекаться и другие органы и системы. В частности, может отмечаться атрофия мышц плечевого пояса, нарушение чувствительности в конечностях (полинейропатия), заболевания сердца (кардиомиопатия), поджелудочной железы (панкреатит).
Содержание:
- Этиология.
- Патогенетические механизмы интоксикации печени.
- Клиническая картина алкогольной интоксикации печени: 3.1. Стеатоз. 3.2. Алкогольный гепатит. 3.3. Цирроз.
- Диагностика.
- Принципы лечения: 5.1. Коррекция питания. 5.2. Медикаментозное лечение.
Под алкогольной интоксикацией печени подразумевают последовательное развитие или сочетание нескольких заболеваний: стеатоза (жировой дистрофии), гепатита и цирроза. При этом патология может протекать бессимптомно (или со «смазанной», неспецифической клинической картиной) вплоть до развития необратимых изменений. По данным ВОЗ, алкогольное отравление печени является самым распространенным заболеванием в гепатологии.
Диагностика заболевания
Лабораторные методы
Лабораторными симптомами прежде всего являются
- повышение уровня печеночных ферментов: АЛТ (аланинаминотрансферазы) и АСТ (аспартатаминотрансферазы) в крови, при соотношении АСТ : АЛТ > 1,5.
- повышение в крови уровня гамма-глутамилтранспептидазы (ГГТ), углеводдефицитного трансферрина
- уменьшение размеров клеток крови – эритроцитов (микроцитоз эритроцитов).
Ультразвуковое исследование
При ультразвуковом исследовании (УЗИ) можно обнаружить увеличение размеров печени (гепатомегалию), ее неоднородность и повышенную эхогенность. В качестве методов визуализации, кроме УЗИ, используются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Биопсия
Диагноз и стадия поражения могут быть точно определены при биопсии. Неинвазивной альтернативой биопсии является эластография. Она представляет собой свовремный метод диагностики, позволяющий оценить эластичность ткани органа с помощью ультразвукового датчика.
До желтухи и звёздочек. Можно ли самому понять, что пора бросать пить?
Многие уверены, что хроническая усталость и боли в низу живота — первые симптомы алкогольной болезни печени. Можно ли по ним судить о начале заболевания? Почему сладкий алкоголь самый токсичный? Об этом «АиФ» рассказал профессор Сеченовского университета, гастроэнтеролог Алексей Буеверов.
Юлия Борта, «АиФ»: Алексей Олегович, как заподозрить алкогольную болезнь печени, если человек регулярно употребляет алкоголь?
Алексей Буеверов: На ранних стадиях — никак. Человек пьет, ему хорошо, у него ничего не болит, ничто не беспокоит. Как выражался академик Василенко, один из основателей отечественной гастроэнтерологии, пациент не страдает алкоголизмом, он им наслаждается. Страдают, скорее всего, окружающие. Когда появляются клинические признаки алкогольной болезни печени, то, как правило, это уже цирроз либо тяжёлый алкогольный гепатит, который может наслоиться на тот же самый цирроз. Чаще всего так и бывает. Признаки — желтуха, потеря аппетита, изменение ритма сна (человек днем спит, ночью бодрствует). Однако это стадии далеко не начальные.
Алкоголь — это тотальный яд, который воздействует на все органы и системы, не только на печень. Поэтому до цирроза может развиться панкреатит — воспаление поджелудочной железы. И он как раз может проявляться болью в животе. Довольно типичная картина — боль в средних отделах живота, в околопупочной области, распространяющаяся на боковые области, иногда опоясывающая, по кругу живота. Вот на это пациент может обратить внимание.
— Боль возникает после того, как человек выпьет?
— Нет, бывают даже ситуации, когда алкоголь уменьшает боль, действует как анестетик. И это может послужить пусковым фактором для обследования. В основном же такие пациенты приходят, когда у них не просто начался цирроз, а когда цирроз привёл уже к серьёзному нарушению функции печени. Это значит, что появилась желтуха (в том числе пожелтение белков глаз), постоянная усталость. Плюс ко всему у человека возникают сосудистые разрастания на коже — звездочки-паучки багрового цвета. Эта стадия требует активного медикаментозного вмешательства.
А ранние стадии практически любых хронических заболеваний печени почти никак не проявляются. Печень — такой орган, который долго терпит, а потом «отваливается». Тем более если пациент регулярно выпивает, то он находится в состоянии эйфории: ему хорошо, он не ходит к врачам. И если его окружающие, родственники не погонят, то никуда он и не пойдет.
— Вылечить можно, если человек пришел с признаками цирроза?
— Помочь можно даже на поздних стадиях цирроза. Главное, чтобы пациент прекратил пить. Или, по крайней мере, резко сократил количество потребляемого алкоголя. Потому что прекратить пить такие пациенты чаще всего не могут. Есть препараты, которые способствуют преодолению алкогольной зависимости. Они воздействуют на опиоидные рецепторы. Ими сначала лечили опиоидную наркоманию, а потом распространили на алкогольную болезнь, так как механизм формирования зависимостей схожий. Конечно, такие препараты должны назначаться специалистом, они не предназначены для самостоятельного приема. У любых рецептурных лекарств есть побочные эффекты.
— То есть если человек всё же почувствует, что печень уже плохо работает, испугается и бросит пить, то вылечится?
— Алкоголика сложно чем-то напугать. Это люди смелые. Они живут в своем мире, находятся в состоянии постоянной эйфории. Побудительным мотивом для обследования могут стать скорее действия неравнодушных людей, родственников или коллег. Скажем, человек занимает ответственный пост и срывает один за другим контракты и совещания. Коллеги приводят его на прием, а он говорит: «Доктор, да о чем вы? У меня все хорошо».
Если родственники заметили внешние признаки заболевания печени либо признаки зависимости, нужно убедить человека пойти к врачу. Это ситуации, когда алкоголь вытесняет другие интересы, человек не может остановиться, напивается до состояния, как говорят в народе, «в дрова». Он срывает запланированные мероприятия. Например, договорились пойти на концерт, а к моменту концерта человек уже не в состоянии идти.
— Какая доза может приводить к таким проблемам?
— Есть понятие «гепатотоксическая доза алкоголя». Это примерно 30 г чистого спирта в день для мужчин и 20 г для женщин на протяжении длительного времени. Как правило, не менее 5 лет. Бывает и быстрее. Но это очень усредненные дозы. Они лишь свидетельствуют о повышении риска развития алкогольного повреждения печени, но совершенно не гарантируют, что у человека точно будет цирроз или тяжелый алкогольный гепатит. В основном, конечно, такие пациенты пьют много: 120 г и больше в пересчёте на чистый этанол в день. Или примерно 0,3 л водки или крепких напитков ежедневно на протяжении длительного времени. Но чаще всего это даже более высокие дозы почти каждый день.
— А могут быть группы риска, у которых быстрее печень пострадает от алкоголя?
— Группы риска — это пациенты с ожирением или, напротив, с крайне низкой массой тела. Толстым быть плохо, худым слишком быть плохо. Это также пациенты с генетической предрасположенностью к алкогольной болезни печени. Её не всегда просто выявить. Если у кого-то из кровных родственников были когда-то алкогольные органопатии, алкогольная болезнь печени, это повышает риск. Наконец, это пациенты с хроническим фоновым заболеванием печени, например хроническим вирусным гепатитом, некоторыми наследственными заболеваниями печени, метаболической жировой болезнью печени.
— Какие алкогольные напитки вреднее всего для печени?
— Сладкий алкоголь, сладкие алкогольные коктейли. Фруктоза повышает токсичность алкоголя. Плюс она быстрее перерабатывается в жир, что тоже вредно. И ещё фруктоза может индуцировать воспаление. Кстати, и запивать алкоголь лучше не фруктовым соком (в нём гигантское количество сахара), а томатным или минералкой.
Фото: Shutterstock.com
Ссылка на публикацию: aif.ru
Методы лечения АБП
Можно выделить медикаментозные и немедикаментозные подходы к терапии.
Медикаментозные
Немедикаментозное лечение требует полного отказа от алкоголя.
Медикаментозные
Лекарство для лечения алкогольной болезни печени должно оказывать антиоксидантное действие, подавлять воспаление и препятствовать прогрессированию фиброза. Таким препаратом является Фосфоглив*
, продемонстрировавший все эти эффекты в клинических исследованиях. Его следует принимать по 2 капсулы 3 раза в день во время еды, не разжевывая, запивая небольшим количеством жидкости. Продолжительность курса обычно составляет 3 месяца.
При подозрении на развитие болезни печени следует обратиться к врачу.
Патогенез
Заболевание может развиваться длительно: месяцы и годы. Патологическое влияние вирусов на клетки печени, токсических веществ (лекарства, алкоголь), нарушение кровоснабжения органа, иммунные механизмы, влияние медиаторов воспаления приводят к массовой гибели гепатоцитов и замещению соединительной тканью. Этот процесс нарушает все жизненно-важные функции печени.
- 1. Жировая дистрофия. Начальные изменения в структуре и функции гепатоцитов, которые могут полностью исчезнуть за несколько недель при условии прекращения поступления алкоголя в организм.
- 2. Стеатогепатит. Развивается воспалительный процесс. Структура и размеры гепатоцитов меняются, в тяжелых случаях клетки погибают, что сказывается на общем состоянии печени. На этом этапе уже возникают нарушения в функционировании органа, а также требуется специализированное лечение.
- 3. Цирроз. Формирование необратимых фиброзных изменений в органе, нарушение общей структуры: появление бугристости, уменьшение размеров. При отсутствии лечения состояние прогрессирует, а функциональность печени снижается. Развиваются опасные осложнения не только в самом органе, но также в зависимых от него структурах.
Шансы избавиться от проблемы тем выше, чем раньше обратиться к врачу и, самое главное, перестать употреблять спиртное.
Механизм лечения синдрома
Цель лечения — остановить дальнейшее развитие заболевания печени и прекратить некроз клеток органа. Самое главное, чтобы пациент полностью перестал употреблять алкоголь. Также весомым фактором в выздоровлении является соблюдение диеты. Больному нужно обеспечить хорошее питание с витаминными добавками и обильное питье.
В терапии также применяют мочегонными и гипотензивными средствами. Они снижают кровяное давление печени. Если функция печени настолько плохая, что отходы, например, аммиак, не удаляются естественным путем, они влияют на мозг, и развивается печеночная недостаточность (энцефалопатия печени). Так как аммиак вырабатывается в толстой кишке, его выведение можно увеличить с помощью слабительных препаратом. При лечении цирроза используются антибиотики и назначаются богатые белком диеты.
В случаях развития тяжелой желтухи и алкогольного воспаления их лечат корковым гормоном надпочечников – преднизолом.
Методы восстановления печени после запоя
При лечении печени применяется комплексная терапия, которая включает обязательную детоксикацию, соблюдение диеты, прием медикаментов, поддерживающих растительных препаратов. Врач индивидуально делает назначения в зависимости от вида диагностированного заболевания и его стадии.
Очистка печени
Детоксикация ускоряет вывод вредных веществ из организма и выступает катализатором естественного восстановления печени. Для очистки применяются сорбенты. Они связывают токсины и обеспечивают их быстрое выведение. При незначительном поражении прием медикаментов осуществляется пероральным методом.
Самым эффективным и безопасным способом дезинтоксикации при любой патологи является инфузионная терапия. Введение препаратов посредством очищающей капельницы обеспечивает их прямое поступление в кровоток, предотвращает дополнительную нагрузку на печень и ЖКТ. Внутривенное вливание оказывает эффект уже в течение 30-60 мин. При незначительной интоксикации достаточно 1-3 процедур. Для полной очистки печени после длительного приема алкоголя рекомендуется пройти полный курс в течение 5-10 дней.
Соблюдение режима дня и диета
При восстановлении важную роль играет диетотерапия. Пища должна быть насыщена витаминами и белками, легко усваиваться, чтобы не давать дополнительную нагрузку на печень. Из рациона больного следует исключить:
- копчености;
- жирную и соленую пищу;
- содержащие кофеин напитки;
- полуфабрикаты;
- консервы и маринад;
- наваристые бульон, уху;
- грибы, бобовые;
- сладкую выпечку, мороженое.
Питание рекомендовано дробное, небольшими порциями. Еда должна быть легкой, содержать антиоксиданты, витамины. Пищу нужно отваривать, готовить на пару, тушить, запекать. В рацион следует добавить:
- отварное нежирное мясо: индейку, кролика, говядину, куриное филе;
- морскую рыбу с содержанием жирных кислот;
- богатые углеводами каши (гречневую, овсяную, пшеничную);
- овощи и фрукты, свежевыжатые соки;
- макароны из твердых сортов пшеницы;
- кисломолочную продукцию.
Не рекомендуется есть перед сном. При чувстве голода можно обойтись яблоком или кисломолочными продуктами. Необходимо употреблять не менее 2 л жидкости в сутки, чтобы предотвратить обезвоживание. Рекомендуются фруктовые морсы, слабо заваренный черный или зеленый чай. Можно пить минеральную воду без газа, желательно перед едой.
Помимо соблюдения диеты, необходимо обеспечить умеренную физическую активность, чтобы улучшить кровообращение и ускорить вывод токсинов. Малоподвижный образ жизни приводит к ожирению, а увеличение веса усиливает нагрузку на печень. Рекомендуются длительные прогулки на свежем воздухе, плавание, занятия йогой. При отсутствии нарушений со стороны дыхательной и сердечно-сосудистой систем можно посещать баню или сауну.
Лечебные травы
Для восстановления клеток печени принимают настои таких лекарственных растений:
- спорыш. Обладает мягким диуретическим эффектом, ускоряет выведение токсинов, оказывает противовоспалительное и противомикробное действие;
- мята. Оказывает успокоительное действие, снимает раздражительность и устраняет эмоциональную нестабильность, которые являются одним из симптомов печеночной патологии. Мята богата витаминами, улучшает аппетит, стимулирует секрецию желчи;
- полынь. Содержит витамины группы В и витамин С. оказывает спазмолитическое действие, стимулирует выработку желудочного сока, улучшает желчеотделение. Применяется как для лечения, так и для профилактики заболеваний печени;
- календула. Нормализует метаболизм, обладает желчегонным эффектом. Отвар календулы особенно эффективен при восстановлении печени в комплексе с настоем ромашки и тысячелистника;
- отвар из цветков ромашки. Растение обладает противовоспалительными свойствами, уничтожает бактерии, обладает желчегонным действием. Ромашка оказывает мощный антиоксидантный и спазмолитический эффект;
Лекарственные травы можно принимать по отдельности или в составе сбора для усиления терапевтического действия. Основным недостатком фитотерапии является то, что эффект от нее наступает через 2-3 недели.
Проконсультируйтесь с врачом перед приёмом!
Травяные настои являются вспомогательным методом при лечении и помогают только при незначительном повреждении клеток печени. Следует принимать их с осторожностью. Травы имеют множество противопоказаний, могут привести к обострению сопутствующих болезней, вызвать сильную аллергическую реакцию.
Медикаментозное лечение
При лечении патологий печени обязательно проводится фармакотерапия. Подбором препаратов для восстановления клеток органа после запоя занимаются врач-нарколог, гепатолог, гастроэнтеролог. Применяется несколько видов медикаментов.
Гепатопротекторы
Гепатопротекторы – это группа медикаментов и БАДов, которые уменьшают токсическое действие алкоголя, способствуют восстановлению клеток печени. В зависимости от действующего вещества выделяют несколько видов препаратов:
1.
Гепатопротекторы на растительной основе. Применяются препараты с расторопшей, которая содержит силимарин. Вещество обладает мощным противотоксическим эффектом, оказывает противовоспалительное действие, защищает клетки печени и стимулирует процесс регенерации за счет восстановления синтеза белков. Расторопша вызывает отвращение к алкоголю и благодаря этому используется при вспомогательной терапии алкогольной зависимости.
Еще одним действенным растительным компонентом для восстановления печени является артишок. Экстракт растения обладает желчегонным эффектом, нейтрализует токсины, способствует нормализации липидного обмена и снижению веса, уменьшает нагрузку на печень.
2.
Медикаменты на основе аминокислот. Самым эффективным считается комплексный препарат Гептрал. Помимо эссенциальных фосфолипидов, он содержит адеметионин. Это аминокислота, которая регулирует биохимические процессы, восстанавливает желчегонную функцию и обеспечивает естественную регенерацию клеток печени. Адеметионин устраняет проявление депрессии и снижает тревожность, благодаря чему применяется при лечении алкогольной депрессии и психоза. Действие Гептрала начинается уже через 5-7 дней после приема. Препарат обладает пролонгированным эффектом до 3 месяцев.
3.
Эссенциальные фосфолипиды. Они восстанавливают метаболизм, нейтрализуют воздействие токсинов, предотвращают фиброз. Фосфолипиды способствуют регенерации гепатоцитов, снимают неприятные симптомы заболеваний печени. Благодаря натуральному составу медикаменты не имеют противопоказаний и могут приниматься длительное время. Самыми эффективными признаны Эссенциале форте Н и Фосфоглив.
4.
Препараты на основе урсодезоксихолевой (УДХК) кислоты. Обладают желчегонным, антиоксидантным, иммуномодулирующим действием, защищают клетки печени от разрушения токсинами. В гепатологии чаще всего применяются Ливодекса, Урсосан, Урсолив. Наибольший эффект препараты УДХК оказывают в комплексе с эссенциальными фосфолипидами.
Полностью восстановить печень с помощью одних гепатопротекторов невозможно, если продолжать прием алкоголя. Необходим отказ от спиртного, а также длительное комплексное лечение.
Глюкокортикостероиды
Глюкокортикостероиды (ГКС) – это гормоны, которые оказывают противовоспалительное действие, стимулируют обмен веществ, снижают отечность. ГКС концентрируются в зоне воспаления и предупреждают рубцевание тканей печени. Для устранения симптоматики при поражениях органа назначаются Гидрокортизон, Преднизолон. Прием гормонов следует проводить только под присмотром врача. Препараты имеют множество противопоказаний.
Восстановление печени с помощью детоксикации, фармакотерапии, диеты и народных методов поможет только при незначительном повреждении клеток во время стеатоза или начальном этапе гепатита. Если болезнь перешла на последнюю стадию с необратимым поражением, поможет только пересадка органа.
Трансплантация печени
Трансплантация – это оперативное вмешательство с целью замены пораженной части органа. Проводится при циррозе или раке, когда разрушение клеток необратимо и приводит к смерти. Печень – это второй по частоте трансплантаций орган. Шансы алкоголика на его получение невелики. Кандидат на донорский орган будет рассмотрен только при условии полного воздержания от алкоголя в течение 6 месяцев и более. Перед пересадкой необходимо пройти полную очистку организма и лечение от зависимости, чтобы исключить риск рецидива.
Трансплантация проходит успешно в 85 % случаев и продлевает жизнь алкоголика на несколько лет. После пересадки навсегда запрещено употребление спиртного в любом количестве. Малейшая доза этанола приведет к мгновенному отказу печени и смерти.
Полное или частичное восстановление печени возможно только при полном отказе от алкоголя, своевременном обращении к врачу, получении необходимого лечения. После прохождения терапии необходимо постоянно придерживаться режима дня, питания, навсегда отказаться от алкоголя. При строгом соблюдении рекомендаций даже при значительном поражении печени возможно добиться стойкой ремиссии болезни и продлить жизнь.
Постановка диагноза
Врач определяет продолжительность употребления спиртного или степень алкоголизма. На основании этих данных пациенту назначается проведение медицинского обследования. Как при общей диагностике, так и при анализе крови можно определить степень повреждения печени. Для этого проводятся:
- Лабораторные анализы.
- Гистологические исследования.
- УЗИ. Чтобы иметь визуальное представление о картине болезни выполняется ультразвуковое исследование печени.
- Биопсия. Для ее проведения врач извлекает с помощью иглы образец ткани.
- Магниторезонансная и компьютерная томография.