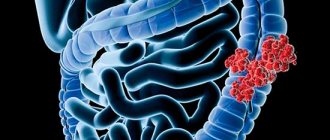
Еще одно название рака кишечника – это рак колоректальный.
Он локализуется в:
- Сигмовидной кишке;
- Прямой кишке;
- Восходящей кишке;
- Нисходящей кишке;
- Слепой кишке;
- Поперечной кишке;
- Аппендиксе;
- Тонком кишечнике.
Если рак кишечника обнаружен на первых стадиях, то пациент нуждается в следующей терапии комплексного характера:
- Операции инновационного типа (радикальные или паллиативные);
- Химиотерапия;
- Лучевая терапия.
Существуют факторы, влияющие на возникновение новообразования в области кишечника:
- Наследственные: наличие в семейном анамнезе рака, т.е. генетическая предрасположенность, при которой нужно следить за своим здоровьем и наблюдаться у врача.
- Заболевания кишечника различного характера: наличие полипов, болезней Крона, аденом, язвенного колита.
- Неправильное питание: жирная еда, употребление малого количества клетчатки, пища, насыщенная углеводами – все это приводит к запорам, из-за которых происходит повреждение стенок кишечника и озлокачествление его клеток.
- Вредные для здоровья привычки: употребление никотина, наркотиков и алкоголя может спровоцировать перерождение клеток в раковые.
- Загрязненная окружающая среда: рак могут вызвать вещества, находящиеся в патогенной атмосфере, такие как ртуть, асбест и т.д.
Развитие рака кишечника индивидуально по времени и напрямую зависит от вышеперечисленных факторов и состояния человеческого здоровья.
Рак кишечника бывает следующих видов:
- Аденокарцинома кишечника (новожелезистое образование);
- Лимфома кишечника (поражения стенок кишечника в локации фиброзной ткани, может выпустить метастазы в печень и костный мозг);
- Карцинома кишечника (поражение эпителиальных клеток кишечника);
- Саркома кишечника (возникновение на передней кишечной стенке, патология растет из соединительной ткани);
- Меланома кишечника (рак, образующийся из меланоцитов, имеющихся в кожных покровах).
Рак может возникнуть из доброкачественной опухоли – аденомы, которая, в свою очередь, возникает из-за колитов хронического характера, гастритов и язв.
Существуют четыре стадии рака кишечника. На первых двух стадиях симптоматика почти незаметна. На поздних стадиях симптоматика уже заметна, но вылечить этот рак гораздо сложнее.
Четвертная стадия
При ней
- Возникает прободение кишечника;
- Возможное кровотечение кишечника;
- Непроходимость кишечника;
- Появление большого количества метастаз;
- Сильная интоксикация.
Проявлений рака кишечника множество. Наиболее общие — это:
- Кровь в каловых массах;
- Болит живот;
- Расстраивается пищеварение.
На ранней стадии симптоматика такая:
- Хроническая усталость;
- Слизь в кале, кровь в кале (кровь – в виде прожилок, далее – сгустками);
- Частые позывы в туалет для опорожнения кишечника;
- Тахикардия;
- Понижение гемоглобина и эритроцитов.
На поздней стадии симптоматика гораздо ярче:
Хондросаркома
- Кишечная непроходимость: газы и кал перестают сами выходить, кишечник раздувается;
- Острый живот.
Также симптоматика напрямую зависит от вида рака кишечника. При аденокарциноме симптомы проявляются болями в толстом кишечнике, запорами, повышенной температурой, общей утомляемостью.
При карциноме симптоматика проявляется в виде ощущения боли и распирания в животе, запоры сменяются поносами, в кале есть слизь и кровь, аппетит больного плохой.
При лимфоме симптоматика проявляется тошнотой, отсутствием аппетита, усталостью, периодическим вздутием живота, газообразованием, анемией, повышенной температурой.
При саркоме симптомы проявляются расстройством стула, изжогой, кровью в каловых массах, болезненной дефекацией, болями внизу живота, болями при движениях, принятии еды.
Рассмотрим, какие признаки рака наблюдаются у женщины и мужчины.
Профилактика и методы диагностики рака толстой кишки
Рак толстой кишки можно предотвратить. Наиболее важным шагом на пути профилактики рака толстой кишки является скрининг. Любой абнормальный результат скринингового исследования должен сопровождаться колоноскопией. Некоторые врачи предпочитают начинать исследования с проведения колоноскопии в качестве скринингового теста.
Колоноскопия является подробным исследованием просвета кишки и стенок толстой кишки. Во время колоноскопии возможно обнаружение и удаление полипов толстой и прямой кишок. Имеются неподтвержденные данные о значительном влияние диеты в предотвращении развития колоректального рака. Принято считать, что высокое содержание клетчатки и низкое содержание жира являются диетическими мерами, которые могут предотвратить развитие колоректального рака.
Наконец, обратите внимание на состояние и функцию вашего кишечника. Любые изменения характера работы кишечника, такие как запоры, диарея, или следы крови в стуле следует обсудить с врачом-колопроктологом.
У женщин
Чаще всего у женского пола возникает рак ободочной кишки. Обычно рак появляется после сорока лет, в период подготовки организма к менопаузе. Очень часто рак возникает из перерождения полипов. Очень важную роль здесь играет наследственная предрасположенность и плохое питание.
Основная симптоматика появляется спустя два года. Обычно это боли в животе, проблемы со стулом, вздутие живота. При метастазировании поражаются лимфоузлы, влагалище, другие органы малого таза. На поздних стадиях боли усиливаются, возникает кишечное недержание, пациента рвет, у него меняется состав мочи, поражаются почки, возникают урогенитальные свищи, может изменяться цикл менструаций.
Опухоли толстого кишечника
Виды опухолей
Опухоли толстого кишечника делят на доброкачественные и злокачественные, а также на опухоли эпителиального и неэпителиального происхождения. По международной морфологической классификации выделяют следующие новообразования:
- Эпителиальные опухоли кишечника
: тубулярная аденома, ворсинчатая аденома, тубулярно-ворсинчатая аденома, аденоматоз.Эпителиальные опухоли самые распространенные, они составляют около 92% всех новообразований, имеют большую склонность к злокачественному перерождению. - Неэпителиальных опухоли кишечника
: липома, лейомиома, лейомиосаркома, ангиосаркома и саркома Капоши.
Также среди доброкачественных процессов выделяют опухолеподобные поражения толстой кишки (гамартомы): полип Пейтца-Егерса, ювенильный полип. Среди опухолей толстого кишечника встречаются гетеротопии: гиперпластический или метапластический полип, доброкачественный лимфоидный, воспалительный и глубокий кистозный полип. По распространенности различают одиночные, множественные (сгруппированные и расположенные рассеяно) полипы, диффузный полипоз.
Злокачественные опухоли толстого кишечника по характеру роста разделяют на четыре типа:
- экзофитно-полиповидныеопухоли
, которые растут в просвет кишки; - эндофитно-язвенныеопухоли
, распространяющиеся в стенке кишки, часто дают изъязвления; - диффузно-инфильтративные опухоли
(злокачественные клетки имеют диффузное распространение внутри стенок органа); - аннулярные опухоли
— растут по окружности кишки.
В двух последних случаях трудно определяются гистологические границы опухолевого процесса, клетки могут проникать в участки, которые на первый взгляд выглядят здоровыми.
Стадирование опухолей
При классификации злокачественных опухолей толстого кишечника большое значение имеет стадия процесса. Стадийность определяют с помощью международной общепринятой классификации TNM, где T – это степень прорастания опухоли в ткани, N – наличие или отсутствие метастазирования в регионарные лимфатические узлы, M – отдаленное метастазирование.
- T0
– нет признаков опухолевого роста - Tx
– невозможна оценка достоверная первичной опухоли - Tis
– carcinoma in situ, или рак «на месте», не прорастает слизистую - T1
– распространение опухоли на подслизистый слой - T2
– прорастание опухолью мышечного слоя - T3
– распространение опухоли на мышечный слой и проникновение в ткани вокруг толстого кишечника, не покрытые брюшиной. - Т4
– прорастание опухолью висцеральной брюшины либо распространение на органы и ткани, расположенные по соседству.
Nx – невозможно оценить состояние регионарных лимфатических узлов. N0 – метастазов в регионарных лимфоузлах нет. N1 – метастазы в 1-3 лимфоузлах, находящихся вокруг толстого кишечника. N2 – метастазы в четырех и более лимфоузлах, расположенных вокруг толстого кишечника. N3 – метастазы в лимфоузлах, которые находятся вдоль сосудов. Мx– удаленные метастазы невозможно определить. М0 – метастазов нет. М1 – есть метастазы в отдаленных органах.
Соответственно классификации TNM выделяют четыре стадии раковых опухолей толстого кишечника. Нулевая стадия — TisN0M0. Первая стадия — T1N0M0 или T2N0M0. Вторая стадия — T3N0M или T4N0M0. Третья стадия – любые показатели Т и N1M0, любые показатели T и N2M0 либо любые показатели T и N3M0. Четвертая стадия – любые показатели Т и N, М1.
Наряду с данной классификацией, во многих Европейских странах и странах Северной Америки используют классификацию опухолей С. Е. Dukes, предложенную еще в 1932 году. Опухоли толстого кишечника также разделяют на четыре стадии, обозначенные латинскими буквами. Стадия А – опухолевый процесс распространяется в пределах слизистого и подслизистого слоя (T1N0M0 и T2N0M0). Стадия В – опухоль прорастает во все слои стенок кишечника (T3N0M и T4N0M0). Стадия С – опухоль может быть любого размера, но есть метастазы в регионарные лимфоузлы. Стадия D – есть отдаленные метастазы.
У мужчин
У мужчин обычно бывает рак прямой кишки. Симптоматика при нем следующая:
- Болит задний проход;
- Поносы и запоры;
- В каловой массе возникает кровь или слизь.
Если начался процесс метастазирования, то бывает поражена простата.
Новообразование может пальпироваться проктологом.
Рак у мужчин может развиваться из-за употребления вредных веществ, неправильного питания, наличии кишечных полипов, язв, колита, геморроя, излишнего веса.
Первый орган, в котором развиваются метастазы при данном виде рака – это печень. Процесс происходит на последней стадии болезни. При правильном лечении пациент с таким диагнозом живет до двух лет.
Метастазирование также может идти в органы малого таза, брюшину, поджелудочную железу, легкие, забрюшинное пространство, мочевой пузырь.
Процессы метастазирования следующие:
- Вначале опухоль прорастает в жировую клетчатку;
- Прободение толстой кишки;
- Раковые клетки обнаруживаются в органах-соседях.
Вначале исследуется прямая кишка при помощи пальпации.
Далее производится колоноскопия и ректороманоскопия. Во время последней доктор осматривает слизистую прямой кишки. Могут быть исследованы отделы сигмовидной кишки.
При эндоскопии хирург делает биопсию, затем делается гистологическое исследование.
Чтобы диагностировать рак кишечника на ранних стадиях, определяют уровень белка. Благодаря этим онкомаркерам можно обнаружить рак кишечника при отсутствии его симптоматики.
Лечение
Рекомендуется комплексное лечение: операция, химиотерапия, лучевая терапия, радиотерапия.
Кто находится в группе риска?
Хотя колоректальный рак может возникнуть в любом возрасте, более чем у 90 % пациентов рак манифестирует в возрасте старше 40 лет, при этом каждые 10 лет риск развития заболевания удваивается. Кроме возраста, к факторам риска относится семейный анамнез колоректального рака, полипов и язвенного колита, а также полипов толстой кишки и рака других локализаций, особенно молочной железы и матки.
Что представляет собой рак ободочной кишки?
Рак ободочной кишки формируется из слизистой оболочки и имеет злокачественную природу. Чаще встречается аденокарцинома , реже — плоскоклеточный рак.
В большинстве случаев злокачественное новообразование образуется в результате трансформации полипов, возникших в толстой кишке. Таким образом, своевременное удаление полипов снижает вероятность развития онкологического заболевания и является хирургической профилактикой рака.
Опухоль ободочной кишки формируется в одном из ее отделов:
- Слепая кишка
- Восходящая ободочная кишка
- Поперечная ободочная кишка
- Нисходящая ободочная кишка
- Сигмовидная ободочная кишка
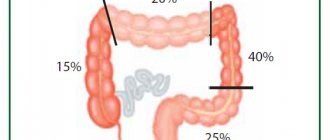
Несмотря на возможность формирования рака в любом из отделов ободочной кишки, частота поражения в каждом из участков значительно отличается. Так, в 50% случаев опухоль поражает сигмовидную кишку, более 20% приходится на слепую, 10% на поперечную ободочную и около 15% на участки физиологических изгибов кишки. И только в 2% случаях рак первоначально поражает несколько отделов ободочной кишки.
Факторы риска
- Вероятность обнаружить у себя опухоль повышается, если в истории болезни родственников уже значился полипоз толстого кишечника;
- Несбалансированный рацион: пресыщение жирной пищей, нехватка в ежедневных блюдах овощной и фруктовой составляющих, бобовых, цельнозернового хлеба, гречки и кукурузы;
- Частые запоры, в особенности те, которые устранялись после применения слабительных, раздражающих слизистую поверхность кишечного слоя;
- Болезнь Крона — воспаление слизистой толстой кишки с появлением многочисленных язв, диарея гораздо более выражена, чем при язвенном колите, наличие перианальных поражений в форме полипов и свищей (воспалений в углублении слизистой анального канала, параректальной клетчатке или межсфинктерном пространстве);
- Гиподинамия — ослабленный двигательный тонус;
- Возрастной рубеж — за 50 лет;
- Ангиодисплазии — врожденные пороки развития сосудов;
- Курение;
- Неспецифический язвенный колит (НЯК) — хронический диффузный воспалительный процесс слизистого слоя прямой и ободочной кишки, служит толчком для образования разнообразных язв слизистой оболочки.
Факт. Общая длина толстой кишки приравнивается примерно к полутора — двум метрам.
Вопрос — ответ
Насколько поглощаемая нами еда влияет на формирование опухолей?
Да, риск развития опухолей возрастает при наличии в ежедневном рационе пищи, бедной на клетчатку, но снабженной животными белками и жирами. При таком раскладе у человека могут возникать частые запоры, вероятен дисбаланс кишечной флоры. В кишечнике увеличивается содержание желчных кислот и канцерогенных фенолов. А это вредит слизистой. Вред приносят и копчености, консерванты. В них также преобладают канцерогены.Факт. Человек способен принимать пищу даже будучи размещен вниз головой, так как вовремя «включаются» специальные мышцы перистальтики. Этим и объясняется то, что космонавты едят в невесомом состоянии.
Может ли недостаточность анального сфинктера являться прогнозом для появления опухоли толстой кишки?
В основном, нет. Недержание толстой кишки связано преимущественно с перенесенной акушерской травмой, мышечной дисфункцией как следствием нервных расстройств. Это также реакция на различные заболевания воспалительного характера, на выпадение геморроидальных узлов или самой прямой кишки.
Возможно ли провести сфинктеросохраняющую операцию при семейном аденоматозе (наследственное заболевание, которое сопровождается образованием множества полипов на слизистом покрове) толстой кишки?
Если полипы не перешли в стадию рака, то вероятность сохраняется примерно на 85%. Если же полипы стали злокачественными, то подобного рода щадящие операции допустимы лишь в 30% случаев от общего числа заболевших. Но удаление полипов в пораженных отделах кишечника — обязательно, поскольку из них так или иначе появляется раковое образование.
Диагноз по строению клетки — ближайшее будущее
— У вас супертехнологичная специальность, появились ли в последнее время новые методики, которые вас поразили?
— Мы работаем за пределами человеческого восприятия, оборудование позволяет нам увидеть больше, чем наши глаза. Эндоскопическая классификация — какой тип полипа и можно ли его удалить — основана на структуре желез ткани и микрососудистого капиллярного русла, которые человеческому глазу не видны. Сейчас уже есть эндоскопы, которые работают по принципу микроскопов. В России скоро должны появиться эндоскопические аппараты, которые увеличивают картинку тысячекратно. С их помощью мы сможем ставить диагнозы по строению клетки. По сути, это прижизненная микроскопия.
— Считается, что эндоскописты вторые после реаниматологов по риску заражения ковидом. Как вы работаете в условиях эпидемии COVID-19?
— Больше всего рискуют те врачи, кто проводит бронхоскопию. При колоноскопии и гастроскопии риски для персонала тоже есть, но они кратно ниже по сравнению с бронхоскопией. Но у нас в отделении уже все переболели ковидом, и все уже вакцинированы, при этом мы продолжаем соблюдать рекомендованный санитарно-эпидемиологический режим.
Отделение эндоскопии НМИЦ онкологии им. Н.Н. Петрова занимается диагностикой и лечением злокачественных новообразований и предопухолевых заболеваний органов желудочно-кишечного тракта, а также опухолевыми патологиями трахеи и бронхов. Ежегодно в отделении проводится 4000 диагностических эндоскопических исследований и около 1000 лечебных процедур. Это высокоспециализированное научно-клиническое подразделение центра. Отделение является базой кафедры эндоскопии Северо-Западного медицинского университета им. И.И. Мечникова и кафедры онкологии СПбГМУ им. акад. И.П. Павлова.