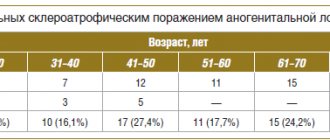
Кардия, или кардиальный отдел желудка, представляет собой цилиндрический сегмент, охватывающий пищеводно-желудочный переход и пространство на 2 см выше и ниже его. Рак кардиального отдела желудка (кардиоэзофагеальный рак, КЭР) отличается анатомическими и клиническими особенностями, и требует особого подхода в лечении. Многие эксперты даже выделяют его в отдельную нозологию, и на это есть несколько причин:
- Опухоли данной локализации склонны распространяться на пищевод гораздо чаще, чем рак нижележащих отделов желудка.
- Такие опухоли метастазируют в абдоминальные и медиастинальные лимфоузлы.
- Кроме того, они отличаются более неблагоприятным прогнозом, чем рак желудка или пищевода.
Для кардиоэзофагеального рака характерны агрессивный рост и склонность к метастазированию в лимфатические узлы средостения.
- Причины
- Симптомы рака кардиального отдела желудка
- Классификация
- Диагностика
- Лечение рака кардиального отдела желудка
- Осложнения и рецидивы
- Прогноз и профилактика
Причины
Причины развития рака кардиального отдела достоверно неизвестны. В настоящее время принято говорить о факторах риска — обстоятельствах, при которых увеличивается вероятность развития той или иной патологии. При раке желудка они следующие:
- Инфицирование Helicobacter pylori.
- Наличие атрофического гастрита проксимальных отделов желудка.
- Наследственная предрасположенность.
- Курение и злоупотребление алкоголем.
Что касается гастроэзофагеального рефлюкса и пищевода Баррета, то эти состояния — главные предрасполагающие факторы развития эзофагеального рака, но они не влияют на частоту развития рака кардии.
Ахалазия кардии
Клиническими проявлениями патологии служат дисфагия, регургитация и загрудинные боли. Дисфагия характеризуется затруднением глотания пищи. В некоторых случаях нарушение акта глотания развивается одномоментно и протекает стабильно; обычно дисфагии предшествует грипп или другое вирусное заболевание, стресс. У части пациентов дисфагия вначале носит эпизодический характер (например, при торопливой еде), затем становится более регулярной, затрудняющей прохождение как плотной, так и жидкой пищи.
Дисфагия при ахалазии кардии может быть избирательной и возникать при употреблении только определенного вида пищи. Приспосабливаясь к нарушению глотания, пациенты могут самостоятельно находить способы регуляции прохождения пищевых масс – задерживать дыхание, заглатывать воздух, запивать пищу водой и т. д. Иногда при ахалазии кардии развивается парадоксальная дисфагия, при которой прохождение жидкой пищи затрудняется в большей степени, чем твердой.
Регургитация при ахалазии кардии развивается в результате обратного заброса пищевых масс в полость рта при сокращении мышц пищевода. Выраженность регургитации может носить характер небольшого срыгивания или пищеводной рвоты, когда развивается обильное срыгивание «полным ртом». Регургитация может быть периодической (например, в процессе еды, одновременно с дисфагией), возникать сразу после приема пищи или спустя 2-3 часа после еды. Реже при ахалазии кардии заброс пищи может случаться во сне (так называемая, ночная регургитация): при этом пища нередко попадает в дыхательные пути, что сопровождается «ночным кашлем». Небольшая регургитация характерна для I – II стадии ахалазии кардии, пищеводная рвота – для III – IV стадий, когда происходит переполнение и перерастяжение пищевода.
Боли при ахалазии кардии могут беспокоить натощак или в процессе приема пищи при глотании. Болевые ощущения локализуются за грудиной, часто иррадиируют в челюсть, шею, между лопатками. Если при I – II стадии ахалазии кардии боли обусловлены спазмом мускулатуры, то при III – IV стадии – развивающимся эзофагитом. Для ахалазии кардии типичны периодические приступообразные боли — эзофагодинические кризы, которые могут развиваться на фоне волнения, физической активности, в ночное время и длиться от нескольких минут до одного часа. Болевой приступ иногда проходит самостоятельно после рвоты или прохождения пищевых масс в желудок; в других случаях купируется с помощью спазмолитиков.
Симптомы рака кардиального отдела желудка
Для рака кардии наиболее характерны снижение веса, отвращение к пище, боль и дисфагия. Боль обычно локализуется в области эпигастрия, носит постоянный, давящий характер и не зависит от приема пищи. Иногда она отдает в поясничную область или за грудину. В последнем случае болезнь может симулировать патологию сердца, например стенокардию.
Степень выраженности дисфагии зависит от размеров опухоли и обструкции пищеварительного тракта. В основном она проявляется нарушением питания, которое приводит к гиповолемии и изменению баланса электролитов.
Анатомия желудка, строение желудка, лечение желудка
Желудок – это полый орган, который приспособлен для наполнения пищей, начального переваривания пищи, частичного всасывания питательных веществ с дальнейшей эвакуацией содержимого в двенадцатиперстную кишку. Расположен желудок в верхней части брюшной полости, под диафрагмой, большей частью слева от срединной линии.
Форма и объем желудка зависят от тонуса его мускулатуры, от наполнения его пищей, от состояния соседних органов, от положения тела. В верхней части желудка в него впадает пищевод, в нижней части от желудка отходит двенадцатиперстная кишка.
В желудке выделяют четыре части:
- Кардиальная часть желудка находится сверху и прилежит к отверстию из пищевода в желудок, которое называется «кардия»
- Дно или свод – часть желудка, которая находится вверху и образует своеобразный купол
- Тело желудка это основная средняя часть желудка
- Привратниковая или пилорическая часть находится у входа в двенадцатиперстную кишку, где расположен сфинктер, регулирующий поступление пищевого комка в двенадцатиперстную кишку – пилорус
Стенка желудка состоит из четырех слоев:
- слизистой оболочки
- подслизистого слоя
- мышечного слоя
- наружной серозной оболочки
Слизистая оболочка желудка
Слизистая оболочка желудка представляет собой слой, сверху которого находятся цилиндрические эпителиальные клетки, под которыми расположена рыхлая соединительная ткань и далее тонкий слой гладких мышц. В рыхлой соединительной ткани слизистой оболочки находятся железы желудка.
Различают три вида клеток, образующих эти железы. Одни из них называются главными. Эти железы продуцируют пепсиногены и химозин. Следующий вид клеток называется париетальными или обкладочными клетками. В них производится синтез соляной кислоты и гастромукопротеина. Третий вид клеток – это добавочные клетки или мукоциты. Они производят мукоидный секрет. В области привратника (пилоруса) находятся гормонально-активные клетки. Эти клетки синтезируют гастрин.
В слизистой оболочке желудка находится также огромное количество других продуцирующих биологически активных веществ. Роль некоторых из них до сих пор остается не до конца изученной. Очень важной функцией железистых клеток желудка является формирование защитного слизистого барьера. Необходим непрерывный синтез желудочной слизи, который производится слизеобразующими клетками.
Стимулируют эту функцию активирующее воздействие вегетативной нервной системы, инсулин, серотонин, простагландины. Усиливается выделение слизи под механическим воздействием раздражающих слизистую желудка частей пищевого комка. Снижают слизеобразующую функцию некоторые медикаментозные средства: аспирин (ацетилсалициловая кислота), нестероидные противовоспалительные препараты и др.
Имеются противопоказания. Ознакомьтесь с инструкцией или проконсультируйтесь у специалиста.
Стоимость УЗИ желудка в клинике ЕМЦ.
Классификация
Классификация рака кардии ориентируется на локализацию центра опухоли. Точкой анатомического отсчета является Z-линия — линия пищеводно-желудочного перехода.
- Рак I типа — центр новообразования располагается на расстоянии 1-5 см выше Z-линии в сторону пищевода.
- Рак II типа — центр новообразования располагается в пределах 1 см орально и 2 см ниже Z-линии.
- Рак III типа — центр новообразования располагается на расстоянии 2-5 см ниже Z-линии.
Диагностика
- Эндоскопическое исследование желудка и пищевода. Позволяет осмотреть опухоль и взять биопсию для морфологического исследования.
- Эндоскопическое УЗИ. Проводится для определения степени инвазии опухоли, ее прорастания в соседние органы и структуры, а также для поиска регионарных метастазов.
- Абдоминальное УЗИ. Проводится для поиска метастазов.
- Рентгеноконтрастное исследование. Позволяет определить протяженность опухоли и оценить степень стеноза кардии и пищевода. Особенно актуален метод при диффузно-инфильтративных формах рака, когда из-за подслизистой локализации могут быть получены ложноотрицательные результаты биопсии.
- КТ — проводится для поиска отдаленных метастазов.
- Диагностическая лапароскопия. Позволяет обнаружить распространение опухоли на серозные оболочки, а также диагностировать интраперитонеальную диссеминацию.
- Определение онкомаркеров — РЭА, СА 19-9, СА 72-4.
Желудок — анатомо-физиологические сведения
Желудок (Ventriculus, gaster) представляет собой полый орган, по форме напоминающий перевернутую реторту или старый почтовый рожок. Он располагается асимметрично в верхнем этаже брюшной полости, причем около 5/6 его находится слева от средней линии (рис. 94) в левой подреберной области. Широкая левая часть желудка находится под диафрагмой, а правая суженная—под печенью.
Желудок — анатомо-физиологические сведения 1
Форма и положение желудка во многом зависят от наполнения его, тонуса мышечной оболочки и от состояния других органов. Емкость желудка составляет от 1,5 до 3—7 литров. В спавшемся состоянии он приобретает цилиндрическую форму, а при голодании резко уменьшается и становится похожим на кишку. В длину желудок составляет 21 — 25 см, а расстояние между входным и выходным отверстиями бывает от 7 до 16—17 см. В поперечнике в самом широком отделе он равен 10—12—13 см. Расстояние между передней и задней стенками зависит от степени наполнения желудка. Натощак стенки желудка соприкасаются, за исключением отделов, содержащих воздух.
В желудке различают переднюю и заднюю стенки, соединяющиеся справа по вогнутому краю, именуемому малой кривизной (curvatura minor), а слева—по выпуклому краю (curvatura major). Желудок соединяется с пищеводом отверстием (ostium cardiacum) или входом (cardia). Место перехода желудка в двенадцатиперстную кишку называется привратником (pylorus или ostium pyloricum). Здесь под серозной оболочкой на передней поверхности почти в поперечном направлении идет vena pylorica.
От малой кривизны желудка отходит малый сальник, состоящий из двух листков брюшины и включающий в себя три связки: желудочно-диафрагмальную (lig. gastrophrenicum), печеночно-желудочную (lig. hepatogastricum) и печеночно-двенадцатиперстную (lig. hepatoduodenale). В области большой кривизны берет начало большой сальник. Он является продолжением желудочно-ободочной связки (lig.gastrocolicum), идущей от большой кривизны тела и пилорического отдела желудка к поперечной ободочной кишке.
Желудочно-ободочная связка соединяется с поперечной ободочной кишкой тонкими, почти на всем протяжении пластинками, что позволяет бескровно отделить сальник от кишки и этим быстро мобилизовать большую кривизну желудка во время операций по поводу рака желудка. От большой кривизны дна желудка к селезенке идет желудочно-селезеночная связка (lig. gastrolienale), которая часто бывает очень короткой и затрудняет мобилизацию дна желудка при выполнении гастрэктомии. В большом и малом сальниках находятся кровеносные и лимфатические сосуды, регионарные лимфатические узлы и нервы.
Большое практическое значение имеет желудочно-поджелудочная связка (lig. gastropancreaticum), которая проходит между кардиальной частью желудка и верхним краем поджелудочной железы. В этой связке располагаются левая желудочная артерия с одноименной веной и лимфатические узлы (желудочно-поджелудочные и поджелудочно-селезеночные), в которые метастазируют кардиальные раки желудка. Различают еще привратнико-подожелудочную связку, но она часто сливается с желудочно-поджелудочной или не выражена.
В патологии желудка, особенно в острой, важную роль играет сальниковая сумка. Она располагается сзади желудка и малого сальника, сверху ограничена печенью и диафрагмой, снизу брыжейкой поперечной ободочной кишки, слева—селезенкой. Задней стенкой сальниковой сумки является брюшина, покрывающая поджелудочную железу и другие органы и ткани. Правая часть сальниковой сумки суживается и посредством сальникового отверстия (foramen epiploicum s. Winslowi), расположенного тот час-под печеночно-двенадцатиперстной связкой,соединяется со свободной брюшной полостью. В желудке различают несколько отделов (рис. 95)
Желудок — анатомо-физиологические сведения 2
- 1)pars cardiaca (входной отдел) — отдел желудка, ближайший к cardia,
- 2)funduss. fornix ventriculi (дно желудка) — находится слева от кардии под куполом диафрагмы,
- 3)corpus ventriculi (тело желудка),
- 4)pars руlorica (пилорический отдел)— наиболее узкий отдел желудка, прилежащий к привратнику.
В пилорическом отделе различают две части: antrum pyloricum и canalis pyloricus.
На границе .тела желудка и антральной части пилорического отдела имеется мешкообразное расширение желудка — sinus ventriculi.
По малой кривизне на границе упомянутых отделов желудка располагается угловая вырезка (incisura angularisj, которую хирурги называют углом желудка. По большой кривизне на границе кардии и дна находится входная вырезка — incisura cardiaca.
Желудок делят, кроме того, на две части (рис. 96), соответственно наиболее свойственной каждому отделу функции:
- 1) переваривающий отдел (saccus digestorius)—включает в себя кардиальный отдел, дно и тело желудка,
- 2) эвакуирующий (canalis egestorius)—соответствует пилорическому отделу.
Желудок — анатомо-физиологические сведения 3
Вход в желудок располагается слева от позвоночника на уровне X—XI грудных позвонков. Бывают случаи, когда кардиа желудка располагается по средней линии. Доступ к кардиальному отделу желудка не всегда одинаков, что зависит от особенностей анатомического строения грудной стенки, эпигастрального угла, строения внутренних органов и длины связок.
У худощавых людей при большом эпигастральном угле, небольшом расстояния и между грудиной и позвоночником и длинном абдоминальном отделе пищевода кардиальный отдел желудка легко доступен осмотру, после рассечения брюшины и мобилизации располагающегося над ним пищевода он выводится в рану.
Чаще бывают более трудные условия при подходе к кардиальному отделу пищевода, особенно у тучных людей, при коротких связках желудка и почти полном отсутствии абдоминального отдела пищевода. В таких случаях кардиа лежит высоко под диафрагмой и определяется только при ощупывании. Операции у таких больных представляют большие трудности. Для мобилизации и удаления кардиального отдела желудка при таких анатомических отношениях приходится широко рассекать диафрагму, пересекать ножки диафрагмы, а иногда прибегать к сагитальной стернотомии.
Дно желудка находится под левым куполом диафрагмы, плотно, прилегая к нему. Здесь над диафрагмой располагается сердце, на деятельность которого оказывает влияние состояние и наполнение желудка. Это обстоятельство необходимо учитывать как до операции при явлениях застоя в желудке и парезе , кишечника, так и в послеоперационном периоде.
Тело желудка располагается книзу и кпереди от дна, причем малая кривизна вначале идет параллельно позвоночнику и слева от него, а затем пилорический отдел желудка перекрещивает позвоночник на уровне XII грудного или I поясничного позвонков. Большая кривизна в зависимости от формы и наполнения желудка меняет свое положение, иногда спускаясь до уровня гребней подвздошных костей даже в нормальных условиях.
Проекция желудка на грудную и брюшную стенки понятна из рис. 97. Однако надо иметь в виду, что положение желудка не стабильно и зависит от его тонуса, наполнения и в определенной степени от формы (ретортообразная, форма рога, форма крючка и т. д.). Наиболее постоянным является положение желудка, в области входа и выхода. Желудок находится в тесной связи с многими, органами: печенью, селезенкой,передней брюшной стенкой, с левой почкой и надпочечником, с поджелудочной железой, поперечной ободочной кишкой и иногда с желчным пузырем.
Желудок — анатомо-физиологические сведения 4
Близко к желудку прилежат аорта, чревная артерия со своими ветвями,воротная и нижняя полая вены. Это обосновывает необходимость большого внимания и тщательности выполнения операций на желудке. Знание анатомии и топографии желудка имеет большое значение при рентгенологическом исследовании желудка; и двенадцатиперстной кишки.
Желудок со всех сторон покрыт серозной оболочкой и только небольшие его участки в области соединения дна sc диафрагмой да по ходу прикрепления связок тонкими полосами лишены брюшинного покрова. Мышечная оболочка представлена тремя слоями: наружным(продольным), средним (кольцевидном) и глубоким (косым).
Слизистая оболочка толщиною 1,5—2 мм собрана в множественные складки за счет собственной мышечной пластинки и толстой рыхлой подслизистой оболочки. По малой кривизне складки идут в продольном направлении, образуя желудочную дорожку.
Слизистая желудка богата железами, вырабатывающими желудочный сок. В слизистой имеются главные клетки (вырабатывают ферменты), добавочные (выделяют мукоидный секрет) и обкладочные (вырабатывают соляную кислоту). В области дна и тела желудка имеются все три вида клеток, а в пилорической части обкладочных клеток нет. Следовательно, сок, выделяемый пилорическим отделом, не содержит соляную кислоту и имеет щелочную реакцию. Кардиальные железы по морфологии близки к пилорическим железам, но они содержат отдельные обкладочные клетки. Между зонами желез границы нечеткие. На границе тела и привратниковой части выделяют промежуточную зону, в которой имеются оба вида желез (рис. 99).
Желудок — анатомо-физиологические сведения 5
Кровоснабжение желудка осуществляется за счет чревной артерии (a. coeliaca) и ее ветвей (рис. 100). Самостоятельное начало от чревной артерии берет лишь левая желудочная артерия. Правая желудочная артерия является ветвью печеночной артерии, левая желудочно-сальниковая артерия — ветвью селезеночной артерии, а правая желудочно-сальниковая артерия — ветвью желудочно-двенадцатиперстной артерии.
Желудок — анатомо-физиологические сведения 6
Выносящие сосуды из этих лимфатических узлов сопровождают кровеносные сосуды и идут по трем основным направлениям (рис. 101):
- 1) от малой кривизны, верхней половины привратника и кардии с соответствующими отделами передней и задней стенок желудка к чревным лимфатическим узлам,
- 2) от дна желудка к лимфатическим узлам ворот селезенки и
- 3) от лимфатических узлов большой кривизны и от подпривратниковых узлов с соответствующими отделами стенок желудка к чревным лимфатическим узлам.
Желудок — анатомо-физиологические сведения 7
Обе желудочные артерии идут по малой кривизне, а желудочно-сальниковые — по большой.Имеются также короткие желудочные артерии, которые берут начало от дистального отдела селезеночной артерии, проходят в желудочно-селезеночной связке к дну желудка.
Все перечисленные артерии дают многочисленные ветви, широко анастомозирующне между собой.Вены идут соответственно артериям и впадают в воротную вену. Лимфа из желудка оттекает в верхние желудочные лимфатические узлы (малая кривизна), нижние лимфатические узлы (большая кривизна), околокардиальные, над- и подпривратниковые и в желудочно-поджелудочные (по ходу левой желудочной артерии от ее начала до желудка).
Иннервация желудка обеспечивается симпатическими нервами, берущими начало от чревного сплетения (plexus coeliacus) и идущими вместе с кровеносными сосудами, и парасимпатическими, представленными двумя блуждающими нервами, входящими в брюшную полость вместе с пищеводом и дающими ветви к желудку, печени, поджелудочной железе, тонкой кишке, к чревному и нижнему брыжеечному сплетениям.
Двенадцатиперстная кишка (duodenum) является продолжением желудка, имеет подковообразную, весьма варьирующую форму (рис. 102). В двенадцатиперстной кишке различают верхнюю горизонтальную часть, нисходящую часть и нижнюю часть, которая включает в себя нижний горизонтальный отдел и восходящий отдел. Последняя переходит в тощую кишку. Двенадцатиперстная кишка имеет три изгиба—верхний, нижний и двенадцатиперстно-тощекишечный.
Желудок — анатомо-физиологические сведения 8
. Двенадцатиперстная кишка начинается расширением (bulbus duodeni). В длину она составляет 25—30 см, а в диаметре 4—5 см. Только начальный отдел кишки на протяжении 2—5 см со всех сторон окружен брюшиной. На остальном протяжении кишка находится в забрюшинном пространстве. На медиальной стенке нисходящей части двенадцатиперстной кишки имеется продольная складка, заканчивающаяся бугорком (papilla duodeni major s. Vateri) с устьем общего желчного протока и устьем протока поджелудочной железы. Важным анатомическим образованием является печеночно-двенадцатиперстная связка, которая идет от ворот печени к верхней части поджелудочной железы и содержит печеночную артерию, воротную вену и общий желчный проток.
В подкове двенадцатиперстной кишки находится головка под-желудочной железы, справа и снизу—правая почка с надпочечником, сзади—аорта и нижняя полая вена, сверху—печень и желчный пузырь, спереди—поперечная ободочная кишка с брыжейкой. Спереди восходящей части двенадцатиперстной кишки проходят верхние брыжеечные сосуды.
Кровоснабжение двенадцатиперстная кишка получает за счет ветвей чревной и верхней брыжеечной артерий. Отток лимфы идет лимфатические узлы поджелудочной железы, а через них — в основной коллектор (чревные лимфатические узлы).
Желудок и двенадцатиперстная кишка выполняют секреторную, моторную, всасывательную и в определенной степени эндокринную функции. Желудок, кроме того, выполняет роль резервуара, вмещающего съеденную пищу и задерживающего ее в течение нескольких часов. В желудке и двенадцатиперстной кишке поступившая пища подвергается химическим изменениям под влиянием гидролитических ферментов и соляной кислоты. Желудочное сокоотделение у человека идет почти непрерывно и только во время сна на короткое время прекращается или резко уменьшается.
После приема пищи желудочная секреция усиливается, причем вырабатываемый желудочный сок бывает разный по составу и количеству в зависимости от принятой пищи. Так, после приема мяса желудочный сок содержит больше соляной кислоты, чем после приема хлеба или молока, а хлеб вызывает большее выделение ферментов. Жиры на несколько часов угнетают желудочную секрецию, а затем возбуждают. Количество вырабатываемого желудочного сока находится в определенной зависимости от количества съеденной пищи.
Желудочную секрецию принято делить на три фазы:
- 1) сложнорефлекторная фаза — начинается под влиянием условных и безусловных рефлексов, возникающих при виде пищи, запахе, звуках, сопровождающих приготовление пищи, при пережевывании и проглатывании ее;
- 2) желудочная фаза секреции начинается в момент присоединения к имеющимся уже раздражителям механического и химического раздражения «слизистой желудка, поступившей в него пищей, а также гуморального воздействия на желудочную секрецию веществ (гастрин, гистамин) всосавшихся из желудка;
- 3) кишечная фаза желудочной секреции—возбуждение желудочной секреции, вызывается веществами, образовавшимися из пищи, поступившей в тонкую кишку, и всосавшимися из нее (энтерогастрин и др.). Принято считать, что в первую и вторую фазу желудочной секреции выделяется по 45% желудочного сока, а в третью—10.
Тормозят желудочную секрецию вырабатывающийся в двенадцатиперстной кишке под влиянием резко кислого содержимого (pH ниже 2,5) энтерогастрон и гастрон, образующийся в пилорическом отделе желудка.
В первую фазу желудочная секреция, по мнению Gszacki (1968), стимулируется не только по системе блуждающего нерва, по и путем раздражения задней части гипоталамуса, который стимулирует функцию передней доли гипофиза. Увеличение адренокортикотропного гормона, в свою очередь, стимулирует функцию коры надпочечников. В результате этого повышается уровень 17-гидрооксикортикостероидов, стимулирующих функцию слизистой желудка (рис. 103).
Желудок — анатомо-физиологические сведения 9
. Желудочный сок вырабатывается железами слизистой оболочки желудка. Различают главные, добавочные и обкладочные клетки желез желудка. Главные клетки выделяют ферменты желудочного сока, добавочные — мукоидный секрет, а обкладочные — соляную кислоту. В области дна желудка железы содержат все три вида клеток, железы малой кривизны желудка содержат главные и обкладочные клетки, а пилорические железы — главные и добавочные. Поэтому понятно, что железы малой кривизны желудка выделяют сок, содержащий много пепсина и соляной кислоты, а железы пилорического отдела вырабатывают щелочной сок, содержащий много слизи.
В пилорическом отделе желудка образуется прогастрин, который под влиянием продуктов пищеварения превращается в гастринфизиологйчееки активный гормон, который всасывается в кровь и стимулирует функцию клеток желудочных желез. Гастрин очень активен. Подкожное введение гастрина в дозе 0,002 мг на 1 кг веса человека вызывает максимальную желудочную секрецию. Соляная кислота, поступая в пилорический отдел, тормозит образование гастрина. Медиатором при образовании гастрина является ацетилхолин, выделяющийся при раздражении блуждающего нерва.
Вторым мощным химическим возбудителем желудочной секреции (стимулирует секрецию соляной кислоты) является гистамин, который освобождается из тканей под влиянием ацетилхолина (вагусное влияние). Подкожное введение 0,04 мг (на 1 кг веса) гистамина вызывает максимальную желудочную секрецию. Секрецию ферментов гистамин тормозит.
Желудочный сок имеет кислую реакцию. Концентрация соляной кислоты в нем. составляет 0,4 — 0,5%, а pH — 0,9 — 1,5. Он содержит протеазы (пепсины, желатиназа, химозин) и липазу, под влиянием которых происходит расщепление белков и жиров. В желудке продолжается расщепление полисахаридов, начавшееся в ротовой полости под влиянием птиалина и мальтазы слюны.
Вторая функция желудка — моторная, она обеспечивает перемешивание пищи и продвижение ее в двенадцатиперстную кишку. Сокращения желудка возникают в связи с механическими, химическими и гуморальными воздействиями (гастрин, гистамин и холин возбуждают сокращение мышц желудка, а знтерогастрон, адреналин и норадреналин — тормозят).
Важное значение в моторной деятельности желудка имеют раздражения, идущие по блуждающему (возбуждает силу и частоту сокращений) и симпатическому (тормозит мышечные сокращения) нервам.. Это объясняет роль психических стрессирующих воздействий в этиологии и патогенезе язвенной болезни желудка.
В нормальных условиях всасывательная функция желудка небольшая. Всасывательная функция усиливается при гастритах, нарушении проходимости привратника и при других патологических процессах, вызывающих нарушение моторной функции желудка и задержку в нем пищевых масс.
Поступление пищевых масс в двенадцатиперстную кишку стимулирует функцию поджелудочной железы, печени и желчного пузыря. Пища здесь подвергается воздействию желчи, сока поджелудочной железы и сока, вырабатываемого слизистой двенадцатиперстной кишки, и быстро перемещается в тонкую кишку. Исследованиями А. М. Уголева (1973) установлено, что двенадцатиперстная кишка выполняет не только подчиненную (желудку) роль в продолжении процесса пищеварения с привлечением работы двух важнейших желез пищеварения, но и обладает в связи с вырабатываемыми ею гормонами самостоятельным влиянием на пищеварение и обмен веществ. А. М. Уголев установил, что удаление двенадцатиперстной кишки приводит к нарушению азотистого, минерального и липидного обменов.
Лечение рака кардиального отдела желудка
Лечение рака кардии требует комбинированного подхода и включает химиотерапию и операцию. При нерезектабельных опухолях основной метод лечения — химиотерапия, а операции выполняются по жизнеугрожающим показаниям.
Оперативное лечение
Выбор объема операции и оперативного доступа определяется исходя из типа рака и его местной распространенности. При КЭР I типа проводят проксимальную резекцию желудка
| КЭР I типа Проксимальная резекция желудка, субтотальная резекция пищевода. | КЭР II типа Гастрэктомия (удаляется весь желудок), резекция нижнегрудного отдела пищевода | КЭР III типа Гастрэктомия, резекция нижнегрудного отдела пищевода. |
Минимальный объем лимфодиссекции подразумевает удаление лимфатических узлов 1 и 2 порядка (проводится расширенная лимфодиссекция в объеме D2). При КЭР I проводится билатеральная медиастинальная лимфодиссекция.
Химиотерапия
Химиотерапия проводится по одному из следующих вариантов:
- Периоперационная химиотерапия. Выполняется в режиме CF или ECF на протяжении 8-9 недель до операции и после.
- Адъювантная химиотерапия. Ее начинают через 4-6 недель после операции, если не было тяжелых осложнений, и проводят в течение 6 месяцев. Применяют схемы XELOX или CAPOX.
- Адъювантная химиолучевая терапия. В настоящее время применяется редко и только в случае нерадикальной операции.
Лечение нерезектабельных и диссеминированных опухолей проводится с помощью химиотерапии по схемам CF, CX, XELOX в режиме 6-8 трехнедельных курсов, или 9-12 двухнедельных курсов. После этого лечение прекращают и проводят наблюдение до прогрессирования заболевания. При HER2-положительном раке желудка возможно проведение терапии трастузумабом.
После прогрессирования заболевания химиотерапию возобновляют, схему лечения подбирают с учетом имеющегося анамнеза.
Метастазирование
При КЭР I и II типа метастазирование главным образом происходит в лимфатические коллекторы паракардиальной зоны, чревного ствола и малой кривизны желудка. При КЭР I типа в процесс могут вовлекаться и медиастинальные узлы. Такие особенности метастазирования учитываются при планировании операции и лимфодиссекции.
Лечение
Лечение стеноза желудка хирургическое. Цель хирургического лечения стеноза выходного отдела желудка- ликвидация стеноза и восстановление пассажа по желудку и ДПК.
Больным с суб- и декомпенсированным стенозом необходима комплексная предоперационная подготовка, включающая коррекцию водно-электролитного обмена, белкового состава, волемических нарушений, деятельности сердечно-сосудистой системы; а также промывание и декомпрессию желудка.
Больных без выраженных нарушений моторики желудка (стадии формирующегося и компенсированного стенозов) могут быть оперированы после сравнительно небольшого (5-7 дней) периода предоперационной подготовки (противоязвенная терапия, декомпрессия желудка).
Выбор хирургического вмешательства определяется заболеванием, которое привело к формированию обструкции выходного тракта желудка.
- При злокачественной этиологии заболевания проводится обследование и лечение согласно онкологическим рекомендациям по раку желудка. При опухолевом стенозе выполняется субтотальная проксимальная резекция или гастрэктомия в сочетании с лимфаденэктомией.
- При рубцовых стенозах доброкачественного генеза необходимо выполнение либо органсохраняющих дренирующих операций (пилоропластика в различных модификациях, обходной гастроэнтероанастомоз), либо проведение дистальной резекции желудка. При язвенном стенозе выполняется стандартная резекция 2/3 желудка с анастомозхом по Бильрот 1 или Бильрот 2 в различных модификациях, в зависимости от условий для наложения анастомоза и формирования культи ДПК. Выполнение всех вариантов хирургического лечения возможно с использованием малоинвазивных технологий при отсутствии противопоказаний.
Пилоропластика по Гейнеке-Микуличу
Осложнения и рецидивы
Главные осложнения кардиоэзофагеального рака:
- Распад опухоли и кровотечения. В этом случае требуется неотложное эндоскопическое обследование и остановка кровотечения. Если эндоскопически проблему решить не удалось, проводят хирургическое вмешательство.
- Опухолевый стеноз. Это осложнение приводит к дисфагии и, как следствие, к развитию алиментарных нарушений. Для его устранения применяются реканализация, баллонная дилятация, стентирование. В тяжелых случаях показано наложение обходного анастомоза или выведение гастростомы.
- Боль. Для уменьшения болевого синдрома применяют лучевую терапию, медикаментозное лечение и в ряде случаев локорегионарную анестезию.
- Асцит — скопление жидкости в брюшной полости. Для его устранения назначают диуретики и внутриполостную химиотерапию. При скоплении больших объемов жидкости показан лапароцентез — эвакуация содержимого посредством пункции.
Прогноз и профилактика
5-летняя выживаемость при КЭР любого типа в среднем составляет 23,6%. Наиболее неблагоприятно протекают опухоли III типа, поскольку они преимущественно представлены низко- или недифференцированными новообразованиями. 5-летняя выживаемость при данной локализации составляет около 14%. Существенно ухудшает прогноз наличие метастазов в лимфоузлах средостения.
В «Евроонко» работают врачи с большим опытом лечения рака желудка. Мы руководствуемся актуальными европейским стандартами. Для этого в клинике имеется все необходимое – от новейших лекарственных препаратов до современного оборудования, благодаря чему мы готовы оказать помощь в самых тяжелых случаях.
Запись на консультацию круглосуточно
+7+7+78