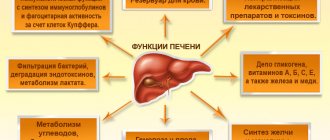
Что вредно для печени?
Регулярно пить вредно – это знает любой, даже далекий от медицины человек. И когда речь заходит о болезнях, вызываемых неумеренным употреблением горячительных напитков, как правило, первым делом вспоминают о циррозе печени. Действительно, перед врачом встает трудная задача, когда больной приходит к нему уже с «готовым» циррозом, проявляющимся нарушением структуры и функции органа. Помочь можно и на этой стадии, однако все же до цирроза болезнь доводить не стоит. Гораздо лучше и для врача, и для пациента, когда изменения печени еще минимальны и обратимы. Речь идет о так называемом жировом гепатозе или, проще говоря, жирной печени.
Каковы признаки жирового гепатоза?
Как мы уже упоминали выше, главная особенность данного состояния — это именно отсутствие специфических симптомов. Поэтому часто заболевание выявляется случайно, часто во время обычной диспансеризации или обследования по поводу совершенно другого заболевания.
Из симптомов, которые часто возникают при жировом гепатозе, но могут игнорироваться, стоит обратить внимание на:
- Дискомфорт в области правого подреберья, при этом без четкой связи с приемом пищи
- Утомляемость
- Слабость
Если данные симптомы обнаружены и есть беспокойство за состояние печени, то, для выяснения диагноза стоит обратиться к врачу, который может назначить такой метод диагностики, как УЗИ. УЗИ поможет выявить увеличенные объемы печени и изменение эхогенности органа. Врач может также порекомендовать исследование печеночных ферментов — АЛТ, АСТ. В некоторых случаях специалист может увидеть необходимость в проведении биопсии печени (исследование ткани печени под микроскопом), дающей наиболее достоверную информацию о состоянии органа.1,4
Что такое жирная печень?
Жировая дистрофия печени, жировой гепатоз, стеатоз печени – все эти понятия отражают одно и то же патологическое состояние, которое может развиваться вследствие воздействия самых разнообразных факторов. Вместе с тем буквальный перевод англоязычного термина «fatty liver» – «жирная печень» – привлекает внимание тем, что он понятен как врачу, так и больному. Как и тучного человека, «жирную печень» подстерегает целый набор болезней. Однако в большинстве случаев ожирение печени полностью обратимо при условии ликвидации причин, ведущих к его формированию. Именно на этот неоспоримый факт должно в первую очередь быть обращено внимание как врачей, так и пациентов, так как своевременное распознавание жирового гепатоза позволяет предотвратить развитие воспаления, лечить которое намного труднее.
Введите подпись к изображению
Жировой гепатоз, неалкогольная жировая болезнь печени (НАЖБП) — симптомы и лечение
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
- избыточное поступление свободных жирных кислот (FFA) в печень;
- усиленный синтез свободных жирных кислот печени;
- пониженный уровень бета-окисления свободных жирных кислот;
- снижение синтеза или секреции липопротеинов очень высокой плотности.[7]
У пациентов с ожирением в ткани печени повышенно содержание свободных жирных кислот, что и может быть причиной нарушения функций печени, так как жирные кислоты химически активны и могут привести к повреждению биологических мембран гепатоцитов, образуя в них ворота для поступления в клетку эндогенного жира, в частности липидов (преимущественно низкой и очень низкой плотности), а транспортом является сложный эфир — триглицерид.[2]
Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз.[2]
Также важное патогенетическое значение в формировании НАЖБП имеет индукция цитохрома P-450 2E1 (CYP2E1), который может индуцироваться как кетонами, так и диетой с высоким содержанием жиров и низким содержанием углеводов.[7] CYP2E1 генерирует токсические свободные радикалы, приводящие к повреждению печени и последующему фиброзу.
Кроме того, патогенетическое значение в формировании НАЖБП имеет эндотоксин-опосредованное повреждение, которое, в свою очередь, усиливает выработку провоспалительных цитокинов (ФНО-α, ИЛ-6 и ИЛ-8), приводящих к нарушению целостности мембран гепатоцитов и даже к их некрозу[9], а также к развитию воспалительной клеточной инфильтрации как в портальных трактах, так и в дольках печени, что приводит к стеатогепатиту.
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
Симптомы алкогольной болезни печени
Симптоматика данного заболевания весьма неоднозначна, она зависит от стадии развития болезни. Например, на начальной стадии патология может совсем никак не проявляться. Стоит обратить внимание на следующие общие симптомы алкогольной болезни печени, характерные для любой стадии:
- тяжесть, покалывание и прочие дискомфортные ощущения в подреберье с правой стороны;
- вялость, общая слабость;
- снижение работоспособности;
- сонливость;
- повышенная температура тела (37,0-37,9 градусов);
- потливость;
- головные боли;
- отсутствие аппетита;
- повышенная раздражительность, даже агрессивность;
- желтый оттенок кожи.
Заболевания печени почти всегда отражаются на работе других органов и систем — поэтому нередки следующие сопровождающие симптомы:
- вздутие живота;
- расстройство желудка, диарея, запор;
- отрыжка, изжога;
- боль и ломота в суставах;
- горький привкус во рту.
Наличие данных признаков является сигналом о нарушении деятельности печени, поэтому рекомендуется обратиться к специалисту как можно скорее. Опытный врач-гепатолог клиники «АБИА» выслушает жалобы пациента, проведет необходимые исследования и на основании диагноза назначит правильное и своевременное лечение.
Алкогольный гепатит и цирроз печени
Алкогольный гепатит соответственно Международным классификациям болезней печеночного органа делят на острый и хронический. Болезнь является одним из основных вариантов, наряду с алкогольным фиброзом, трансформируется в цирроз
.
Острый алкогольный гепатит — эпизоды острого токсического некроза (острая печеночная недостаточность алкоголиков), протекают крайне тяжело, часто представляют угрозу для жизни больного. Эта форма гепатита развивается у 30% больных, злоупотребляющих алкоголем не менее 3-5 лет, при этом играет роль недостаточное питание, наличие алкоголизма у родителей, снижение активности ацеталь- и алкогольдегидрогеназы, снижение антигена HLA В40.
Установлена зависимость недостатка антигена гистосовместимости HLA В40 с развитием хронического активного гепатита с последующим переходом в цирроз
. Эта форма гепатита (острый некроз) может развиваться на фоне
жировой дистрофии печени
, острых гепатитов, фиброза или цирроза. При
циррозе
развитие острого гепатита (некрозов) очень часто приводит к распадной (паренхиматозной) и шунтовой (портокавальной) печеночной энцефалопатии, что чаще всего заканчивается летальным исходом.
Гистологически наблюдается перивенулярное поражение гепатоцитов, баллонная дистрофия, их некроз, алкогольный гиалин (тельца Мэллори), лейкоцитарная инфильтрация, перицеллюлярный фиброз и т.д. Некроз гепатоцитов центра печеночных гексагональных долек.
Острый гепатит часто развивается у лиц молодого, среднего возраста после запоя с предшествующим длительным употреблением алкоголя. Характерно острое появление болевого, диспепсического синдромов, однако у некоторых больных заболевание может развиваться постепенно.
Наиболее частый желтушный вариант: нарастает резкая слабость, отсутствие аппетита, тошнота, рвота, желтуха, диарея, резкая потеря массы тела. Боли локализуются у правого подреберья, подложечной области. Может быть лихорадка.
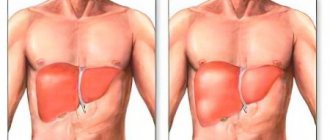
При обследовании выявляется желтуха, гепатомегалия, лихорадка. Область расположения органа болезненна при пальпации, гладкая. У части больных увеличивается селезенка, появляется ладонный рубероид (эритема), кожные сосудистые звездочки, тремор рук (астериксис), что является признаком печеночной энцефалопатии, нарушение психики (заторможенность, возбуждение, галлюцинации), асцит, устойчивый к диуретикам. Отмечаются сопутствующие инфекции: пневмония, пиелонефрит, активный туберкулез. Холестатический вариант с кожным зудом, светлым калом, темной мочой встречаются редко. Кровь характеризует выраженная гипербилирубинемия, гиперхолестеринемия, повышение активности щелочной фосфатазы, гаммаглютамилтранспептидазы, незначительное повышение AST, ALT.
Выделяют молниеносный (фульминантный) острый алкогольный гепатит, который протекает тяжело, часто с неблагоприятным прогнозом, латентный вариант с бессимптомным течением. Всегда наблюдается лейкоцитоз со сдвигом влево, резкое увеличение СОЭ.
Прогностически неблагоприятными симптомами является печеночная энцефалопатия, гепаторенальный синдром, удлинение протромбинового времени более чем на 50%, рецидивы острого гепатита на стадии сформировавшегося цирроза. Прогноз наиболее благоприятен при латентной форме острого гепатита.
Выздоровление возможно при полном отказе от алкоголя, но это не всегда гарантирует отсутствие впоследствии цирроза
.
Хронический гепатит делят на персистирующий и активный легкой, средней, тяжелой степени, чаще всего представляющие собой стадии прогрессирования острого гепатита.
Хронический персистирующий гепатит гистоморфологически проявляется перицеллюлярным и субсинусоидальным фиброзом, тельцами Мэллори, баллонной дистрофией гепатоцитов. Подобная картина без прогрессирования фиброза может сохраняться 5-10 лет даже при умеренном употреблении алкоголя.
Хронический персистирующий гепатит сопровождается умеренными болями живота, вздутием, анорексией, неустойчивым стулом, отрыжкой, изжогой. Печеночный орган увеличен незначительно, уплотнен. Диффузное уплотнение, увеличение подтверждается данными УЗИ. Умеренно повышается активность гаммаглютамилтранспептидазы, трансаминаз сыворотки крови, а иногда тимоловой пробы.
Хронический активный гепатит имеет вышеописанную гистоморфологическую картину алкогольного гепатита с наличием более или менее выраженным активным фиброзом, склерозирующим гиалиновым некрозом. Воздержание от алкоголя на протяжение 3-6 мес. приводит к улучшению морфологической картины по типу хронического неалкогольного гепатита. Для хронического активного гепатита при наличии аутоиммунной деструкции паренхимы характерно прогрессирование процесса с переходом к циррозу
.
Клинические проявления более яркие, чем при персистируюшем гепатите. Чаще наблюдается желтуха, спленомегалия (при переходе в цирроз орган резко может уменьшиться). Значительно повышается билирубин, гаммаглютамилтранспептидаза, иммуноглобулин А, умеренно тимоловая проба, трансаминазная активность крови.
Прямых морфологических маркеров алкогольной этиологии заболеваний печеночного органа нет, но существуют изменения, достаточно характерные для воздействия этанола. Это алкогольный гиалин (тельца Мэллори), характерные ультраструктурные изменения гепатоцитов, звездчатых ретикулоэпителиоцитов. Гиалин — вещество белковой природы, синтезируемое гепатоцитом. При светооптическом исследовании он имеет вид эозинофильных масс различной формы (лентовидной, сетчатой, глобулярной, неправильной), которые локализуются обычно вблизи ядра цитоплазмы гепатоцитов. После гибели гепатоцита может располагаться внеклеточно. При трехцветной окраске по Мэллори скопления гиалина окрашиваются розовым цветом.
При электронно-микроскопическом исследовании биоптатов, взятых у больных хроническим алкоголизмом, алкогольный гиалин выявляется как фибриллярный или гранулярный материал. Фибриллы гиалина короче и толще нормальных тонофиламентов. Образование телец Мэллори в гепатоцитах описано при ряде заболеваний неалкогольной этиологии: сахарном диабете, индийском детском циррозе, болезни Вильсона-Коновалова, первичном билиарном циррозе, раке печени, после операции наложения кишечного анастомоза по поводу ожирения.
Характерные ультраструктурные изменения гепатоцитов и звездчатых ретикулоэндотелиоцитов отражают токсическое воздействие этанола на организм.
Изменения гепатоцитов представлены гиперплазией, вакуолизацией элементов гладкой цитоплазматической сети, образованием гигантских митохондрий, имеющих неправильную форму. Изменения звездчатых ретикулоэпителиоцитов свидетельствуют о несостоятельности их фагоцитарной функции: цитолемма их не образует выростов, единичные лизосомы с электронно-светлым содержанием.
Постоянно встречающимися морфологическими маркерами воздействия этанола на печень являются:
- жировая дистрофия гепатоцитов;
- очаги колликвационного некроза, поражающие центральные отделы долек;
- воспалительный инфильтрат, содержащий наряду с лимфоцитами и макрофагами большое число нейтрофильных лейкоцитов;
- перестройка структуры печеночного органа с образованием ложных долек преимущественно монолобулярного типа разделенных узкими фиброзными септами.
Важное диагностическое значение при хронических гепатитах (алкогольных, как любой другой этиологии) имеет проведение УЗИ органов брюшной полости (печени, селезенки и других органов), а также на предмет выявления асцита и размеров воротной вены. Ультразвуковая допплерография должна выполняться для исключения или установления степени выраженности портальной гипертензии. Традиционно продолжают применять при диагностическе радионуклидную гепатоспленосцинтиграфию.
Питание при АЖБП
Печень — это своеобразный «фильтр» в организме человека, её состояние напрямую зависит от образа жизни и питания человека. При лечении заболеваний печени важно не только соблюдать трезвость, но и следить за своим питанием — врач назначает лечебную диету, включающую большое количество:
- витамина Е;
- витаминов группы В;
- селена;
- цинка;
- аминокислот.
Как правило, пациенту необходимо есть больше свежих овощей и фруктов, ограничивать себя в тяжелой, жирной, консервированной пище. Это поможет печени быстрее восстановиться и избавиться от недуга.
Клиника «АБИА» приглашает пациентов пройти обследование у профессионального врача-гепатолога. Помните — начальная стадия АЖБП может никак не проявляться достаточно долгое время, развиваясь даже у тех, кто выпивает «как все», по праздникам. У нас можно пройти диагностику на современном и точном оборудовании, своевременно выявить патологию и получить качественное лечение при подтверждении диагноза.
Не затягивайте с посещением врача — алкогольная болезнь печени становится всё более распространенным и очень опасным заболеванием. Посетите врача-гепатолога в клинике «АБИА» и предотвратите развитие патологии!
Диагностика
Помимо стандартных общеклинических анализов, в обязательном порядке назначают:
- биохимию крови;
- печеночные пробы;
- коагулограмму;
- анализ на определение уровня электролитов в крови;
- исследования для выявления основных маркеров гепатотропных вирусов, ВИЧ;
- иммунограмму для оценки функций иммунитета и возможных сопутствующих аутоиммунных заболеваний;
- анализ для определения показателей липидного, белкового обмена;
- анализ на уровень глюкозы в крови.
Также при интоксикации печени показаны:
- УЗИ (обычно выявляют гепатомегалию, спленомегалию, характерные изменения эхоструктуры);
- допплерографию для оценки кровотока в воротной и селезеночной вене;
- гастроскопия;
- эластрография (неинвазивная методика диагностики цирроза);
- КТ или МРТ;
- биопсия (при подозрении на гепатоцеллюлярную карциному).
Алкоголь и печень. Какие болезни вызывает чрезмерное употребление спиртного.
Ни для кого не секрет, что в современных реалиях, для того чтобы расслабиться, человек все чаще обращается к спиртному. На сегодняшний день можно выделить 4 вида болезней печени, виной которым служит спиртное:
- Жировая дегенерация печени (Ожирение печени)
- Гепатит в острой форме
- Хронический гепатит
- Цирроз печени.
Однако, остается неизвестной, зависимость тяжести и объема поражения тканей печени, а так же причины, по которым у некоторых индивидов на фоне употребления спиртных напитков может развиться цирроз печени, а другие люди страдают от сердечных заболеваний или болезней поджелудочной железы.
Допустимое количество употребляемого спиртного:
Всемирная организация здравоохранения не рекомендует принимать в течении 7 дней больше 21-ой порции алкоголя для мужского населения и 14-ти доз для женского. При 1 порция = 150 гр. сухого вина/=250 гр. пива/=30 г. крепленого спиртного.
Почему печень страдает от алкоголя?
Это обуславливается прежде всего функцией печени в организме человека. Она перерабатывает большую часть спирта (этанола), в следствие чего, именно в этом органе образуются разрушающие токсические вещества.
Стеатоз или жировая дегенерация печени. (Ожирение печени)
На фоне употребления алкоголя, избыточного веса, реже длительном дисбактериозе или голодании, в клетках печени происходит накопление жира.
Так же, в следствие развития сахарного диабета 2-го типа, может появиться неалкогольная жировая дегенерация печени. При наполнении клеток печенки жиром, ткань органа изменяется, происходит развитие фиброза.
Диагностика и лечение стеатоза (Ожирения печени) печени.
Печень по праву считается уникальным органом человеческого орган-ма, тк. Обладает огромными восстановительными резервами. Для назначения эффективного лечения, будь то диета или медикаментозное сопровождение, в нашем медицинском центре пациент проходит обследование. При помощи УЗИ специалист способен обнаружить увеличение печени в размерах и обнаружить косвенные признаки ее ожирения. Стандартный биохимический анализ крови покажет увеличение показателей АСТ, ГГТП и холестерина (строит помнить: что анализ крови не сможет отразить процесс развития фиброза). Выполнение биопсии ранее считалось наиболее эффективным методом исследования глубины поражения печени, но в настоящее время этот метод применяется достаточно редко.
ОБРАТИТЕ ВНИМАНИЕ: в нашем центре выполняется ФИБРОТЕСТ и ФИБРОМАКС– сложноставной биохимический анализ крови, который сможет объективно отразить стадию фиброза печени.
Фибромакс состоит из:
- Фибро тест-подробный анализ состояния печени, а так же диагностирование развития фиброза.
- Стеато тест- диагностирование развития жировой дегенерации, спец.-оценка печени.
- Nash тест – диагностика печени у больных с метаболическим синдромом; диагностика возможности развития неалкогольного воспаления печени.
- Ash тест- диагностика печени, в случаях, когда пациент без меры употребляет спиртные напитки; диагностирование возможности развития жирового алког-го воспаления органа.
- Акти тест – оценивается состояние развития некрозов тканей печени.
Алкогольной гепатит в острой форме.
Возникает на фоне приема спиртного и выражается в остром воспалении тканей печени. При тяжелом течении болезни требуется госпитализация. Симптомы: отеки, желтуха, тремор, повышение t тела, возбуждение и повышенное потоотделение, болевые ощущения в животе, нарушения интеллект-ной работы мозга. В анализе крови пациента повышаются показатели: АСТ-АЛТ-ГГТП-холестерина и мочевой кислоты, СОЭ, билирубина и щелоч-й фосфатазы.
При алкогольном циррозе в печени развивается соединительная ткань, орган теряет свои функции, что безусловно говорит о тяжелом поражении органа.
Внешний вид больного, так же оставляет желать лучшего, расширяются мелкие сосуды, деформируются кисти рук, увеличиваются грудные железы у мужчин, возникает покраснение ладоней, одутловатое отечное лицо, увеличение околоушных желез. Так же на фоне длительного употребления алкоголя возникают осложнения нервной системы, атрофирование мышц, снижение уровня интеллектуальных способностей, панкреатит и гастрит.