Ацетонемический синдром — это состояние, которое характеризуется повышением в крови кетоновых тел вследствие метаболических нарушений в организме ребенка, прежде всего углеводного и жирового обмена. Кетоновые тела представляют собой группу специфических веществ, которые в норме в небольшом количестве синтезируются в печени и являются своеобразным «запасным топливом» для организма. Однако при наличии нарушений обменных процессов, при углеводном голодании производство кетоновых тел увеличивается, что приводит к их накоплению в крови, а также к массивному выделению кетонов с мочой.
Данная патология не является самостоятельным заболеванием, а представляет собой симптомокомплекс, который может сопровождать или быть одним из проявлений основной болезни или же существовать самостоятельно, без наличия фонового заболевания.
Данный синдром может выявляться у детей любой возрастной категории, однако чаще регистрируется до 12–13-летнего возраста, чаще у девочек. Однако стоит сказать, что при наличии основного заболевания ацетонемический синдром может выявляться в любом возрасте, при этом отсутствует корреляция с полом ребенка. В последнее время актуальность данной темы в педиатрической практике возрастает с каждым годом, поскольку увеличивается частота случаев выявления данной патологии.
Что вызывает ацетонемический синдром у детей?
Причины ацетонемического синдрома: дефицит глюкозы; переедание и продолжительное голодание; эмоциональные и физические перегрузки; инфекционные и соматические болезни; развитие опухолевых процессов. Предрасполагающие заболевания:
- декомпенсированный сахарный диабет;
- болезнь Иценко-Кушинга;
- токсическое поражение печени;
- инсулиновая гипогликемия;
- токсикоз, спровоцированный инфекциями;
- гиперинсулинизм;
- лейкемия;
- тиреотоксикоз.
При подозрении на ацетонемический синдром у ребенка до 4 лет врача вызывают на дом. При необходимости (с помощью специалистов скорой помощи) госпитализируют.
Анализы: кетоны в моче
В клиническом анализе мочи наличие кетонов определяется от 1 плюса (+) до 4 (++++). При наличии кетонов на 1 или 2 плюса ребенка могут оставить лечиться дома. 3 плюса означают повышение уровня кетоновых тел в крови в 400 раз, а 4 плюса — в 600 раз. В этих случаях необходима госпитализация в стационар. Большое количество ацетона опасно развитием комы и повреждением мозга. При правильном и вовремя начатом лечении все симптомы стихают на 2-5 день заболевания.
В любых случаях, при наличии сомнений по поводу происхождения недомогания (состояние похоже на другие инфекции), вызывайте врача-педиатра на дом. Скорая помощь Генезис оперативно обеспечит прибытие педиатрической бригады скорой помощи по вашему адресу в любое время дня и ночи.
Мы готовы поддержать вас в трудную минуту!
Симптомы и клиническая картина при ацетонемическом синдроме у детей
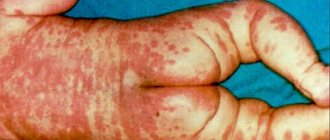
К характерным проявлениям ацетонемического синдрома у детей относятся: запах ацетона в выдыхаемом воздухе, многократно повторяющаяся в течение дня рвота, дегидратация (бледность кожных покровов, адинамия, гипотония мышц). Заподозрить наличие у ребенка данного состояния можно по таким признакам:
- повышенная возбудимость;
- быстрая истощаемость нервной системы при хорошо развитой речи и памяти;
- худощавое телосложение.
Общие симптомы ацетонемического синдрома: капризность, излишняя пугливость, неврозы, плаксивость, беспокойный сон, плохой аппетит, приступы тошноты, мигрени, судороги, высокая температура, диарея, запоры.
Почему возникает приступ?
Для того чтобы понять, откуда возникает ацетон в организме — нужно немного отвлечься от описания самого заболевания и сделать небольшой экскурс в физиологию питания. Все наши органы и ткани для роста и нормальной работы требуют энергии. В норме для клеток почти всех органов и тканей основной источник энергии — углеводы, а точнее глюкоза. Организм получает ее из всех углеводов, поступающих с пищей — крахмала, сахарозы, фруктового сахара и прочих. Однако, при стрессах, в условиях голодания, при болезнях и в некоторых других случаях одних углеводов, как поставщиков глюкозы становится недостаточно. Тогда организм начинает получать глюкозу путем метаболических превращений из жиров. А в крайних случаях, когда запасы жира истощаются, начинают расходоваться и белки (у детей к большой радости это бывает очень редко, в крайних случаях).
Ну и хорошо, скажете вы. Если есть чем заменить недостаток углеводов, какая же тогда разница? А разница как раз и заключается в том, что углеводы прямо предназначены быть поставщиками глюкозы — они расщепляются только с образованием глюкозы и еще иногда воды. А вот при синтезе глюкозы из жиров образуется масса промежуточных и побочных продуктов — так называемых кетоновых тел, к которым относятся ацетон, ацетоуксусная кислота и β-оксимасляная кислота. Небольшое количество кетоновых тел образуется и в нормальных условиях, они являются источником энергии для мозга и нервной ткани, но в условиях развития ацетонемического синдрома их концентрация возрастает до 400-600 % от нормальных концентраций.
Ученые считают, что причиной развития ацетонемического синдрома является нарушение в работе определенных участков мозга — гипоталамуса и гипофиза, которые отвечают за эндокринную систему, особенно за правильный обмен углеводов и жиров. Причин выделяют много — это и патология беременности и родов, когда плод и его нервная ткань испытывает дефицит кислорода, и наследственные факторы, и нарушения обмена веществ в организме крохи, стрессы, инфекции и прочие.
Любое состояние, которое провоцирует развитие рвоты, является стрессом для организма карапуза. А при стрессе начинает выделяться много гормонов (например, глюкагон, адреналин и другие), которые активизирует расщепление углеводов, а запасы их очень ограничены. Хватает их на несколько часов, как только они израсходованы, происходит переключение на жиры для обеспечения потребностей организма. Тогда кетоновых тел в организме начинает вырабатываться очень много, они не успевают сжигаться нервными клетками, начинают накапливаться в организме малыша, попадают в кровь, разносятся по всему организму, оказывая токсическое действие на ЦНС, почечную ткань, поджелудочную железу, печень и остальные органы. Конечно, организм пытается бороться, усиленно выводя кетоны с мочой и рвотными массами, с выдыхаемым воздухом и даже кожей. Именно поэтому там, где находится больной малыш, чувствуется характерный запах ацетона, как образно говорят врачи, пахнет «прелыми фруктами».
Кетоны вызывают очень неблагоприятные последствия в организме ребенка — возникает так называемый метаболический ацидоз, то есть закисление внутренней среды организма. Что вызывает сбои в работе всех органов. Чтобы как-то помочь организму, включается система учащения дыхания, усиливается приток крови к легким. А вот к другим органам и мозгу приток уменьшается. Кетоны действуют напрямую на мозговую ткань, вызывая действие, сродни наркотическому, вплоть до комы. Поэтому детки становятся вялыми, заторможенными. А учитывая, что ацетон является хорошим растворителем, он еще и нарушает целостность жировой оболочки клеток организма. За счет раздражения слизистых оболочек желудка и кишечника кетоновыми телами возникают боли в животике и рвота.
Методы диагностики
Диагностика ацетонемического синдрома у детей осуществляется с помощью лабораторных и инструментальных исследований.
Назначаются следующие анализы на ацетонемический синдром:
- тесты на уровень мочевой кислоты в крови;
- биохимический анализ крови;
- анализ мочи на наличие глюкозы;
- бактериологический и вирусологический анализ мочи и кала;
- анализ крови и мочи на содержание панкреатических ферментов;
- анализ мочи и крови на ацетон.
Также проводятся эхокардиоскопия, УЗИ поджелудочной железы.
Первая помощь в условиях дома:
- Меню ребенка требует пересмотра. Исключить: бульоны из мяса, рыбы и грибов, «молодое» и жирное мясо, субпродукты, кисло-молочные продукты, бобовые, шоколад, цитрусы, напитки с кофеином или газом
- Частое дробное выпаивание небольшими порциями (сладкий компот, узвар, щелочное питье без газа «Боржоми», «П.Квасовая»)
- Сорбенты.
- Клизма с 2-х процентным содовым раствором
- Попытки кормить и напоить ребенка провоцируют усиление рвоты, поэтому консультация детского гастроэнтеролога важна для определения дальнейшей тактики ведения ребенка.
Вашему ребенку нужна помощь? Обратитесь на консультацию к специалисту медицинского и получите своевременно профессиональную помощь!
Основные методы лечения и противопоказания
Купировать приступ (легкой и средней степени тяжести) можно в домашних условиях с помощью препарата глюкозы. При рвоте необходимо очистить кишечник и начать отпаивать ребенка. Медикаментозное лечение включает применение Регидрона, Энтеросгеля, Дротаверина.
Вторичный ацетонемический синдром лечится устранением его причины, терапией основного заболевания. Самолечение не допускается — назначения должен делать только врач.
В условиях стационара назначаются:
- препараты для обезвреживания кетоновых тел (гепатопротекторы и липотропные препараты);
- седативные средства для нормализации работы ЦНС;
- лекарственные ванны, массаж.
Что делать в межприступные периоды?
Обычно все мероприятия доктора и родителей направлены на сокращение количества приступов и профилактику обострений заболевания. Обычно доктор рекомендует проводить в год не менее двух профилактических курсов лечения, лучше в межсезонье — осенью и весной.
Чтобы помочь крохе с такой болезнью, нужно практически полностью пересмотреть образ жизни ребенка. Основой профилактики является, как ни банально это звучит, здоровый образ жизни. Это включает в себя, конечно, регулярное и довольно длительное пребывание на свежем воздухе, и лучше совместить его с подвижными играми и занятиями спортом. Регулярные и дозированные физические нагрузки приводят к нормализации углеводного и жирового обмена, но тут важно не переусердствовать, переутомление способно провоцировать приступы. В распорядок дня обязательно включите водные процедуры — ванны, контрастный душ, обливание конечностей или всего тела. Эти процедуры тренируют организм, закаляют кроху и нормализуют обмен веществ. Малышу требуется ежедневный сон не менее 8-10 часов, а малышам-дошкольникам с обязательным дневным сном. Следует избегать длительного нахождения на солнце и обязательно стоит резко снизить просмотр телевизора и работу с компьютером.
Оберегайте ребенка от инфекционных заболеваний — таким деткам показано проведение всех профилактических прививок по календарю вакцинации, а если они ходят в детский сад и дополнительных.
Хронические заболевания органов пищеварения и других систем могут ухудшать переваривание и всасывание питательных веществ. В результате этого происходит повышение использования жировых запасов, а это приводит к накоплению кетоновых тел в крови.
В диете ограничивайте продукты, богатые жирами и кетон-содержащими продуктами. Однако доктора утверждают, что совсем убирать из питания жиры не стоит, они нужны для растущего организма малыша — из них строятся мембраны клеток. Трудноперевариваемые жиры, такие как свиной, бараний, а также такие блюда, как пирожные и торты с кремами, утка, наваристые бульоны должны быть полностью исключены. Но не убирайте жиры из рациона полностью, их необходимо ограничивать, причем на две трети заменить растительными маслами — подсолнечным, оливковым, горчичным. Соотношение белков, жиров и углеводов должно быть в соотношении как: 1: 1: 4. Стоит резко ограничить в питании мясо молодых животных и птицы, жирные сорта мяса, копчёные продукты, субпродукты, щавель, ревень, цветную капусту, помидоры, апельсины и бананы, напитки, содержащие кофеин и газировку.
Предпочтение в питании должно быть отдано растительно-молочной диете, почти постоянно нужны молочнокислые продукты, каши, свежие овощи, фрукты. Хорошо способствуют нормализации обмена веществ творог, нежирная рыба, овсяная каша, растительное масло, которое способно облегчать усвоение животных жиров, и в умеренном количестве его можно давать ребенку в сочетании с овощами — в салатах и винегретах.
Для детей с ацетонемическим синдромом в составлении диеты есть правило — «жиры сгорают в пламени углеводов». Это будет означать, что жиры можно давать только в сочетании с углеводами. Масло класть в кашу или овощное рагу, жареные котлеты можно только с овощными или крупяными гарнирами, сметану в овощной суп, овощную или крупяную запеканку. При разработке диеты нужно учитывать индивидуальные вкусы и особенности малыша, родители быстро замечают, от каких продуктов малышу бывает хуже, и исключают их или строго ограничивают. Первое время, возможно, будет немного тяжеловато, но со временем и вы, и кроха привыкните к новому стилю питания.
Реклама
Меры профилактики
Меры профилактики ацетонемического синдрома у детей:
- исключение психоэмоционального и физического перенапряжения;
- отдых на свежем воздухе;
- закаливающие и водные процедуры;
- сбалансированное витаминизированное питание;
- исключение из рациона жирных, копченых, консервированных продуктов, бобовых;
- санаторно-курортное лечение;
- при симптомах повышенного ацетона принять сладкое;
- контролировать уровень ацетона в моче с помощью тест-полосок.
Распространенность
АС — болезнь преимущественно детского возраста, проявляющаяся стереотипными повторными эпизодами рвоты, которые чередуются с периодами полного благополучия. Чаще возникает у детей первых лет жизни. Распространенность АС малоизучена. АС страдают 2,3 % австрийцев, 1,9 % жителей Шотландии. В Индии АС является причиной 0,51 % всех госпитализаций в детское отделение. По данным отечественной литературы, первичный АС встречается у 4–6 % детей в возрасте от 1 до 13 лет. Чаще АС регистрируется у девочек. Средним возрастом начала АС считается 5 лет. 50 % пациентов с этой патологией требуется госпитализация и внутривенное введение жидкости. Среднегодовые расходы на обследование и лечение одного больного с этой патологией в США составляют 17 тыс. долларов.
Инфузионная терапия
Показания для назначения инфузионной терапии:
- Упорная многоразовая рвота, не прекращающаяся после применения прокинетиков;
- Наличие расстройств гемодинамики и микроциркуляции;
- Признаки нарушения сознания (сопор, кома);
- Наличие умеренной (до 10 % от массы тела) и тяжёлой (до 15 % от массы тела) дегидратации;
- Наличие декомпенсированного метаболического кетоацидоза с увеличенным анионным интервалом;
- Наличие анатомических и функциональных затруднений для проведения оральной регидратации (аномалии развития лицевого скелета и ротовой полости), неврологические расстройства (бульбарные и псевдобульбарные).
Перед началом проведения инфузионной терапии необходимо обеспечить надёжный венозный доступ (предпочтительнее периферический), определить показатели гемодинамики, кислотно-щелочного и водно-электролитного баланса.
Содержание
- 1 Распространённость
- 2 Классификация
- 3 Этиология
- 4 Патогенез
- 5 Клиника
- 6 Диагностика 6.1 Лабораторная диагностика
- 6.2 Функциональная диагностика
- 8.1 Основные направления лечения недиабетического кетоацидоза у детей
Рекомендации по питанию
Продукты, которые категорически исключаются из диеты детей, страдающих ацетонемическим синдромом:
- киви;
- икра;
- сметана – любая;
- щавель и шпинат;
- молодая телятина;
- субпродукты – сало, почки, мозги, легкие, печень;
- мясо – утка, свинина, баранина;
- наваристые бульоны – мясные и грибные;
- овощи – зеленая фасоль, зеленый горошек, брокколи, цветная капуста, сухие бобовые;
- копченые блюда и колбасы
- придется отказаться от какао, шоколада – в плитках и напитках.
В меню диеты обязательно входят: каши из риса, овощные супы, картофельное пюре. Если в течение недели симптомы не вернулись, можно постепенно добавлять диетическое мясо (не жареное), сухарики, зелень и овощи.
Диету можно всегда откорректировать, если снова вернуться признаки синдрома. При появлении неприятного запаха изо рта, нужно добавить много воды, которую необходимо пить маленькими порциями
- В первый день диеты нельзя ребенку давать ничего, кроме сухариков из ржаного хлеба.
- На второй день вы можете добавить рисовый отвар или диетические печеные яблоки.
- Если все делать правильно, то уже на третий день тошнота и понос пройдут.
Ни в коем случае не завершайте диету, если симптомы ушли. Врачи рекомендуют строго придерживать всех ее правил. На седьмой день вы можете добавить в рацион галетное печенье, рисовую кашу (без масла), суп из овощей. Если температура тела не повышается, а запах ацетона пропал, то питание малыша можно делать более разнообразным. Можете добавить нежирную рыбу, овощное пюре, гречку, кисломолочные продукты.
Патогенез
В физиологических условиях пути катаболизма углеводов, белков и жиров на определённом этапе пересекаются в цикле Кребса — универсальном источнике энергии в организме:
- Углеводы, пройдя по гликолитическому пути Эмбдена-Мейерхофа, превращаются в пируват, который сгорает в цикле Кребса;
- Белки с помощью протеаз расщепляются на аминокислоты:
Аспарагиновая кислота, тирозин и фенилаланин служат источником оксалоацетата и/или пирувата; Аланин, серин и цистеин — превращаются в пируват; Лейцин, тирозин и фенилаланин — превращаются в ацетил-Коэнзим А (ацетил-КоА);
- Жиры путём липолиза превращаются в ацетил-КоА. В физиологических условиях основным путём метаболизма ацетил-КоА является его реакция с оксалоацетатом и дальнейшее участие в цикле Кребса с выделением энергии. Часть ацетил-КоА используется для ресинтеза свободных жирных кислот, синтеза холестерина и оставшаяся небольшая часть идёт на синтез кетоновых тел.
Итак, пусковыми факторами развития кетоза являются стресс (относительное преобладание контринсулиновых гормонов) и алиментарные расстройства в виде голодания или чрезмерного употребления жирной и белковой пищи (кетогенные аминокислоты) при недостатке углеводов. Абсолютный или относительный дефицит углеводов стимулирует липолиз с целью обеспечения энергетических потребностей организма. Усиленный липолиз приводит к тому, что в печень поступает слишком много свободных жирных кислот, которые там трансформируются в «универсальный метаболит» — ацетил-коэнзим А (ацетил-КоА), поступление которого в цикл Кребса ограничено в связи с уменьшением количества оксалоацетата (вызванного дефицитом углеводов). Кроме того, снижается активность ферментов, активирующих процесс синтеза холестерина и свободных жирных кислот. В результате остаётся только один путь утилизации ацетил-КоА — синтез кетоновых тел (кетогенез).
На первом этапе путём конденсации двух молекул ацетил-КоА создаётся ацетоацетил-КоА, который метаболизируется до ацетоуксусной кислоты, которая, в свою очередь, легко трансформируется в другие виды кетоновых тел — бета-оксимасляную кислоту и ацетон. (Схема синтеза указана в статье Кетоновые тела).
Кетоновые тела (ацетоуксусная, бета-оксимасляная кислота и ацетон) либо окисляются в тканях (скелетная мускулатура, миокард, мозг) до углекислого газа и воды, либо выводятся из организма в неизменённом виде почками, лёгкими и ЖКТ. Таким образом, кетоз развивается в тех случаях, когда скорость синтеза кетоновых тел превалирует над скоростью их утилизации.
- Кетоз развивается при воздействии ряда неблагоприятных воздействий на организм ребёнка. При значительном повышении уровня кетокислот, которые являются донорами анионов, возникает метаболический ацидоз. Кроме того, кетоновые тела, обладая кислой pH забирают на свою нейтрализацию щелочной резерв организма. Развивается метаболический ацидоз с повышенной анионной реакцией — кетоацидоз. Его компенсация осуществляется за счёт гипервентиляции (респираторный алкалоз), которая ведёт к гипокапнии («вымывается» углекислый газ), которая ведёт к сужению сосудов (вазоконстрикции) в том числе и сосудов головного мозга.
- Избыток кетоновых тел оказывает наркотическое воздействие на ЦНС, вплоть до развития коматозного состояния.
- Ацетон, являясь органическим растворителем, повреждает липидный бислой клеточных мембран (растворяет жиры).
- Кроме того, для утилизации кетоновых тел необходимо дополнительное количество кислорода, что усиливает несоответствие между доставкой и потреблением кислорода — способствует развитию и поддрежанию патологического состояния.
- Избыток кетоновых тел раздражает слизистую оболочку желудочно-кишечного тракта, что клинически проявляется рвотой и абдоминальным болевым синдромом.
Перечисленные неблагоприятные воздействия кетоза в сочетании с другими расстройствами водно-электролитного и киcлотно-щелочного баланса (обезвоживание, метаболический ацидоз как следствие утраты бикарбоната и/или накопления молочной кислоты) способствуют более тяжёлому течению заболевания, удлиняют сроки госпитализации в отделения интенсивной терапии.