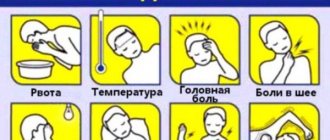
Миастения – это болезнь, которая характеризуется нарушением нервно-мышечной передачи (то есть нарушением процесса сокращения мышцы, возникающим в ответ на импульс, идущий по нервному волокну). Причиной миастении зачастую является аутоиммунный процесс, в результате которого в организме вырабатываются антитела к структурам нервно-мышечного синапса. Согласно статистике, миастения встречается у каждого 5-го из 100 тысяч человек. Это хроническое заболевание с острым или постепенным началом. Основным проявлением является преходящая мышечная слабость, так же может возникать птоз (опущение) верхних век, нарушение глотания, «гнусавость» голоса. В тяжелых случаях и при прогрессировании заболевания может возникнуть слабость дыхательных мышц, вплоть до остановки дыхания.
Опасный недуг быстро прогрессирует, клинические проявления могут утихать и вновь обостряться. Диагностируют патологическую мышечную утомляемость чаще у женщин, чем у мужчин, много реже у детей. Средний возраст пациентов от 15 до 45 лет, таким образом, максимальное количество случаев регистрируется у самой активной части населения.
В ЦЭЛТ вы можете получить консультацию специалиста-невролога.
- Первичная консультация — 4 000
- Повторная консультация — 2 500
Записаться на прием
О причинах
В настоящее время причины развития миастении изучены не до конца. Иногда нельзя однозначно сказать, почему у того или иного пациента возникло заболевание. Принято считать, что весомую роль играют следующие факторы:
- Семейная предрасположенность. Очень часто выясняется, что диагноз миастения уже ставили близким родственникам пациента.
- Частые стрессы, нарушения в иммунной системе, пагубное влияние вирусов, бактерий и других микроорганизмов. Эти факторы «расшатывают» иммунную систему, и в организме начинают синтезироваться антитела против своих собственных тканей, в частности, против белков-рецепторов постсинаптической мембраны. Это приводит к задержке передачи сигналов от нервов к мышцам, вплоть до блокирования импульсов.
- Миастения может быть следствием некоторых заболеваний. Например, при разрастании вилочковой железы (тимуса) так же начинают вырабатываться антитела к рецепторам синапсов.
При появлении злокачественных новообразований в яичниках, в органах дыхания или в молочных железах говорят о миастеническом синдроме Ламберта-Итона. Мышечная слабость, иногда принимаемая за миастению, возникает при болезни Шарко-Мари, при дерматомиозите (разрушении соединительной ткани), различных формах миопатий, синдроме БАС (боковой амиотрофический склероз) и многих других патологиях.
МРТ мягких тканей
- Стоимость: 6 000 руб.
Подробнее
Сложность диагностики состоит в том, что у пациентов с миастенией в начале заболевания может не быть каких-либо четких жалоб и симптоматики. При нейровизуализации ( или МРТ) нет значимых отклонений в структурах центральной нервной системы. Только у 30% заболевших тимус увеличивается, либо в нем выявляются новообразования. Мышцы при осмотре так же никак не изменены, патология может выявляться только при микроскопическом исследовании.
Читайте также
Реабилитация
Восстановление организма после перенесенных заболеваний центральной и периферической нервной системы, операций на головном и спинном мозге, состояний после удаления молочной железы по поводу опухоли, последствий…
Подробнее
Косолапость
Под косолапостью не следует понимать только одно нарушение стопы. Это группа деформаций стопы и голеностопного сустава с их патологической установкой. Косолапость — деформация, при которой происходит…
Подробнее
Внутричерепная гипертензия на МРТ
Внутричерепная гипертензия — повышение внутричерепного давления. Обычное внутричерепное давление 15 мм рт ст. Когда давление повышается вдвое, возникает инсульт. При давлении 50 мм рт ст., пациент может…
Подробнее
Сирингомиелия
Сирингомиелия – болезнь, обусловленная образованием пространств в веществе спинного мозга, заполненных спинномозговой жидкостью. Они расширяют спинной мозг на уровне нижне-шейного и грудного отделов…
Подробнее
Последствия травматических повреждений черепа, позвоночника, головного и спинного мозга
Травмы головного мозга или черепно-мозговые травмы представляют собой повреждения головного мозга, сопровождающиеся нарушением его функций. Травмы головного мозга делятся на две большие группы – закрытые…
Подробнее
Классификация
Формы миастении:
- врожденная
- приобретенная
Врожденная миастения может быть обусловлена генетическими мутациями. Так же плод может получить антитела к рецепторам постсинаптической мембраны от матери, в этом случае речь идет о неонатальной миастении.
Приобретенная миастения может развиться у пациентов любого возраста. Данный диагноз ставят подросткам, молодым людям и пенсионерам. Наиболее часто недуг встречается в активном возрасте, от 20 до 30 лет. Причины могут быть внешними (инфекционные агенты) и внутренними (хронические заболевания, наследственность).
Условно, по распространенности мышечной слабости, миастения подразделяется на следующие виды:
- Генерализованная, когда поражаются нервно-мышечные синапсы по всему организму.
- Глазная, бульбарная, когда поражаются преимущественно мышцы, локализованные на голове и шее.
- С преимущественным поражением мышц конечностей.
Данное деление относительно, так как при углубленном исследовании чаще всего выявляется поражение всех мышц, но клинические проявления миастении могут возникать только в отдельных группах мышц определенной локализации.
По характеру течения различают:
- Прогрессирующее течение миастении – когда проявления заболевания со временем становятся все тяжелее, вовлекается все большее количество мышц, терапия становится все менее эффективной.
- Ремиттирующее течение – эпизодические миастенические состояния. При данной форме состояния улучшения чередуются с обострениями.
- Миастенический криз, характерен для генерализованной формы болезни. Подобные состояния требуют срочной помощи. У больного резко нарастает слабость, возникают затруднения глотания и дыхания, что может потребовать реанимацинного пособия в виде искусственной вентиляции легких.
Формы болезни
Неврологи выделяют следующие формы миастении у взрослых:
- Глазную;
- Бульбарную;
- Генерализованную;
- Миастенический синдром.
Для бульбарной формы миастении характерно нарушение процесса пережевывания пищи, глотания, речи. Голос пациента становится охриплым, гнусавым. Поскольку мимика выражена минимально, создаётся впечатление, что человек внешне выглядит значительно моложе своих лет. Его улыбка напоминает оскал.
Редкая разновидность миастении – синдром Ламберта-Итона. Заболевание характеризуется нарушением нервно-мышечной передачи. Это приводит к утомляемости, миалгии (боли в мышцах), параличу глазодвигательной мышцы, вегетативным расстройствам. Этот синдром развивается у больных мелкоклеточным раком лёгких, другими злокачественными опухолями. У пациентов часто возникает затруднение при подъеме из сидячего или лежачего положения.
Миастения Гравис
Миастения Гравис — аутоиммунное заболевание, характеризующееся эпизодической мышечной слабостью и быстрой утомляемостью. В основе такого патологического состояния лежит деструкция ацетилхолиновых рецепторов. Чаще всего встречается у женщин после 20 лет, но может возникнуть и у мужчин, престарелых людей и детей.
До сих пор не установлена точная причина возникновения отклонений, ученые лишь выдвигают предположения. Выделяют две этиологические подгруппы недуга:
- Врожденная форма является следствием мутационных изменений в геноме человека. Такие процессы приводят к сбоям в нормальном функционировании нервно-мышечных синапсов.
- Приобретенная форма встречается намного чаще и легче поддается коррекции. Сбои в системе передачи импульсов происходят из-за присутствия новообразований, аутоиммунных дефектов, проблем в эндокринной системе.
К частым причинам появления патологии относят:
- наличие доброкачественных или злокачественных опухолей;
- присутствие иммунных отклонений (волчанки, дерматомиозита, склеродермии, ревматоидного артрита, пернициозной анемии);
- инфекционные поражения, которые затрагивают нервную систему;
- хирургическое вмешательство;
- прием некоторых медикаментозных средств (хинина, сульфата магния, блокаторов кальциевых каналов, аминогликозидов);
- физические и психологические перегрузки;
- частые стрессовые ситуации и затяжные депрессии.
Миастения связана со сбоями в аутоиммунной системе в организме человека, по МКБ-10 она имеет код G70. Механизм развития патологических изменений связывают с выработкой организмом специфических антител к белкам-рецепторам. Именно они являются основными передатчиками нервных импульсов к клеткам.
Из-за отклонения от нормы защитные функции начинают работать неправильно, вырабатываются антитела против подобных белков, которые из-за сбоя ошибочно принимаются как чужеродные элементы в кровеносном русле.
Миастения Гравис может иметь различный характер развития, что в значительной степени отразится на симптоматике. На первых этапах у пациента может проявляться:
- быстрая утомляемость при любой физической активности;
- рези и двоения в глазах, их подергивание;
- проблемы с закрыванием и открыванием век;
- изменение голоса и речи;
- небольшая заторможенность в движениях;
- нарушения в мимике, угловатая улыбка;
- преждевременное появление морщин или моложавость лица;
- частые поперхивания во время приема пищи;
- резкий упадок сил при подъеме по лестнице.
Основной признак — это усталость, она может появляться от долгого чтения, сидения за компьютерным монитором, из-за длительного пережевывания пищи, пеших прогулок.
Подавление ацетилхолиновых рецепторов может приводить к разным формам выражения недуга, все будет зависеть от той группы скелетных мышц, которая поражается в первую очередь. Отсюда и образуются патологические симптомы у человека:
- хроническое чувство быстрой усталости;
- проблемы со зрением (двоение, птоз, нарушение четкости, косоглазие);
- проблемы с глотанием и пережевыванием пищи;
- отвисание челюсти;
- повышенное потоотделение;
- слюнотечение;
- скованность в движениях;
- шаркающая походка;
- свисание головы;
- проблемы с дыханием.
У людей с таким заболеванием может появиться проблема со сгибанием и разгибанием конечностей, им трудно вставать из положения лежа или сидя, у них нарушается координация движений.
В детском возрасте клиническая картина немного отличается. При врожденном дефекте во время проведения УЗИ у плода отчетливо заметна низкая подвижность, после рождения существует большой риск смерти новорожденного из-за удушья.
У новорожденных может наблюдаться:
- вялость;
- поверхностное дыхание;
- постоянное поперхивание;
- слабый крик;
- слабое сосание груди, малыш быстро устает;
- затруднение при глотании.
При ранней детской миастении ребенок может отказаться долго бегать или ходить, быстро устает при выполнении каких-либо физических действий. У него появляются проблемы со зрением: паралич взора, косоглазие, опущение века.
Генерализованная миастения
Генерализованная миастения является разновидностью аутоиммунных нервно-мышечных заболеваний. Для нее свойственно поражение мышечных структур в органах зрения, в гортани, глотке, в мимической мускулатуре.
Выделяют две основные причины, способствующие неправильному поведению антител:
- Врожденная предрасположенность человека. В иммунной системе происходит сбой, и нервно-мышечные синапсы перестают нормально функционировать. Переходники, которые передавали соответствующие импульсы с коры головного мозга в отдельные мускульные структуры, перестают справляться с обязанностями.
- Приобретенная разновидность. Все изменения в аутоиммунной системе спровоцированы различными факторами. Она встречается намного чаще, чем первая, и лучше поддается коррекции.
Стоит перечислить основные причины, которые приводят к развитию недуга:
- наличие доброкачественных или злокачественных новообразований, чаще диагностируется разрастание тканей вилочковой железы;
- присутствие аутоиммунных патологий: дерматомиозита, склеродермии.
А также:
- чрезмерная физическая и психологическая напряженность;
- эмоциональные расстройства;
- затяжные депрессии и стрессовые состояния;
- вирусные болезни.
Согласно статистическим данным, такой аутоиммунный дефект чаще диагностируется у женщин после 20 лет. Это связывают с тем, что в период беременности в организме женщины происходят перестройки, которые и могут вызвать отклонения.
Миастения генерализованная форма проявляется по-разному и отличается от других разновидностей обширностью области поражения. Развитие заболевания начинается с глазной симптоматики, когда у пациента появляется:
- двоение в глазах;
- затруднение в моргании;
- проблемы с закрыванием и открыванием век;
- нарушение в движении глазных яблок;
- быстрая утомляемость при чтении, при работе с компьютером.
Появление признаков будет зависеть от степени течения аутоиммунных изменений. Выделяют несколько степеней:
- прогрессирующую, при которой за короткий промежуток времени у пациента выявляется целый комплекс тяжелых отклонений;
- эпизодическую — кратковременные расстройства с длительными и спонтанными ремиссиями;
- миастению состояния, при которой наблюдаются стабильные дефекты на протяжении длительного времени.
Первые симптоматические проявления в детском возрасте связаны со следующими клиническими формами патологии:
- Врожденная. К ней относится слабое шевеление плода в утробе матери, слабый крик после рождения, затруднения в процессе лактации, плохая способность к проглатыванию;
- Ранняя детская. Имеет мягкое течение с выраженными локальными симптомами в отдельных группах мышц;
- Ювенильная. Начинается с 11-16 лет и имеет генерализованный вид изменений.
В пожилом возрасте наиболее часто болеют мужчины, симптоматика усугубляется быстро, а течение — прогрессирующее.
Указанный тип патологии встречается чаще, чем другие. Генерализованная форма характеризуется обширностью процесса, зоны поражения могут быть по всему телу.
К клиническим признакам стоит отнести проблемы:
- в области глаз: общинность верхнего века, двоение, невозможность открывать и закрывать глаза;
- в области лица: меняется мимика, она становится слабовыраженной; улыбка неестественная, в виде оскала; на коже появляются морщины; может отвисать челюсть (что нарушает процесс пережевывания и глотания пищи, появляется обильное слюноотделение);
- в области шеи: теряется способность держать шею и голову, что значительно ограничивает круг обзора, сидеть без специальных фиксаторов невозможно;
- в области конечностей: тяжело сгибать и разгибать ноги, быстрая усталость не позволяет осуществлять подъем по лестнице или в гору. Мышечная атрофия приводит к невозможности двигать конечностями.
При тяжелой степени течения пациент часто испытывает сильные боли в процессе выполнения тех или иных действий. Помимо внешних нарушений, происходят и внутренние:
- сбои в функционировании эндокринных желез;
- гиперфункции щитовидной железы;
- недостаточность в надпочечниках;
- проблемы с электролитным обменом;
- сердечно-сосудистые дефекты;
- поражение желудочно-кишечного тракта;
- сбои в работе печени.
Острая миастения приводит к дефектам во внешнем дыхании. Под воздействием неблагоприятных факторов — вирусных заболеваний, интоксикации, физического или психического перенапряжения, эндокринных или метаболических сбоев — у больных наступает миастенический криз. Клинически он проявляется ухудшением самочувствия, увеличением выраженности бульбарных и глазных расстройств.
Во время криза происходит грубое блокирование нервно-мышечной проходимости, что может привести:
- к бульбарному параличу с афонией, дизартрией, дисфагией;
- к парезу диафрагмы и межреберных мышц;
- к параличу конечностей.
На этом этапе усиливается чувство тревожности, наблюдается психомоторное возбуждение, которое сменяется вялостью и апатией. К основным признакам добавляются:
- мидриаз — патологическое расширение зрачка с появлением повышенной фоточувствительности, снижением остроты зрения, жжением и быстрой утомляемостью, слезотечением и нарушением двигательной функции глаз;
- тахикардия — увеличение частоты сердечных сокращений в состоянии покоя;
- слабый пульс — обычно свидетельствует о наличии эндокринных изменений, связанных со снижением функционирования надпочечников;
- сухость кожных покровов — говорит об обезвоживании, когда из-за проблем с глотанием и повышенным слюноотделением организм теряет необходимую жидкость;
- гепергидроз — избыточное потоотделение;
- парез кишечника — постепенное уменьшение тонуса кишечной стенки с параличом мускулатуры, у пациента может наблюдаться вздутие, тошнота, рвота, дыхательная недостаточность;
- гипоксия мозга — связана с недостаточным количеством получаемого кислорода, такой процесс может спровоцировать кому и летальный исход, также возможна потеря сознания.
Стоит отличать криз миастенический и холинергический. Развитие последнего связано с передозировкой медикаментозными средствами, в основе которых имеется антихолинэстеразное вещество. Ухудшение состояния появляется после приема лекарственных препаратов, это может приводить к остановке дыхания.
Глазная миастения
Глазная миастения относится к аутоиммунным заболеваниям человека и характеризуется патологической мышечной утомляемостью. При увеличении нагрузки на органы зрения симптоматические проявления усугубляются, а при снижении — уменьшаются. Эта разновидность болезни приводит к ослабеванию мышц век и органов зрения, из-за чего у пациента наблюдается двоение, косоглазие, плохая фокусировка взгляда, опущение верхнего века.
Специалисты выделяют ряд определенных факторов, способствующих появлению болезни:
- Опухолевидные новообразования, имеющие доброкачественную или злокачественную природу.
- Доброкачественная гиперплазия — проявляется разрастанием железистой ткани и стромы, что приводит к увеличению органа и изменению его функционирования.
- Наличие дерматомиозита — диффузной воспалительной патологии соединительной ткани. Она приводит к поражению мышечных волокон, вызывая нарушения в двигательных функциях.
- Присутствие склеродермии — системного заболевания соединительной ткани, которому присуще изменение в микроциркуляции, воспалительные процессы и фиброз.
В медицинской практике встречается достаточно много случаев, когда миастеническая слабость мышц проявляется при онкологических аномалиях, локализованных в следующих органах:
- предстательной железе;
- яичках;
- легких;
- печени.
К дополнительным причинам возникновения приобретенной миастении относят:
- чрезмерные физические нагрузки;
- эмоциональные расстройства;
- депрессии.
Миастения глазная форма встречается намного чаще, чем все остальные разновидности болезни. Первичным сигналом к действию выступают следующие симптомы:
- постоянное чувство усталости;
- быстрая утомляемость;
- сбои в функционировании зрения.
Впоследствии патологические изменения нарастают:
- появляется усталость в нижних конечностях, становится сложно преодолевать препятствия в виде лестничных пролетов, крутых гор, затем присоединяется усталость в руках;
- появляются бульбарные нарушения: гнусавость в голосе, трудности в произношении, глотании. Человек может внезапно поперхнуться;
- прогрессирующий птоз, который может наблюдаться попеременно то с одной, то с другой стороны;
- усиливается слабость жевательных мышц, это становится хорошо заметно при пережевывании пищи, больному приходится поддерживать челюсть одной рукой;
- появляется отвисание челюсти, заикание;
- отмечаются проблемы с мимикой лица;
- наблюдаются дыхательные отклонения.
В 50% случаев заболевание вначале захватывает мышечные структуры органов зрения, после чего оно прогрессирует и переключается на другие системы.
Лечение напрямую зависит от симптоматики, степени запущенности недуга, учитываются сопутствующие отклонения, возраст.
Основные клинические признаки миастении:
- диплопия (ощущается раздвоение);
- проблемы с двигательно-вращательными функциями глаз;
- одностороннее опущение нижнего века;
- двустороннее опущение нижнего века;
- снижение четкости зрения.
Если патология начинает разрастаться, то у человека появляется:
- затруднение в процессе глотания;
- невнятное произношение звуков;
- проблема с дыханием;
- учащенное сердцебиение;
- патология в желудочно-кишечном тракте.
Наличие одного из признаков — это причина незамедлительно обратиться за врачебной консультацией с назначением терапии.
Детская миастения
Симптомы миастении у детей отличаются от признаков заболевания у взрослых. Врождённую миастению определяют уже на этапе внутриутробного развития плода: он почти или совсем неактивен. После рождения вследствие того, что ребёнок не может дышать, он погибает. Миастения новорожденных проявляется следующими признаками:
- Вялостью;
- Затруднённым дыханием;
- Слабым криком;
- Быстрой утомляемостью.
- Младенец быстро сосет молоко. Его ротик постоянно приоткрыт, взгляд неподвижный, глотание затруднено.
Ранняя детская миастения диагностируется у детей в возрасте до двух лет. Симптомы заболевания схожи с проявлениями миастении у взрослых:
- Опущение века;
- Паралич взора;
- Косоглазие.
При вовлечении в патологический процесс дыхательных мышц ребёнок становится пассивным. Если поражаются жевательные мышцы, он может полностью отказаться от еды.
Детская и юношеская миастения поражает детей в возрасте от двух до десяти лет. Заболевание чаще выявляют у девочек. Симптомы схожи с ранним детским типом болезни. Отличие заключается в диагностике: ребёнка старшего возраста проще расспросить о симптомах, что позволяет скорее начать терапию.
Симптомы
Клинические проявления миастении зависят от формы заболевания.
Симптомы, характерные для генерализованной формы:
- Преходящая мышечная слабость. Это первый признак, на который обращает внимание заболевший. Сначала слабость в мышцах беспокоит в вечернее время или после длительной физической работы. Потом миастения прогрессирует, и объем посильной нагрузки значительно снижается.
- Нарушается работа всей поперечно-полосатой мускулатуры. Не могут в полную силу работать мышцы рук и ног, шеи, туловища.
- Поражаются мимические мышцы.
- На фоне общей мышечной вялости сухожильные, а также периостальные рефлексы сохранены.
- Затрудненное дыхание, одышка в силу слабости дыхательной мускулатуры.
- Невозможность самообслуживания, потребность в постоянной посторонней помощи в виду выраженной мышечной слабости.
Симптомы, характерные для глазной формы:
- Птоз (или опущение век), диплопия («двоение в глазах»), косоглазие. Все эти симптомы обусловлены слабостью глазодвигательных мышц.
- Трудности при глотании, так как у пациента с миастенией поражаются мышцы глотки.
- Меняется голос, появляются нотки гнусавости, речь становится замедленной и неясной. Распознать эти признаки можно при продолжительном общении с пациентом. Зачастую во время длительной беседы за счет повышенной мышечной утомляемости возникают и нарастают речевые нарушения.
Сложность диагностики миастении связана с тем, что вышеперечисленные симптомы могут появляться и пропадать. Наиболее выражено они проявляются, когда человек занимается спортом, длительно читает или работает за компьютером. То есть в те моменты, когда поперечнополосатые мышцы задействованы больше всего. Ведь даже поддержание определенной позы или чтение требуют постоянного напряжения определенных групп мышц.
При отсутствии адекватного лечения существует риск не только инвалидизации, но и смерти. В то время, когда уровень развития медицины не позволял проводить длительную искусственную вентиляцию легких, от миастении умирали 8 из 10 заболевших. При обнаружении тревожных симптомов миастении, необходимо записаться на прием к неврологу. При необходимости специалист направит на обследование и подберет эффективную терапию.
Опасность
Миастения — коварное заболевание. Среди его осложнений:
- Резкое увеличение мышечной утомляемости, приводящее к нарушению дыхания (больной может задохнуться).
- Нарушение регуляции работы сердца (возможна остановка сердца).
Во время беременности миастения может, как на время перестать прогрессировать, так и наоборот привести к увеличению количества пораженных мышц. Чтобы исключить опасные осложнения, женщина должна на протяжении всех девяти месяцев наблюдаться у невролога.
Диагностика
Врач-невролог ставит диагноз миастения на основе жалоб, данных анамнеза, осмотра и исследований. Специалист сравнивает жалобы пациента с симптомами, характерными для этой болезни. Для подтверждения диагноза проводят диагностические исследования.
Электронейромиография при миастении является «золотым стандартом» и обязательным исследованием. Используется специальный режим ЭНМГ – «декремент-тест». При проведении обследования с помощью электрической стимуляции исследуемую мышцу заставляют сокращаться с высокой частотой. В результате при миастении или миастеническом синдроме регистрируется уменьшение интенсивности мышечного сокращения.
Прозериновая проба. Выполняется самостоятельно или после проведения декремент-теста. Прозерин — вещество, улучшающее нервно-мышечную передачу. Подкожно вводится небольшое его количество, через 30 минут после этого пациент вновь осматривается врачом или проводится повторная ЭНМГ. Проба считается положительной, если отмечается клиническое улучшение или позитивная динамика при выполнении декремент-теста.
Лабораторная диагностика. Анализ крови на содержание специфических антител к рецепторам, мышцам. Антитела выявляются далеко не во всех случаях миастении.
Компьютерная томография средостения. Используется для исключения тимомы — опухоли вилочковой железы, которая может продуцировать антитела.
Как правило, этих методов в сочетании с консультацией невролога бывает достаточно для установления диагноза.
Во время осмотра врач может провести пробы на повышенную мышечную утомляемость. Сначала на определенную группу мышц дается нагрузка, затем оценивается их состояние. При глазной форме миастении нагружают глазодвигательные мышцы, для этого больного просят в течение 30 секунд смотреть в одну точку. При жалобах на патологическую усталость мышц шеи, пациента укладывают на спину и просят держать голову поднятой в течение 1 минуты. При слабости в ногах, больному нужно сделать несколько приседаний либо походить на носочках. Для определения степени утомляемости мышц кисти и предплечья, человека просят несколько раз интенсивно согнуть и разогнуть кисть.
Рекомендации пациенту с Миастенией
Миастения — это серьезное заболевание, которое требует повышенного внимания и имеет много особенностей и ограничений, не соблюдая которые легко спровоцировать ухудшение состояния.
При миастении противопоказаны значительные физические нагрузки и длительное пребывание на солнце. Ухудшение может вызвать также пребывание в сауне, парной.
Противопоказаны многие лекарственные препараты:
- Препараты магния;
- Курареподобные миорелаксанты;
- Нейролептики и транквилизаторы (кроме тофизопама);
- Мочегонные (кроме спиронолактонов);
- Многие антибиотики: аминогликозиды (гентамицин, стрептомицин, канамицин, тобрамицин, сизомицин, амикацин и др.), фторхинолоны (норфлоксацин, ципрофлоксацин, офлоксацин и др.);
- Фторсодержащие кортикостероиды (Дексаметазон, Дексазон, Полькортолон);
- Производные хинина;
- Пеницилламин;
- В-блокаторы;
- Блокаторы кальциевых каналов;
- Карбамазепин;
- Оральные контрацептивы;
- Наркотические анальгетики.
Наши врачи
Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Беликов Александр Валерьевич
Врач-невролог, кандидат медицинских наук
Стаж 21 год
Записаться на прием
Лечение
Хирургическое вмешательство
- Тимэктомия – полное или частичное удаление тимуса при наличии новообразований в этой области. Проводят пациентам не старше 60 лет.
- Возможно воздействие на тимус посредством лучевой терапии.
Медикаментозная терапия
- Антихолинэстразные препараты служат для улучшения проводимости нервных импульсов к мышечным тканям. Количество препаратов, кратность и продолжительность приема зависит от выраженности симптомов и типа болезни.
- Глюкокортикостероиды используются для «торможения» аутоиммунных реакций.
- Калийсберегающие диуретики (позволяют сохранять часть калия в организме) и препараты, содержащие калий. Калий способствует улучшению нервно-мышечной передачи.
- Иммунодепрессанты так же служат для подавления аутоиммунных процессов.
Плазмаферез
Используется для очищения крови от антител к ацетилхолиновым рецепторам. Процедура эффективна не при всех формах миастении. Используется в сочетании с медикаментозным лечением. Процедура замены плазмы (плазмаферез) на донорскую плазму или аналогичные жидкости требует взвешенного подхода, проводится в течение нескольких часов. Требует предварительной консультации врача-трансфузиолога, так как имеется целый ряд противопоказаний.
Таким образом, существуют различные алгоритмы консервативного лечения миастении, которые используются лечащим врачом индивидуально, в зависимости от клинического случая. Самолечение, самостоятельная коррекция назначенной врачом терапии может привести к ухудшению и даже к смерти. Избыточный прием препаратов может привести к жизнеугрожающему состоянию, развивается холинергический криз. По своим симптомам он схож с миастеническим кризом, который возникает при недостаточно эффективном лечении. Оба состояния требуют наблюдения в условиях реанимации.
Прогноз
При своевременном обращении к специалистам пациент получает эффективное лечение, позволяющее добиться стойкой ремиссии, без обострений и миастенических кризов. А в ряде случаев возможно и полное излечение. Отказ от врачебной помощи может привести к плачевным последствиям.
Записывайтесь к неврологам ЦЭЛТ в удобное для вас время. В клинике есть все необходимое для проведения качественной диагностики. Опытные специалисты проведут необходимые исследования и подберут адекватную терапию.
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда