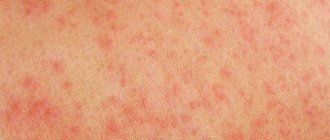
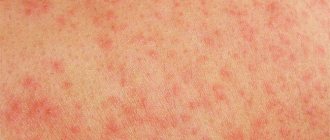
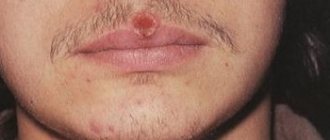
Что такое уртикарная сыпь?
Уртикарная сыпь является последствием сложного воспалительного процесса, который протекают в самых тонких сосудах человеческого тела, капиллярах расположенных в эпидермальном слое кожного покрова. Этот патологический процесс принято называть уртикарный васкулит.
Так же, такая форма высыпаний может наблюдаться при крапивнице.
Как выглядит сыпь?
При визуальном обследовании, больного крапивницей или уртикарным васкулитом можно увидеть небольшие узелки, которые слегка возвышаются над кожей в виде папулезной сыпи (см. фото). При более тяжелом течении болезни, пузырьки сливаются в единое целое и появляются волдыри. Они имеют красноватый цвет, и сопровождаются чувством жжения и повышенного зуда.
Следует отметить, что волдыри при уртикарном васкулитом держатся дольше, а их терапия иногда вызывает затруднения.
Детские болезни с сыпью. Прививки и оценка иммунитета
Большинство детских инфекций сопровождается различными высыпаниями. Сыпь – это общая реакция организма на токсическое воздействие возбудителя и продуктов его жизнедеятельности, а у ребёнка ускорен обмен веществ, широкие сосуды и хорошая циркуляция крови.
Детскими болезнями лучше всего переболеть в детстве. Во-первых, так формируется иммунитет ребёнка и защита от перенесенных инфекций в дальнейшем. Во-вторых, во взрослом возрасте детские болезни протекают значительно тяжелее, а многие из них особенно опасны в период беременности.
Все инфекции отличаются высокой заразностью, течением с повышением температуры и признаками простуды. Зачастую отличить их друг от друга позволяют характерные признаки сыпи. Рассмотрим основные детские болезни и их отличительные черты:
Корь
Недавно считалось, что корь побеждена, но в последнее время всё чаще возникают её вспышки. Это связано с отказом от обязательных профилактических прививок. На самом деле корь – тяжелое заболевание, особенно в подростковом и взрослом возрасте. Протекает с осложнениями: воспаление легких, отит, нередки поражения почек, печени и головного мозга. Может привести к глухоте и слепоте. Сыпь при кори пятнисто-папулезная (папулы – небольшие возвышения на коже), появляется на 3-й день болезни, начинается за ушами и на лице и проявляется этапно сверху вниз, может иметь разные размеры (полиморфная). Перед появлением высыпаний можно заметить белые точки на слизистой ротоглотки, напоминающие манную крупу, с красным ободком, их называют пятна Филатова-Коплика.
Ветряная оспа
Вызывается вирусом герпеса III типа. Большинство детей заболевают в возрасте от 2 до 7 лет, в более старшем возрасте переносится тяжелее. Всем известно, что сыпь при ветрянке в виде пузырьков (везикулезная). Начинается она с волосистой части головы, распространяясь по всему телу. Сначала появляются пятна, которые последовательно превращаются в папулы и зудящие пузырьки с прозрачным содержимым, оставляя после себя корочки. Все эти элементы можно одновременно наблюдать на теле ребенка. У взрослых инфекция может протекать по типу опоясывающего лишая.
Краснуха
Очень заразна, часто протекает легко как у детей, так и у взрослых, поэтому может остаться незамеченной. Особую опасность имеет при беременности, так как может привести к формированию аномалий развития плода на сроке до 12 недель. Типичные проявления: увеличение затылочных и заднешейных лимфоузлов, сыпь мелкая пятнистая, без боли и зуда.
Скарлатина
Вызывается бета-гемолитическим стрептококком группы А. Проявляется ангиной и типичной мелкоточечной сыпью на фоне выраженного покраснения кожи. Больше всего элементов сыпи в области сгибательных поверхностей и они склонны к слиянию. Свободным от сыпи всегда остаётся носогубный треугольник. Ещё один признак – ярко-красный язык.
Инфекционная эритема
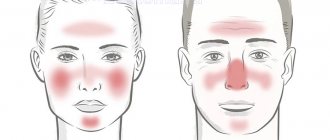
Вызывается парвовирусом В19. У детей широко распространена, протекает легко, с признаками простуды, возможна головная боль. Отличительный признак – яркое покраснение щёк, поэтому парвовирусная инфекция больше известна как «болезнь пощечины». Опасна в первом триместре беременности.
Розеола
Вызывается вирусом герпеса VI типа. В основном болеют дети до 5 лет. Заболевание редко распознается, т.к. в первые 3 дня резко поднимается температура до 39-40градусов, на 4-й день она снижается до нормальных цифр без признаков простуды, и появляется сыпь, напоминающая краснуху. Мало кто догадывается, что это проявления одного заболевания. У взрослых вызывает синдром хронической усталости.
Мы разобрали типичные проявления сыпи. Но в последнее время редко встречается классическое течение заболевания. Кроме того, высыпания могут быть при других инфекциях: вызванной вирусом Эпштейна-Барр, цитомегаловирусом, при иерсиниозе, вирусных гепатитах и так далее. Самая правильная позиция родителя в случае появления сыпи у ребёнка – вызвать врача на дом или скорую помощь для исключения тяжелых, жизнеугрожающих инфекций, например, менингококковой.
Для чего нужны прививки?
Прививка против кори является обязательной и входит в Национальный календарь прививок. Существуют вакцины от ветряной оспы и краснухи, в отношении последней обсуждается её обязательное применение для девочек.
Как узнать, есть ли иммунитет к детским инфекциям?
С этой целью определяются антитела – иммуноглобулины класса G (IgG). Это белки иммунной системы, которые появляются в организме при попадании возбудителя в организм и сохраняются очень долгое время или пожизненно. Их выявление свидетельствует о хорошем иммунитете и защите от повторного заражения.
Но следует помнить, что IgG могут определяться при текущем заболевании. Если есть клиника, тогда одновременно определяются IgM и IgA, а также выявление возбудителя методом ПЦР.
Лаборатория KDL предлагает определить иммунитет к следующим инфекциям:
- Антитела к вирусу кори, IgG
- Антитела к вирусу Варицелла-Зостер (Varicella-Zoster), IgG – определение иммунитета к ветряной оспе
- Антитела к вирусу краснухи, IgG
- Антитела к парвовирусу (Parvovirus) В19, IgG
- Антитела к вирусу герпеса VI типа (Human Herpes virus VI), IgG – к возбудителю розеолы
Кому показано определение иммунитета к детским инфекциям в первую очередь?
- Против кори – всем. Если IgG не определяются, следовательно, защиты нет и рекомендована ревакцинация для того, чтобы избежать заражения.
- При планировании беременности – если иммунитета нет, показана прививка для формирования защиты против инфекций, способных вызвать внутриутробное поражение плода (краснуха, парвовирус В19)
- В начале беременности (первые 12 недель). Заражение инфекциями в этот период наиболее опасно, поскольку происходит закладка всех органов и тканей малыша). Если IgG обнаружены, то риска заражения нет.
Обследуйтесь с лабораторией KDL своевременно и будьте здоровы!
Классификация
Этот вид кожных высыпаний принято различать по своей этиологии. Они могут наблюдаться при:
- Крапивнице. Заболевание, которое вызывается при воздействии, и попадании в организме человека аллергена. Это может происходить вследствие: Употребления лекарственных средств.
- Использования некоторых продуктов питания, овощей и фруктов.
- Контакта с химическими соединениями.
- Аллергии на укусы комаров и проч. насекомых.
- Генетической предрасположенности.
- Нарушения психоэмоционального состояния, психогенного характера.
- При первичном васкулитепроисходят кожные высыпания в большом количестве, но они способны поражать только верхний слой эпидермиса. Чаще всего причиной этого процесса является: появление аллергии на пищевые продукты, после ношения тесной одежды, в которой присутствуют синтетические волокна.
Причины высыпаний
Причины бывают физиологические, которые предусмотрены природным ответом на внутренний процесс в организме. Также могут быть патологические причины, развивающиеся на фоне:
- нарушений под влиянием паразитов;
- химических и токсических веществ;
- нарушения метаболизма;
- недостатка определённых витаминов;
- дисбактериоза;
- расстройства желудочно-кишечной и почечной функции;
- внешних и внутренних факторов.
Как следствие, можно сделать вывод, что высыпания в детском возрасте не появляются без причины.
Родителям кажется, что все высыпания почти одинаковые. Однако выделяется первичная сыпь, образовавшаяся первой, и вторичная, которая развилась со временем, вместо первичной или возле неё.
Причины
В основном в этиологии этого заболевания, принято выделять следующие причины:
- присутствие в организме человека недолеченного очага хронической инфекции;
- частое использование стероидных гормонов и их аналогов;
- индивидуальные особенности организма, которые вызывают аллергию на продукты питания;
- сахарный диабет в тяжелой форме с высоким показателем сахара в крови;
- тяжелые формы артериальной гипертензии;
- любой вид гепатита;
- мононуклеоз.
Гнойные высыпания
Пустулезные гнойные высыпания характерны для бактериальных инфекций. Чаще всего подобные заболевания развиваются под воздействием золотистого стафилококка. Иногда причина может крыться во влиянии на организм эпидермального стафилококка и стрептококка, а также некоторых других микробов.
Подобная сыпь может появиться при микротравмах на кожных покровах, царапинках и ранках, способствующих проникновению микробов внутрь. В случае, когда поначалу высыпания зудят и чешутся, и малыш начал их расчесывать, присоединяется бактериальная инфекция и появляются пустулы.
Формирование гнойничков в области коленей и локтей в детском возрасте возможно при частом травмировании кожи из-за многочисленных падений. Образование глубоких гнойников называется фурункулёзом.
Симптомы
Этот патологический процесс начинается с появления небольших розовых узелков и волдырей, которые вначале носят единичный характер. По мере развития заболевания они сливаются, и их количество увеличивается. Очень часто они располагаются:
- на тыльной стороне предплечья;
- на кистях рук;
- в области низа живота;
- на коленях, и внутренних поверхностях бёдер.
Их содержимое может иметь слегка красноватую жидкость, так как они формируются из мелких капилляров.
Может появляется болевой синдром в области крупных суставов и позвоночного столба. Также наблюдаются диспепсические расстройства в виде тошноты и рвоты, и диареи, которая может продолжаться в течение нескольких дней. Эти симптомы сопровождаются чувством жажды, которая возникает из-за обезвоживания организма.
В более тяжелых случаях происходят изменения в центральной нервной системе, появляется:
- сильная височная или затылочная боль;
- повышается давление;
- могут отмечаться бредовые состояния.
Очень важно производить дифференцирование уртикарной сыпи с последствием крапивницы. При васкулите волдыри имеют четкие границы, при пальпации твердые. В случае с крапивницей кожа всегда остается мягкой эластичной, несмотря на множественные высыпания.
Публикации в СМИ
Крапивница — заболевание, проявляющееся преходящей сыпью, морфологическим элементом которой является волдырь (уртикарий), т.е. чётко ограниченный участок отёка дермы. Цвет волдыря красный, диаметр — от нескольких миллиметров до нескольких сантиметров. Статистические данные. Крапивница занимает третье место в структуре аллергических заболевании после бронхиальной астмы и лекарственной аллергии. 15–25% населения в течение жизни переносит крапивницу или отёк Квинке по крайней мере один раз.
Этиология • Аллергены •• Пищевые, в т.ч. пищевые добавки •• Лекарственные •• Яд жалящих насекомых •• Ингаляционные (пыльцевые и др.) и контактные аллергены • Вещества, способные активировать тучные клетки без участия иммунологических механизмов •• Ацетилсалициловая кислота и другие НПВС •• Йодсодержащие рентгеноконтрастные вещества •• Плазмозаменители (р-ры декстрана) •• Местноанестезирующие средства •• Ингибиторы АПФ •• Кодеин •• Тубокурарин •• Морфин •• Тиопентал натрия • Трансфузионные реакции • Физические факторы: тепло, холод, инсоляция, давление и т.д. • Эмоциональный стресс • Заболевания, при которых крапивница — один из синдромов •• Инфекции — вирусные (инфекционный мононуклеоз, гепатит), гельминтозы •• Коллагенозы (СКВ, ревматоидный артрит) •• Сывороточная болезнь •• Криоглобулинемии •• Мастоцитоз •• Неопластические процессы •• Гипер- и гипотиреоз.
Патогенез • Появление кожных элементов связано с активацией тучных клеток и высвобождением ими медиаторов (гистамина, Пг, лейкотриенов), вызывающих местное повышение проницаемости сосудов • Тучные клетки активируются либо через иммунологические механизмы (IgE-опосредованная аллергия, компоненты комплемента — анафилатоксины С3а и С5а), либо непосредственно некоторыми веществами (так называемыми гистаминолибераторами).
Патоморфология. Отёк и периваскулярная инфильтрация эпидермиса и верхнего слоя дермы лимфоцитами, тучными клетками, эозинофилами, нейтрофилами со сдавлением вен и лимфатических сосудов.
Классификация
• В зависимости от стимула, вызывающего активацию тучных клеток, различают иммунологическую и неиммунологическую формы крапивницы •• Иммунологическая крапивница ••• Анафилактический тип, в основе лежит IgE-зависимый механизм, обусловленный выработкой реагиновых АТ класса IgE к специфическим аллергенам (лекарственные, пищевые, гельминты) ••• Цитотоксический тип — крапивница, обусловленная цитотоксическими АТ, возникает вследствие трансфузионных осложнений. IgG и IgM АТ реагируют с изоантигенами на эритроцитах донора, активизируя систему комплимента и цитолиз ••• Иммунокомплексный тип. Крапивница появляется в результате образования иммунных комплексов, оседающих на сосудистой стенке и активизирующих систему комплемента. Образуются анафилатоксины, гистамин. Причины — введение вакцин и сывороток (сывороточная болезнь, клиническим проявлением которой является, наряду с другими симптомами, крапивница) •• Неиммунологическая крапивница ••• Анафилактоидная, связанная с приёмом гистаминолибераторов (ЛС, декстран, бензоаты, пищевые продукты — клубника, креветки) или употреблением продуктов, содержащих гистамин и другие вазоактивные амины (некоторые виды сыров, рыба семейства тунцовых, копчёности, кислая капуста и др.) ••• Аспирин-зависимая ••• Вызванная воздействием физических факторов (дермографическая, температурная — холодовая, тепловая, холинергическая, солнечная, контактная, вибрационная).
• Наследственные формы крапивницы: наследственный ангионевротический отёк, нарушение метаболизма протопорфирина, синдром Шнитцлера (крапивница, амилоидоз, глухота), наследственная холодовая крапивница, дефицит С3 инактиватора.
• Другие виды крапивницы: идиопатическая, пигментная, инфекционная, паранеобластическая, эндокринная, психогенная.
• По длительности заболевания различают острую крапивницу (менее 6 нед) и хроническую крапивницу (более 6 нед).
• У половины больных хронической крапивницей одновременно наблюдают замедленную крапивницу от воздействия давления.
Клинические формы. Характер клинической картины поражения кожи обусловлен особенностью сосудистой сети дермы («шоковым органом»). Основной морфологический элемент — волдырь, сопровождающийся зудом и характеризующийся «летучестью», т.е. способностью исчезать в течение нескольких часов или минут.
• Острая крапивница •• Часто вызвана иммунными механизмами (пищевые, лекарственные аллергены, укусы насекомых) или действием гистаминолибераторов •• Проходит через несколько часов •• Может протекать в виде единичного эпизода: характерно внезапное появление волдырей и зуда, которые сохраняются до 6 нед. Отдельные элементы сыпи существуют не более 24 ч •• Поражение дыхательных путей и ЖКТ при острой крапивнице, в отличие от отёка Квинке, наблюдают редко •• Возможно сочетание острой крапивницы и отёка Квинке.
• Хроническая крапивница •• Персистирует >6 нед •• Вызвана чаще неиммунными механизмами, в т.ч. системными заболеваниями •• Часто (около 70% случаев) причина остаётся невыясненной.
• Холодовая крапивница — развивается при воздействии холода •• Может оказаться фатальной при общем охлаждении (холодовая крапивница с массивным высвобождением гистамина) •• Частая причина — воздействие холодной воды, холодного воздуха. Реакция возникает обычно в течение нескольких минут после экспозиции на холоде •• В тяжёлых случаях крапивница сопровождается слабостью, головной болью, головокружением, одышкой, тахикардией. Могут появиться боли в животе и тошнота •• Существует семейная холодовая крапивница — редкая форма крапивницы, наследуемая по аутосомно-доминантному типу •• Рефлекторная холодовая крапивница — генерализованная или местная реакция на холод, подобная холинергическая крапивнице. Иногда она возникает только при охлаждении всего тела. Местная реакция на холод проявляется сыпью, возникающей вокруг охлаждённого участка кожи, в то время как кожа, которая непосредственно контактировала с холодом, не поражается.
• Холинергическая (тепловая) крапивница — небольшие папулы (5–10 мм), возникающие после перегрева, бани, горячего душа.
• Крапивница физического напряжения — провоцируется физической нагрузкой; проявляется в виде холинергической крапивницы, отёка сосудов, свистящего дыхания, артериальной гипотензии. Её развитие часто связано с принятием аллергенной пищи.
• Дермографическая (механическая) крапивница — линейные папулы и покраснение кожи в результате механического раздражения.
• Солнечная крапивница — результат воздействия солнечного света. Различают несколько типов, в зависимости от длины волн света, индуцирующих реакции. Большинство реагирует на УФ-лучи. Начинается через несколько минут; проходит через 1–2 ч после инсоляции •• Выделяют два типа солнечной крапивницы ••• 1 тип — крапивница, опосредованная IgE к Аг, присутствующим только в сыворотке крови больного с крапивнице •• 2 тип — крапивница, опосредованная IgE к Аг, присутствующим как у больного, так и у здорового человека •• При фиксированной солнечной крапивнице сыпь появляется на одних и тех же участках даже при облучении всего тела.
• Крапивница от воздействия давления — возникает через 4–6 ч после сдавления кожи (эластичные чулки, обувь и т.д.). Различают две формы крапивницы от воздействия давления — немедленную и замедленную •• Немедленная — волдыри и эритема появляются через несколько минут после надавливания на кожу (без трения и растяжения). Сыпь сопровождается жжением и держится 30 мин, но не более 2 ч •• Замедленная — тёмные, зудящие и болезненные волдыри появляются на участках тела, подверженных длительному сдавлению: после длительных ходьбы, сидения. Сыпь появляется через в промежутке от 30 мин до 9 ч после раздражения кожи и сохраняется около 36 ч. Возможны недомогание, озноб, головная боль.
• Аквагенная крапивница — редкая форма. Небольшие папулы появляются после контакта с водой при любой температуре. В некоторых случаях может появиться только зуд без уртикарных высыпаний (аквагенный зуд). Реакция связана с дегрануляцией тучных клеток.
• Контактная крапивница — возникает при контакте кожи или слизистой оболочки с определёнными веществами. Характерны волдыри, зуд, жжение. Наиболее частая причина — латекс. В тяжёлых случаях возможно осложнение в виде анафилактического шока.
• Идиопатическая крапивница — причина неясна.
Диагностика • При реакции на приём пищи или ЛС — провокационные тесты с предполагаемыми аллергенами после элиминационной диеты • Ингаляционные аллергены — кожные тесты, радиоаллергосорбентный тест (РАСТ) • Идиопатическая, продолжающаяся больше 6 нед — исключение системных заболеваний (биопсия кожи, определение СОЭ, анализ мочи, АНАТ и т.д.) • Провокационные пробы •• Холодовая крапивница — холодовая проба: кусочек льда помещают на кожу на 5 мин; наблюдают за реакцией в течение 10–15 мин •• Холинергическая или индуцированная физической нагрузкой крапивница: тест с физической нагрузкой, кожный тест с метахолином (локальная реакция на внутрикожное введение 0,1 мг в 0,9% р-ре натрия хлорида) •• Солнечная — проводят инсоляцию определённой длины волны •• Отсроченная в результате сдавления: прикладывают мешочек с песком 2–4 кг на 3 ч •• Аквагенная — применяют водопроводную воду различной температуры •• Инфекционная — бактериологическое исследование мазка из глотки, титр антистрептолизинов, СРБ, анализ кала (на предмет паразитов), печёночные функциональные тесты, тест на мононуклеоз •• Аутоиммунная — АНАТ, комплемент, криоглобулины, электрофорез сывороточных белков.
Дифференциальная диагностика • Многоформная эритема • Мастоцитоз • Буллёзный пемфигоид (стадия крапивницы) • Герпес • Герпетиформный дерматит.
Лечение • Препараты выбора — антигистаминные средства •• При острой крапивнице предпочтительнее препараты I поколения (эффект препаратов II поколения в основном проявляется на более поздних сроках) ••• Взрослым и детям старше 6 лет — дифенгидрамин по 25–50 мг каждые 6 ч ••• Детям до 6 лет — дифенгидрамин 5 мг/кг/сут •• При хронической крапивнице ••• Лоратадин 10 мг 1 р/сут ••• Цетиризин по 0, 01 г 1 р/сут (вечером) или по 0,005 г 2 р/сут (утром и вечером) ••• Ципрогептадин по 4–8 мг каждые 4–8 ч (детям — 0, 25–0,5 мг/кг/сут каждые 6–8 ч) ••• Фексофенадин-180, однократно в сутки ••• Эбастин взрослым 10–20 мг 1 р/сут, детям в виде сиропа • Альтернативные препараты •• При хронической крапивнице — блокаторы H2-рецепторов гистамина (циметидин, ранитидин) дополнительно к блокаторам Н1-рецепторов • В тяжёлых, резистентных к терапии случаях — ГК (например, преднизолон до 40 мг ежедневно с последующим постепенным снижением дозы).
Осложнение — тяжёлая системная аллергическая реакция (бронхоспазм, анафилаксия).
Течение и прогноз. Улучшение состояния меньше чем через 72 ч у 70% больных (хроническая форма — улучшение у 30% больных).
МКБ-10 • L50 Крапивница
Примечания. Механизмы крапивницы и отёка Квинке одни и те же — локализованная анафилактическая реакция вызывает вазодилатацию, повышение проницаемости сосудов дермы (крапивница) или подкожных тканей (отёк Квинке).
Диагностика
После осмотра и опроса пациента, врач на основании клинической картины обязательно назначает гистологическое исследование, взятых на анализ фрагментов поражённой кожи. Это делается, чтобы исключить развитие онкологических патологии, таких как рак кожи (данная болезнь начинается именно с похожей симптоматики).
Параллельно назначается:
- общий анализ крови, где главным показателем является уровень содержания эритроцитов и СОЭ;
- общий анализ мочи;
- кровь на содержание бактериальной, грибковой и вирусной инфекции;
- иногда назначается УЗИ пораженных участков.
Очень важно установить правильный диагноз, так как именно от этого будет зависеть удаление уртикарной сыпи. Потому что она является последствия болезни, и для её устранения необходимо вылечить уртикарный васкулит.
Лечение уртикарной сыпи
Чтобы вылечить это заболевание, терапия должна быть комплексной. Больному назначаются:
- Антигистаминные препараты для снятия отечности и гиперемии.
- Нестероидные противовоспалительные средства (если их применения не даёт позитивной динамики, происходит назначение гормонов кортикостероидов).
- Может применяться плазмаферез.
В очень тяжелых случаях может назначаться терапия с использованием иммунодепрессантов. Это способствует ослаблению работы иммунной системы, так как она негативно воздействует на собственные ткани организма. Большим минусом такого лечения, является снижение иммунитета, в результате чего больной может легко заразиться инфекцией.
Что нужно делать родителям
Для оценивания ситуации родителям надо провести осмотр кожных покровов ребёнка, раздев его. Нужно определить характер высыпаний (везикула, пустула, папула и пр.), их площадь. Нужно вспомнить и провести анализ ситуации, предшествующей возникновению сыпи на теле.
Следующим шагом будет измерение температуры, осмотр горла и миндалин, выявление других признаков при их наличии. Требуется принятие решения о том, вызвать доктора домой или самостоятельно посетить медицинское учреждение.
Что нельзя делать при появлении сыпи
Запрещенные действия:
- выдавливание гнойничков;
- расчёсывание сыпи;
- самостоятельное лечение;
- вскрытие пузырьков;
- нанесение на кожные покровы средств с яркой окраской, поскольку это усложняет проведение диагностических мероприятий.
Не стоит забывать, что некоторые инфекционные заболевания, сопровождающиеся появлением кожной сыпи, бывают заразными. Как следствие, не следует ходить с ребёнком в поликлинику, так как во время ожидания своей очереди можно кого-нибудь заразить. В подобной ситуации рекомендуется вызывать врача домой.