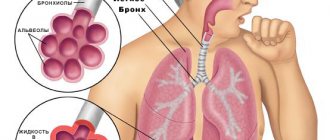
Очаговая пневмония – это инфекционно-воспалительное заболевание, затрагивающее не всю легочную ткань, а только определенный ее участок, формируясь при этом в мелкоочаговое или крупноочаговое воспаление в дольках легкого. Данная патология может быть как вторичной, так как может быть последствием многих недугов, в том числе и бронхита, так и самостоятельной, поскольку может развиться вследствие попадания в организм человека болезнетворных бактерий. Очаговая пневмония является наиболее распространенным видом воспаления легких (около 60% заболевших).
Очаговое воспаление лёгких: причины развития
Очаговое воспаление легких наиболее часто является осложнением после тяжелого и долгого течения или полного отсутствия надлежащего лечения другой болезни. Очаговая пневмония может развиваться вследствие следующих недугов:
- приобретенный порок сердца;
- инфаркт миокарда;
- бронхит;
- ОРВИ;
- доброкачественные или злокачественные опухоли;
- коклюш;
- корь;
- скарлатина;
- менингит;
- гнойный отит;
- острый катар дыхательных путей;
- фурункулез;
- грипп;
- сепсис;
- хламидиоз;
- брюшной тиф;
- остеомиелит;
- перитонит;
- хронические заболевания легких и органов дыхания;
- обструктивный бронхит;
- любые другие патологии гнойного или воспалительного характера.
Как и многие другие недуги, очаговая пневмония может также быть вызвана переохлаждением, сильным стрессом, нервным перенапряжением, вдыханием токсичных веществ и проникновением в легкие и бронхи инородного тела.
К болезнетворным агентам, способным вызвать очаговую пневмонию, относят:
- стрептококки;
- стафилококки;
- пневмококки;
- кишечную палочку;
- протей и палочку Фридлендера;
- вирусы группы А и В;
- аденовирус;
- микроскопические грибки;
- риновирус;
- вирус парагриппа.
Все вышеперечисленные микроорганизмы являются предрасполагающими факторами развития не только очаговой пневмонии, а еще и внебольничной ее формы. Врачи-пульмонологи Юсуповской больницы в Москве являются квалицированными специалистами, которые помогут выявить причину и форму недуга, а также назначить грамотное лечение очаговой пневмонии у взрослых.
Так же, помимо видимых причин, стоит отметить важность факторов, влияющих на развитие и прогрессирование пневмонии. К ним относят:
- снижение иммунитета;
- сильный стресс;
- отсутствие физической нагрузки;
- перенесенные ранее хирургические вмешательства на любые внутренние органы;
- курение;
- нерациональное питание;
- перегревание организма;
- гиповитаминоз.
Очаговая пневмония: симптомы и лечение
Начало болезни, как правило, начинается протекает бессимптомно. На второй-третий день возникают первичные проявления вирусной инфекции:
- повышение температуры тела;
- насморк;
- сильный сухой кашель или с отделением мокроты слизистого характера;
- общая слабость;
- сонливость;
- повышенная потливость.
Для своевременной диагностики пневмонии, необходимо обратить внимание на следующие дальнейшие симптомы:
- одышка;
- очень высокая температура, которая трудно сбивается (больше 38 градусов);
- тахикардия;
- низкое давление;
- слизисто-гнойный характер отхаркиваемой мокроты;
- боли и ощущения сдавливания грудной клетки при дыхании и кашле;
- жжение при дыхании;
- отсутствие аппетита;
- хрипы во время дыхания;
- тошнота, рвота;
- диарея;
- озноб;
- суставные и мышечные боли.
Как правило, при осмотре врач-пульмонолог может получить точную картину болезни, так как пневмония характеризуется хрипами в плевральной полости, однако для точного результата часто назначаются рентген, компьютерная томография, а также общий анализ крови для исключения или подтверждения наличия лейкоцитоза. Определить этиологию возбудителя недуга возможно при помощи микробиологического исследования мокроты. Юсуповская больница предоставляет все необходимые аппараты для обследований и анализов, а также удобный сервис, позволяющий обращаться в нашу клинику ежедневно и круглосуточно.
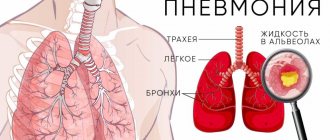
Пневмония
Пневмония (воспаление легких)
– острое инфекционно-воспалительное заболевание легких, при котором в процесс вовлекаются все структурные элементы легочной ткани.
Воспаление легких до появления антибиотиков было одним из самых грозных заболеваний. Смертность от пневмонии в конце XIX века достигала рекордных 83%. Сегодня, несмотря на все достижения современной медицины, разработку новых антибактериальных и противовирусных препаратов, данное заболевание по-прежнему остается актуальной проблемой : ежегодно у 14 человек из 1000 диагностируют пневмонию; в структуре смертности населения в РФ пневмонии стоят на четвертом месте (9%), уступая лишь онкологическим, сердечно-сосудистым заболеваниям и травмам. Поэтому лечение пневмонии требует обязательного контроля и наблюдения специалиста.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ
Острая пневмония вызывается различными инфекционными агентами. Примерно в 90% случаев- это бактерии, оставшиеся 10% приходятся на вирусы, грибы, простейшие и гельминты (аскариды, токсоплазмы, шистосомы).
К числу наиболее распространенных возбудителей относятся пневмококк, гемофильная палочка, микоплазма пневмония, золотистый стафилококк, вирусы гриппа и респираторно-синцитиальной инфекции. Чаще всего пневмония, вызванная этими патогенами развивается после перенесенного переохлаждения, или как осложнение ОРВИ.
КЛАССИФИКАЦИЯ ПНЕВМОНИЙ
В зависимости от эпидемиологических условий возникновения пневмонии подразделяются на:
- Внебольничные (амбулаторные) -возникают вне стационара, или в течение 48 часов с момента поступления в стационар. Имеют благоприятный прогноз.
- Внутрибольничные (госпитальные) — возникают в условиях стационара, спустя 48-72 часа после поступления. Прогноз во многом зависит от резистентности возбудителя к антибиотикам.
- Пневмонии у больных с иммунодефицитными состояними. Прогноз неблагоприятный, требуют активного лечения в условиях стационара.
- Аспирационные пневмонии – пневмонии, возникшие вследствие попадания содержимого желудочно-кишечного тракта в дыхательные пути.
В зависимости от объема поражения и механизма возникновения принято подразделять пневмонии на очаговые и долевые.
- Очаговая пневмония — это вариант пневмонии с локализацией воспалительного процесса на ограниченном участке легочной ткани, в пределах мелких структурных единиц легкого – долек. Очаговая пневмония обычно развивается как осложнение ОРВИ или острого трахеобронхита. Клиническая картина в этом случае может быть «стертой» и напоминать затяжное течение бронхита.
- Долевая пневмония — это воспаление легкого инфекционного характера, которое характеризуется вовлечением в процесс одной или нескольких долей легкого, с покрывающей их плеврой. Клиническая картина проявляется выраженной интоксикацией, интенсивным кашлем, одышкой с тахипноэ и тахикардией. Долевые пневмонии чаще всего развиваются на фоне эпизодов длительного переохлаждения.
В амбулаторной практике чаще всего встречаются случаи внебольничной пневмонии, которые при грамотном лечении имеют благоприятный прогноз.
СИМПТОМЫ ПНЕВМОНИИ
Клиническая картина воспаления легких во многом зависит от объема поражения. Проявления пневмонии подразделяют на легочные и внелегочные. К легочным проявлениям относят кашель, боли в грудной клетке, одышку. К внелегочным – лихорадку, синдром интоксикации, лабораторный синдром воспаления.
Кашель является характерным симптомом воспаления легких. В первые-вторые сутки от начала заболевания пациента может беспокоить только лишь легкое подкашливание, позже кашель становится более интенсивным, появляется слизисто-гнойная мокрота.
Боли в грудной клетке наиболее характерны для долевой пневмонии, т.к. в этом случае в процесс воспаления вовлекается плевра. Обычно такая боль возникает внезапно, усиливается на глубине вдоха. При обширном поражении может наблюдаться отставание пораженной половины грудной клетки в акте дыхания.
Одышка при пневмонии чаще всего взаимосвязана с объемом пораженной легочной ткани. Так, при мелкоочаговых пневмониях отмечается нарастание одышки, сопровождающееся повышением частоты дыхательных движений до 30 в минуту. Одновременно больные могут предъявлять жалобы на ощущение заложенности в груди.
Интоксикация при пневмонии проявляется общей слабостью и мышечными болями, при повышенной температуре могут появляться боли в суставах, повышенная потливость, головные боли и снижение аппетита. В тяжелых случаях возникает спутанность сознания, бред.
Лихорадка при пневмонии может быть непостоянным симптомом. Как правило в начале заболевания отмечается подъем температуры тела до 38-39*С, который на непродолжительное время купируется жаропонижающими. Но при снижении иммунитета, при обширном поражении пневмония может протекать без лихорадки.
Лабораторными признаками будет лейкоцитоз в крови ( повышение уровня лейкоцитов выше 11, 0 * 10^9/л) повышение уровней СОЭ, СРБ, гамма- и альфа2-глобулинов, серомукоида, но эти показатели имеют низкую специфичность.
ДИАГНОСТИКА ПНЕВМОНИИ
Подозрение на пневмонию должно возникать при наличии у больного лихорадки, в сочетании с жалобами на продуктивный кашель, отхождение слизисто-гнойной мокроты, одышку и/или боли в грудной клетке. Также пациенты с воспалением легких могут жаловаться на повышенное потоотделение в ночное время, общую слабость, быструю утомляемость, повышение артериального давления.
При малейших подозрениях на это заболевание следует пройти дополнительное обследование. Минимальный диагностический минимум с целью подтвердить пневмонию должен включать в себя клинический анализ крови, общий анализ мочи, рентгенографию органов грудной клетки в двух проекциях, а также консультацию специалиста, во время которой проводится общий осмотр, пальпация грудной клетки, перкуссия и аускультация легких.
С целью определения возбудителя и дифференциальной диагностики с другими заболеваниями, врач может назначить дополнительные исследования: общий анализ мокроты, посев мокроты на стерильность, серологические тесты, определение IgG и IgM к отдельным возбудителям, ПЦР-диагностику, проведение МСКТ органов грудной клетки с контрастированием, туберкулиновые пробы, эхокардиографию и ЭКГ.
ЛЕЧЕНИЕ
Большинство пациентов с внебольничными пневмониями может лечиться на дому, однако в каждом конкретном случае назначение антибиотиков или противовирусных препаратов определяется этиологическим фактором, анамнезом, данными осмотра и результатами дообследования. Самолечением в случае возникновения пневмонии заниматься КАТЕГОРИЧЕСКИ нельзя, поскольку неправильная терапия значительно увеличивает риск летального исхода.
В ряде случаев пациентам требуется лечение в условиях стационара. Показаниями для госпитализации являются обширное поражение легочной ткани, нарастание явлений дыхательной недостаточности, возраст старше 60 лет. Консультация терапевта или пульмонолога в таких ситуациях обязательна.
Информацию для Вас подготовил:
Гусев-Щербаков Александр Сергеевич
, врач терапевт, ведет прием в корпусе клиники на Усачева
Для записи к пульмонологу позвоните по телефону единого контакт-центра в Москве или воспользуйтесь сервисом онлайн-записи. Врач-пульмонолог
Конюхова Мария Юрьевна
ведет прием в клинике «Семейный доктор» на Бауманской.
Возврат к списку
Очаговая пневмония у взрослых: лечение
Лечение очаговой пневмонии у взрослых в Юсуповской больнице начинается с посещения врача-пульмонолога, который, в зависимости от классификации заболевания, назначает лечение. Как правило, консервативное лечение очагового воспаления легких состоит из приема:
- антибактериальных препаратов. Основополагающим фактором скорейшего выздоровления является именно антибактериальная терапия, включающая в себя прием антибиотиков, назначенных индивидуально. Если в течение 3 дней не произошло никаких улучшений, то в таком случае необходимо сменить препарат;
- физиотерапии: лечебная гимнастика, массажи, ингаляции, общеукрепляющие средства и препараты;
- симптоматической терапии: антигистаминные, противовоспалительные, отхаркивающие препараты, а также муколитики и бронхолитики;
- общих правил: постельный режим, высококалорийная диета, обильное питье, витаминотерапия, регулярное проветривание помещения.
Классификация пневмонии
Типы пневмонии классифицируются в зависимости от причины. Принимается во внимание тип вовлеченного микроорганизма, место, где ребенок был заражен, и то, как произошло заражение. По условиям инфицирования выделяют госпитальную (внутрибольничную), внутриутробную и внебольничную пневмонию у детей. Чаще всего встречается последний тип болезни, которая развивается в домашних условиях преимущественно на фоне ОРВИ.
Типы пневмонии у детей в соответствии с классификацией, которая используется в клинической практике:
· Очаговая.
Очаг инфильтрации имеет диаметр от 0,5 до 1 см. Отдельные участки инфильтрации могут сливаться, что приводит к образованию большого очага.
· Сегментарная.
В воспалительный процесс может вовлекаться целый сегмент легкого. Имеет затяжной характер и часто осложняется фиброзом или деформирующим бронхитом.
· Крупозная.
Характеризуется гиперергическим воспалительным процессом, который затрагивает плевральную область.
· Интерстициальная.
Сопровождается пролиферацией и инфильтрацией соединительной ткани. Развивается при поражении грибами, вирусами и пневмоцистами.
По степени тяжести течения болезни различают осложненную и не осложненную пневмонию. При развитии осложнений наблюдается отек легких, легочная недостаточность, плеврит или абсцесс. Не исключены сердечно-сосудистые нарушения.
По течению выделяют затяжную и острую пневмонию у детей. Во втором случае болезнь разрешается в течение 4-6 недель. При затяжной форме воспалительный процесс сохраняется более полутора месяцев. По этиологии выделяют грибковую, бактериальную, вирусную и паразитарную пневмонию.
Клиническая классификация детской пневмонии важна для врачей, потому как, зная место и время заражения ребенка, можно определить форму возбудителя, вызвавшего пневмонию, и, соответственно, назначить эффективное лечение.
Осложнения после очаговой пневмонии
Осложнения после очагового воспаления легких чаще всего развиваются вследствие неправильно подобранного или несвоевременного лечения. К возможным осложнениям после пневмонии относят:
- токсический шок и сепсис;
- острую дыхательную недостаточность;
- анемию;
- плеврит;
- миокардит;
- формирование абсцессов;
- гангрену;
- легочное кровоизлияние;
- менингоэнцефалит;
- гломерулонефрит;
- амилоидоз;
- эмпиему плевры;
- сердечную недостаточность;
- отягощение работы легочной системы;
- переход пневмонии в хроническую форму;
- распространение тотального инфекционного процесса по всему организму.
Во избежание развития вторичных патологий, пациенту после выздоровления необходимо наблюдаться у пульмонолога в течение полугода. Пульмонологи Юсуповской больницы являются квалифицированными профессионалами своего дела. Назначив корректную терапию, они проследят за кратковременным выздоровлением пациента, а также за отсутствием развития осложнений на фоне пережитого недуга в дальнейшем.
Профилактика заболевания очаговой пневмонией
Существует ряд профилактических мероприятий, направленных на предупреждение заболевания очаговой пневмонией:
- прекращение или минимизирование общения с зараженными пневмонией людьми;
- здоровое и рациональное питание;
- избегание переохлаждения или перегревания;
- укрепление иммунной системы: витаминная терапия, закаливание организма;
- регулярная физическая активность;
- отказ от вредных привычек (особенно – от курения);
- регулярное проветривание помещений;
- избегание общественных мест с большим количеством людей (особенно во время эпидемий);
- дыхательная гимнастика;
- своевременное лечение ОРВИ и других простудных заболеваний;
- вакцинация против возбудителей недуга;
- регулярное прохождение осмотра у врача-терапевта.
Своевременное обращение к терапевту Юсуповской больницы может избавить от развития очагового воспаления легких, а также предупредить его переход в хроническую форму.
Где лечить очаговую пневмонию в Москве
Очаговое воспаление легких является болезнью, которую возможно вылечить без последствий при условии своевременного обращения к врачу. Врачи-пульмонологи Юсуповской больницы владеют огромным багажом опыта лечения пациентов с пневмонией различной тяжести, что гарантирует качественный индивидуальный подход к каждому пациенту. Новое современное оборудование обеспечит корректную диагностику и, как следствие, верно поставленный диагноз и грамотное лечение. Записаться на прием к профессиональному врачу-пульмонологу возможно на сайте Юсуповской больницы или по телефону клиники.
Пневмония у детей – лечение клинике «РебенОК» в Москве
В нашем медицинском центре работают педиатры, которые имеют большой практический опыт. Лечение пневмонии у детей проводится после подтверждения диагноза и определения типа возбудителя, что позволяет получить быстрый результат. Компетентные специалисты определяют симптомы скрытой пневмонии у детей, которая протекает без температуры и хрипов.
При появлении признаков простуды рекомендуется обратиться к педиатру, чтобы исключить наличие пневмонии или же предотвратить развитие заболевания. Мы используем современное диагностическое оборудование и назначаем лечение в соответствии с международными протоколами, учитывая индивидуальные особенности пациента.
Литература:
1. Ержанова Г.Е. Пневмонии у детей // Вестник казахского национального медицинского института, 2014. URL: https://cyberleninka.ru/article/n/pnevmonii-u-detey (дата обращения: 02.09.2021)
2. Сергеева Е.В., Петрова С.И. Внебольничная пневмония у детей. Современные особенности // Журнал «Педиатр», 2021. URL: https://cyberleninka.ru/article/n/vnebolnichnaya-pnevmoniya-u-detey-sovremennye-osobennosti (дата обращения: 02.09.2021)
3. Геппе Н.А., Козлова Л.В., Кондюрина Е.Г. Внебольничная пневмония у детей // Клиническое руководство «Московское общество детских врачей», 2021. URL: https://pulmodeti.ru/wp-content/uploads/Vnebolnichnaya.pdf (дата обращения: 02.09.2021)
4. Петченко А.И., Лучанинова В.Н., Кныш С.В. Возрастные особенности течения внебольничной пневмонии у детей // Журнал «Фундаментальные исследования» №2, 2014. URL: https://fundamental-research.ru/ru/article/view?id=33563 (дата обращения: 02.09.2021)
5. Какеева А.А., Боконбаева С.Д., Джанабилова Г.А. Этиологическая структура внебольничных пневмоний у детей раннего возраста // Журнал «Современные проблемы науки и образования» №3, 2021. URL: https://science-education.ru/ru/article/view?id=30897 (дата обращения: 02.09.2021)