| Внутриутробная инфекция (ВУИ) — заражение инфекцией плода, который еще находится в утробе матери на любом месяце гестации. Это повышает риск неправильного развития малыша, смертности и инвалидизации. Сегодня даже у тех мам, что стараются до зачатия и во время беременности вести здоровый образ жизни, могут родиться дети с отклонениями физического и умственного развития. Это подтверждает статистика. |
- Факты о ВУИ
- Как заражается эмбрион?
- Возбудители ВУИ
- Последствия внутриутробной инфекции
- Группы риска по внутриутробному заражению
- Симптомы и последствия
- TORCH-инфекции
- Диагностика внутриутробной инфекции
При беременности у женщины происходит природное снижение иммунитета абсолютно во всех случаях. Это норма, необходимый процесс для вынашивания ребенка, профилактика отторжения плода как чужеродного в принципе организма. Потому инфекции, которые до момента зачатия дремали, становятся активными. Это опасно для плода, особенно в первые 3 месяца после зачатия.
Факты о ВУИ
В менее чем 10 беременностях из 100 инфекция передается будущему малышу от его мамы. И примерно 0,5% новорожденных появляются на свет с соответствующими симптомами. Но, если в организме матери присутствует та или иная инфекция, это еще не полная гарантия того, что она будет и у ребенка.
Часть инфекционных болезней, которые угрожают развитию эмбриона, для матери проходят безсимптомно, не нанося особого вреда ее организму. В основном плод заражается той же инфекцией, что и мать, если она заразилась этой болезнью впервые.
Если у беременной вовремя обнаружить и пролечить болезнь, то риск для будущего малыша минимальный.
Как заражается эмбрион?
ВУИ развивается тремя путями:
- гематогенным или трансплацентарным, как например, вирусы, листериоз, токсоплазмоз, сифилис (заражение в первом триместре приводит к уродствам малыша и порокам развития; при заражении эмбриона в последние 3 месяца гестации новорожденный появляется на свет с симптоматикой острой формы заболевания)
- восходящим (так могут передаваться герпетическая инфекция, хламидиоз, микоплазмоз; ребенок заражается через половые пути женщины, в основном это происходит при родах. Если инфекция попала в околоплодные воды, у ребенка будет поражен ЖКТ, дыхательный пути, кожа)
- нисходящим (инфекция попадает к эмбриону через маточные трубы, что бывает, если у матери развивается оофорит, аднексит)
Инфекции матки во время беременности
Инфекция в матке может быть опасной по ряду причин и может повлиять на плаценту, нанести вред развивающемуся плоду, вызвать преждевременные роды или привести к аномалиям родов.
Инфекции матки часто развиваются, когда бактерии из влагалища попадают в матку, поэтому нелеченная вагинальная инфекция является фактором риска перехода заражения в матку. Женщина более восприимчива к маточным инфекциям, если мембраны разрываются во время продолжительных родов.
Лечение включает антибиотики и может потребовать госпитализации. Если во время родов развивается лихорадка, врач или акушерка будут следить за плодом. Если симптомы серьезны, врач сделает кесарево сечение.
Возбудители ВУИ
Большая часть бактерий и вирусов может передаваться еще нерожденному ребенку, что вызывает серьезные последствия. Те вирусы, которые провоцируют острые респираторные вирусные заболевания, к плоду не попадают. Они могут быть опасны для малыша, только если беременная женщина имеет высокую температуру.
Краснухой мать может заразиться воздушно-капельным путем. Не обязательно при этом находиться вплотную к больному человеку, заражение вероятно и на расстоянии. При этом последствием для плода станет фетальный синдром краснухи.
Цитомегаловирус передается через биологические жидкости. В основном это слюна, но может быть сперма и моча, а также кровь. У ребенка инфекция может проявиться соответствующей симптоматикой после рождения, а может протекать в латентной форме.
Вирус простого герпеса 2 передается в основном при незащищенном половом акте. Если такое случилось у беременной, то ее ребенок родится с врожденной формой герпеса. Парвовирус В19, как и краснуха, передается воздушно-капельным путем беременной женщине. В итоге у плода возникает водянка и анемия.
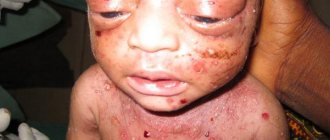
Ветряная оспа передается не только по воздуху, но и бытовым путем. Ребенок получает при внутриутробном инфицировании пороки развития (если заражение произошло в первом триместре). Если заражение случилось перед родами, то будет врожденная форма данного заболевания, и это очень опасное состояние.
Листериоз (это бактериальная инфекция) может развиться у беременной, если она кушает зараженные сыры, мясо или овощи. У ребенка развивается в итоге пнемония и/или сепсис. Сифилис беременным передается половым путем, если партнер был заражен. У ребенка после рождения развивается эта болезнь со всеми вытекающими последствиями. Туберкулез, что также является бактериальной инфекцией, передается по воздуху. Эмбрион может умереть в утробе матери, родиться раньше срока, с врожденной формой туберкулеза.
Герпес
Герпес — группа вирусных инфекционных заболеваний, которые вызываются вирусом простого герпеса (ВПГ). ВПГ — ДНК-содержащий вирус, морфологически подобный другим вирусам семейства Herpetoviridae. Встречаются два типа ВПГ, с различными биологическими и эпидемиологическими особенностями. Тип I поражает слизистую глаз, рта, носа и является одной из причин тяжелого спорадического энцефалита у взрослых. Тип II в большинстве случаев поражает половые органы (так называемый урогенитальный герпес). ВПГ передается воздушно-капельным и половым путем, а также трансплацентарно от беременной матери плоду. В случае запущенного хронического течения болезни герпес обоих типов может проявляться поражениями не только кожи и слизистых, но и центральной нервной системы, глаз, внутренних органов. Как и при всех TORCH-инфекциях, при заражении герпесом у человека вырабатываются антитела, которые в значительной мере снижают дальнейшее прогрессирование болезни, и герпес чаще всего проявляется только при снижении иммунитета (как, например, герпес I типа при простуде).
При первичном заражении герпесом во время беременности, особенно на его начальной стадии, когда закладываются все органы и системы будущего ребенка, герпетическая инфекция может быть смертельно опасной для плода. В этом случае втрое повышается риск неразвивающейся беременности и выкидышей, возможно развитие уродств у плода. Если заражение герпесом происходит во второй половине беременности, то увеличивается вероятность появления врожденных аномалий плода, таких как микроцефалия, патология сетчатки, пороки сердца, врожденная вирусная пневмония. Могут произойти преждевременные роды. Ребенок может заразиться герпесом не только внутриутробно, но и во время родов, проходя родовыми путями инфицированной матери. Это происходит, если во время беременности у женщины обостряется генитальный герпес, а высыпания локализуются на шейке матки или в половых путях.
Первичная инфекция встречается у серонегативных пациентов, которые никогда не заражались. Вторичная инфекция представляет собой активацию скрытой инфекции или реинфекцию у серопозитивных пациентов.
У большинства людей, зараженных ВПГ, инфекция протекает бессимптомно, поэтому необходима серологическая диагностика.
Антитела класса IgM к вирусу простого герпеса обнаруживаются спустя одну неделю после инфекции, обычно это показатель недавней или текущей инфекции.
Антитела класса IgG появляется спустя 2-3 недели после инфицирования, и их титр снижается через несколько месяцев. У пациентов с рецидивом заболевания чаще титр антител класса IgG не повышается.
Последствия внутриутробной инфекции
Врожденное заражение может быть острым или хроническим. Последствия острого инфицирования:
- шок
- пневмония
- тяжелый сепсис
Симптомы острой внутриутробной инфекции у новорожденных:
- уменьшающаяся с каждым днем активность
- длительный сон
- плохое питание
Но в большинстве случаев симптоматики нет. Отдаленные последствия ВУИ:
- задержка двигательного развития
- психические проблемы
- нарушения зрения
- частичная или полная глухота
Если инфекция проникла через матку, последствиями могут быть:
- мертворождение
- антенатальная гибель эмбриона
- замершая беременность
- выкидыш
Если плод выжил, у него будут такие проявления ВУИ:
- Лихорадка
- Кожные высыпания
- Водянка плода
- Анемия
- Желтуха и увеличенная печень
- Пневмонии
- Миокардит
- Хориоретинит, катаракта
- Микро- и гидроцефалия
Внутриутробное инфицирование опасно вне зависимости от срока гестации. Но некоторые возбудители болезней опаснее всего в первые 3 месяца. Яркий пример — вирус краснухи. Очень серьезные последствия будут при заражении на самой последней недели беременности матери ветряной оспой. Последствия могут быть самыми разными. О них можно узнать у своего врача по результата УЗИ, анализов, сроку беременности и обнаруженному возбудителю болезни. Это значит, что каждый случай индивидуален в плане протекания болезни и в плане последствий.
Группы риска по внутриутробному заражению
Осторожными нужно быть женщинам, которые:
- проживают в семье с детьми, которые ходят в детсад, школу, другие учреждения
- работают в сфере медицины, контактируя с носителями болезней или больными людьми
- работают в дошкольных и школьных детских учреждениях
- имеют 2 и больше медицинских аборта
- больны воспалительными патологиями, протекающими в хронической форме
- имеют несвоевременное излитие околоплодных вод
- имеют в анамнезе пороки развития эмбриона и антенатальную гибель плода
- когда-то родили зараженного ребенка (одного или больше)
Симптомы и последствия
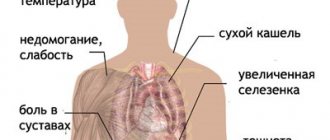
Ниже перечислены признаки, которые указывают на инфекцию у беременной:
- кашель, одышка
- сыпь
- лимфоузлы болезненны и увеличены
- высокая температура
- болезненность и припухлость суставов
- насморк, слезотечение, конъюнктивит
- боль в груди
Но эти симптомы в некоторых случаях указывают на аллергическую реакцию. Если это так, то нет риска внутриутробной инфекции малыша. В любом случае, при появлении одного и больше из выше перечисленных признаков нужно идти на очную консультацию к врачу.
ЦМВ (цитомегаловирус)
ЦМВ (цитомегаловирус) относится к группе герпесовирусов. Им заражаются при половых контактах, при тесных бытовых контактах, а также через кровь (если была сделана операция грязными инструментами или переливание от больного донора). Если имело место первичное заражение беременной, то вирус попадает в плаценту, а оттуда к малышу. У ребенка может не быть последствий, что и бывает в большинстве случаев. Но 10 из 100 детей, у которых были больные матери, рождаются с симптоматикой ВУИ.
Последствиями внутриутробного заражения ЦВМ могут стать выкидыши и мертворождения, а также:
- нейросенсорная тугоухость
- недовес при рождении
- гидроцефалия
- микроцефалия
- пневмония
- гепатоспленомегалия
- задержка психомоторного развития
- слепота различных степеней
Если имело место тяжелое сочетанное поражение, 1/3 новорожденных умирают в первые 2-3 месяца после родов. Также очень вероятны такие отдаленные последствия как умственная отсталость, слепота и глухота. Если заражение легкое, то последствия мене серьезные. На сегодня нет лекарства, которое бы помогло при проявлениях цитомегаловируса у недавно рожденных детей. При заражении беременной ЦВМ беременность не прерывают, потому что у ребенка может и не быть симптомов. Врачи прописывают для беременной лечение, чтобы минимизировать развитие осложнений.
ВПГ (вирус простого герпеса)
Врожденная герпетическая инфекция развивается, если у беременной был ВПГ, особенно 2 тип (который передается половым путем). Симптомы появляются в первый месяц после рождения. В основном ВУИ происходит при первичном инфицировании беременной. Ребенок подхватывает инфекцию в большинстве случаев при родах, когда проходит через родовые пути. Но возможность передачи возбудителя болезни через плаценту также нужно учитывать.
Последствия герпеса для ребенка:
- вялость, плохой аппетит
- выкидыш, мертворождение
- характерные высыпания на коже
- лихорадка
- нарушение свертываемости крови
- желтуха
- поражение мозга
- поражение глаз
- пневмония
Тяжелый врожденный герпес чреват инвалидизацией ребенка:
- вегетативное состояние
- олигофрения
- ДЦП
Краснуха
Краснуха очень опасна для эмбриона! Она вызывает различные уродства. Самый высокий риск приходится на беременность до 16-й недели. Последствия ВУИ возбудителем данной болезни:
- микроцефалия
- маловесность при рождении
- выкидыш, мертворождение
- пороки сердца
- глухота (в половине случаев ВУИ)
- катаракта
- поражение кожи
- пневмония
- гепатоспленомегалия
- менингит и энцефалит
Парвовирус В19
Это возбудитель инфекционной эпитемы. У взрослых в основном он незамеченный, потому что протекает латентно. Если беременная заражена им, то она может родить мертвого ребенка, есть риск выкидыша или внутриутробного заражения эмбриона. Дети умирают в 2,5-10 случаях из 100. Особенно опасно заразиться им на 13-28-й неделе гестации.
Последствия для ребенка при ВУИ:
- отеки
- анемия
- поражение мозга
- перитонит
- гепатит
- миокардит
Ветряная оспа
Если больная заразилась ветрянкой, это очень опасно для плода. Если беременная заразилась, а ей в скором времени срок рожать, то есть риск, что ее ребенок умрет. Плод заражается в 25 случаях из 100, но симптомы проявляются не всегда.
Врожденная ветрянка у малышей имеет такие признаки:
- повреждение мозга
- атрофия зрительного нерва, недоразвитие глаз
- недоразвитие конечностей
- сыпь, рубцы зигзагообразной формы
- пневмония
Новорожденных при ВУИ ветрянкой не лечат, потому что симптоматика не прогрессирует. Если мать заразилась за 5 суток до дня родов и позже, врачи могут советовать ввести новорожденному иммуноглобулин, потому что ему не передались антитела от матери.
Гепатит В
Вирус гепатита В передается в основном при незащищенных половых контактах с больным человеком. Он попадает к плоду через плаценту («детское место»). Для беременной очень опасно заразиться с 4-го по 9-й месяц гестации. Последствия ВУИ:
- гепатит В с последующим выздоровлением
- рак печени
- носительство и хроническая форма гепатита типа В
- острая форма гепатита (развивается печеночная недостаточность, ребенок умирает)
- задержка психомоторного развития
- нехватка кислорода
- маловесность
- выкидыш, мертворождение
ВИЧ-инфекция
Вирус иммунодефицита человека (ВИЧ) поражает особые иммунные лимфоциты. Заражение происходит в основном половым путем. Ребенок заражается, прибывая в утробе матери, или проходя при рождении через инфицированные половые пути роженицы. Если не лечить ребенка с врожденной формой ВИЧ, он не выживет даже двух лет, потому что вирус быстро прогрессирует в слабом организме. Смерть происходит от инфекций, которые у здоровых детей не могут привести к летальному исходу.
Чтобы обнаружить ВИЧ у новорожденного, в основном применяется ПЦР. В первые 3-6 месяцев после рождения нет смысла делать анализ на антитела. Важно обнаруживаться ВИЧ у тех, кто ждет ребенка. Им весь срок дают антиретровирусные лекарства, то есть в основном с 4-й недели гестации дается зидовудин. Они не должны кормить грудью своег7о новорожденного. Это в разы повышает шансы здоровья малыша.
Листериоз
Эта болезнь вызывается бактерией листерией. Она может проникать к эмбриону через плаценту, чего не могут многие бактерии. Пути заражения описаны выше. У беременной проявлений болезни может и не быть. В части случаев присутствуют:
- высокая температура
- понос
- рвота
- симптомы, похожие на таковые при гриппе
Последствия заражения плода:
- множественные гнойные очаги, сыпь
- сепсис
- менингит
- лихорадка
- отказ от еды
- мертворождение, спонтанный аборт
Если симптоматика проявилась в первые 7 дней после родов, то дети умирают в 60 случаях из 100. Потому, если у беременной точный диагноз листериоза, ей на 2 недели приписывают ампициллин. ВУИ также лечится, если ребенок действительно заразился от матери.
Сифилис
Первичный сифилис у беременных, который не лечили, передается почти в 100 случаях из 100. Из 10 детей погибают при этом 6, у других обнаруживается врожденная форма болезни. У больной беременной сначала образуется первичная язва, а потом болезнь переходит в латентную форму, время от времени обостряясь.
Заражение эмбриона происходит, даже если у матери болезнь протекает в скрытой форме, с 4-й недели гестации. Последствия ВУИ такие:
- глухота задержка психического развития
- поражение глаз, ушей, рук, ног, зубов
- трещины на коже
- высыпания на кожных покровах
- анемия, желтуха у малыша
- преждевременные роды или рождение мертвого плода
Токсоплазмоз
Передается человеку в основном от кошек, но может передаваться и от других животных. Заразиться беременная может, когда убирает за питомцем или кушает недостаточно термически обработанное мясо, грязные овощи. К моменту беременности большинство женщин уже болели этой болезнью, потому ребенку она не передастся.
При первичном заражении в период беременности в 50 случаях из 100 возбудитель преодолевает плацентарный барьер, заражая эмбрион. Последствия ВУИ для младенца:
- гидро-, микроцефалия
- поражение глаз
- желтуха, увеличение печени и селезенки
- энцефалит, менингит, судороги
- мертворождение, выкидыш
- задержка психомоторного развития
Прогрессирующий рост числа случаев внутриутробного инфицирования плода является одной из наиболее актуальных проблем современного акушерства и перинатологии. Этому способствует полиэтиологичность данной патологии, отсутствие четкой взаимосвязи между выраженностью клинических проявлений инфекции у матери и степенью поражения плода, многофакторное воздействие инфекционного агента на плод.
Несмотря на повышенное внимание к проблеме внутриутробной инфекции (ВУИ), нерешенными остаются многие вопросы. В дальнейших поисках и разработке нуждаются вопросы диагностики, лечения и профилактики ВУИ. До сих пор нет четких критериев лечебной тактики, не обобщены данные об эффективности комплексной терапии.
Эпидемиология, этиология и патогенез внутриутробной инфекции
В развитии инфекционного процесса у плода имеют значение вид возбудителя, его вирулентность, пути проникновения инфекции от матери к плоду, защитные резервы организма матери и способность плода к иммунному ответу [11].
По современным данным [10, 20], число случаев ВУИ колеблется в больших пределах от 6 до 70%. За последнее время изменилась структура инфекционной заболеваемости беременных, рожениц и родильниц, а также плода и новорожденного [5, 8, 14]. Доказано, что возбудителями ВУИ являются более 27 видов бактерий, многие вирусы, паразиты, 6 видов грибов, 4 вида простейших и риккетсии. Так, по данным ряда исследователей [8, 14, 30], преобладающими возбудителями антенатальных инфекций считаются хламидии (17-50%) и вирусы (вирус простого герпеса, ВПГ — 7-47%, цитомегаловирус, ЦМВ — 28-91,6%, энтеровирусы — 8-17%). Возбудителями интранатальных инфекций являются стрептококк группы B (3-12%), стафилококки (1-9%), грибы рода Candida
(3-7%). Ассоциации возбудителей занимают лидирующее место (75-95%).
Известно, что большинство бактерий существуют в природе в виде специфически организованных биопленок (biofilms) [2, 25, 27]. Такая форма существования создает бактериям массу преимуществ. Бактерии в биопленках имеют повышенную выживаемость в присутствии агрессивных веществ, факторов иммунной защиты и антибиотиков [27]. В этой связи одной из основных проблем практической медицины становится проблема лечения заболеваний микробного происхождения.
В нашем исследовании [15, 17] по результатам бактериологического анализа видового состава вагинального биотопа было выявлено наиболее сильное влияние Streptococcus faecalis
(p=0,00171),
E. coli
(p=0,01424) и
Staphylococcus epidermidis
(p=0,02714) на реализацию внутриутробного инфицирования плода. При оценке возбудителей, выявленных в цервикальном канале беременных путем полимеразной цепной реакции (ПЦР) и иммуноферментного анализа (ИФА), установлено следующее: в группе без реализации ВУИ микоплазмы, хламидии и уреаплазмы составили 8%, ЦМВ — 20%, ВПГ — 36%, кандида — 3%, ассоциации — 60%. При анализе группы новорожденных с реализацией ВУИ были выделены наиболее частые возбудители. Так, микоплазмы, хламидии и ВПГ встречались в 50%, ЦМВ-инфекция была выявлена в 45% случаев, реже встречались уреаплазмы (20%) и кандида (15%), ассоциации наблюдались в 95%. Частота обнаружения патогенных возбудителей у новорожденных с признаками ВУИ была выше, чем у пациентов без реализации инфекции.
В патогенезе ВУИ выделяют «материнскую», «последовую», «плодовую» стадии развития [23]:
«Материнская» стадия отражает начало инфекционного процесса в пределах нижних отделов урогенитального тракта.
«Последовая» стадия наступает при гематогенном распространении воспалительного процесса, встречается при бактериемии и вирусемии.
При «плодовой» стадии инфекционный процесс распространяется на органы и ткани плода. Это происходит при несостоятельности маточно-плацентарного и плацентарно-плодового антимикробного барьера, границей которого служит слой хориального эпителия.
Основным источником инфекции при ВУИ является мать ребенка, из организма которой возбудитель проникает в организм плода (вертикальный механизм передачи). При этом инфицирование происходит как восходящим, трансплацентарным и трансовариальным путями, так и контактным, и аспирационным (непосредственно во время родов) путями. Причем для антенатальных инфекций наиболее типичен гематогенный, а для интранатальных — восходящий пути инфицирования [4, 10, 20, 21].
Влияние ВУИ на эмбрион и плод заключается в воздействии комплекса следующих факторов [22]:
1. Патологическое действие микроорганизмов и их токсинов (инфекционное заболевание, гипоксия плода, задержка развития плода).
2. Нарушение процесса имплантации и плацентации (низкая плацентация, предлежание плаценты).
3. Снижение метаболических процессов и иммунной защиты плода.
В патогенезе возникновения и развития ВУИ особое значение имеет срок беременности [13, 22]. Плод до 14 нед беременности не реагирует на инфекционные антигены, так как у него отсутствуют иммунокомпетентные клетки, иммуноглобулины и не проявляются иммунные реакции. С началом II триместра беременности механизм воздействия восходящей инфекции меняется из-за слияния decidua vera
и
deciduas capsularis
в единый комплекс
deciduas parietalis.
В это время восходящая инфекция может проникнуть к плоду из влагалища или шеечного канала. С этого срока беременности внутренний зев шеечного канала соприкасается с водными оболочками плода и при наличии инфекции микроорганизмы проникают в околоплодные воды. Антимикробные свойства амниотическая жидкость приобретает лишь после 20-й недели беременности, когда в ответ на воздействие инфекционного агента развивается воспалительная пролиферативная реакция, ограничивающая дальнейшее проникновение инфекции, благодаря появлению лизоцима, комплемента, интерферонов, иммуноглобулинов [1, 22]. В III триместре беременности антибактериальная защита околоплодных вод возрастает. В этот период в воспалительной реакции тканей плода преобладает роль экссудативного компонента, когда в ответ на проникновение инфекции развиваются воспалительные лейкоцитарные реакции у плода (энцефалит, гепатит, пневмония, интерстициальный нефрит) [22].
Особенно опасным при ВУИ во II и III триместрах беременности является повреждение мозга плода, что может приводить к умственной отсталости, задержке психомоторного развития детей [3, 7]. Внутриутробное поражение возбудителями инфекции структур ЦНС у плода сопровождается различными тяжелыми нарушениями в формировании мозга (гидроцефалия, субэпендимальные кисты, кистозная дегенерация вещества мозга, аномалии развития коры, микроцефалия). Возможно также развитие вентрикулита (деформация сосудистого сплетения, неоднородность или удвоение отражения от эпендимы желудочков) [11].
Таким образом, инфицирование плода в более поздние сроки беременности не приводит, как правило, к формированию грубых пороков развития, но может нарушать функциональные механизмы дифференцировки клеток и тканей [10, 11, 13].
Изменения состояния плода и функционирования фетоплацентарной системы, вызванные внутриутробным инфицированием плода, отражаются на составе и свойствах амниотической жидкости [1, 9, 26, 30]. При попадании в амниотическую жидкость инфекционного агента происходит его беспрепятственное размножение с последующим развитием хориоамнионита [1, 9]. Плод оказывается в инфицированной среде, что создает благоприятные условия для заражения плода контактным путем, т.е. через кожу, слизистые оболочки, респираторный и желудочно-кишечный тракты.
Развивается синдром «инфекции околоплодных вод», механизм возникновения которого представлен следующим образом [20]:
1. При заглатывании и аспирации инфицированных вод у новорожденного появляются признаки внутриутробной инфекции (пневмония, энтероколит, везикулез, омфалит, конъюнктивит и др.).
2. Одновременно микроорганизмы, распространяясь по оболочкам или между ними, достигают базальной пластины плаценты (децидуит). Дальнейшее распространение воспалительной реакции приводит к развитию хорионита (плацентита), проявляющегося лейкоцитарной инфильтрацией интравиллезного пространства и эндоваскулитами в хориальной пластинке. Васкулиты в децидуальной оболочке, стволовых и терминальных ворсинах приводят к облитерации сосудов, появлению инфарктов, кальцинатов, массивных отложений фибриноида, что может проявляться как «преждевременное созревание плаценты».
3. Многоводие при внутриутробном инфицировании обычно носит вторичный характер и служит проявлением поражения почек или мочевыводящих путей плода. Причиной его развития является и изменение соотношения процессов продукции и резорбции околоплодных вод клетками амниотического эпителия на фоне амнионита.
4. В генезе симптомокомплекса плацентарной недостаточности при ВУИ основная роль принадлежит сосудистым расстройствам.
5. Типичным проявлением внутриутробного инфицирования служат невынашивание беременности и преждевременные роды [24]. Преждевременное развитие родовой деятельности и несвоевременный разрыв плодных оболочек обусловлены действием бактериальных фосфолипаз, запускающих простагландиновый каскад, и повреждающим действием воспалительных токсинов на плодные оболочки.
6. В связи с тем что фосфолипазы грамотрицательных бактерий способствуют разрушению сурфактанта в легких плода, у новорожденного развиваются респираторные расстройства.
В современной литературе [4, 9, 29] имеется немало работ, посвященных изучению взаимосвязи иммунологических показателей и тяжести инфекционно-воспалительного процесса во время беременности. Все чаще в зарубежной и отечественной литературе появляются данные о взаимосвязи бактериальной инвазии и синтеза цитокинов клетками амниона, хориона, децидуальной и плодовыми тканями [5, 29]. Размножение микроорганизмов в амниотической жидкости приводит к повышению уровня липополисахаридов, которые активируют синтез цитокинов клетками фетального трофобласта. Перспективным при ВУИ представляется изучение изменений в системе цитокинов, которая обеспечивает процессы межклеточной кооперации, роста и дифференцировки лимфоидных клеток, гемопоэза и нейроиммуноэндокринных взаимодействий. Цитокины в предымплантационном периоде и в ходе развития беременности активно продуцируются множеством материнских и эмбриональных клеток, в частности, децидуальными клетками матки и клетками трофобласта. При этом установлено, что клеточные культуры обладают неодинаковой способностью к синтезу цитокинов под влиянием липополисахаридов. Так, фактор некроза опухоли (ФНО) продуцируется клетками амниона, интерлейкины (ИЛ)-6 и ИЛ-8 — амнионом и хорионом, а ИЛ-1 продуцируется только хорионом [9, 11, 28]. По данным Н.В. Орджоникидзе [14], из множества провоспалительных (ИЛ-1, ИЛ-2, ИЛ-6, ИЛ-8, ИЛ-15, ФНО и др.) и противовоспалительных (ИЛ-4, ИЛ-10, ИЛ-13, трансформирующий фактор роста и др.) цитокинов основными маркерами воспалительного процесса в тканях и органах человека считают ИЛ-1, ИЛ-6, ИЛ-10, ФНО [9, 16, 28].
Клиническая характеристика внутриутробной инфекции
В предымплантационный период под воздействием инфекционного агента зародыш гибнет (альтеративное воспаление) или продолжает развиваться.
Инфекционное повреждение эмбриона на 3-12-й неделе обычно связано с вирусной инфекцией, свободно проникающей через хорион. Плод еще не имеет систем противоинфекционной защиты, и в период органогенеза, плацентации ВУИ приводит к формированию пороков развития (тератогенный) или гибели эмбриона (эмбриотоксический эффект) [5, 23].
Инфекционные фетопатии возникают с 16-27-й недели гестации, когда происходит генерализация инфекции у плода, формирование псевдопороков (фиброэластоз миокарда, поликистоз легких, гидроцефалия, гидронефроз). При заражении после 28 нед плод приобретает способность к специфической локальной реакции на внедрение возбудителя, в результате возможны ВУИ (энцефалит, пневмония, гепатит, интерстициальный нефрит), недонашивание беременности, задержка внутриутробного развития, гибель плода [2, 3, 10].
В настоящее время выделяют следующие типы внутриутробных поражений при ВУИ [20, 21]:
— бластопатия — при сроке гестации 0-14 дней; возможны гибель эмбриона, самопроизвольный выкидыш или формирование системной патологии, сходной с генетическими заболеваниями;
— эмбриопатия — при сроке 15-75 дней; характерны пороки развития на органном или клеточном уровнях (истинные пороки), самопроизвольный выкидыш;
— ранняя фетопатия — при сроке 76-180 дней; характерно развитие генерализованной воспалительной реакции с преобладанием альтеративного и экссудативного компонентов и исходом в фиброзно-склеротические деформации органов (ложные пороки), прерывание беременности;
— поздняя фетопатия — при сроке 181 день до родов; возможно развитие манифестной воспалительной реакции с поражением различных органов и систем (гепатит, энцефалит, тромбоцитопения, пневмония).
ВУИ часто не имеет ярких клинических проявлений [4, 10, 15, 17]. Редко первые признаки у новорожденного имеются сразу после рождения, чаще проявляются в течение первых 3 сут жизни. При инфицировании в постнатальном периоде симптомы инфекционного процесса выявляются в более поздние сроки. Клинические появления врожденного бактериального или микотического поражения кожи у новорожденного могут иметь характер везикуло-пустулеза [4]. Конъюнктивит, ринит и отит, появившиеся на 1-3-е сутки жизни, также могут быть проявлениями ВУИ. Врожденная аспирационная пневмония может проявиться и на 2-3-й день жизни. С момента рождения у детей наблюдаются признаки дыхательной недостаточности: одышка, цианоз, часто притупление перкуторного звука и мелкопузырчатые влажные хрипы. Течение внутриутробной пневмонии тяжелое, поскольку в результате аспирации выключаются из дыхания обширные участки легкого (нижняя и средняя доли) вследствие обтурации бронхов инфицированными околоплодными водами, содержащими примесь мекония, чешуек кожи плода. Энтероколит у новорожденных возникает в результате проникновения возбудителя вместе с околоплодными водами в желудочно-кишечный тракт. Диспепсические явления обычно развиваются на 2-3-е сутки жизни. Характерны вялое сосание, срыгивание, вздутие кишечника, гепатоспленомегалия, расширение венозной сети передней брюшной стенки, частый жидкий стул. При микробиологическом исследовании кишечного содержимого преобладание клебсиелл, протея и синегнойной палочки. Поражение ЦНС при ВУИ у новорожденных может быть как первичным (менингит, энцефалит), так и вторичным, обусловленным интоксикацией. При поражении сосудистых сплетений боковых желудочков мозга развивается врожденная гидроцефалия. Необходимо уделять внимание таким симптомам, как вялость, плохое сосание, срыгивание, замедленное восстановление или вторичное снижение массы тела, задержка заживления пупочной ранки, развитие омфалита. Типичными симптомами инфекционной интоксикации у новорожденного являются нарушения дыхания и тканевого метаболизма. Отмечается бледно-цианотичная окраска кожных покровов с выраженным сосудистым рисунком. Интоксикация сопровождается нарушением экскреторной функции печени и почек, увеличением селезенки и периферических лимфоузлов.
Современные методы диагностики внутриутробных инфекций
Превалирование ВУИ среди причин неблагоприятных исходов, высокий уровень инфицированности у беременных и родильниц обусловливают необходимость поиска достоверных методов ее диагностики. Неспецифичность клинических проявлений ВУИ создает диагностические трудности, что диктует необходимость сочетанного применения клинических и лабораторных методов исследования. В последнее десятилетие основными методами диагностики ВУИ являются бактериологические и иммунологические [10, 11, 21].
Можно выделить 3 этапа в диагностике внутриутробного инфицирования: 1) диагностика во время беременности; 2) ранняя диагностика в момент рождения ребенка; 3) диагностика при развитии клинических признаков инфекции в раннем неонатальном периоде [12].
Из неинвазивных методов пренатальной диагностики ВУИ наиболее информативными являются ультразвуковое исследование, допплерография [6, 7, 15, 26]. Прямые методы лабораторной диагностики (кордоцентез, темнопольная микроскопия, ПЦР, ИФА, культуральное исследование) позволяют обнаружить возбудителя в биологических жидкостях или биоптатах тканей инфицированного ребенка. Косвенные методы диагностики ВУИ включают клинические симптомы матери, УЗИ и помогают поставить лишь предположительный диагноз ВУИ [10, 17, 21]. К скрининговым тестам ВУИ у новорожденных относятся исследования мазков амниотической жидкости, плаценты, посевы пуповинной крови и содержимого желудка новорожденного, иногда культуральное исследование крови [6, 7, 10]. «Золотым стандартом» постдиагностики ВУИ является гистологическое исследование плаценты, пуповины и плодных оболочек [4, 14, 23].
Любые изменения гомеостаза в организме матери находят свое отражение в клеточных и химических показателях амниотической жидкости, которые очень тонко характеризуют течение патологического процесса, в связи с чем амниотическая жидкость может служить важным диагностическим материалом [1, 6, 16]. По мнению И.В. Бахаревой [1], наиболее значимым в диагностике ВУИ является определение антимикробной активности амниотической жидкости, основанной на миграции в ней лейкоцитов при скоплении в околоплодной оболочке бактерий, превышающем 103 КОЕ/мл. Появление в околоплодных водах большого числа лейкоцитов, увеличение цитоза за счет эпителиоцитов без обнаружения микрофлоры могут свидетельствовать о ВУИ.
В настоящее время большое значение придается ультразвуковым методам исследования, с помощью которых можно определить косвенные признаки ВУИ плода (многоводие, вентрикуломегалия, микроцефалия, гепатомегалия, увеличение толщины плаценты, мелкодисперсная взвесь в околоплодных водах) и структурные изменения в различных органах [4, 11, 18, 26].
Нами был разработан необходимый перечень диагностических мероприятий с целью раннего выявления ВУИ [19].
В комплекс обследования беременных женщин вошли:
1. Общеклинический и биохимический анализы крови и мочи с определением стандартных показателей.
2. Определение возбудителей TORCH-комплекса с помощью ПЦР в вагинальных мазках, околоплодных водах.
3. Определение антител в крови к хламидиям, микоплазмам и уреаплазмам, ЦМВ и ВПГ методом ИФА.
4. Проведение аминного теста, pH-метрии влагалищного содержимого.
5. Бактериоскопическое исследование содержимого влагалища, цервикального канала и уретры.
6. Бактериологическое исследование материнской поверхности плаценты, околоплодных вод, содержимого кишечника.
7. Определение уровня провоспалительных (ИЛ-1β, ФНО) и противовоспалительного (ИЛ-10) цитокина в околоплодных водах, сыворотках венозной крови матери и пуповинной крови плода.
8. Ультразвуковое сканирование плода, околоплодных вод и плаценты.
9. Гистоморфологическое исследование плаценты.
В комплекс обследования новорожденных вошли:
1. Оценка по шкале Апгар, измерение массы тела и длины при рождении, динамика нарастания массы тела до выписки из родильного дома.
2. Определение антител в крови к хламидиям, микоплазмам и уреаплазмам, ЦМВ и ВПГ методом ИФА.
3. Бактериологическое исследование соскобов с конъюнктивы, задней стенки глотки и вульвы.
4. Выявление клинических признаков ВУИ совместно с врачом-неонатологом.
Комплексное исследование видового состава микроорганизмов родовых путей, околоплодных вод, плаценты, новорожденного, определение антигенов и антител к предполагаемому возбудителю в пуповинной крови и амниотической жидкости, гистологическое исследование последа позволяют определить путь инфицирования ребенка, природу возбудителя и уточнить объем дополнительных диагностических исследований при ВУИ, а также определить лечебно-профилактические мероприятия в раннем неонатальном периоде.
TORCH-инфекции
Торч-инфекциями называются такие:
- цитомегаловирус
- краснуха
- токсоплазмоз
- герпес
- туберкулез
- сифилис и пр.
Они опасны при заражении беременной. Некоторые протекают в скрытой или стертой форме, потому их нужно выявлять анализами. Потому на этапе планирования зачатия пара сдает анализы на TORCH-инфекции. Если в организме будущей мамы не обнаруживаются антитела к возбудителю краснухи, ей делают прививку. Также во время беременности лучше не контактировать с кошками, чтобы не заразиться токскоплазмозом.
Токсоплазмоз
Токсоплазмоз — широко распространенное заболевание, вызываемое внутриклеточным протозойным паразитом Toxoplasma gondii. Первичным хозяином токсоплазмы, в организме которого этот паразит размножается, является домашняя кошка, которая чаще всего и становится источником инфицирования человека. Кроме того, инфицирование человека может произойти и через пищу, загрязненную или зараженную ооцистами паразита. Плоду заболевание может передаваться трансплацентарно от заражённой матери. Описаны случаи передачи инфекции при переливании крови и трансплантации органов.
Токсоплазмозом заражено почти 30% людей в мире. У взрослых токсоплазмоз чаще протекает бессимптомно, иногда может быть головная боль, ангина, астения, в редких случаях лимфаденит. В исключительных случаях токсоплазма может вызывать миокардит, гепатит, пневмонию, менингоэнцефалит, поражения глаз. После перенесенного заболевания вырабатывается устойчивый иммунитет к токсоплазме.
Токсоплазмоз представляет собой серьезнейшую опасность при первичном заражении женщины во время беременности. Если женщина перенесла заболевание до беременности (не менее чем за полгода), ее будущему ребенку токсоплазмоз не угрожает, если же заражение женщины произошло во время беременности, то многое зависит от того, на каком сроке беременности токсоплазмы попали в организм беременной женщины. Наиболее опасным считается заражение токсоплазмозом в первом триместре. В этих случаях врожденный токсоплазмоз часто приводит к гибели плода или развитию тяжелейших поражений глаз, печени, селезенки, а также нервной системы ребенка.
Частота эмбриональных инфекций изменяется в зависимости от того, на каком сроке беременности произошло заражение матери:
- меньше 5 % при заражении матери в первом триместре;
- больше 60 % при заражении матери в третьем триместре.
При заражении матери на более поздних сроках беременности риск передачи инфекции плоду очень высок, но риск тяжелых поражений плода снижается. Если женщина не болела токсоплазмозом, то заражение во время беременности можно предупредить, соблюдая элементарные правила гигиены:
- Во время беременности не должно быть никаких контактов с кошками, особенно с молодыми, потому что у кошек, зараженных токсоплазмозом, с возрастом тоже вырабатывается иммунитет к нему.
- Исключить работы с землей в саду, если нельзя отказаться от них полностью, то работать необходимо только в перчатках.
- Все овощи, фрукты, зелень необходимо перед употреблением тщательно мыть.
- Исключить контакт с сырым мясом, все мясные блюда обязательно нужно тщательно проваривать или прожаривать.
Диагноз токсоплазмоза ставится на основании клинических данных и данных лабораторного обследования (определение антител к Toxoplasma gondii в крови).
Антитела класса IgM к Toxoplasma gondii в крови появляются спустя 2-4 недели после заражения и исчезают через 3-9 месяцев. Далее появляются антитела класса IgG, и их титр постепенно повышается, а спустя 2-5 месяцев после заражения достигает пика.
Диагностика внутриутробной инфекции
Беременным делают анализ крови, который позволяет обнаружить гепатиты В и С, а также сифилис. Регулярно делают мазки из влагалища на микрофлору. Используется метод ПЦР, который позволяет обнаружить циркулирующие в крови вирусы при наличии таковых.
УЗИ безопасна для беременных. Она не показывает наличие инфекции, но дает возможность обнаружить пороки, вызванные инфекцией, и задержку внутриутробного развития плода. Также УЗИ является методом контроля при выполнении кордоцентеза. ВУИ подозревают, если на УЗИ обнаруживаются такие признаки:
- сформировавшиеся пороки развития
- много- или маловодие
- отек плаценты, амниотические тяжи
- синдром задержки внутриутробного развития
- увеличение живота и расширение чашечно-лоханочной системы почек
- увеличение сердца, печени и селезенки
- множественные отложения кальция в мозге, печени, кишечнике
- увеличение желудочков мозга
Сероиммунологический метод диагностики базируется на определении иммуноглобулинов. Он рекомендован женщинам из групп риска, которые перечислены выше. Иногда необходимы такие методы как кордоцентез и амниоцентез. При первом методе берется кровь из пуповины, чтобы выявить имеющуюся там инфекцию. Амниоцентез означает исследование околоплодных вод.
У новорожденного, если у врача имеется подозрение на ВУИ, берут анализы биологических жидкостей, например, слюны или крови.
Что покажет УЗИ плода?
Ультразвуковое исследование (УЗИ) плода в период его вынашивания помогает специалисту своевременно обнаружить наличие различных патологий в развитии будущего ребёнка. Это, к примеру, маловодие или многоводие, большой живот, увеличенные какие-то внутренние органы, например, печень, селезёнка. В ходе ультразвуковой диагностики также могут быть обнаружены отложения кальцинатов в кишечнике, в печени, в головном мозге. В нашем медицинском лечебно-диагностическом в Махачкале опытные специалисты ультразвуковой диагностики проведут качественное исследование, которое позволит подтвердить или исключить патологию с высокой достоверностью.
Обнаруженные в ходе исследования ультразвуковые маркеры внутриутробной инфекции являются реальным подспорьем в оценке состояния плода и прогнозирования дальнейшей тактики ведения беременности. Если возможно, то врачи примут на ранних этапах меры для устранения обнаруженных отклонений. Если же это состояние, которое не совместимо с жизнью, то принимается решение о том, что лучше прервать беременность.