Коленные суставы отличаются особо толстой и плотной хрящевой выстилкой — ведь природой задумано, чтобы они выдерживали вес нашего тела, амортизировали толчки при ходьбе, беге и прыжках. И хотя среднестатический человек бегает гораздо меньше своих диких предков, суставам от этого не легче: они страдают от избыточной массы тела, однообразных нагрузок и даже неправильного подбора мебели, из-за которой ноги не отдыхают, даже если мы сидим. Большинство спортивных травм приходятся именно на коленную область.
Врачи предупреждают: гонартрит (или артрит коленного сустава) все чаще начинается в молодом возрасте — начиная с 30 лет. Каковы же симптомы и лечение артрита коленного сустава? Чем лечить артрит коленного сустава?
Общие сведения о заболевании
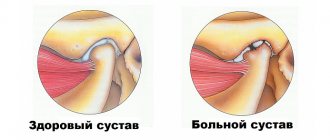
Воспаление артрит коленного сустава – одно из самых частых заболеваний. Это связано с особенностью строения, функционирования и высокими нагрузками на коленный сустав. В зависимости от причин заболевание может проявляться в виде поражения одного сустава (моноартрит) или нескольких (полиартрит).
Отдельного кода по международной классификации болезней 10-го пересмотра (МКБ-10) у артрита коленного сустава не существует, используются общие коды артритов — М00 – М14.
Как и все остальные суставные воспалительные процессы, артрит коленного сустава склонен к хроническому течению, поэтому часто является причиной инвалидизации.
Профилактика
- Самым важным фактором благоприятного контроля заболевания – контроль ИМТ (индекса массы тела), за счет которого снижается осевая нагрузка на суставы. Следует отказаться от продуктов богатых крахмалом и сахаром (картофель, конфеты, сладкие мучные продукты). 2. Стоит добавить больше овощей и фруктов: яблоки, облепиху, рябину, черную смородину, сливы.
- Внести в рацион жирную рыбу: тунец, лосось, треску, сардины, форель, сельдь.
- Отказ от вредных привычек.
- Прием витаминов.
- Закаливание.
- Ведение здорового образа жизни.
- Укрепление иммунитета.
- Придерживайтесь активного образа жизни (желательно с включением регулярных физических упражнений).
Причины коленного артрита
Гонартрит развивается после перенесенной травмы, поэтому болеют в основном дети, подростки и лица молодого возраста. В группе риска – спортсмены. После открытой травмы в суставную полость может попасть инфекция, в результате чего развивается острый воспалительный процесс.
При закрытой травме также может развиваться острый артрит коленного сустава. Вначале он носит асептический (без наличия инфекции) характер, а затем наступает или выздоровление, или присоединяется инфекция из близлежащих или отдаленных очагов (кариозные зубы, хронический тонзиллит, фурункулы и т.д.) и развивается гнойный гонит.
Причины артрита коленного сустава могут быть связаны с какой-либо общей инфекцией – гонореей, туберкулезом, бруцеллезом и др. В таких случаях суставной воспалительный процесс имеет особенности вызвавшей его инфекции.
Еще одной причиной артрита коленного сустава и поражающим фактором является аллергия на собственные ткани больного (аутоаллергия). В большинстве случаев к данным заболеваниям имеется наследственная предрасположенность, поэтому в группе риска находятся лица, имеющие близких родственников, страдающих такой патологией (ревматоидным артритом).
К токсико-аллергическим процессам относят реактивный артрит колена, развивающийся при некоторых урогенитальных, кишечных и носоглоточных инфекциях. Этот артрит суставов колена также имеет генетические корни, из-за чего после перенесенной инфекции появляются признаки коленного артрита. Триггером (пусковым фактором) в данном случае является инфекция. В группе риска лица, ведущие беспорядочную половую жизнь.
Симптомы артрита коленного сустава
Несмотря на наличие значительных отличий в течении разных клинических форм, у всех пациентов, страдающих артритами коленных суставов, есть общие симптомы.
Первые признаки гонита
В большинстве случаев начало заболевания острое. Оно начинается с повышения температуры тела, общего недомогания, головной боли. Одновременно воспаляются, отекают мягкие ткани над пораженным суставом, краснеет кожа, появляются боли.
При некоторых клинических формах артритов суставов колена заболевание изначально развивается незаметно, течение сразу имеет хронический характер. Боли вначале могут быть незначительными, но постепенно нарастают. К таким патологическим процессам относится туберкулезный гонит.
Очень важно при первом появлении суставных болей сразу же обращаться к врачу: лечить любые заболевания на начальной стадии гораздо проще.
Явные симптомы
При остром течении все симптомы артрита коленного сустава могут нарастать очень быстро. Сочетание нарастающего воспаления, отека и болевого синдрома особенно характерно для острого гнойного артрита и начала ревматоидного артрита.
Выраженный болевой синдром препятствует сгибанию и разгибанию колена – появляются первые признаки нарушения его подвижности. В дальнейшем нарушение двигательной функции может нарастать на фоне снижения воспаления за счет разрушения хрящевой ткани и разрастания соединительной ткани – формируется анкилоз (неподвижность сустава). Вначале это соединительнотканный анкилоз, а затем костный.
Чтобы не допустить развитие анкилоза, нужно вовремя обращаться за медицинской помощью.
Опасные симптомы
Не только боль, отек и покраснение над коленным суставом суставом свидетельствуют о воспалении, но эти симптомы являются основными
К опасным признакам артрита колена относятся:
- выраженная лихорадка и нарушение общего состояния в течение нескольких дней
– может свидетельствовать о развитии гнойного процесса; без помощи врача не обойтись; - умеренные боли в колене, хромота, уменьшение объема мышц (одна нога тоньше другой)
– говорит о наличии хронического воспалительного процесса, характерного для туберкулеза; - развитие на фоне артрита коленного сустава воспалительного процесса в мелких суставчиках кисти и стопы
– признаки ревматоидного гонита, требующие помощи ревматолога.
Осложнения и возможные последствия артрита
Вероятность возникновения ранних осложнений артрита в виде панартритов (острый гнойный артрит), флегмон (разлитое гнойное воспаление) и иных процессов возможна преимущественно при инфекционном виде заболевания.
К поздним осложнения принято относить:
- контрактуры;
- патологические вывихи;
- остеомиелит (гнойно-некротический процесс кости или костного мозга);
- генерализованный сепсис (воспаление).
Отсутствие должного лечения прогрессирующего артрита может привести к потере способности самообслуживания и свободного передвижения – инвалидности.
Чем опасно заболевание
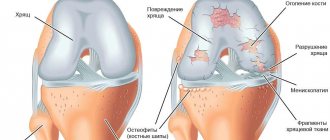
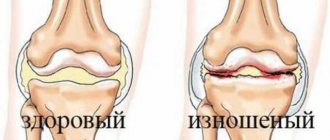
Артрит коленного сустава опасен тем, что приводит к деформации и разрушению суставных поверхностей – хрящевой и костной ткани. В результате теряется функция одного из основных суставов, принимающих участие в осуществлении движения, и человек становится инвалидом. Различные признаки заболевания меняются от стадии к стадии.
Стадии коленного артрита
Любая форма артрита имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Посмотрите, насколько просто можно вылечить заболевание за 10-12 сеансов.
Выделяют 4 стадии развития болезни с постепенным формированием артрозоартрита и стойкого нарушения функции сустава:
- Начальная — воспалительная.
Воспаление, отек, сильные суставные боли вызывают нарушение движений обратимого характера. Нарушается общее состояние больного. - Прогрессирующая — формирование паннуса.
Острый воспалительный процесс стихает, в коленном суставе разрастаются грануляции рыхлой соединительной ткани, прикрывающие суставную поверхность и разрушающие хрящ. Боли при движении связаны с вялотекущим воспалением и разрушением хрящевой ткани. Данные нарушения также обратимы. - Анкилозирующая — формирование волокнистого анкилоза (неподвижности колена).
Соединительная ткань становится плотной, срастается с костной поверхностью, обеспечивая неподвижность. Течение болезни имеет волнообразный характер: рецидивы чередуются с ремиссиями. Полное восстановление суставной функции проблематично. - Деформирующая — формирование костного анкилоза и деформации коленного сустава.
На месте соединительной ткани разрастается костная, колено неподвижно, восстановить его функцию невозможно.
Возможные осложнения
Полное или частичное восстановление суставной функции возможно на любой стадии, но если заниматься самолечением, то последствия могут быть очень печальными:
- при остром гнойном коленном артрите
– расплавление суставных тканей, быстрое формирование анкилоза, распространение гнойного воспалительного процесса на окружающие и отдаленные органы и такни; - при инфекционных заболеваниях
– хроническое прогрессирующее течение с формированием анкилоз, стойкого болевого синдрома и нарушения функции колена; - при ревматоидном артрите
– распространение воспаления на мелкие суставчики со стойким болевым синдромом, суставной деформацией и инвалидизацией.
Метилсульфонилметан
Метилсульфонилметан (МСМ) является сераорганическим соединением. Также известен как метилсульфон или диметилсульфон. Сера играет важную роль в образовании соединительной ткани. Данное вещество является легким анальгетиком, снижающим болезненность.
Согласно экспериментальному исследованию, в котором участвовало 50 человек с заболеванием остеоартрита коленного сочленения, показало, что при принятии 6000 мг в сутки препарат снижал выраженную симптоматику заболевания с минимальными побочными эффектами. Исследование проводилось в 2006 году. В будущем испытания проводились множество раз, и все они показали снижение окислительного стресса и воспаления за счет принятия МСМ. Выяснилось, что он защищает мышцы от различных механических повреждений, которые возникают от активного образа жизни.
Как протекают различные клинические формы коленного артрита
Течение различных клинических форм коленного артрита имеет свои особенности.
Острый гнойный гонит
Симптомы заболевания развиваются молниеносно, в течение нескольких часов. Поднимается высокая температура, озноб, боли в мышцах, головная боль. Околосуставные ткани пораженного коленного сустава отекают, кожа над ним краснеет. Боли очень сильные, болевой синдром нарастает по мере скопления гнойной воспалительной жидкости в колене.
Острый гнойный артрит коленного сустава
В общем анализе крови признаки острого воспалительного процесса, на рентгене – сужение суставной щели, очаги разрушения хрящевой и костной ткани. На УЗИ обнаруживается нарастание объема воспалительной суставной жидкости. При проколе сустава извлекают мутный экссудат с гнилостным запахом. Острый гнойный артрит коленного сустава может закончиться полным выздоровлением или осложниться деформирующим артрозо-артритом и инвалидностью.
Состояние больного может быть тяжелым. Больному требуется госпитализация и экстренная медицинская помощь.
Посттравматический
Хондропротекторы что это как выбрать, насколько они эффективны
Боль в суставах в состоянии покоя
Воспалительный процесс начинается с поражения внутренней оболочки суставной капсулы – синовита. Небольшая припухлость и болезненность в области колена ограничивают его движение. Все симптомы посттравматического артрита появляются уже через несколько часов после травмы. Общее состояние не страдает. Течение синовита благоприятное, если не присоединяется инфекция. Попадание инфекции извне через ранки или с током крови из отдаленных очагов способствует развитию гнойного гонита. На рентгене иногда наблюдается расширение суставной щели.
Инфекционный
Артрит коленного сустава может развиваться при различных бактериальных, грибковых, вирусных и паразитарных инфекциях. Каждое из таких заболеваний имеет свои особенности:
- Гонорейный гонит.
Начинается остро через 14 — 21 день после перенесенной половой инфекции. Появляется лихорадка, нарушается общее состояние больного. Поражается обычно одно колено, оно отекает, кожа над ним краснеет, появляется сильная боль. В дальнейшем при отсутствии адекватного лечения процесс может принять хроническое течение с быстрым формированием деформации и анкилоза и инвалидизацией. При своевременно назначенном лечении исход благоприятный – полное выздоровление. - Туберкулезный гонит.
Начинается постепенно, имеет хроническое течение с обострениями и ремиссиями. Боли вначале незначительные, но постепенно нарастают. Покраснение и отек околосуставных тканей не выражены и появляются только в период обострения, тогда же может появляться лихорадка. Нарастает атрофия (уменьшение в объеме) мышц – одна нога тоньше другой, на пораженной конечности отмечается избыточный рост волос (гипертрихоз). Движения ограничены из-за боли. На запущенных стадиях – вывихи и подвывихи, прорывы отделяемого из суставной полости на поверхность кожи (свищи). Постепенное полное разрушение сустава и инвалидизация.
Следует знать: даже тяжелые инфекционные гониты лечатся. На ранних стадиях их можно вылечить полностью, на поздних – подавить прогрессирование патологического процесса и поддерживать нормальное состояние.Поэтому как можно раньше обращайтесь за медицинской помощью!
Ревматоидный
Заболевание связано с аутоиммунными реакциями (аллергией на собственные ткани больного) Поражение одного коленного сустава при ревматоидном артрите встречается редко. Чаще развивается полиартрит с гонитом и поражением мелких суставчиков кисти и стопы. Заболевание протекает длительно, волнообразно, с обострениями и ремиссиями.
Основным признаком ревматоидного гонита являются отек и покраснение тканей в области колена и сильные изматывающие боли. Очень быстро развивается суставная деформация, сгибательная контрактура. Со временем развивается тугоподвижность колена и анкилоз.
Систематическое правильное лечение может приостановить прогрессирование ревматоидного гонита.
Реактивный
Реактивный артрит коленного сустава развивается в течение месяца после перенесенной мочеполовой, кишечной или носоглоточной инфекции преимущественно у генетически предрасположенных лиц. Колено отекает, кожа над ним краснеет, повышается температура тела. Часто течение приобретает хронический рецидивирующий характер. При отсутствии лечения может наступить стойкое нарушение двигательной функции. Но чаще прогноз благоприятный – наступает полное выздоровление.
Ювенильный идиопатический
Такой диагноз ставится, если невозможно установить причину заболевания. Встречается в основном в детском и подростковом возрасте у наследственно предрасположенных детей (чаще у девочек). Длительное волнообразное течение ювенильного артрита с обострениями и ремиссиями постепенно приводит к формированию анкилоза и ранней инвалидизации.
При своевременно начатом лечении можно приостановить прогрессирование процесса и вернуть ребенка к нормальной жизни.
Псориатический
Псориатический артрит коленного сустава
Гонит при псориазе может развиваться, как в одном, так и в обоих коленях. Чаще всего первые признаки суставного поражения появляются на фоне уже имеющихся кожных проявлений. Но иногда болевые ощущения в колене появляются за несколько лет до появления характерных высыпаний. Если одновременно появляются характерные поражения конечных суставов пальцев рук и ногтей, то диагноз псориатического гонита не вызывает сомнений. При длительном течении гонита развиваются стойкие анкилозы. Интересно, что паннус при этом не образуется.
При появлении симптомов артрита коленного сустава лечение назначается дерматовенерологом совместно с ревматологом.
Подагрический
Поражение колена при подагре происходит за счет отложения в тканях солей мочевой кислоты. В области колена такая патология встречается редко, но может протекать остро с сильными болями, значительным отеком тканей и покраснением кожи. Нога не сгибается из-за сильных болей. Приступ длится несколько суток, после чего проходит без последствий. Но при длительном течении подагры возможно постепенное стойкое нарушение функции колена.
Деформирующий
Длительное хроническое рецидивирующее течение воспаления в колене приводит к разрушению хрящевой ткани суставных поверхностей. Это способствует постоянному травмированию и разрастанию костной ткани. Она может разрастаться в виде шипов, краевых наростов, деформируя колено и нарушая его функцию. Постепенно формируется артрозо-артрит – сочетание воспалительных и дегенеративных суставных процессов. Движения в колене болезненны, особенно при нагрузках и длительном нахождении в положении стоя. Функция коленного сустава может быть значительно нарушена.
Хронический гонит
Любая форма гонита может принимать хроническое течение с обострениями и ремиссиями. Это неизбежно приведет к нарушению суставной функции. Поэтому так важно своевременно обращаться за медицинской помощью при появлении болей в коленях.
Современная медикаментозная терапия ревматоидного артрита
Ревматоидный артрит — это заболевание, находящееся в фокусе внимания ревматологов всего мира в течение десятилетий. Это связано с большим медицинским и социальным значением этой болезни. Ее распространенность достигает 0,5–2% от общей численности населения в промышленно развитых странах [1, 2]. У больных ревматоидным артритом наблюдается уменьшение продолжительности жизни по сравнению с общей популяцией на 3–7 лет [3]. Трудно переоценить колоссальный ущерб, наносимый этим заболеванием обществу за счет ранней инвалидизации пациентов, которая при отсутствии своевременно начатой активной терапии может наступать в первые 5 лет от дебюта болезни.
Ревматоидный артрит — хроническое воспалительное заболевание неясной этиологии, для которого характерно поражение периферических синовиальных суставов и периартикулярных тканей, сопровождающееся аутоиммунными нарушениями и способное приводить к деструкции суставного хряща и кости, а также к системным воспалительным изменениям.
Патогенез заболевания весьма сложен и во многом недостаточно изучен. Несмотря на это, к настоящему времени хорошо известны некоторые ключевые моменты в развитии ревматоидного воспаления, которые определяют основные методы лечебного воздействия на него (рис. 1). Развитие хронического воспаления в данном случае связано с активацией и пролиферацией иммунокомпетентных клеток (макрофагов, Т- и В-лимфоцитов), что сопровождается выделением клеточных медиаторов — цитокинов, факторов роста, молекул адгезии, а также синтезом аутоантител (например, антицитруллиновых антител) и формированием иммунных комплексов (ревматоидные факторы). Эти процессы ведут к формированию новых капиллярных сосудов (ангиогенез) и разрастанию соединительной ткани в синовиальной оболочке, к активации циклооксигеназы-2 (ЦОГ-2) с повышением синтеза простагландинов и развитием воспалительной реакции, к выделению протеолитических ферментов, активации остеокластов, а в результате — к деструкции нормальных тканей суставов и возникновению деформаций.
Лечение ревматоидного артрита
Лечение включает:
- медикаментозную терапию;
- немедикаментозные методы терапии;
- ортопедическое лечение, реабилитацию.
Исходя из патогенеза заболевания, становится очевидным, что эффективно воздействовать на развитие заболевания можно на двух уровнях:
- подавляя избыточную активность иммунной системы;
- блокируя выработку медиаторов воспаления, в первую очередь простагландинов.
Поскольку, помимо собственно воспаления, активация иммунной системы сопровождается многими другими патологическими процессами, воздействие на первом уровне является существенно более глубоким и эффективным, нежели на втором. Медикаментозная иммуносупрессия представляет собой основу лечения ревматоидного артрита. К иммуносупрессорам, применяющимся для лечения данного заболевания, относятся базисные противовоспалительные препараты (БПВП), биологические препараты и глюкокортикостероиды. На втором уровне действуют нестероидные противовоспалительные препараты (НПВП) и глюкокортикостероиды.
В целом иммуносупрессивная терапия сопровождается более медленным развитием клинического эффекта (в широких рамках — от нескольких дней в случае биологической терапии до нескольких месяцев в случае применения некоторых БПВП), который в то же время бывает очень выраженным (вплоть до развития клинической ремиссии) и стойким, а также характеризуется торможением деструкции суставов.
Собственно противовоспалительная терапия (НПВП) может давать клинический эффект (обезболивание, уменьшение скованности) очень быстро — в течение 1–2 ч, однако при помощи такого лечения практически невозможно полностью купировать симптоматику при активном ревматоидном артрите и, по-видимому, оно совсем не влияет на развитие деструктивных процессов в тканях.
Глюкокортикостероиды обладают как иммуносупрессивным, так и непосредственным противовоспалительным эффектом, поэтому клиническое улучшение может развиваться быстро (в течение нескольких часов при внутривенном или внутрисуставном введении). Имеются данные о подавлении прогрессирования эрозивного процесса в суставах при длительной терапии низкими дозами глюкокортикостероидов и о положительном их влиянии на функциональный статус больного. В то же время из практики хорошо известно, что назначение только глюкокортикостероидов, без других иммуносупрессивных средств (БПВП), редко дает возможность достаточно эффективно контролировать течение болезни.
Немедикаментозные способы терапии ревматоидного артрита (физиотерапия, бальнеотерапия, диетотерапия, акупунктура и др.) представляют собой дополнительные методики, с помощью которых можно несколько улучшить самочувствие и функциональный статус пациента, но не купировать симптоматику и достоверно повлиять на деструкцию суставов.
Ортопедическое лечение, включающее ортезирование и хирургическую коррекцию деформаций суставов, а также реабилитационные мероприятия (лечебная физкультура и др.) имеют особое значение преимущественно на поздних стадиях заболевания для поддержания функциональной способности и улучшения качества жизни больного.
Основными целями лечения при РА являются [2, 6]:
- купирование симптомов заболевания, достижение клинической ремиссии или как минимум низкой активности болезни;
- торможение прогрессирования структурных изменений в суставах и соответствующих функциональных нарушений;
- улучшение качества жизни больных, сохранение трудоспособности.
Надо иметь в виду, что цели лечения могут существенно изменяться в зависимости от длительности болезни. На ранней стадии болезни, т. е. при длительности болезни 6–12 мес, достижение клинической ремиссии — вполне реальная задача, так же как и торможение развития эрозий в суставах. С помощью современных методов активной медикаментозной терапии удается добиться ремиссии у 40–50% пациентов [4, 5], показано также отсутствие появления новых эрозий по данным рентгенографии [7] и магнитно-резонансной томографии [8] у значительного количества больных при длительности наблюдения 1–2 года.
При длительно текущем ревматоидном артрите, особенно при недостаточно активной терапии в первые годы заболевания, достижение полной ремиссии теоретически тоже возможно, однако вероятность этого значительно ниже. То же самое можно сказать и о возможности остановить прогрессирование деструкции в суставах, уже существенно разрушенных за несколько лет болезни. Поэтому при далеко зашедшем ревматоидном артрите возрастает роль реабилитационных мероприятий, ортопедической хирургии. Кроме того, на поздних стадиях заболевания длительная поддерживающая базисная терапия может использоваться для вторичной профилактики осложнений болезни, таких как системные проявления (васкулит и др.), вторичный амилоидоз.
Базисная терапия ревматоидного артрита. БПВП (синонимы: базисные препараты, болезнь-модифицирующие антиревматические препараты, медленно действующие препараты) являются главным компонентом лечения ревматоидного артрита и при отсутствии противопоказаний должны быть назначены каждому пациенту с этим диагнозом [9]. Особенно важно максимально быстрое назначение БПВП (сразу после установления диагноза) на ранней стадии, когда имеется ограниченный период времени (несколько месяцев от появления симптоматики) для достижения наилучших отдаленных результатов — так называемое «терапевтическое окно» [10].
Классические БПВП обладают следующими свойствами.
- Способность подавлять активность и пролиферацию иммунокомпетентных клеток (иммуносупрессия), а также пролиферацию синовиоцитов и фибробластов, что сопровождается выраженным снижением клинико-лабораторной активности РА.
- Стойкость клинического эффекта, в том числе его сохранение после отмены препарата.
- Способность задерживать развитие эрозивного процесса в суставах.
- Способность индуцировать клиническую ремиссию.
- Медленное развитие клинически значимого эффекта (обычно в течение 1–3 мес от начала лечения).
БПВП существенно различаются между собой по механизму действия и особенностям применения. Основные параметры, характеризующие БПВП, представлены в таблице 1.
БПВП условно могут быть подразделены на препараты первого и второго ряда. Препараты первого ряда обладают наилучшим соотношением эффективности (достоверно подавляют как клиническую симптоматику, так и прогрессирование эрозивного процесса в суставах) и переносимости, в связи с чем назначаются большинству пациентов.
К БПВП первого ряда относятся следующие.
- Метотрексат — «золотой стандарт» терапии ревматоидного артрита. Рекомендуемые дозы — 7,5–25 мг в неделю — подбираются индивидуально путем постепенного повышения на 2,5 мг каждые 2–4 нед до достижения хорошего клинического ответа либо возникновения непереносимости. Препарат дается внутрь (еженедельно в течение двух последовательных дней дробно в 3–4 приема каждые 12 ч). В случае неудовлетворительной переносимости метотрексата при приеме внутрь за счет диспепсии и других жалоб, связанных с желудочно-кишечным трактом (ЖКТ), препарат может быть назначен парентерально (одна в/м или в/в инъекция в неделю).
- Лефлуномид (арава). Стандартная схема лечения: внутрь по 100 мг в сутки в течение 3 дней, затем 20 мг/сут постоянно. При риске непереносимости препарата (пожилой возраст, заболевания печени и др.) лечение можно начинать с дозы 20 мг/сут. По эффективности сопоставим с метотрексатом, имеет несколько лучшую переносимость. Есть данные о более высокой эффективности лефлуномида в отношении качества жизни больных, особенно при раннем ревматоидном артрите. Стоимость лечения лефлуномидом достаточно высока, поэтому он чаще назначается при наличии противопоказаний к применению метотрексата, его неэффективности или непереносимости, однако может использоваться и как первый базисный препарат.
- Сульфасалазин. В клинических испытаниях не уступал по эффективности другим БПВП, однако клиническая практика показывает, что достаточный контроль над течением болезни сульфасалазин обычно обеспечивает при умеренной и низкой активности ревматоидного артрита.
БПВП второго ряда применяются значительно реже в связи с меньшей клинической эффективностью и/или большей токсичностью. Они назначаются, как правило, при неэффективности или непереносимости БПВП первого ряда.
БПВП способны вызвать значительное улучшение (хороший клинический ответ) приблизительно у 60% пациентов. В связи с медленным развитием клинического эффекта назначение БПВП на сроки менее 6 мес не рекомендуется. Длительность лечения определяется индивидуально, типичная продолжительность «курса» лечения одним препаратом (в случае удовлетворительного ответа на терапию) составляет 2–3 года и более. Большинство клинических рекомендаций подразумевают неопределенно долгое применение поддерживающих дозировок БПВП для сохранения достигнутого улучшения.
При недостаточной эффективности монотерапии каким-либо базисным препаратом может быть избрана схема комбинированной базисной терапии, т. е. сочетания двух-трех БПВП. Наиболее хорошо зарекомендовали себя следующие сочетания:
- метотрексат + лефлуномид;
- метотрексат + циклоспорин;
- метотрексат + сульфасалазин;
- метотрексат + сульфасалазин + гидроксихлорохин.
В комбинированных схемах препараты обычно применяются в средних дозировках. В ряде клинических исследований было продемонстрировано превосходство комбинированной базисной терапии над монотерапией, однако более высокая эффективность комбинированных схем не считается строго доказанной. Комбинация БПВП ассоциирована с умеренным повышением частоты побочных эффектов.
Биологические препараты в лечении ревматоидного артрита. Термин биологические препараты (от англ. biologics) применяется по отношению к лекарственным средствам, производимым с использованием биотехнологий и осуществляющим целенаправленное («точечное») блокирование ключевых моментов воспаления с помощью антител или растворимых рецепторов к цитокинам, а также другим биологически активным молекулам. Таким образом, биологические препараты не имеют никакого отношения к «биологически активным пищевым добавкам». В связи с большим количеством «молекул-мишеней», воздействие на которые потенциально может подавлять иммунное воспаление, разработан целый ряд лекарственных средств из этой группы и еще несколько препаратов проходят клинические испытания.
К основным зарегистрированным в мире для лечения ревматоидного артрита биологическим препаратам относятся:
- инфликсимаб, адалимумаб, этанерсепт (воздействуют на фактор некроза опухоли (ФНО-α);
- ритуксимаб (воздействует на CD 20 (В-лимфоциты));
- анакинра (воздействует на интерлейкин-1);
- абатасепт (воздействует на CD 80, CD 86, CD 28).
Для биологических препаратов характерны выраженный клинический эффект и достоверно доказанное торможение деструкции суставов. Эти признаки позволяют относить биологические препараты к группе БПВП. В то же время особенностью группы является быстрое (нередко в течение нескольких дней) развитие яркого улучшения, что объединяет биологическую терапию с методами интенсивной терапии. Характерная черта биологических средств — потенцирование эффекта в сочетании с БПВП, в первую очередь с метотрексатом. В связи с высокой эффективностью при ревматоидном артрите, в том числе у резистентных к обычной терапии пациентов, в настоящее время биологическая терапия выдвинулась на второе по значимости место (после БПВП) в лечении этого заболевания.
К отрицательным сторонам биологической терапии относятся:
- угнетение противоинфекционного и (потенциально) противоопухолевого иммунитета;
- риск развития аллергических реакций и индуцирования аутоиммунных синдромов, связанный с тем, что биологические препараты по химической структуре являются белками;
- высокая стоимость лечения.
Биологические методы терапии показаны, если лечение препаратами из группы БПВП (такими, как метотрексат) не является адекватным вследствие недостаточной эффективности или неудовлетворительной переносимости.
Одной из наиболее важных молекул-мишеней служит ФНО-a, который имеет множество провоспалительных биологических эффектов и способствуют персистенции воспалительного процесса в синовиальной оболочке, деструкции хряща и костной ткани за счет прямого действия на синовиальные фибробласты, хондроциты и остеокласты. Блокаторы ФНО-α являются наиболее широко применяемыми биологическими средствами в мире.
В России зарегистрирован препарат из этой группы инфликсимаб (ремикейд), представляющий собой химерное моноклональное антитело к ФНО-α. Препарат, как правило, назначается в сочетании с метотрексатом. У пациентов с недостаточной эффективностью терапии средними и высокими дозами метотрексата инфликсимаб существенно улучшает ответ на лечение и функциональные показатели, а также приводит к выраженному торможению прогрессирования сужения суставной щели и развития эрозивного процесса.
Показанием к назначению инфликсимаба в комбинации с метотрексатом является неэффективность одного или более БПВП, применявшихся в полной дозе (в первую очередь метотрексата), с сохранением высокой воспалительной активности (пять и более припухших суставов, скорость оседания эритроцитов (СОЭ) более 30 мм/ч, С-реактивный белок (СРБ) более 20 мг/л). При раннем ревматоидном артрите с высокой воспалительной активностью и быстрым нарастанием структурных нарушений в суставах комбинированная терапия метотрексатом и инфликсимабом может быть назначена сразу.
До назначения инфликсимаба требуется провести скрининговое обследование на туберкулез (рентгенография грудной клетки, туберкулиновая проба). Рекомендуемая схема применения: начальная доза 3 мг/кг массы тела больного в/в капельно, затем по 3 мг/кг массы тела через 2, 6 и 8 нед, далее по 3 мг/кг массы тела каждые 8 нед, при недостаточной эффективности доза может повышаться вплоть до 10 мг/кг массы тела. Длительность лечения определяется индивидуально, обычно не менее 1 года. После отмены инфликсимаба поддерживающая терапия метотрексатом продолжается. Следует иметь в виду, что повторное назначение инфликсимаба после окончания курса лечения этим препаратом ассоциировано с повышенной вероятностью реакций гиперчувствительности замедленного типа.
Вторым зарегистрированным в нашей стране препаратом для проведения биологической терапии является ритуксимаб (мабтера). Действие ритуксимаба направлено на подавление В-лимфоцитов, которые не только являются ключевыми клетками, отвечающими за синтез аутоантител, но и выполняют важные регуляторные функции на ранних стадиях иммунных реакций. Препарат обладает выраженной клинической эффективностью, в том числе у больных, недостаточно отвечающих на терапию инфликсимабом.
Для лечения ревматоидного артрита препарат применяется в дозе 2000 мг на курс (две инфузии по 1000 мг, каждая с промежутком в 2 нед). Ритуксимаб вводится внутривенно медленно, рекомендуется проведение инфузии в условиях стационара с возможностью точного контроля за скоростью введения. Для профилактики инфузионных реакций целесообразно предварительное введение метилпреднизолона 100 мг. При необходимости возможно проведение повторного курса инфузий ритуксимаба через 6–12 мес.
Согласно европейским клиническим рекомендациям, ритуксимаб целесообразно назначать в случаях неэффективности или невозможности проведения терапии инфликсимабом. Возможность применения ритуксимаба в качестве первого биологического препарата служит в настоящее время предметом исследований.
Глюкокортикостероиды. Глюкокортикостероиды обладают многогранным противовоспалительным действием, обусловленным блокадой синтеза провоспалительных цитокинов и простагландинов, а также торможением пролиферации за счет воздействия на генетический аппарат клеток. Глюкокортикостероиды оказывают быстрый и ярко выраженный дозозависимый эффект в отношении клинических и лабораторных проявлений воспаления. Применение глюкокортикостероидов чревато развитием нежелательных реакций, частота которых также повышается с увеличением дозы препарата (стероидный остеопороз, медикаментозный синдром Иценко–Кушинга, поражение слизистой ЖКТ). Эти препараты сами по себе в большинстве случаев не могут обеспечить полноценного контроля над течением ревматоидного артрита и должны назначаться вместе с БПВП.
Глюкокортикостероиды при данном заболевании применяются системно и локально. Для системного применения показан основной метод лечения — назначение низких доз внутрь (преднизолон — до 10 мг/сут, метилпреднизолон — до 8 мг/сут) на длительный период при высокой воспалительной активности, полиартикулярном поражении, недостаточной эффективности БПВП.
Средние и высокие дозы глюкокортикостероидов внутрь (15 мг/сут и более, обычно 30–40 мг/сут в пересчете на преднизолон), а также пульс-терапия глюкокортикостероидами — внутривенное введение высоких доз метилпреднизолона (250–1000 мг) или дексаметазона (40–120 мг) могут применяться для лечения тяжелых системных проявлений ревматоидного артрита (выпотной серозит, гемолитическая анемия, кожный васкулит, лихорадка и др.), а также некоторых особых форм болезни. Продолжительность лечения определяется временем, необходимым для купирования симптоматики, и составляет обычно 4–6 нед, после чего осуществляется постепенное ступенчатое снижение дозы с переходом на лечение низкими дозами глюкокортикостероидов.
Глюкокортикостероиды в средних и высоких дозах, пульс-терапия, по-видимому, не обладают самостоятельным влиянием на течение ревматоидного артрита и развитие эрозивного процесса в суставах.
Для локальной терапии применяются препараты в микрокристаллической форме, назначающиеся в виде внутрисуставных и периартикулярных инъекций: бетаметазон, триамсинолон, метилпреднизолон, гидрокортизон.
Глюкокортикостероиды для локального применения обладают ярко выраженным противовоспалительным действием, преимущественно в месте введения, а в ряде случаев — и системным действием. Рекомендуемые суточные дозы составляют: 7 мг — для бетаметазона, 40 мг — для триамсинолона и метилпреднизолона, 125 мг — для гидрокортизона. Эта доза (суммарно) может использоваться для внутрисуставного введения в один крупный (коленный) сустав, два сустава среднего размера (локтевые, голеностопные и др.), 4–5 мелких суставов (пястно-фаланговые и др.), либо для периартикулярного введения препарата в 3–4 точки.
Эффект после однократного введения обычно наступает на протяжении 1–3 дней и сохраняется в течение 2–4 нед при хорошей переносимости.
В связи с этим повторные инъекции глюкокортикостероидов в один сустав нецелесообразно назначать ранее чем через 3–4 недели. Проведение курса из нескольких внутрисуставных инъекций в один и тот же сустав не имеет терапевтического смысла и чревато осложнениями (локальный остеопороз, усиление деструкции хряща, остеонекроз, нагноение). В связи с повышенным риском развития остеонекроза внутрисуставное введение глюкокортикостероидов в тазобедренный сустав в целом не рекомендуется.
Глюкокортикостероиды для локального применения назначаются в качестве дополнительного метода купирования обострений ревматоидного артрита и не могут служить заменой системной терапии.
НПВП. Значение НПВП в лечении ревматоидного артрита за последние годы существенно снизилось в связи с появлением новых эффективных схем патогенетической терапии. Противовоспалительное действие НПВП достигается с помощью подавления активности ЦОГ, или избирательно ЦОГ-2, и тем самым снижается синтез простагландинов. Таким образом НПВП действуют на конечное звено ревматоидного воспаления.
Действие НПВП при ревматоидном артрите — уменьшение выраженности симптомов болезни (боль, скованность, припухлость суставов). НПВП обладают обезболивающим, противовоспалительным, жаропонижающим эффектом, но мало влияют на лабораторные показатели воспаления. В подавляющем большинстве случаев НПВП не способны как-либо заметно изменить течение заболевания. Их назначение в качестве единственного противоревматического средства при достоверном диагнозе ревматоидный артрит в настоящее время считается ошибкой. Тем не менее НПВП являются основным средством симптоматической терапии при данном заболевании и в большинстве случаев назначаются в сочетании с БПВП.
Наряду с лечебным эффектом, все НПВП, включая селективные (ингибиторы ЦОГ-2), способны вызывать эрозивно-язвенное поражение ЖКТ (в первую очередь верхних его отделов — «НПВП-гастропатия») с возможными осложнениями (кровотечения, перфорации и пр.), а также нефротоксические и другие нежелательные реакции.
Основные характерные черты, которые необходимо учитывать при назначении НПВП, следующие.
- Не существует значимых различий между НПВП в плане эффективности (для большинства препаратов эффект пропорционален дозе вплоть до максимальной рекомендуемой).
- Существуют значительные различия между разными НПВП по переносимости, особенно в отношении поражения ЖКТ.
- Частота нежелательных эффектов обычно пропорциональна дозе НПВП.
- У пациентов с повышенным риском развития НПВП-ассоциированного поражения ЖКТ риск может быть снижен путем параллельного назначения блокаторов протонной помпы, мизопростола.
Существует индивидуальная чувствительность к различным НПВП как в отношении эффективности, так и переносимости лечения. Дозы НПВП при ревматоидном артрите соответствуют стандартным. Продолжительность лечения НПВП определяется индивидуально и зависит от потребности больного в симптоматической терапии. При хорошем ответе на терапию БПВП препарат из группы НПВП может быть отменен.
К наиболее часто применяющимся при ревматоидном артрите НПВП относятся:
- диклофенак (50–150 мг/сут);
- нимесулид (200–400 мг/сут);
- целекоксиб (200–400 мг/сут);
- мелоксикам (7,5–15 мг/сут);
- ибупрофен (800–2400 мг/сут);
- лорноксикам (8–12 мг/сут).
Селективные НПВП, по эффективности достоверно не отличаясь от неселективных, реже вызывают НПВП-гастропатии и серьезные нежелательные реакции со стороны ЖКТ, хотя и не исключают развитие этих осложнений. Ряд клинических исследований продемонстрировал повышенную вероятность развития тяжелой сосудистой патологии (инфаркт миокарда, инсульт) у пациентов, получавших препараты из группы коксибов, в связи с чем возможность лечения целекоксибом должна обсуждаться с особой осторожностью у больных с ИБС и другими серьезными кардиоваскулярными патологиями.
Дополнительные медикаментозные методы лечения. В качестве симптоматического анальгетика (или дополнительного анальгетика при недостаточной эффективности НПВП) может использоваться парацетамол (ацетаминофен) в дозе 500–1500 мг/сут, который обладает относительно невысокой токсичностью. Для локальной симптоматической терапии используются НПВП в виде гелей и мазей, а также диметилсульфоксид в виде 30–50% водного раствора в форме аппликаций. При наличии остеопороза показано соответствующее лечение препаратами кальция, витамина Д3, бифосфонатами, кальцитонином.
Общие принципы ведения больных РА
Больному с установленным диагнозом ревматоидный артрит должен быть назначен препарат из группы БПВП, который при хорошем клиническом эффекте может применяться как единственный метод терапии [9]. Другие лечебные средства используются по мере необходимости.
Больной должен быть информирован о характере своего заболевания, течении, прогнозе, необходимости длительного сложного лечения, а также о возможных нежелательных реакциях и схеме контроля за лечением, неблагоприятных сочетаниях с другими препаратами (в частности, алкоголем), возможной активации очагов хронической инфекции на фоне лечения, целесообразности временной отмены иммуносупрессивных препаратов при возникновении острых инфекционных заболеваний, о необходимости контрацепции на фоне лечения.
Терапия ревматоидного артрита должна назначаться врачом-ревматологом и проводиться под его наблюдением. Лечение биологическими препаратами может проводиться только под контролем ревматолога, имеющего достаточные знания и опыт для его проведения. Терапия является длительной и подразумевает периодический контроль активности болезни и оценку ответа на терапию. Упрощенный алгоритм представлен на рисунке 2.
Мониторинг активности болезни и ответа на терапию включает оценку показателей суставного статуса (число болезненных и припухших суставов и др.), острофазовых показателей крови (СОЭ, СРБ), оценку боли и активности болезни по визуальной аналоговой шкале, оценку функциональной активности больного в повседневной деятельности с помощью русского варианта опросника состояния здоровья (HAQ). Существуют признанные международным сообществом ревматологов методики количественной оценки ответа на лечение с помощью рекомендованного Европейской лигой по борьбе с ревматизмом (EULAR) индекса DAS (Disease Activity Score) и критериев Американской коллегии ревматологов (ACR) [1]. Кроме того, должен осуществляться мониторинг безопасности проводимой пациенту терапии (в соответствии и формуляром и существующими клиническими рекомендациями). В связи с тем, что эрозивный процесс может развиваться даже при низкой воспалительной активности, помимо оценки активности болезни и ответа на терапию обязательно применяется рентгенография суставов. Прогрессирование деструктивных изменений в суставах оценивают путем стандартной рентгенографии кистей и стоп с использованием рентгенологической классификации стадий ревматоидного артрита, количественных методик по индексам Sharp и Larsen. С целью мониторинга состояния больного обследование рекомендуется проводить с определенной периодичностью (табл. 2).
Лечение резистентного к терапии РА
Резистентным к лечению целесообразно считать пациента с неэффективностью (отсутствием 20% улучшения по основным показателям) как минимум двух стандартных БПВП в достаточно высоких дозах (метотрексат — 15–20 мг/нед, сульфасалазин — 2000 мг/сут, лефлуномид — 20 мг/сут). Неэффективность может быть первичной и вторичной (возникающей после периода удовлетворительного ответа на терапию либо при повторном назначении препарата). Существуют следующие пути преодоления резистентности к терапии:
- назначение биологических препаратов (инфликсимаб, ритуксимаб);
- назначение глюкокортикостероидов;
- применение комбинированной базисной терапии;
- применение БПВП второго ряда (циклоспорин и др.).
С точки зрения отдаленных результатов в отношении функциональных нарушений, качества жизни и ее продолжительности оптимальной стратегией терапии ревматоидного артрита является многолетнее лечение БПВП с планомерной сменой схемы их применения по мере необходимости [11].
Литература
- Клинические рекомендации. Ревматология/ под. ред. Е. Л. Насонова. М.: ГЭОТАР-Медиа, 2006. 288 с.
- Emery P., Suarez-Almazor M. Rheumatoid Arthritis// Clin Evid. 2003; 10: 1454–1476.
- Насонов Е. Л., Каратеев Д. Е., Чичасова Н. В., Чемерис Н. А. Современные стандарты фармакотерапии ревматоидного артрита// Клиническая фармакология и терапия. 2005. Т. 14. № 1. С. 72–75.
- Балабанова Р. М., Каратеев Д. Е., Кашеваров Р. Ю., Лучихина Е. Л. Лефлуномид (Арава) при раннем ревматоидном артрите// Научно-практическая ревматология. 2005. № 5. С. 31–34.
- Goekoop-Ruiterman Y. P., de Vries-Bouwstra J. K., Allaart C. F. et al. Clinical and radiographic outcomes of four different treatment strategies in patients with early rheumatoid arthritis (the BeSt study): a randomized, controlled trial// Arthritis Rheum. 2005; v. 52; 11: 3381–90.
- Smolen et al. Therapeutic strategies in early rheumatoid arthritis //Best Practice & Research Clinical Rheumatology. 2005; 19; 1: 163–177.
- Breeveld F. C., Emery P., Keystone E. et al. Infliximab in active early rheumatoid arthritis// Ann Rheum Dis 2004; 63: 149–155.
- Quinn M. A., Conaghan P. G., O’Connor P. J. et al. Very early treatment with infliximab in addition to methotrexate in early, poor-prognosis rheumatoid arthritis reduces magnetic resonance imaging evidence of synovitis and damage, with sustained benefit after infliximab withdrawal: results from a twelve-month randomized, double-blind, placebo-controlled trial// Arthritis Rheum. 2005; 52; 1: 27–35.
- American College of Rheumatology Subcommittee on Rheumatoid Arthritis Guidelines. Guidelines for the management of rheumatoid arthritis. 2002 Update// Arthritis Rheum. 2002; 46: 328–346.
- Quinn M. A., Emery P. Window of opportunity in early rheumatoid arthritis: possibility of altering the disease process with early intervention// Clin Exp Rheumatol. 2003; 21; Suppl 31: 154–157.
- Каратеев Д. Е. Ретроспективная оценка многолетней базисной терапии у больных ревматоидным артритом// Научно-практическая ревматология. 2003. № 3. С. 32–36.
Д. Е. Каратеев, доктор медицинских наук Институт ревматологии РАМН, Москва
Диагностика
Лечение артрита колена невозможно без предварительного обследования и установления этиологии (причины) заболевания, так как разные виды артритов требуют разного подхода к лечению. В рамках обследования пациенты могут быть направлены на следующие исследования:
- лабораторные анализы крови, мочи, суставной жидкости
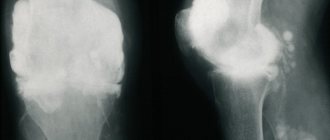
– общеклинические, биохимические, иммунологические, генетические, микробиологические; - рентгенография колена
– выявляются костные разрастания и деформации, измеряется высота суставной щели; - МРТ колена
— выявляются изменения в мягких суставных и околосуставных тканях; - УЗИ
– исследование мягких тканей колена и определение объема суставной жидкости; - артроскопия
– эндоскопическое исследование внутренней суставной поверхности; при необходимости суставная жидкость берется на исследование.
Натрий гиалуронат
Являясь гликозаминогликаном, одним из главных компонентов соединительных тканей, играет важную роль в пролиферации клеток, определяющих их деление и рост. Чаще всего его можно обнаружить в кожном покрове и костях, синовиальной жидкости и межпозвоночных дисках. Гиалуронат является частью синовальной жидкости, обеспечивающий поддержку подвижности колена и снижает трение суставных поверхностей. Его активно используют для лечения заболеваний опорно-двигательного аппарата. Он снижает боль и симптоматику в целом.
По статистике 2004 года остеоартроз стал причиной инвалидности средней и тяжелой степени у 43,4 млн. пациентов. Остеоартрит коленного и тазобедренного сустава занимает 11 место из 291 в мирового рейтинга оцениваемого заболевания.
Лечение артрита коленного сустава
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
После полного обследования назначается лечение артрита коленного сустава. Оно должно быть комплексным и подобранным индивидуально для конкретного пациента. В состав комплексного лечения входят:
- режим и диета;
- медикаментозная терапия;
- немедикаментозные метолы лечения артрита коленного сустава;
- народные средства;
- хирургические методы лечения.
Режим и диета
При обострении гонита применяется постельный режим с минимальной двигательной активностью. В некоторых случаях (например, при гнойном гоните) проводится иммобилизация сустава. После стихания острого воспаления – постепенное наращивание двигательной активности. Важно также отрегулировать режимы сна и бодрствования.
Специальная диета необходима только при подагре. Из рациона исключаются субпродукты, мясо молодых животных, крепкие бульоны, яйца, спиртные напитки, крепкие чай и кофе, шоколад.
При остальных видах артритов коленного сустава во время лечении обострений рекомендуется полноценное питание с исключением продуктов, вызывающих раздражение тканей. Это лук, чеснок, редиска, острые приправы, жареные, конченые, консервированные блюда. Рекомендуется также ограничить сладости и кондитерские изделия.
Медикаментозная терапия
Вопрос о том, чем лечить артрит коленного сустава, решается лечащим врачом. Учитывается общее состояние больного, особенности течения суставной патологии, наличие сопутствующих заболеваний, индивидуальная непереносимость лекарств и т.д. При этом врач обязательно придерживается распространенных клинических рекомендаций по лечению отдельных видов гонитов. Назначают:
- лекарства из группы нестероидных противовоспалительных препаратов (НПВП). Они хорошо снимают симптомы обострения коленного артрита: воспаление, отек и боль, улучшают бщее состояние пациента (Диклофенак, Найз, Милоксикам – в виде инъекций, таблеток для приема внутрь или мазей);
- при сильной отечности и болях, не снимающихся НПВП, назначают глюкокортикоидные гомоны: курсовой прием внутрь преднизолона, краткие курсы внутривенных капельных инфузий метилпреднизолона (пульс-терапия) или внутрисуставные инъекции Дипроспана;
- уменьшение отека тканей дает применение антигистаминных средств – Эриус, Кларитин;
- при реактивном артрите на фоне урогенитальной инфекции назначаются длительные (до месяца) курсы антибактериальной терапии;
- антибактериальная терапия и промывание коленных суставов антисептическими растворами назначаются при лечении гнойных артритов коленного сустава;
- с целью восстановления хрящевой ткани назначают хондропротекторы – Дона, Структум;
- для подавления аутоиммунных процессов назначают базисные препараты — Сульфасалазин, Метотрексат, Лефлуномид, а также биологические вещества или агенты (Мабтера),
Препараты для лечения артрита коленного сустава
Немедикаментозные методы
К данным методам лечения артрита коленного сустава относятся:
- физиотерапия – на острой стадии заболевания это процедуры электрофореза с лекарственными растворами, затем магнито-, лазеротерапия, грязелечение и др.;
- лечебная физкультура (ЛФК) с постепенным наращиванием активных физических нагрузок в период ремиссии;
- массаж – в период ремиссии позволяет восстановить кровообращение и стимулировать обменные процессы в колене;
- рефлексотерапия – воздействие на акупунктурные точки на теле, рефлекторно связанные с областью колена; позволяет снять боль, отек, восстановить биологическое равновесие в тканях.
Народные средства
Народные средства для лечения артрита коленного сустава могут назначаться только врачом. Самостоятельно применять их нельзя, так как разные артриты требуют применения разных средств. Настой лекарственных трав одному пациенту будет полезен, а другому нанесет вред. Чаще всего врачи используют народные средства для снижения лекарственной нагрузки на организм больного и ограничения побочных эффектов лекарств.
Хирургические методы лечения
Помощь хирурга потребуется, когда не помогает консервативная терапия:
- при лечении гнойных артритов коленного сустава – проводится лечебная артроскопия с промыванием больного сустава асептическими растворами, постоянное дренирование сустава;
- при выраженном отеке и сильных болях иногда проводится операция синовэктомия – удаление наиболее воспаленной части синовиальной оболочки;
- при деформирующем артрите, возникновении участков разрастания костной ткани с целью увеличения функциональных возможностей проводится артропластика – частичное удаление костных наростов и части костей; в некоторых случаях разрушенные костные структуры заменяют имплантатами;
- эндопротезирование – оперативное вмешательство по замене разрушенного сустава на искусственный.
Хирургическое лечение артрита коленного сустава
Подход к лечению заболевания в нашей клинике
В клинике «Парамита» выработан единый подход к лечению артрита коленного сустава. Он включает:
- Обязательное предварительное обследование больного с использованием новейших инструментальных методов, в том числе МРТ.
- Индивидуальный подход к лечению каждого пациента.
- Использование двух противоположных подходов к лечению:
- западного
– основанного на достижениях современной медицины с высокими результатами лечения патологии различных органов; это использование современных лекарственных препаратов и схем лечения, PRP-терапия – стимуляция регенеративных процессов в суставах путем введения пациенту собственной плазмы, обогащенной тромбоцитами, диагностическая и лечебная артроскопия и др.; - восточного
– традиционного подхода врачей Китая и Тибета, рассматривающих организм человека как единое целое, а заболевание — как нарушение баланса в организме; восстановление баланса приводит к устранению патологии и общему оздоровлению организма; назначаются курсы иглорефлексотрапии, моксотерапии, фармакопунктуры, фитотерапии и др.
Более детальную информацию о методах лечения в клинике можно найти на нашем сайте.
Такой подход к лечению позволяет быстро избавить пациента от болей, подавить прогрессирование заболевания и восстановить функцию сустава.
Совмещаем проверенные техники востока и иновационные методы западной медицины
Подробнее о нашей уникальной методике лечения артритов
Физиопроцедуры
Фонирование
Виброакустическая терапия – заключается в передаче звуковой микровибрации при использовании специального медицинского аппарата. Он создает такие микровибрации, которые со своим физическим характеристикам идентичны тем, которые создают мышечные ткани при максимальном статическом физическом напряжении. Коротко говоря, эта терапия – прямая альтернатива физическим упражнениям.
Витафон.
Эффекты фонирования:
- Улучшение лимфотока в области воздействия, что способствует ускоренному очищению тканей, обладает противовоспалительным действием.
- Улучшает кровоток и, соответственно, питание обрабатываемой зоны.
- Благоприятно действует на нервные пути при длительном воздействии.
- Способствует выделению суставной смазки.
Гальванизация и электрофорез
Суть процедуры заключается в активации кровоснабжения суставных тканей при хронических артритах. В области воздействия происходит вазодилатация, усиливая кровоснабжение, улучшая восстановительные процессы.
Электрофорез.
УВЧ-терапия
На пораженный сустав воздействуют непрерывным или импульсным электрическим полем. Для коленей применяется слаботепловые дозы при мощности тока в 20-30 Вт.
Процедура направлена на уменьшение отечности, активации регенераторных процессов в суставе, улучшение питания и кровоснабжения. Метод позволяет добиться длительной ремиссии.
Инфракрасная лазеротерапия
При помощи лазерного аппликатора действуют на биологически активные точки, расположенные вдоль боковых поверхностей КС. Процедура активизирует кровоток, снижает болевую чувствительность, стимулирует процессы заживления.
Ультразвуковая терапия
Метод оптимизирует и ускоряет биохимические процессы, протекающие в суставных тканях, ускоряет процессы заживления, уменьшает отечность.
Также хорошо себя зарекомендовали сероводородные и радоновые ванны, пелоидотерапия, массаж, мануальная терапия.
Общие клинические рекомендации
Пациентам, страдающим гонартритами, рекомендовано:
- избегать тяжелых физических нагрузок, подъема тяжестей;
- вести здоровый образ жизни;
- заниматься лечебной гимнастикой, плавать;
- правильно регулярно питаться;
- не курить, не злоупотреблять спиртным;
- регулярно проводить рекомендованные лечащим врачом курсы противорецидивного лечения;
- своевременно лечить любые острые и хронические заболевания, очаги инфекции.
Профилактика артритов колена
Соблюдать меры профилактики особенно актуально лицам из группы риска:
- спортсменам – избегать травм колена, носить специальные наколенники;
- лицам, имеющих родственников, страдающих ревматоидными, реактивными, псориатическими, подагрическими артритами внимательно относиться к своему здоровью и при появлении болей в коленях сразу же обращаться за медицинской помощью;
- своевременно выявлять и пролечивать все очаги инфекции – кариозные зубы, тонзиллиты, гаймориты и др.
Частые вопросы по заболеванию
Чем отличается артрит от артроза коленного сустава?
Артрит – воспалительное заболевание, при нем ткани над суставом краснеют, отекают. Артроз – обменное заболевание, сопровождается болями и деформацией сустава.
Лучшая мазь при артрите колена?
Многие пациенты отдают предпочтению эмульгелю Вольтарен.
Какой врач лечит артрит коленного сустава?
Зависит от клинической формы артрита. Гнойный артрит лечит хирург, ревматоидный – ревматолог, псориатический – ревматолог совместно с дерматовенерологом.
Коленный сустав может поражаться при любом виде артрита. Лечение гонартрита нужно начинать как можно раньше, до того, как в суставе произойдут необратимые изменения. Но даже если это произойдет, обращение к специалистам клиники «Парамита» избавит вас от боли, остановит разрушение сустава и вернет радость жизни.
Литература:
- Алексеева Л.А., Чичасова Н.В., Мендель О.И. Результаты применения препарата Артра при гонартрозе// Научно–Практическая ревматология №5, 2005.
- Алексеева Е. И., Жолобова Е. С. Реактивные артриты у детей // Вопросы современной педиатрии. 2003, т. 2, № 1, с. 51–56.
- Еид К.А. Повреждения коленного сустава у детей. Диагностика и лечение с помощью артроскопии. Автореф. дисс. Канд.мед.наук. – М. 2003. – 26 стр.
Темы
Артрит, Суставы, Боли, Лечение без операции Дата публикации: 20.10.2020 Дата обновления: 03.04.2021
Оценка читателей
Рейтинг: 5 / 5 (1)
Альтернативная медицина
Альтернативное лечение не заменит медикаментозный способ. Однако многие пациенты склонны утверждать, что например, иглоукалывание или рефлексология помогает снизить симптоматику и побочные эффекты во время приема препаратов.
Важно отметить, что лечение становится наиболее успешным при раннем начале прохождения курса. Ее целью является снижение боли, поддержка и улучшение функциональности скелета.
Стоит отметить, что не стоит заниматься самолечением. Обратитесь к специалисту, он подберет Вам необходимые препараты согласно Вашему состоянию. Также он может направить Вас на физиотерапию.
Обратим внимание, что ходьба в течение часа-двух на свежем воздухе поможет в профилактике заболевания. Это особенно важно при сидячем образе жизни и малой подвижности. Делайте зарядку по утрам, это не только снизит риск заболевания, но и улучшит Ваше самочувствие и придаст силы на целый день.