Гонартроз является одним из серьезных дегенеративно-дистрофических заболеваний коленного сустава. По частоте возникновения среди всех возможных артрозов в опорно-двигательном аппарате он занимает первую позицию. Характеризуется распространенный недуг разрушением суставного хряща, вследствие чего костное соединение колена деформируется и утрачивает функции подвижности. Поскольку на данный отдел приходится весомая доля нагрузки, патогенез, который возник в его структурах, активно прогрессирует. Качество жизни пациента существенно страдает, нередко деструктивный очаг приводит к инвалидности.
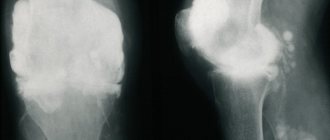
Именно так выглядит заболевание на рентген-снимке. Стрелками указана зона разрушения хрящевой ткани.
Как известно, у любого заболевания есть свои причины, которые дали благоприятную почву для его развития. И гонартрозные процессы, как правило, тоже на ровном месте не развиваются, им практически всегда предшествуют определенные факторы. Однако в такую категорию не входит очень редкий вид патологии – идиопатический гонартроз. Какой фактор-провокатор его «запускает», до сих пор остается загадкой для науки. Распространенным причинам, симптоматическим признакам и многим другим важным аспектам, касающимся в целом гонартроза, будет посвящена наша статья.
Признаки и причины заболевания
Замечали ли вы у себя при совершении движений нехарактерные звуки в виде щелчка, поскрипывания или хруста в колене? А может быть, нога в данном отделе вдруг после простой прогулки или сразу после сна начинала беспокоить болезненными признаками и/или скованностью? А спустя некоторое время, они сами по себе проходили: в первом случае – после отдыха, во втором – чрез 30-60 минут, когда конечности размялись? А ведь мы неспроста все это спрашиваем, поскольку именно эти симптомы с большой долей вероятности могут указывать на гонартроз, в лучшем случае 1-2 стадии.
Самый главный симптом проблем с опорно-двигательным аппаратом это боль. Пока не болит, никто не беспокоится.
Важно! Если не обратить внимания на проблему вовремя, патологический очаг достигнет необратимой фазы (3-4 ст.), и консервативная терапия уже не понадобится, придется оперироваться. Нередко операция требуется уже на 2 стадии, в основном при патологии ревматоидного генеза.
Итак, если вы дали утвердительный ответ, хотя бы на один вопрос, не откладывайте с визитом к врачу-ортопеду и незамедлительно проходите все необходимые обследования. После доскональной диагностики вам будет в индивидуальном порядке назначено наиболее эффективное лечение, соответствующее диагнозу. Чтобы поставить диагноз, обычно достаточно сделать рентгенографию и проверить биомеханические способности коленной области. Оценка двигательного потенциала осуществляется путем выполнения определенных движений конечностью при помощи специалиста и самим пациентом.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Диагностика
При возникновении симптомов, сходных с проявлениями гонартроза, следует обратиться к травматологу-ортопеду. Врач проведет опрос пациента, выяснит условия его труда и образа жизни, уточнит, были ли травмы колена и т. д. После этого врач обязательно выполнит осмотр и оценит биомеханические способности коленного сустава, попросив больного сделать определенные движения или самостоятельно проведя ряд тестов. Для окончательного подтверждения диагноза и уточнения стадии развития гонартроза назначается рентген или КТ коленного сустава.
Но на ранних стадиях развития гонартроза рентгенологическое обследование не представляет полного комплекса данных об имеющихся изменениях. В таких ситуациях наиболее целесообразно выполнение артроскопии, так как этот метод позволяет с высокой точностью идентифицировать дегенеративно-дистрофические изменения в коленном суставе.
Артроскопия – инвазивная диагностическая процедура, подразумевающая введение специального эндоскопического оборудования в сустав через микроразрез.
Также может назначаться выполнение МРТ коленного сустава. Именно этот метод позволяет с 85% точностью обнаружить произошедшие изменения в хрящевых и мягкотканых анатомических структурах. УЗИ подобными возможностями не обладает.
Основные симптомы
Вернемся к клиническим симптомам. Чем старше болезнь, тем они сильнее будут выражены. Итак, заболевание проявляется:
- хрустом в суставе и другими звуками (скрип, щелканье и пр.) в момент совершения определенного движения (для последней стадии звуки нехарактерны);
- болезненным синдромом различного характера и окраски с передней и/или задней стороны колена при движении;
- болью в покое, что свидетельствует о запущенности медицинской проблемы;
- мышечной слабостью, тугоподвижностью больного отдела, невозможностью правильно двигать суставом, ограничением диапазона движений;
- парестезиями в виде онемения, покалывания и пр. нарушениями чувствительности;
- увеличением размеров сочленения, что при тяжелом патогенезе можно увидеть визуально, пораженное колено объемнее здорового;
- периодическим заклиниванием (блокадой) коленного сустава с одновременным чувством резкой боли, что объясняется попаданием некротизированного фрагмента хряща в пространство между сочленовными поверхностями;
- неустойчивостью ноги (потерей опороспособности), в связи с этим у пациента случаются частые вывихи и подвывихи.
Интересная особенность, пока боли нет, мы не обращаем внимание на ступеньки. Но когда приходит боль, мы понимаем, что в день преодолеваем огромное количество ступеней.
К начальным признакам гонартроза в первую очередь относят утреннюю скованность и несильную боль, которые проходят сразу после того, как человек нормально расходится. Дополнительно на раннем этапе может наблюдаться слабость в ногах, пощелкивание в колене.
Болевой симптом, двигательные расстройства не всегда тревожат в начале болезни или имеют слабовыраженный характер, что зачастую мешает человеку вовремя обратить внимание на проблему и прийти в больницу. Как показывает практика, зачастую дело уже приходится иметь со 2 степенью тяжести и выше.
Рентгенологическое исследование
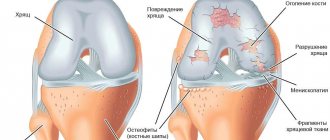
Рентгенографическая диагностика является наиболее информативной при диагностировании артроза колена 2 стадии. На полученном рентгеновском снимке можно рассмотреть:
- как сузилась суставная щель;
- увидеть множественные костные наросты (остеофиты);
- увидеть деформацию костной ткани сустава в виде появления кистозных формирований или признаков, свойственных субхондральному остеосклерозу.
Благодаря рентгенографическому исследованию чаще всего удается определить причину возникновения проблемы, к примеру, неверное сращивание связочной и сухожильной ткани.
Факторы-провокаторы патологии
Если общий статус здоровья у человека хороший, он ведет правильный образ жизни, обычно его суставы хорошо функционируют и не тревожат изо дня в день по поводу и без него болезненными ощущениями, даже в пожилом возрасте. В противном случае, могут зародиться дегенеративные изменения, которые начнут агрессивно уничтожать важные суставные компоненты, обеспечивающие двигательные, опорные и амортизационные функции нижних конечностей, совершенно любом возрасте.
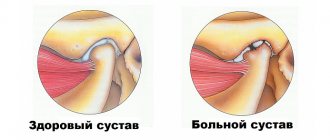
Это реальное фото поверхности коленного сустава при гонартрозе. Обратите внимание на повреждения, которых быть не должно, хрящ должен быть гладким как стекло.
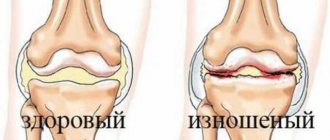
Именно прогрессирующие деструктивные процессы в коленном суставе в медицине принято называть гонартрозом. Он ведет к гибели гиалинового хряща, который покрывает все поверхности сочленовных костей, а по мере его истончения и разволокнения к обнажению и деформации последних и, как следствие, к предельному снижению качества жизни.
Вид астроскопа на разрушенную хрящевую поверхность в полости сустава..
Артрозный патогенез чаще бывает вторичным, то есть когда он становится следствием определенных патологий, травм, повышенных физических нагрузок и пр. Анатомо-функциональные изменения преимущественно, как мы выяснили, развиваются и усложняются в силу разных негативных факторов. Среди них можно выделить наиболее распространенные, это:
- врожденные аномалии суставов конечностей (укорочение одной из ног, дисплазии, О-образные и Х-образные деформации голени и пр.);
- посттравматические последствия (осложнения ушибов, переломов, вывихов, растяжений связок и т. д.);
- гипермобильность сустава (ГМС);
- ревматодный артрит, системная красная волчанка, подагра и псевдоподагра;
- локальные хронические инфекции и воспаления;
- ожирение и болезни нарушенного обмена веществ;
- эндокринные недуги, особенно сахарный диабет и гипотиреоз;
- нарушения гормонального фона в период менопаузы;
- чрезмерные физические нагрузки, приходящиеся на нижние конечности;
- дефицит физической активности, гиподинамия;
- постоянная перегрузка ног, связанная с профессиональной деятельностью (спорт, поднятие тяжестей и пр.);
- длительное сидение в неправильных позах, например, с поджатыми под себя ногами;
- сосудистые патологии конечностей, переохлаждение.
К слову сказать, возрастные физиологические изменения в костях, хрящах, мышцах по мере старения организма происходят у всех. Данные компоненты с течением времени изнашиваются, становятся слабее, менее гибкими и эластичными. Это не парадокс, а естественное явление, предусмотренное природой, которое берет начало примерно с того периода, когда человек перешагнул сорокалетний рубеж. В норме оно развивается в очень медленном темпе, поэтому ничего глобально страшного с суставами не происходит. Но есть одно «но». Если износ биологических тканей существенно доминирует над процессами метаболизма и клеточного питания, что наблюдается при выше перечисленных факторах, сустав начинает прогрессивно повреждаться.
Спровоцировать заболевание достаточно даже, начав резко, без подготовки заниматься физкультурой, чего раньше вы никогда не делали. Часто, в погоне за здоровьем, пожилой контингент людей решается в корне изменить свой образ жизни, к примеру, начать бегать по утрам. Неподготовленные коленные суставы, которые к тому же, как мы отмечали, в силу возраста имеют некоторые отклонения, легко травмируются, на их структурах и близлежащих участках появляются микроразрывы. Такая травматизация на микроуровне, тем более у людей пенсионных лет, влечет за собой развитие гонартроза, не говоря уже о более серьезных травмах.
Чаще всего страдают коленные и тазобедренные суставы. На снимке изображена динамика разрушений слева-направо, от полного отсутствия заболевания и до последней стадии.
Недуг способен развиться не только у старшего поколения (после 40 лет и более), но и у молодых людей 25-40 лет. Периоды зрелого и пожилого возраста, безусловно, предоставляют больше шансов непростой патологии, потому как природные элементы сустава уже не такие крепкие, как были ранее. Кроме того, женщины имеют большую предрасположенность к патоморфологическим явлениям в суставе, что объясняется в основном гормональными особенностями женского организма.
Патогенез
Патология развивается в течение достаточно продолжительного периода времени. Весь процесс можно определить в такую последовательность:
- Появление причин нарушения естественных обменных процессов провоцирует разрушение хрящевой ткани.
- Деструктивные процессы разрушают структуру волокон, отвечающих за амортизирующее действие. Постепенно снижается не только эластичность тканей, но еще и устойчивость сустава.
- В связи с постоянной повышенной нагрузкой на суставную оболочку, возникает воспалительный процесс, обуславливающий снижение подвижности.
Принципы лечения
В тот момент, когда суставные поверхности претерпели еще не фатальные изменения, а лишь незначительные дегенерации, применяется консервативное лечение. Оно базируется на следующих принципах:
- занятия лечебной физкультурой без абсолютной вертикальной нагрузки – врач назначит правильный (!) комплекс тренировок, который позволит улучшить обменные процессы в сочленении и даст возможность остановить патологическую прогрессию;
- похудение при помощи диеты – снизить массу тела очень важно людям с избыточным весом и ожирением, потому как лишние килограммы давят на сустав, затрудняя его нормальную работу;
- исключение физических нагрузок, при которых костное соединение функционирует в усиленном ударном режиме (бег, командные виды спорта, прыжки и пр.);
- использование нестероидных противовоспалительных препаратов для снятия болезненных ощущений и отечности (Ибупрофен, Диклофенак, Вольтарен, Индометацин и др.);
- применение препаратов для стимуляции выработки синовиальной жидкости и подпитки костно-хрящевых компонентов полезными веществами (хондропротекторы, гиалуроновая кислота);
- ношение специальных ортезных приспособлений, ортопедической обуви;
- назначение физиотерапевтических процедур (криотерапия, аппликации озокеритом и парафином, УВЧ, ультразвук, фонофорез и т.д.).
Не существует статистики подтверждающей, что у полных людей проблемы с суставами возникают чаще. Но здравый смысл никто не отменял, есть большая разница, когда на колени приходится 65 кг. или 110…
Если заболевание характеризуется тяжелым течением или консервативный подход не дает положительной динамики, возникает необходимость в проведении операции. Сегодня хирурги-ортопеды проводят уникальные вмешательства (2-4 ст.), при которых больной коленный сустав или его отдельная часть меняется на эндопротез, биосовместимый искусственный аналог биологического сочленения. Мы предлагаем ознакомиться с нашими видео и фото, которые как нельзя лучше демонстрируют особенности процедуры и ее преимущества.
Внимание! Вылечиться от данного недуга консервативно невозможно. Серьезные деструкции нельзя исправить ни популярными внутрисуставными инъекциями, ни даже трансплантацией стволовых клеток. Поэтому не надейтесь, что новомодные миниинвазивные и неинвазивные методики волшебным образом помогут восстановить поврежденный гиалиновый хрящ, который в силу физиологических особенностей не способен к регенерации. Альтернативная и официальная консервативная медицина может только притормозить неблагоприятный патогенез, да и то в основном только на ранней фазе его развития.
Эндопротезирование – единственный ортопедический метод, позволяющий избавить пациента от адских болей и нетрудоспособности, вызванных гонартрозом. Альтернативы ему в настоящий момент не существует! Замена коленного сустава долговечным имплантатом осуществляется в хирургическом отделении ортопедии при стационаре специализированной клиники. Заострим внимание: чтобы достичь максимально полного восстановления после протезирования колена, следует обязательно пройти специальный курс реабилитационной лечебной программы.
При корректно проведенной имплантационной хирургии и безупречной реабилитации (она длится в среднем 3-4 месяца) человек возвращается к полноценной жизни. Конечно, ему нужно будет придерживаться несложных правил, чтобы новый коленный сустав без проблем функционировал на протяжении минимум 15 лет. Что самое примечательное, 15 лет – это не предел. Современные эндопротезные конструкции колена, как показывают клинические наблюдения за пациентами, прошедшими данную операцию, в большинстве случаев служат 20-25 лет.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Профилактика
Профилактика гонартроза коленного сустава сводится к следующим мероприятиям:
- Исключению/минимизации тяжелых физических перегрузок коленного сустава (спортивных, бытовых, профессиональных).
- Избеганию травм коленного сустава/постоянной микротравматизации.
- Контролю массы тела и диетическому питанию в случаях превышения физиологической нормы.
- Адекватной возрасту/состоянию организма физической нагрузке на суставы.
- Ношение специальной обуви/на низком каблуке, для разгрузки сустава — хождение с тростью.
- Регулярное ношение (по назначению врача) наколенников/ортезов.
Код в МКБ
Согласно международной классификации болезней (МКБ-10), такому заболеванию, как гонартроз, присвоен код от М17.0 до М17.9. Что это за нормативная база и зачем она нужна? МКБ – это один из самых главных документов в мировом масштабе, разработанный Всемирной организацией здравоохранения для решения глобальных аспектов в сфере медицины. В документ, включающий 3 тома, внесены все известные диагнозы, каждый из которых числится под определенным кодом МКБ.
Эмблема всемирной организации здравоохранения.
Код состоит из одной буквы (класс болезни) и трех цифр (первые 2 цифры – это конкретное заболевание из указанного класса, а после точки следует еще одна цифра, обозначающая его конкретную разновидность и особенности болезни). Этим упорядоченным классификатором, включающим более 12 тыс. недугов, пользуются врачи-специалисты всех стран, что позволяет им ориентироваться на единые стандарты при постановке диагноза, использовать официально введенные нормативы оказания медпомощи пациенту, вести медицинскую статистику заболеваемости и др.
В общих чертах с кодом разобрались, но для некоторых еще, возможно, непонятно, почему после аббревиатуры МКБ идет число 10. Объясним, данное значение обозначает 10-й пересмотр болезней, то есть использование в настоящий момент документа десятой версии (1990 г.) со дня его первого выпуска (1983 г.).
А теперь расшифруем код МКБ, непосредственно относящийся к нашему заболеванию:
- латинская буква «М» обозначает болезни костно-мышечной системы и соединительной ткани;
- цифра «17» – гонартроз, или артроз коленного сустава;
- цифра, идущая после «17», указывается из числового диапазона 0-9, она означает вторичный или первичный вид патологии, двусторонней или односторонней локализации, посттравматической природы происхождения или нет.
Обычно у пациентов обнаруживается вторичного типа заболевание (чаще посттравматическое) с односторонним поражением (очаг концентрируется на одном колене). Для такого диагноза код будет М17.3. А, к примеру, для посттравматического гонартроза с двухсторонней локализацией (2 колена), болезнь записывается как М17.2. Первичные артрозы коленного сустава – это М17.0 и М17.1. Скажем так, изучать коды МКБ ни к чему, разве что, если в медицинской карте врач «зашифровал» вот таким способом диагноз, а вам очень хочется докопаться до истины и узнать трактовку таинственных обозначений.
Медицинский классификатор болезней в первую очередь создан для работников медицины и здравоохранения для диагностических и лечебных целей, ведения статистического учета и использования кодов в официальной документации (в свидетельствах об инвалидности, льготных справках и т. п.).
Гимнастика Евдокименко
Гимнастический комплекс доктора Павла Евдокименко был разработан для выполнения пациентами во время ремиссии. Когда начинается обострение патологии, выполнять эти упражнения запрещено.
Доктором Евдокименко было разработано много всевозможных упражнений, однако для одного занятия потребуется максимум 10 из них. Тренироваться необходимо каждый день в течение получаса.
Рассмотрим несколько упражнений из гимнастического комплекса Евдокименко:
- Ложимся на спину, поднимаем нижнюю конечность на 10 см от поверхности пола и фиксируем её в этом положении на пару минут.
- Садимся на стул, спину держим ровно, по очереди выпрямляем и поднимаем сначала одну, а потом другую ногу. Удерживаем их в таком положении в течение 40-50 минут.
- Становимся возле стула, поворачиваемся к нему лицом и опираемся о спинку. Поднимаемся на носочки и задерживаемся в таком положении на 3-5 секунд.
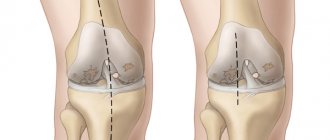
Стадии двухстороннего поражения
Как мы уже выяснили, патологическая резорбция тканей коленного сустава может происходить как исключительно в одной нижней конечности, так и одновременно в двух ногах. Одновременное поражение правого и левого сочленения принято называть двусторонним деформирующим артрозом. Не сложно понять, что когда болезнью охвачено оба сустава, патология протекает сложнее и переносится тяжелее, при этом угрожает утратой локомоторно-опорных функций сразу двух конечностей
Оба коленных сустава разрушены практически симметрично.
Подобный патогенез иногда принадлежит к идиопатической, или первичной форме гонартроза. Другими словами, заболевание появилось без видимых на то причин, что происходит не так уж и часто. Зачастую он имеет посттравматическую природу происхождения. Это говорит о том, что дегенеративно-дистрофический процесс вызван некогда перенесенными травмами коленей, которые в свое время были вылечены неправильно, не до конца или вовсе не лечились. Не менее часто ему способствуют врожденные патологии опорно-двигательной системы (искривление скелетных составляющих, генетические дефекты мышечно-связочных элементов, врожденная неполноценность сустава и пр.). Очередным распространенным следствием нарушений выступают некоторые заболевания, в особенности ревматоидный артрит и сахарный диабет.
Полезно знать! Артроз колена требует грамотной дифференциальной диагностики. Для назначения лечебных мероприятий, которые помогут посодействовать улучшению качества жизни, необходимо верно поставить диагноз и безошибочно определить первопричину патологии. А это сугубо в компетенции ортопеда-травматолога. Самостоятельно узнать, действительно ли проблема кроется именно в гонартрозе, нельзя. К тому же, существует масса двигательных расстройств, например, болезнь Паркинсона, которую можно вполне принять за артроз. Таким образом, вы можете ошибиться и запустить опаснейшее нейродегенеративное заболевание головного мозга. Поэтому пройдите, если вы этого еще не делали, качественную диагностику, и никогда не назначайте себе самовольно лечение!
Стадии гонартроза коленного сустава, от полного отсутствия до полного разрушения.
Как и левосторонний или правосторонний остеоартроз, двухсторонний недуг протекает в несколько стадий, при этом клиническая картина далеко не всегда одинаково выражена на правой и левой конечностях. Проще говоря, один из суставов страдает от необратимых видоизменений в большем объеме, чем другой. Рассмотрим, что происходит с крупным и сложноустроенным суставом на каждой из стадий, и как это влияет на человека. Отметим, что ниже представленная характеристика является универсальной, поэтому применима так же при лево- и правостороннем типе, а не только двустороннем артрозе. В статье будет освещена европейская классификация стадий по Келгрену.
Начальная стадия (1 ст.)
Болезненный синдром выражен не сильно или отсутствует. Могу наблюдаться легкие признаки нарушенной подвижности, по большей мере по утрам и после продолжительной физической активности. По краям суставных поверхностей при рентгенографии выявляются мелкие остеофиты (костные разрастания), в периферическом отделе суставных костей – несущественных размеров кисты и несильно выраженный остеосклероз. Щель между суставными поверхностями имеет незначительное сужение либо не изменена. На данном этапе консервативные методы обещают благоприятный прогноз на предупреждение прогрессирования болезни.
Вторая степень
На втором этапе перечисленные выше рентгенографические признаки становятся более отчетливым, а именно: хорошо визуализируются грубые краевые шипы и кистозные образования, остеосклероз резко выражен, на рентгенограмме отчетливо видно, что щелевой промежуток между костными единицами значительно сократился, а конгруэнтность сустава искажена. Болевые ощущения во 2-ой фазе уже не спутаешь с простой усталостью, они возникают намного чаще и проявляются интенсивнее. Человек замечает тенденцию их появления: боли связаны в частности с ходьбой, поднятием и спуском по ступенькам, с вынужденным длительным стоянием. Наиболее нарушена сгибательная функция, человек начинает прихрамывать. Чтобы помочь пациенту, специалисты уже на этой стадии нередко прибегают к методам хирургического вмешательства, поскольку безоперационные тактики подчас отказываются «работать», и болезнь прогрессирует.
Третья стадия
Боли становятся упорными и практически постоянными, хромота прогрессирует, мышцы серьезно атрофированы. Больной без использования поддерживающих приспособлений обойтись уже не в состоянии. Третья степень тяжести провоцирует искривление ног, чаще варусную деформацию, когда конечности приобретают О-образную форму, как говорится по-простому, «ноги колесом». При этом межсуставная щель критически сужена, «живых» зон хряща практически нет, остеофиты массивных размеров. Оголенные суставные поверхности костей соприкасаются друг с другом, каждое движение сопровождается их сильным трением. Часто нежизнеспособные ткани и патологические костные образования откалываются и попадают в полость сочленения, чем обуславливают жутки боли и суставные блокады. На этой фазе неизбежно нужна операция по замене коленного сустава. В противном случае – пожизненная инвалидность с мучительными физическими страданиями.
Четвертый этап
Это конечная точка, которая характеризуется окончательной утратой сустава – полной гибелью всех его функциональных структур. То есть, гиалиновый хрящ стерт, суставной щели нет, костные эпифизы ужасно деформированы. Охарактеризовать данную стадию можно двумя словами – адские боли, погасить которые не в состоянии даже мощные обезболивающие медикаменты. Касаемо двигательного потенциала проблемной конечности, можно сказать следующее: присутствует стойкая сгибательно-разгибательная контрактура, максимально возможная потеря опороустойчивости, координации и способности к передвижению. Больной по большей мере прикован к инвалидной коляске, в лучшем случае он двигается при помощи ходунков или костылей.
4-я степень гонартроза последняя справа. Заметна выраженная деформация сустава и оси берцовой кости.
Хочется отметить, что запущенная патология отрицательным образом сказывается вдобавок на позвоночной системе и костно-мышечном каркасе в целом. Поэтому не удивительно, когда пациент жалуется на то, что помимо невыносимых мучений в ногах, у него заболела поясница или другой отдел позвоночника. На завершающей стадии дегенеративных процессов, поскольку ярко выраженный болевой синдром «не отпускает» ни днем, ни ночью, в экстренном порядке показано тотальное двусторонее эндопротезирование.
Постановка диагноза основывается на оценке жалоб больного, его индивидуальных данных (профессиональная деятельность, сопутствующие и перенесенные заболевания, уровень ежедневной физической активности и пр.), а также на информации, которую врач-ортропед получает при осмотре, после инструментальной и лабораторной диагностики.
Диета
Диета при гонартрозе коленного сустава
- Эффективность: лечебный эффект
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю
Одним из важнейших факторов, замедляющих развитие дегенеративно-дистрофических процессов в хрящевой ткани суставов является лечебное питание, что в комплексе с медикаментозным лечением, физиопроцедурами, ЛФК, ортопедическим режимом, лечебным массажем и санаторно-курортным лечением позволяет улучшить качество жизни пациента. Диета при гонартрозе направлена преимущественно на коррекцию метаболических процессов, регуляцию массы тела/борьбу с ожирением, предупреждение патологических изменений в гиалиновом хряще коленных суставов, купирование воспалительного процесса и нормализацию суставных соединительнотканных структур. Лечебное питание строится на таких принципах как:
- Физиологическая полноценность и сбалансированность рациона питания с повышенным содержанием минералов/витаминов. Для больных с нормальным весом тела энергетическая ценность рациона питания не должна превышать средние показатели суточных энергозатрат.
- Из рациона питания должны быть исключены любые рыбные/мясные бульоны, содержащие экстрактивные вещества, тугоплавкие жиры, жирные сорта мяса, копчености (ветчина/бекон), мясные/рыбные полуфабрикаты или консервы, содержащих различного рода пищевые добавки в виде консервантов, усилителей вкуса и красителей, сало.
- Ограничение до 5-8 г/сутки соли и соленных продуктов.
- Введение 1-2 разгрузочных дня/неделю в виде творожного разгрузочного дня (350-400 г творога и 500 грамм молока на 3-4 приема); фруктово-овощной разгрузочный день (1,5 кг фруктов/овощей с отваром шиповника); кефирный разгрузочный день (1,5- 2 л кефира).
За основу питания при гонартрозе должен быть взят рацион питания, обогащенный витаминами/микроэлементами — нежирные сорта морской/речной рыбы, морепродукты, диетическое мясо, нежирный творог, субпродукты, куриные яйца, сливочное масло, крупы, овощи/фрукты, несолёный сыр, цельнозерновые сорта хлеба, орехи, низкожирные кисломолочные продукты, растительные масла первого отжима.
Для поддержания хрящевой ткани суставов необходимо включать в рацион питания продукты, содержащие мукополисахариды, являющиеся по своей природе натуральными хондропротекторами (красная рыба, хрящи, куриные/свиные ноги, куриное мясо, твердые сорта сыра, желатин) из которых рекомендуется готовить заливную рыбу, студни, фруктовые желе/кисели. Эти продукты при частом/длительном приеме нормализуют структуру хрящевой ткани, способствуют ускорению процессов ее синтеза, замедляют дегенеративно-дистрофические процессы и нормализуют функцию суставов.
При ожирении/массе тела, превышающей норму калорийность рациона питания, должна быть редуцирована в пределах 500-600 ккал и не превышать в среднем показателя 1800-2000 ккал/сутки, что позволяет добиться постепенного снижения массы тела. Ограничению прежде всего подлежат простые углеводы до 250-300 г и тугоплавкие животные жиры до 60 г, а содержание белка должно соответствовать физиологической норме.
Ограничивается употребление белого хлеба, выпечки, сахара, кондитерских изделий, сладостей, кремсодержащих продуктов, меда, шоколада, фастфуда, жирных сортов мяса, майонеза, молочных продуктов с высоким содержанием жира (сливки/ сметана), мясо утки/гуся, копчёности, животные/кулинарные жиры. Запрещается употреблять соленые продукты (консервы, соленья, консервация), крахмалсодержащие продукты, какао, крепкий черный чай, кофе, приправы/специи, усиливающие аппетит — кетчуп, уксус, чеснок, перец черный молотый, хрен, горчица, лук репчатый. Исключению подлежат и все жаренные продукты. Питание дробное. Ограничению подлежат сладкие газированные/алкогольсодержащие напитки.
Последствия нелечения заболевания
Последствия заболевания могут быть самыми печальными. И речь здесь идет не просто о тех стандартных нарушениях (разрушения и деформации колена), которые возникают на каждом из этапов. С ними, думаем, все ясно: если своевременно не приступить к грамотной терапии, неутешительный исход предопределен – инвалидизация пациента, которая может наступить достаточно быстро. Но мы хотели бы сказать несколько слов о потенциальной опасности заболевания для других сегментов опорно-двигательного аппарата, в частности для позвоночного столба и других суставов.
Как мы уже говорили выше, беда проблем с суставами в том, что если нарушается работа одного отдела, то сразу вовлекаются в разрушительные процессы и другие участки, в первую очередь позвоночник.
Гонартроз, в 75 % случаев он поражает медиальный (внутренний) отдел колена, является настоящим агрессором еще и для вашего позвоночника – одного из самых главных и значимых в организме сегментов. Заболевание создает дополнительную нагрузку на позвонковые элементы, поскольку не дает нормально передвигаться без приспособительных поз. Так, при запущенных формах к нему с большой долей вероятности могут присоединиться следующие серьезнейшие проблемы:
- радикулит;
- искривление позвоночной оси;
- стеноз межпозвоночного канала;
- межпозвоночные грыжи;
- остеохондроз;
- нестабильность позвонков.
Более того, перечисленные недуги в дальнейшем могут спровоцировать уже свои негативные последствия. И вполне вероятно, что вместе с протезированием коленного сустава вам вдобавок будет назначено (до или после основной операции) еще определенное оперативное вмешательство, но уже на позвоночнике. Суть проблемы, уверены, все уяснили. Кстати, то же самое касается и других суставов, чаще конечностей. Они, ввиду недееспособности колена, выступают в роли компенсаторов его функций, принимая на себя чересчур высокие нагрузки, что чревато их скоротечным износом и, как следствие, таким же артрозом в скором будущем.
К счастью синовит успешно лечится, в отличии от гонартроза.
Нельзя параллельно не рассказать, что порой на фоне гонартроза появляется синовит – воспалительный процесс, поразивший синовиальную оболочку коленного сочленения. В результате синовита в суставной полости скапливаются большие объемы суставной жидкости (синовии), которая застаивается и в буквальном смысле давит на сустав, распирает его со всех сторон, из-за чего зона колена заметно распухает, может появиться местная гиперемия и гипертермия кожных покровов, подняться общая температура тела. Кроме того, излишки жидкости способны вытечь в подколенную область, вследствие чего возникнет подколенная грыжа (киста Бейкера).
Таким образом, основная патология плюс ее осложнения в виде указанных болезней в комплексе будут предельно отягощать и без того неудовлетворительную клиническую картину. Мы привели только несколько примеров последствий из многочисленного списка. Пугать остальными осложнениями не будем, вы сами должны понимать о серьезности вашей проблемы и относится к ней со всей долей ответственности. В конце концов, на кону ваша физическая состоятельность, что самое ценное в жизни.
Изучайте как можно больше информаци и посещайте только компетентных специалистов.
Помните, восстановление биомеханики ног – непростой процесс, часто требующий высокотехнологичной хирургии, а затем 3-4-месячной реабилитации. Поэтому обращайтесь своевременно за медицинской помощью к профессиональным специалистам, только они смогут диагностировать любые формы основной патологии и связанные с ними осложнения, после чего разработать наиболее эффективный алгоритм лечебных мероприятий.
Прогноз
При гонартрозе прогноз определяется стадией патологического процесса и адекватностью/своевременностью проводимой терапии. При гонартрозе 1 степени при соблюдении рекомендаций врача патологический процесс можно замедлить и прогноз в целом благоприятный. В то время как при выраженных деструктивных изменениях консервативное лечение малоэффективно и третья стадия гонартроза является причиной потери трудоспособности/инвалидизации. Таким пациентам показаны хирургическое лечение, в том числе эндопротезирование коленного сустава.
Гонартроз и армия
Многие молодые пациенты мужского пола задаются вопросом: призывают ли в армию с такой сложной патологией? Чтобы внести ясность, предлагаем прочитать информацию, которую мы специально подготовили для вас. Итак, в первую очередь ваша армейская годность будет оцениваться:
- тяжестью клинических симптомов заболевания;
- степенью деформаций;
- наличием сопутствующих патологий (системных патологий, врожденных аномалий костно-мышечного аппарата, плоскостопия, кифоза и сколиоза позвоночника и т.д.).
Пригодность стать новобранцем определяется военно-врачебной медкомиссией в индивидуальном порядке на основании рентгенологических снимков сустава, личной истории болезней и показателей лабораторных тестов. Однозначно сказать, освободят ли вас от службы или нет, невозможно, не видя ваших результатов обследований. Однако вы можете воспользоваться информацией из нормативных документов, куда внесены диагнозы и их критерии, при которых допускается освобождение или отсрочка от службы в армии. Артроз колена регламентирован ст. 65, где перечислены возможные варианты, которые допускают освобождение от армии:
- 2 стадия, при которой имеются остеофиты размерами больше 1 мм, суставная щель сужена в 2 и более раза от нормальных значений, присутствует нарушенная конгруэнтность сустава и субхондральный остеосклероз. Служить молодой человек, скорее всего, не будет, хоть и в соответствующем документе ему ставят пометку «годен».
- 3-4 степень позволяет полностью рассчитывать на освобождение от воинской службы. Данный диагноз сопровождается сильными болями, при этом на рентгене четко прослеживаются крупные шипообразные разрастания, значительные костно-хрящевые деформации, полное или практически полное отсутствие суставной щели. По факту, человек инвалид, трудно сказать даже, где можно работать с таким приговором, что уж говорить об армии. Поэтому присваивается категория «Д» с примечанием «не годен».
Относительно 1 стадии недуга отметим, что она не дает оснований для освобождения от армии, призывнику только даются привилегии на смягчение условий прохождения службы.
Проведение внешнего осмотра
Изначально пациент должен быть осмотрен ортопедом. В процессе визуального осмотра врач определяет:
- огрубевшие контуры костной ткани;
- деформированный сустав;
- искривленную ось конечности.
При поперечном сдвигании коленная чашечка хрустит, может послышаться щелчок. Во время пальпационного осмотра доктор может обнаружить в районе щели коленного сустава и вокруг неё зоны, которые в процессе надавливания отвечают появлением болевых ощущений.
Чтобы оценить двигательную активность и мышечную силу, требуется проведение функциональных тестов.
Артроз колена 2 стадии нередко сопровождается синовитами (воспалительным процессом в синовиальных оболочках). Для этого состояния характерно возникновение отёчности в сочетании с гиперемией кожных покровов. Наблюдается сглаживание контуров колена, формирование округлого уплотнения. Если на него надавить, можно почувствовать, как в середине сустава перемещается жидкость. Это явление называется флюктуацией.
Чем отличается гонартроз от артроза?
С трактовки этих медицинских терминов, возможно, стоило начать статью. Но если вы внимательно ее читали, наверняка догадались, что принципиального отличия в понятиях этих двух наименований нет, кроме как в произношении и написании. От остеоартроза коленного сустава гонартроз тоже ничем не отличается. Сущность, особенности начального проявления и поздних периодов развития, профилактика и лечебные меры всех этих патологий равнозначны. Все они обозначают одной направленности дегенеративно-дистрофический патогенез, правда, с одной лишь разницей: диагноз «гонартроз» нельзя употреблять по отношению к другим костным соединениям. Почему?
Гонартроз, что означает дегенерацию и дистрофию суставного хряща именно коленного сочленения (перевод с греч. колено+артроз), дает информацию о конкретной локализации деформирующего артроза (остеоартроза), а именно в колене. А вот, к примеру, термин «коксартроз», который вам тоже неоднократно попадался на глаза при прочтении медицинских интернет-источников, обозначает так же деформирующий артроз, но уже тазобедренного сустава (бедро+артроз). Артроз и остеоартроз – это общие понятия, одновременно подходящие для любых суставов.
Когда обращаться к врачу?
Важно обратиться к врачу, если обнаружены первые признаки, свойственные артрозу колена:
- продолжительная и интенсивная боль, нарастающая при движениях;
- периодический хруст в области сустава;
- ограничения в двигательной активности;
- заметная деформация колена;
- отёчность
При указанных симптомах нужно в обязательном порядке посетить травматолога-ортопеда для проведения осмотра и прохождения соответствующих диагностических процедур и назначения терапии. Также с подобными жалобами можно обратиться к ревматологу или хирургу.
При отсутствии в ближайшей поликлинике врачей такой специализации рекомендуется обратиться к участковому терапевту – он сможет посоветовать, где предоставляется специализированная медицинская помощь подобного направления.
Самопомощь – способ улучшить качество жизни
Самопомощь оказывает огромное влияние на результат лечения гонартроза. Будьте активными в борьбе с болезнью: следите за собственным весом, постоянно будьте физически активны и употребляйте в еду здоровую пищу.
Классификация
Исходя из путей появления болезни, существует:
- первичный гонартроз – возникает сам по себе, зачастую носит характер двустороннего гонартроза;
- вторичный гонартроз колена – развивается на фоне травм или иных патологий коленного сустава, бывает двух видов: правосторонний гонартроз на правой ноге и левосторонний гонартроз на левой ноге.
От степени гонартроза зависит яркость выражения симптомов:
- 1 стадия – тупые боли, легкая отечность сустава, отсутствие деформации;
- 2 стадия – усиление симптоматики и болевого синдрома, наличие хруста, умеренная ограниченность движения и легкая деформация;
- 3 стадия – максимум клинической симптоматики, нарушение походки и сильные постоянные боли, ограниченная подвижность и видимая деформация сустава.
Содержание
- Определение болезни
- Механизмы развития
- Причины и факторы риска
- Симптомы заболевания
- Признаки прогрессирования болезни
- Виды и формы заболевания
- Стадии болезни
- Мнение эксперта
- Методы диагностики
- К какому врачу обращаться?
- Консервативные (нехирургические) методы
- Медикаментозная терапия
- Методы ортобиологии
- Физиотерапия
- Профилактика
- Хирургическая тактика
- Список литературы
- Наши методики
- Цены на услуги
- Почему обращаются к нам?
- Отзывы пациентов
- Записаться на приём
Анатомия коленного сустава
Коленный сустав состоит из двух поверхностей, которые формируются большеберцовой и бедренной костями. Спереди коленный сустав защищает надколенник, который двигается между мыщелками бедренной кости. Малоберцовая кость не участвует в формировании коленного сочленения и по сути своей не несет никакой функциональной нагрузки, за счет чего, ее зачастую используют для реконструкции других костных элементов в организме.
Все суставные поверхности: большеберцовой, бедренной костей и внутренняя поверхность надколенника выстланы гиалиновым хрящом, который по фактуре своей очень гладкий, имеет высокую степень прочности и упругости, толщина этой плотной и эластичной структуры достигает 5-6 мм. Хрящ берет на себя амортизацию во время двигательной активности, препятствует трению и смягчает удары.