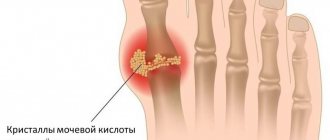
Теносиновит де Кервена – это болезненное воспаление сухожилий в области основания большого пальца кисти. В данный процесс вовлекаются сухожилия короткого разгибателя большого пальца и длинной мышцы, отводящей большой палец. Указанные мышцы расположены на дорсальной поверхности предплечья и переходят на латеральную сторону большого пальца через фиброзно-костный туннель, образованный шиловидным отростком лучевой кости и удерживателем разгибателей. Боль, которая является основной жалобой при данном заболевании, возникает при отведении большого пальца, хватательных движениях и ульнарной девиации кисти. Также могут присутствовать отек и уплотнение тканей.
Что такое тендовагинит де Кервена
Это суживающее воспаление 1-го канала тыльной связки запястья. Раньше заболевание называли «болезнь прачек», сегодня оно называется по имени швейцарского хирурга Фрица де Кервена (1895), который впервые описал его.
Сухожилия разгибателей запястья и пальцев проходят через шесть сухожильных каналов при переходе от тыльной стороны предплечья к тыльной стороне кисти. При этом речь идет об очень плотных структурах (фиброзная ткань). Сухожилия разгибателей лежат частично в желобках костей и стягиваются вместе поперечной связкой — удерживателем сухожилий разгибателей (Retinaculum extensorum), она обтягивает их как ремешок ручных часов (рис. 1).
1-ый канал тыльной связки запястья расположен над шиловидным отростком лучевой кости (Processus styloideus radii) проксимально к основанию большого пальца. Через 1-ый канал тыльной связки запястья проходят сухожилия длинной отводящей мышцы большого пальца (Musculus abductor pollicis longus, APL) и короткой разгибательной мышцы большого пальца (Musculus extensor pollicis brevis, EPB) (рис. 2).
APL-сухожилие часто неоднократно расщеплено в продольном направлении, оно отводит в сторону большой палец в седловидном суставе во время сокращения мышцы. EPB-сухожилие выпрямляет большой палец в основном суставе. Во многих случаях EPB-сухожилие проходит внутри 1-го канала тыльной связки запястья полностью или местами в своем отдельном канале. Поэтому при невнимательном оперативном вмешательстве может произойти неполное расщепление 1-го канала тыльной связки запястья.
Оба сухожилия (APL и EPB) помогают в отведении большого пальца далеко от остальной части руки и выпрямлении большого пальца для того, чтобы выполнять схватывающие и другие движения. Они также играют второстепенную роль в стабилизации и мобилизации запястья.
Тендовагинит де Кервена — болезненное воспаление сухожилий и их оболочек в 1-м канале тыльной связки запястья. Утолщение стенок сухожильного влагалища и, в зависимости от обстоятельств, утолщение ткани сухожилия ведут к сужению канала и к возникновению болезненного скольжения в нем вплоть до отчетливо ощутимого и слышимого скрипения/хруста. Следствием воспаления может быть также склеивание сухожилий и сухожильных влагалищ.
Клинически значимая анатомия
Клинически значимая анатомия
Короткий разгибатель большого пальца кисти
- Начало: ½ задней поверхности тела лучевой кости, межкостная перегородка предплечья.
- Прикрепление: основание проксимальной фаланги большого пальца кисти.
- Функции: лучезапястный сустав: лучевое отведение;
- большой палец: разгибание.
Длинная мышца, отводящая большой палец кисти
- Начало: задняя поверхность лучевой и локтевой костей, межкостная перегородка предплечья.
- Прикрепление: основание I пястной кости.
- Функции: лучезапястный сустав: лучевое отведение;
- большой палец: отведение.
Причины заболевания тендовагинитом де Кервена
Заболевание встречается в возрасте между 30 и 50 годами, у женщин в 8 раз чаще, чем у мужчин. Тендовагинит де Кервена может быть вызван изменением формы 1-го канала тыльной связки запястья (например, после близлежащих переломов лучевой кости ) или другими причинами, ведущими к опухоли или утолщению сухожилий или др. частей канала. Повторные травмы, перенапряжение или воспалительное заболевание — вот некоторые из причин, которые при определенной склонности (предрасположенности) могут вызвать эту болезнь, но в большинстве случаев причины ее выяснить не удается. Люди, выполняющие работу, требующую часто повторяющихся движений запястья из стороны в сторону с одновременной его стабилизацией (стучание молотком, бег с лыжными палками) могут быть предрасположены к тендовагиниту де Кервена.
Гистология
В наружных стенках каналов, образованных в результате слияния тыльной поперечной связки с синовиальной оболочкой, при нормальном гистологическом строении различают пять слоев. Внутренний состоит из эндотелия с однорядно или двухрядно расположенными плоскими или кубическими клетками с веретенообразными или овальными ядрами с нечеткими границами клеток. Во многих местах эндотелиальный слой расширяется, образуя лимфатические сосуды, регулирующие количество жидкости в сухожильных влагалищах. Под эндотелием заложен узкий рыхлый соединительнотканный слой с кровеносными сосудами и нервными волокнами. Соединительнотканный и эндотелиальный слои вместе образуют так называемую скользящую ткань Бизальского.
Кнаружи от скользящего слоя Бизальского находится средний соединительнотканный слой, который делится на две части: наружная часть имеет волокна, направленные поперечно к оси сухожилия, внутренняя состоит из соединительнотканных волокон, расположенных параллельно оси сухожилия. Наружная часть среднего слоя более широка, чем внутренняя. Самый наружный, т. е. пятый, слой представляет собой рыхлую соединительную ткань, в которой проходят сосуды и нервы. Таким образом, средний слой (третий и четвертый) вместе с пятым является тыльной поперечной связкой.
Изучение микроскопических препаратов, полученных из взятых при операциях кусочков измененных тканей, показывает преимущественно воспалительные изменения и только в небольшом числе случаев простое утолщение соединительной ткани без каких-либо воспалительных изменений.
При легком течении болезни де Кервена микроскопические изменения выражаются только в утолщении сухожильного влагалища, в чем принимает главное участие упругая соединительная ткань. В далеко зашедших случаях отмечается гибель эндотелия. Исчезающие упругие соединительнотканные пучки срединного слоя местами заменяются небольшими группами хрящевых клеток, которые располагаются рядами, следуя направлению соединительнотканных волокон. Утолщение захватывает преимущественно средний слой, который с развитием процесса постепенно погибает. Разрушение касается главным образом укрепляющей связки.
Признаки и симптомы при тендовагините де Кервена
Первые недомогания возникают в области 1-го канала тыльной связки запястья в зависимости от степени воспаления временно, периодически или по-ночам. Возможна передача боли в большой палец и в кисть по тыльно-лучевой стороне (область распространения поверхностной чувствительной ветви лучевого нерва), а также в предплечье по тыльно-лучевой стороне (прохождение поверхностной чувствительной ветви лучевого нерва). Боли могут усиливаться в зависимости от вида движения или нагрузки, прежде всего при крепкой хватке, щепотной хватке, вращательном движении. Над 1-ым каналом тыльной связки запястья образуется более или менее выраженная опухоль, вызывающая боль при надавливании или похлопывании. По сравнению с синдромом щелкающего пальца ладонной стороны руки (стенозирующий тендовагинит) можно редко наблюдать так называемый «dorsales snapping» (щелкание в тыльной стороне руки). Классический феномен — положительный Финкельштейн-тест: большой палец сильно прижимают к ладони, накрывают его сверху пальцами, образуя кулак; затем неожиданно, быстро и сильно наклоняют запястный сустав в локтевую сторону (сторону мизинца руки) (рис. 3); пациент ощущает очень сильную, иногда электризирующую боль в области 1-го канала тыльной связки запястья, передающуюся дистально дальше (см. выше). Одновременно часто можно ощутить и даже услышать хруст (щелчок) в 1-ом канале тыльной связки запястья.
Лечение тендовагинита де Кервена
- Консервативное:
- Избежание/уменьшение определенной, причиняющей боль деятельности
- Перерывы при определенной деятельности
- Иммобилизация с помощью гипсовой шины, охватывающей предплечье и большой палец
- Локальное приложение льда
- Противовоспалительные (аntiphlogistikum) медикаменты для снятия опухоли: в форме таблеток, шприцов или свечек (системное введение)
- в виде мази или крема (локально)
- в виде локальной инъекции (спорный метод, опасность повреждения сухожилий и нервов)
- Оперативное: Оперативное лечение неизбежно, если консервативное лечение не привело к успеху, пациент жалуется на сильные боли или клиническое обследование показало тяжелую форму тендовагинита де Кервена.
Физическая терапия
Друзья, 17 июля в Москве в рамках проекта #RehabTeam состоится семинар Анны Овсянниковой «Реабилитация кисти после перелома дистального отдела лучевой кости (перелом «луча в типичном месте»)». Узнать подробнее… Кроме того, 18 июля она проведет семинар «Реабилитация кисти после переломов пястных костей (перелом «боксера»)». Узнать подробнее…
Прикладывание льда/тепла
Тепло может помочь расслабить напряженные мышцы, а с помощью льда можно снизить воспаления футляра разгибателя.
Массаж
Массаж глубоких тканей в области возвышения большого пальца может также помочь расслабить напряженные мышцы, что приведет к снижению боли.
Стречинг
Расслабить зажатые мышцы возвышения большого пальца можно в том числе с помощью растяжки. Этому способствует экстензия и абдукция большого пальца.
Увеличение силы
- Экстензия пальцев с сопротивлением.
- Положение ладони вверх – экстензия и абдукция большого пальца.
- Большой палец вверх — экстензия и абдукция большого пальца.
- Радиальная девиация с сопротивлением.
- Большой палец вверх – супинация с сопротивлением.
- Большой палец вверх – противопоставление большого пальца с сопротивлением.
Увеличение амплитуды движений
Как уже было сказано выше, растяжка может помочь увеличить объем движения. Прикладывание льда/тепла помогает расслабить зажатые мышцы, что также ведет к увеличению амплитуды.
Снижение отека
Следующие меры могут помочь снизить отек:
- Шинирование большого пальца.
- Инъекции кортикостероидов.
- НПВС.
- Холод/тепло.
- Массаж.
- Стречинг.
Подготовка к операции:
- Обескровливание: Операцию проводят на обескровленной руке, чтобы гарантировать оптимальные условия видимости и ограничить опасность повреждения важных структур (нервов, кровеносных сосудов, сухожилий). Оперируемую руку оборачивают резиновым бинтом и на время операции пережимают в плече манжетой под давлением.
- Дезинфекция кожи и покрытие стерильной тканью: Чтобы избежать инфекции, кожу дезинфицируют, а поле операции покрывают стерильной тканью.
- Увеличительные очки: Операцию проводят с помощью увеличительных очков, помогающих хорошо различать и тем самым оберегать важные функциональные структуры руки.
Список источников
- Болезни щитовидной железы. Под ред. Л.И. Бравермана. Москва. Медицина, 2000 г. С. 173-193.
- Петунина H.А., Трухина Л.В. Болезни щитовидной железы. М.: ГЭОТАРМедиа, 2011. – С. 74-106.
- Дедов И.И., Мельниченко Г.А., Андреева В.Н. Рациональная фармакотерапия заболеваний эндокринной системы и нарушений обмена веществ. Руководство для практикующих врачей, М., 2006.
- Филатова С.В. Лечение болезней щитовидной железы традиционными и нетрадиционными способами. Рипол классик, Москва. — 2010.— 256 с.
Последовательность проведения операции:
- Кожный разрез (рис. 4)
- Препарация поверхностной чувствительной ветви лучевого нерва
- Препарация 1-го канала тыльной связки запястья
- Рассечение 1-го канала тыльной связки запястья и удаление краев с обоих сторон (рис. 5))
- В случае необходимости рассечение в канале перегородки между APL- и EPB-сухожилиями
- В случае необходимости удаление измененных воспалением тканей синовиальной оболочки
- Продергивание обоих сухожилий, устраняя при этом их возможные слипания друг с другом
- Сухожилия скользят свободно в канале
- Конечный контроль на невредимость поверхностных нервных ветвей
- Закрытие разреза наложением шва
- Стерильная давящая повязка
Патогенез
В ткани железы в ответ на внедрение вируса развивается гранулематозная инфильтрация гигантскими клетками. Образование гигантских клеток характерно для аутоиммунных процессов, а у части больных в крови появляются аутоантитела к щитовидной железе. Этот факт указывает на наличие вторичных аутоиммунных механизмов при данном заболевании. Внедрение вируса в клетку щитовидной железы сопровождается ее разрушением, при этом содержимое фолликула попадает в кровь и на фоне деструкции развивается тиреотоксикоз. В последующем происходит восстановление функции железы и временный тиреотоксикоз сменяется гипотиреозом и нормализацией функции (эутиреоидное состояние).
Послеоперационное лечение
- После операции пациент возвращается домой, его пальцы и прежде всего большой палец и запястье должны оставаться в движении, но не перетруждаться.
- 5-7-ой день после операции: первая смена повязки (может быть выполнена семейным врачом).
- 14-ый день после операции: смена повязки и снятие швов (могут быть выполнены семейным врачом).
- Через один день после снятия швов повязка больше не нужна. Начало проведения регулярных (3-4 раза в день) упражнений в холодной воде (при необходимости добавляют лед). Холод снимает опухоль и боль. Пациенты, которые не переносят холод, берут теплую воду.
- Через пять дней после снятия швов начинают лечение послеоперационного рубца. В рубец втирают 4-5 раз в день мазь календулы (или другие жирные мази), он смягчается, становится эластичным, менее болезненным и чувствительным. Также помогает похлопывание рубца, например, мягкой щеткой.
- Лечебная гимнастика и/или эрготерапия требуются редко, однако их сразу же назначают, если возникают трудности в движениях.
- Длительность нетрудоспособности пациента составляет, как правило, 2-3 недели.
Прогноз выздоровления
Как правило, при своевременном и грамотном лечении специалисты гарантируют положительную динамику. В случае реализации консервативных процедур рассчитывать на благоприятный прогноз удается в 50% ситуаций. После оперативного вмешательства удается добиться максимального положительного эффекта. Однако, если после хирургической манипуляции пациент продолжает перегружать кисть, может наблюдаться рецидив заболевания. Это говорит о необходимости изменения характера трудовой деятельности больного после завершения лечебных мероприятий.
Процесс заживания после операции
Боли после операции, как правило, минимальны и большинству пациентов не требуется болеутоляющих средств. Типичные болевые симптомы исчезают после операции, отдающиеся боли уходят после нескольких дней. В редких случаях ощущается трение в сухожилиях, которое полностью исчезает через несколько недель. Отрицательные ощущения в послеоперационном рубце в значительной степени исчезают после первых 6-8 недель, после 3-6 месяцев пациенты больше не жалуются на боль в рубце. Однако только после 12-ти месяцев можно сказать, что рубец полностью зажил.
© Др. Клаус Ловка
к началу страницы
Диета
Диета при заболевании щитовидной железы
- Эффективность: лечебный эффект через месяц
- Сроки: постоянно
- Стоимость продуктов: 1600-1700 рублей в неделю
Здоровое питание и активный образ жизни снижают риск вирусных инфекций и возникновения подострого тиреоидита. В питании больных должны присутствовать продукты, богатые омега-3 кислотами. Это льняное масло, рукола, спаржевая фасоль, морепродукты, рыба, семена льна и чиа, укроп, петрушка, кинза, фасоль, авокадо. Выбирая растительные масла, лучше остановиться на оливковом, кунжутном, льняном, грецкого ореха. Рыба и морепродукты, выросшие в природных условиях, содержат больше омега-3 кислот. Из мяса лучше предпочесть говядину и телятину, овощи и фрукты — любые по сезону.
При любом заболевании железы необходимы витамины и микроэлементы:
- Селен содержат отруби, цельное зерно, чечевица, нут, фасоль.
- Цинк содержится в продуктах моря, семенах тыквы, горохе, фасоли, кунжутном семени, арахисе, чечевице, арахисовом масле, капусте, шпинате, кабачке, кресс-салате.
- Магний мы получаем, употребляя пшеничные отруби, орехи (кешью, миндаль), сою, какао, гречневую и овсяную крупу, бурый рис, шпинат.
- Источниками витамина Д являются творог, кисломолочные продукты, сыр, рыбий жир, растительные масла, печень рыб, рыба.
- Витамин В 12 содержат печень, рыба, морепродукты, сыр, брынза, кефир, сметана, зеленый лук, салат, шпинат.
- Источниками витамина В9 являются арахис, брокколи, зеленый лук, бобовые, шпинат, фундук, салаты, черемша.