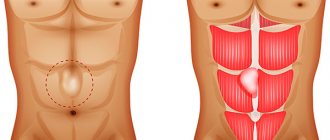
Основным проявлением послеоперационной грыжи является появление опухолевидного выпячивания по линии послеоперационного рубца и по его сторонам.
При резких движениях и физическом напряжении грыжа увеличивается, появляются болезненные ощущения. В положении лежа грыжа уменьшается или исчезает.
Как ясно из названия, послеоперационная грыжа, или вентральная грыжа, развивается как следствие операции на органах брюшной полости.
Появление послеоперационных грыж связано с истончением мышц и соединительной ткани в области послеоперационного рубца, из-за чего внутренние органы (кишечник, большой сальник) выходят через дефекты хирургического рубца за брюшную стенку под кожу.
Причиной появления послеоперационной грыжи могут быть технические погрешности при наложении шва, несоблюдение рекомендаций по послеоперационной реабилитации, а также индивидуальные особенности пациента (слабость соединительной ткани, ожирение, диабет и др.)
Почему нужна операция
Единственным надежным способом избавиться от патологии является операция с установкой сетчатого протеза – ненатяжная герниопластика. Все иные способы лечения (медикаментозные, ЛФК, народные методы) бессильны. Такая грыжа возникает вследствие недостаточных условий формирования постоперационного рубца:
- Недостаточная предоперационная подготовка (при экстренных вмешательствах).
- Дефект хирургической техники (шовный материал плохого качества, чрезмерное натяжение тканей, разошедшийся шов и т.д).
- Длительный дренаж или тампонирование брюшной полости.
- Нарушение послеоперационного режима (физическое напряжение, нарушения диеты, отказ носить бандаж и др.).
- Патологии соединительной ткани.
- Болезни, сопровождающиеся напряжением брюшной стенки (заболевания кишечника, пневмония, бронхит и т.д).
Устранить дефекты рубцовой ткани можно только при помощи хирургического вмешательства. Поэтому не стоит затягивать с визитом к врачу, даже самая маленькая грыжа опасна защемлением и развитием опасных для жизни состояний, вплоть до заражения крови.
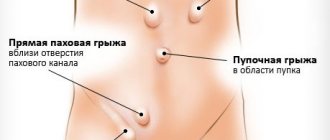
Как проявляется грыжа передней брюшной стенки
Прежде всего это косметический дефект, то есть заметное визуально выпячивание. Наиболее «слабые» места передней брюшной стенки – это пупочное кольцо, паховый канал, спигелиевая линия, белая линия живота. Грыжа состоит из нескольких частей:
- грыжевые ворота;
- грыжевой мешок;
- содержимое мешка;
- наружные мягкотканые оболочки мешка.
Грыжа причиняет боль и дискомфорт, некоторые больные чувствуют, что что-то вышло наружу или испытывают ощущение разрыва. Другие симптомы:
- ощущение давления на переднюю брюшную стенку;
- боль и жжение;
- ощущение ослабленности;
- выпуклость может появляться при кашле, чихании, натуживании и исчезать в положении лежа;
- при натуживании, кашле, поднятии тяжестей боль усиливается.
Стоимость лечения послеоперационных грыж
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Цена |
| Грыжесечение послеоперационной вентральной гигантской грыжи | 300 006 руб. |
| Грыжесечение послеоперационной вентральной грыжи | 180 005 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital. Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Западные стандарты лечения (evidence-based medicine)
Непрерывное повышение квалификации персонала
Регулярное взаимодействие с ведущими российскими и зарубежными медицинскими учреждениями
Современное медицинское оборудование и передовые методики диагностики и лечения
Единый стандарт обслуживания
Мы работаем круглосуточно 24 / 7 / 365
Запись на прием С радостью ответим на любые вопросы Координатор Оксана
Преимущества ненатяжной герниопластики
В центре лечения грыж GMS Hospital для лечения послеоперационных грыж применяется метод ненатяжной герниопластики, обладающий следующими преимуществами:
- Применение сеток из инертных полимерных материалов исключает отсутствие натяжения собственных тканей.
- Отсутствие воспалительных и аллергических реакций.
- Окружающие ткани и фасции не травмируются.
- В месте вшитого эндопротеза кровообращение не нарушается.
- Отсутствие боли и неудобства при движениях.
- Минимальный послеоперационный период.
- Полное восстановление занимает 3-6 недели.
Операция не нуждается в сложной или долгой подготовке и может выполняться под любой анестезией, что особенно важно, если пациенту противопоказан общий наркоз.
Герниопластика больших грыж
У пациентов с длительное существующими большими послеоперационным грыжами со временем может уменьшаться объем брюшной полости. Частота рецидивов у этих больных достигает 53%.
При оперативном лечении рассматриваемой категории больных (лиц с большими вентральными и послеоперационными грыжами) добиться хороших результатов с помощью стандартной операции не удается.
Для пластики брюшной стенки у этой категории больных используется передняя или задняя методика разделения компонентов брюшной стенки (anterior components separation technique – ACST и posterior components separation technique – PCST) как открытым, так и эндоскопическим способом. Разделение компонентов брюшной стенки позволяет увеличить объема брюшной полости и избежать развития в послеоперационном периоде развития серьезных осложнений.
Основные методики разделения компонентов брюшной стенки
Больные, нуждающиеся в применении этих методик, должны быть оперированы в специализированных отделениях.
Передняя методика – операция O.M. Ramirez (I, II)
Ramirez I
Ramirez II
Задняя методика – операция Novitsky
Виды послеоперационных грыж
Послеоперационная грыжа может появиться как после экстренной, так и плановой операции. В зависимости от размера их подразделяют на малые (до 4 см), средние (5-15 см), обширные (25-36 см) и гигантские (больше 40 см в диаметре). По локализации выделяют следующие виды вентральных грыж:
- Медиальные – располагаются в центре туловища.
- Латеральные – боковые грыжи.
- Одно- и многокамерные.
- Вправимые и невправимые.
В зависимости от перечисленных критериев, подбирается техника грыжесечения.
Признаки и симптомы
Главным признаком грыжи является выпячивания по линии постоперационного рубца или по его сторонам. На первоначальном этапе такие выпячивания вправимы и не препровождаются болезненными ощущениями. Далее присоединяются такие симптомы:
- Боль в рубце при любом напряжении (ходьбе, кашле, чихании, резких движениях, подъеме тяжести).
- Диспепсические расстройства – метеоризм, запоры, тошнота, рвота.
Возникновение любого из перечисленных признаков – серьезный повод пойти на прием к врачу. Послеоперационные грыжи часто осложняются защемлением, копростазом, непроходимостью кишечника. Чем раньше будет устранена патология, тем быстрее вы вернетесь к обычному ритму жизни.
Подготовка, восстановительный период и возможные противопоказания
В план подготовки входит не только анализ жалоб пациента и клинической картины заболевания, но и выяснение сопутствующих недугов, определение состояния общего здоровья. О конкретных действиях, предваряющих оперативное вмешательство, подробно расскажет лечащий врач.
После хирургического удаления послеоперационной грыжи брюшной полости без ущемления восстановительный период минимален и составляет 3–5 дней. При этом находиться в стационаре совсем необязательно, важно лишь выполнять дома предписания врача.
Противопоказаниями к лазерной эндоскопии в отношении послеоперационной грыжи на животе выступают:
- перенесенные заболевания органов брюшной полости;
- онкология;
- беременность и период кормления грудью;
- острые инфекционные заболевания;
- тяжелые патологии сердечно-сосудистой системы;
- серьезные нарушения со стороны психоэмоционального здоровья.
Диагностика
Диагностические мероприятия включают хирургический осмотр с пальпацией и ряд лабораторно-инструментальных исследований:
- УЗИ брюшной полости
- Ирригоскопия
- Обзорный рентген
- Герниография
- Анализы крови и мочи
Чтобы уточнить некоторые параметры, может потребоваться назначение МСКТ или МРТ брюшной полости, колоноскопия и другие методы обследования.
У вас есть вопросы? С радостью ответим на любые вопросы Координатор Татьяна
Методы лечения
Для ликвидации выпячивания проводится операция по грыжесечению. В нашем Центре оперируют послеоперационные грыжи любой сложности. В зависимости от особенностей заболевания и общего состояния пациента, операция проводится одним из следующих методов:
- Лапароскопическая ненатяжная герниопластика – вмешательство с помощью эндоскопических технологий, при котором иссечение грыжи и имплантация сетчатого эндопротеза осуществляется через несколько небольших проколов.
- Открытая ненатяжная герниопластика – грыжесечение и подшивание сетчатого импланта выполняют открытым доступом через небольшой разрез.
В Центре лечения грыж GMS Hospital работают хирурги, обладающие многолетним опытом успешных операций по поводу грыжесечения. Применение материалов ведущих производителей позволяет качественно осуществлять устранение как маленьких, так и обширных осложненных грыж с высоким результатом и без риска рецидива болезни.
Грыжа послеоперационная вентральная — симптомы и лечение
Для хирургического лечения ПВГ предложено огромное количество разнообразных способов, различающихся в основном техникой выполнения закрытия и укрепления грыжевых ворот (герниопластики).[24] Все способы герниопластики ПВГ можно разделить на две группы: пластика с использованием местных тканей и пластика с использованием дополнительных пластических материалов. Также возможна комбинация этих способов.
Герниопластика местными тканями
Существуют несколько способов герниопластики с использованием местных тканей:
- апоневротические способы герниоплатики;
- мышечно-апоневротические способы герниоплатики;
- мышечные способы герниоплатики;
- пластики с использованием грыжевого мешка.
Несмотря на большой риск развития рецидивов, пластика местными тканями имеет место в хирургической практике. Чаще всего данные способы применяются у детей и молодых женщин.
Пластика грыжевых ворот с использованием дополнительных пластических материалов
Пластика с использованием консервированной твердой мозговой оболочки
Среди гомопластических методик самой актуальной являлось лишь использование твердой мозговой оболочки, и немало хирургов, особенно в России, использовали для пластики консервированную твердую мозговую оболочку, особенно при больших и гигантских ПВГ.[2] Широкое применение пластика твердой мозговой оболочкой получила в клинике К. Д. Тоскина, где эта пластика применяется с 1972 г. Можно отметить хорошие результаты, так, на 252 операции имеет всего 1,8% рецидивов и 5,6% раневых осложнений. В современной герниологии данная методика не используется, так как к проблемам, связанным с заготовкой и хранением имплантатов, присоединилась проблема ВИЧ-инфекции и гепатита.
Пластика с использованием аутодермы
В связи с простотой выполнения и меньшей травматичностью (по сравнению с использованием аутофасции) среди аутопластических методик актуальной осталась лишь аутодермальная пластика. Эти способы и аллопластика с применением искусственных протезов и составляют базис современных пластик с использованием дополнительных пластических материалов. Первый опыт применения кожи для герниопластики принадлежит G. Simоn в 1881 г. Кожа при этом рассекалась вокруг грыжевого выпячивания, внутренние края сшивались между собой, и грыжевой мешок с ушитым кожным лоскутом погружался за счет сшивания наружных краев кожного разреза. Данная методика сопровождалась большим количеством рецидивов и специфических осложнений, например образованием дермоидных кист. При аутодермальной пластике важным моментом является фиксация кожного лоскута с некоторым натяжением, а также ранняя активизация больных. Такое перерождение кожного лоскута активно использовалось сторонниками аутодермальной пластики для широкой пропаганды этого метода. Одной из главных осталась проблема осложнений области раны и приживления трансплантата. Еще одним препятствием явилось то, что кожный лоскут перерождается не в плотную апоневротическую ткань, а в рубцовую рыхлую соединительную, стойкость к физическим нагрузкам у которой значительно меньше. Использование же аутодермальной пластики при лечении больших грыж с кишечными и/или лигатурными свищами вообще нецелесообразно.[12]
Использование синтетического материала
С 40-х годов XX века начался новый этап в герниологии, связанный с синтезом высокомолекулярных полимеров, пригодных для имплантации в ткани организма человека. Разработка, внедрение и использование современных полимерных материалов значительно расширили возможности протезирующей герниопластики ПВГ практически любых размеров.[10] В настоящее время протезирующая герниопластика является базовым методом лечения пациентов с ПВГ. Однако при протезирующей герниопластике встает вопрос об специфических осложнениях — серомах, из-за длительной экссудации реактивной жидкости в области протеза.[18] Частота осложнений может зависеть от многих факторов, начиная от используемого протеза и заканчивая способом его имплантации. На сегодняшний день, помимо техники хирурга, необходимо учитывать характеристики синтетических полимерных материалов для повышения эффективности протезирующих способов, поскольку осложнения, связанные с низким качеством протеза, могут перечеркнуть даже самую совершенную хирургическую технику. Применение таких материалов, как капрон, поролон, поливинилалкоголь, фторопласт и многих других увеличило частоту инфильтратов, сером и нагноений, длительно не заживающих свищей, секвестрации трансплантатов.[14] Некоторые авторы писали о канцерогенности пластмасс при их длительном пребывании в организме.[3][17][24] Учитывая все вышесказанное, синтетический материал для герниопластики должен быть химически инертным, прочным, эластичным, удобным для стерилизации и доступным по стоимости, протез не должен обладать канцерогенными и провоспалительными свойствами.
С развитием лапароскопической герниологии в последнее время появилось дополнительное требование — возможность образовывать барьер для развития спаек со стороны брюшной полости. J.P. Аmid (1997) выделяет четыре вида синтетических материалов:
Вид № 1 — тотально-микропористый эндопротез (атриум, марлекс, пролен, трелекс). Диаметр микропор у данного типа более 75 мкм. Через эти поры проникают свободно макрофаги, фибробласты, капилляры, коллагеновые волокна.
Вид №2 — тотально-микропористый протез (Gоre-Tex; хирургическая мембрана и двойная сеть) с размером микропор меньше 10 мкм.
Вид №3 — макропористый эндопротез с мультифиламентным компонентом (тефлон, мерсилен, дакрон, плетеная полипропиленовая сеть).
Вид № 4 — материалы с субмикроскопическими порами. Материалы 4-го типа практически не пригодны для пластики, однако в ряде случаев используются в сочетании с протезами 1-го типа для внутрибрюшной имплантации. В случаях инфицирования материала при порозности его волокон менее 10 мкм, протезы приходится полностью удалять, так как оставление его ведет к образованию хронического очага инфекции. Вышеописанные свойства встречаются в плетеных и крученых нитях, вследствие этого хороший протезный материал должен состоять из монофиламентных нитей. Основным материалом, отвечающим требованию, является полипропилен, при изучении которого не было выявлено признаков отторжения, канцерогенности и рассасывания с течением времени. На его основе были созданы ткани монофиламентная полипропиленовая сетка Mаrlex, бифиламентная полипропиленовая сетка Prоlene, полифиламентная полипропиленовая сетка Surgiprо, которые применяются и по сей день. Также диаметр пор материала определяет скорость и качество его вживления в ткань организма. Было доказано, что при размере пор более 75 мкм имплант в течение месяца на всю толщу прорастает коллагеновыми волокнами и фиброцитами, тогда как при порах меньшего размера превалирует гистиоцитарная инфильтрация и, как следствие, более слабая фиксация синтетического материала в тканях организма.
Использование протезов Mаrlex и Prоlene, размеры пор которых составляют 100 мкм, позволило снизить частоту раневых инфекционных осложнений по сравнению с лавсаном (мерсиленом) с 15% до 5%, а образование свищей — с 15% до 2%. Экспериментально было доказано, что оптимальный размер пор равен 2-3 мм.[22] Протезы из политетрафлюороэтилена (Gоre-Tex) достаточно инертны, сопоставимы с полипропиленом, однако адгезивные свойства их меньше, ввиду чего менее прочно вживляются в ткань организма. Помимо этого, их применение довольно часто осложняется хроническим инфицированием тканей. J.J. Bаuer с соавт. (2002) сообщает об использовании Gоre-Tex при операциях по поводу обширных грыж, результатом явилось нагноение раны у 7,1% и рецидив грыжи у 10,7% больных, у одного пациента протез пришлось удалить. Поэтому Gоre-Tex применяется исключительно при лапароскопических герниопластиках, при которых вероятность инфицирования протеза сведена к минимуму ввиду напряженного карбоксиперитонеума.[10]
Более нежный соединительнотканный рубец позволяет формировать применение так называемых «облегченных» сеток (Viprо, Viprо-2, Ultrаprо), то есть сеток с уменьшенным количеством полипропилена на единицу площади протеза, что уменьшает интенсивность воспалительной реакции. В настоящее время широкое применение получили полипропиленовые сетки PMS (6 11 см), PMM (15 15 см), PML (30 30 см), PMH, выпускаемые ; полипропиленовые сетки SPMM-35 (7 13 см), SPMM-66 (15 15 см), SPMM-135 (22 33 см), выпускаемые корпорацией «TYCО», а также монофиламентная полипропиленовая сетка, выпускаемая санктпетербургской .[22] Использование других синтетических материалов нежелательно, поскольку увеличивает риск хронического инфицирование протеза, неизбежно требующее полного его удаления.
В мире ежегодно используется около 1 миллиона сетчатых имплантов для герниопластики. В некоторых странах до 90% всех грыж оперируется с использованием сетчатых полипропиленовых протезов.[22]
Среди методов протезирующей герниопластики можно выделить две большие группы: «ненатяжные» способы и комбинированные. Суть ненатяжной пластики заключается в использовании для закрытия грыжевого дефекта собственных тканей больного без полной адаптации (соприкосновения) краев грыжевого дефекта в комбинации с сетчатым протезом. При этом сетка может размещаться и фиксироваться различными способами, по принципу оnlаy, inlаy, оnlаy+inlаy, sublаy. При комбинированной протезирующей пластике грыжевой дефект устраняется полностью местными тканями, путем сопоставления и послойной полной адаптации его краев (натяжная пластика), благодаря чему происходит восстановление нормального топографо-анатомического строения брюшной стенки и ее функции, и дополнительно укрепляется протезом, который может располагаться по принципу оnlаy или sublаy. На основании вышеизложенного натяжную пластику многие хирурги-герниологи называют радикальной, а ненатяжную — паллиативной. Однако полное, послойное сопоставление топографо-анатомического строения брюшной стенки при обширных и гигантских грыжах, к сожалению, не всегда представляется возможным.
Ненатяжные способы протезирующей герниопластики
Суть заключается в пластике грыжевых ворот экзогенным материалом без какой-либо адаптации краев дефекта. Существует большое количество разнообразных способов ненатяжной герниопластики, отличающихся как способами размещения протеза, так и способами их фиксации. Основные способы ненатяжной герниопластики:
- над мышечно-апоневротическим каркасом (или второе название «onlay»): при этом виде пластики закрытие дефекта в апоневрозе выполняется край в край, на шов укладывается эндопротез, после отслаивания на 4-6 см в разные стороны подкожно-жировой клетчатки, и подшивается к апоневрозу;
- под мышечно-апоневротический каркас (ретромускулярная, предбрюшинная, другое название «sublay»): при этом способе после фиксирования протеза к брюшине вскрытые влагалища прямых мышц живота сшиваются между собой край в край;
- при технике «inlay», осуществляется герниопластика брюшной стенки эндопротезом без его прикрытия тканью апоневроза. Это возможно выполнить лишь в тех случаях, когда сопоставить края грыжевых ворот невозможно и опасно из-за риска развития компартмент-синдрома.
В девяностые годы были предложены для пластики гигантских грыж различные способы:
- В 1990 г. появился способ Ramirez, который заключался в рассечении апоневроза наружной косой мышцы с обеих сторон, что необходимо для уменьшения грыжевых ворот.
- В 1996 г. появился способ Devlin, при котором сетчатый трансплантат укладывается и фиксируется по методу «onlay», при этом необходимо добиться минимального натяжения краев грыжевого дефекта.[12]
Комбинированные способы протезирующей герниопластики
В случаях применения «комбинированных способов» пластики закрытие грыжевого дефекта включает в себя один из вышеперечисленных способов апоневротической пластики только за счет местных тканей, а протез фиксируется над или под апоневрозом. Выбор того или иного метода пластики осуществляется хирургом индивидуально, в зависимости от вида и размера грыжи, состояния местных тканей, возраста пациента и наличия сопутствующей патологии.
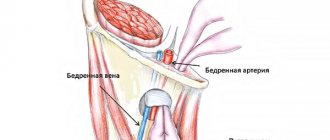
На основании опыта хирургического лечения 188 пациентов с обширными и гигантскими грыжами В.Г. Лубянский с соавт. (2008) установили, что у больных до операции имеются нарушения функции брюшно-кавальной помпы, связанные с разрушением передней брюшной стенки и снижением подвижности купола диафрагмы. Часть кишечника при этом располагается за пределами брюшной полости. Всё это обуславливает низкое внутрибрюшное давление, что, в свою очередь, приводит к обструктивным и рестриктивным заболеваниям лёгких. При реконструкции передней брюшной стенки происходит восстановление работы брюшно-кавальной помпы, это обеспечивает увеличение скорости венозного кровотока в бедренной вене и является основой профилактики тромбоэмболических осложнений.
Вышесказанное обуславливает преимущество применения комбинированных методов протезирующей герниопластики вентральных грыж перед ненатяжными, заключающееся в устранении дооперационного патологического взаиморасположения анатомических структур передней брюшной стенки и восстановления физиологических свойств брюшного пресса. Чтобы предотвратить угнетение моторики кишечника, поднятие диафрагмы и смещение органов грудной клетки, которые могут привести к нарушению сердечной деятельности, дыхания и развитию абдоминального компартмент-синдрома, определяются четкие показания к тому или иному виду операции. Особое значение имеет предоперационная подготовка больных и своевременная профилактика сердечно-легочных осложнений в раннем послеоперационном периоде. По данным В.Н. Егиева и Д.В. Чижова (2004), применение комбинированной пластики дает до 20% рецидивов заболевания.[22] Большинcтво отечеcтвенных и зарубежных авторов отмечают от 15 до 35% рецидивов при пpотезирующей герниоплаcтике обширных и гигантских ПВГ.
Эндовидеохирургические методики протезирующей герниопластики
Новые горизонты в герниохирургии открывает малоинвазивная лапароскопическая техника, которая позволяет нивелировать многие недостатки традиционной герниопластики. Переворот в герниопластике в 1993 году совершил Karl LeBlanc, который предложил новую методику лапароскопической герниоплатики, при выполнении которой сетчатый эндопротез устанавливался внутрибрюшинно и его фиксация осуществлялась лапароскопически. Данная тактика в мировой литературе получила название IPOM (intraperitoneal onlay mesh). Техника IPOM предусматривает закрытие грыжевого дефекта с помощью специальных сетчатых эндопротезов, отличительной особенностью которых является двухслойное строение. Одна сторона сетки покрыта специальным раствором, который не вызывает адгезии при контакте с внутренними органами, вторая, наоборот, с адгезивными свойствами, чтобы как можно прочнее соединиться с брюшиной. Сетка подвешивается с помощью нерассасывающихся лигатур в брюшной полости и фиксируется с по периметру с помощью такеров. По оригинальной технике LeBlanc такеры были металлическими. Однако при классической IPOM-технике возрастает риск образования послеоперационных сером, гранулем грыжевого мешка, поэтому данная техника модифицируется.
Передовая методика в хирургии пупочных и вентральных грыж с эндопротезом Ventralex ST
Для выполнения операции по этой технологии пупочная или вентральная грыжа должна быть ранее не оперирована и с размером грыжевых ворот не более 6 кв. см. Оперативное вмешательство выполняется через небольшой герниотомический разрез и еще один дополнительный троакарный доступ в 5 мм. Под эндотрахеальным наркозом по левому флангу устанавливается 5 мм троакар. После выполняется герниотомический разрез до 1.5—2 см в области выпячивания и резецируется грыжевой мешок с его содержимым. Удаление содержимого грыжевого мешка безопасно, т. к. до этого было выполнение лапароскопии и выявлено, что нет риска повреждения внутренних органов. В брюшную полость вводится эндопротез Ventralex, напоминающий по форме гриб, имеющий, как было сказано ранее, две поверхности — фиксирующую и защитную. После установки эндопротеза Ventralex выполняется повторно лапароскопия для проверки качества установки протеза. После накладываются несколько кожных швов, и операция закончена.
Лечение пупочных и вентральных грыж этим способом имеет ряд преимуществ:
- минимальная травматичность;
- длительность вмешательства — 15-20 минут;
- практически отсутствует болевой синдром после операции;
- быстрая реабилитация (выписка из стационара через 24-48 часов);
- выраженный косметический эффект.
По данным многих авторов, частота осложнений после лапароскопической герниопластики колеблется от 2 до 26%, а частота рецидивов заболевания варьирует от 0 до 17%. Одним из основных настораживающих моментов при применении лапароскопии для лечения ПВГ является наличие длительного спаечного процесса в брюшной полости. При установке портов высока вероятность повреждения органов брюшной полости, вовлеченных в спаечный процесс.
Операции при послеоперационной грыже
Цель вмешательства заключается в иссечении грыжевого образования и послеоперационного рубца, возвращении анатомически нормального положения внутренним органам и укреплении брюшины синтетическим имплантом. Данное вмешательство требует от врача немалого опыта, в GMS Hospital работают именно такие хирурги – грамотные, отлично владеющие современными оперативными техниками.
Лечение послеоперационной грыжи в GMS Hospital
В центре лечения грыж GMS Hospital для лечения послеоперационных грыж применяются передовые методы грыжесечения – ненатяжная пластика с сетчатыми имплантами. Применение эндоскопических техник и материалов ведущих производителей, обеспечивает максимальный терапевтический результат и скорейшее выздоровление. При выборе техники вмешательства наши доктора рассматривают все факторы – тип, место расположения, размер грыжи, общее состояние здоровья, наличие осложнений и сопутствующих болезней и только после тщательного анализа подбирают наиболее результативную тактику вмешательства.
Не нужно рисковать здоровьем и пытаться вылечить грыжу народными методами – запишитесь к хирургу GMS Hospital по телефону или онлайн и получите подробную консультацию ведущего специалиста, который расскажет все о болезни и методе ее лечения.
Хотите избавиться от грыжи быстро и навсегда?
Вам повезло, что вы нашли нас. Обратитесь к нам за консультацией.
- Мы проведем углубленную диагностику состояния вашей брюшной полости
- Подберем для вас оптимальный метод лечения из всего спектра современных высокотехнологичных хирургических методик
- Наши высококлассные специалисты — кандидаты и доктора медицинских наук — проведут операцию использованием новейших технологий, дорогостоящего специализированного оборудования и материалов
- Ваши живот станет здоровым и красивым, а следы от вмешательства будут совершенно незаметны постороннему глазу
- В течение шести месяцев мы будем проводить контрольные осмотры и следить за состоянием вашей брюшной полости, чтобы гарантировать отсутствие рецидива (бесплатно)